Слайд 2Воспаление – это комплексная защитная сосудисто-мезенхимальная реакция организма в ответ на действие

патологического фактора.
Слайд 3По этиологии воспаление делят на две группы:
1) банальное;
2) специфическое.

Слайд 4Специфическим является воспаление, которое вызывается определенными возбудителями. Это воспаление, вызываемое микобактериями туберкулеза,

воспаление при лепре (проказе), сифилисе, актиномикозе.
Слайд 5Воспаление, вызываемое другими биологическими факторами (кишечная палочка, кокки), физическими, химическими факторами, относится

к банальным воспалениям.
Слайд 6По времени протекания воспаления выделяют:
1) острое – протекает 7—10 дней;
2) хроническое –

развивается от 6 месяцев и более;
3) подострое воспаление – по продолжительности находится между острым и хроническим.
Слайд 7По морфологии различают экссудативное и пролиферативное (продуктивное) воспаление.

Слайд 8Причины воспаления могут быть химическими, физическими и биологическими.

Слайд 9Фазы воспаления – альтерация, пролиферация и экссудация.

Слайд 10В фазе альтерации происходит повреждение ткани, которое морфологически проявляется в виде деструкции

и некроза. Происходят активация и выброс биологически активных веществ, т. е. запускаются процессы медиации.
Слайд 11Медиаторы воспаления бывают клеточного происхождения, это вещества, вырабатываемые тучными клетками, тромбоцитами, базофилами,

лимфоцитами и моноцитами
Слайд 12Существуют медиаторы плазменного происхождения – калликреин-кининовая система, комплементарная, свертывающаяся и антисвертывающаяся системы.

Слайд 13Медиаторы повышают проницаемость стенок сосудов микроциркуляторного русла, активируют хемотаксис лейкоцитов, внутрисосудистое свертывание

крови, вторичную альтерацию в самом очаге воспаления и включение иммунных механизмов.
Слайд 14Во время экссудации в очаге воспаления возникают артериальная и венозная гиперемии, повышается

проницаемость сосудистой стенки.
Слайд 15Поэтому в очаг воспаления начинают проходить жидкость, плазменные белки, а также клетки

крови.
Слайд 16Происходит внутрисосудистое свертывание крови с деформацией сосудов и таким образом очаг воспаления

изолируется.
Слайд 17Пролиферация характеризуется тем, что в очаге воспаления в большом количестве накапливаются клетки

крови, а также клетки соединительной ткани.
Слайд 18Нейтрофилы появляются через несколько минут и выполняют функцию фагоцитоза. Через 12 ч

эти клетки теряют гликоген, заполняются жиром и превращаются в гнойные тельца.
Слайд 19Моноциты, покинувшие сосудистое русло, представляют собой макрофаги, которые также способны к фагоцитозу.

Однако, фагоцитоз макрофагов часто бывает незавершенным – возбудитель поглощается фагоцитом, но не «переваривается», сохраняясь в клетке.
Слайд 20Макрофаги трансформируются в эпителиоидные клетки, это вытянутой формы одноклеточные образования в большом

количестве встречающиеся в очаге туберкулезного воспаления.
Слайд 21Гигантские клетки, которые больше обычных в 15–30 раз, возникают путем слияния эпителиоидных

клеток. Они круглой формы, а ядра находятся четко по периферии.
Слайд 22Такие клетки встречаются в очагах туберкулезного воспаления и называются клетками Пирогова-Лангханса.

Слайд 23Экссудативным называется воспаление, при котором преобладают процессы экссудации.

Слайд 24Условия возникновения:
1) воздействие повреждающих факторов на сосуды микроциркуляторного русла;
2) наличие особых факторов

патогенности (гноеродная флора).
Слайд 25Различают самостоятельные и несамостоятельные виды экссудативного воспаления.

Слайд 26К самостоятельным относятся серозное воспаление, фибринозное и гнойное. К несамостоятельным – катаральное,

геморрагическое и гнилостное воспаление.
Слайд 27Также различают смешанное воспаление – это комбинация как минимум 2-х видов воспаления.

Слайд 28Серозное воспаление характеризуется скоплением жидкой части экссудата, содержащей около 2,5 % белка

и различные клеточные формы (тромбоциты, лейкоциты, макрофаги) и клетки местных тканей.
Слайд 29Экссудат имеет сходство с транссудатом, возникающим при венозном застое, сердечной недостаточности. Отличие

экссудата от транссудата заключается в том, что наличие белка обеспечивает особый оптический эффект Гиндаля – опалесценцию
Слайд 30Серозное воспаление встречается повсеместно – в коже, слизистых, серозных оболочках и в

паренхиме органов
Слайд 31В серозных полостях скопления жидкости называются экссудативный перикардит, плеврит, перитонит.
Сами оболочки отечные,

полнокровные, а между ними находится жидкость.
Слайд 32Паренхиматозные органы становятся увеличенными, дряблыми, на разрезе ткань тусклая, серая

Слайд 33Микроскопическая картина: расширенные межклеточные пространства, разрывы между клетками, клетки находятся в состоянии

дистрофии.
Слайд 34Экссудат сдавливает органы, нарушая их функцию. Но в основном исход благоприятный, иногда

приходится выпускать большие количества экссудата.
Слайд 35Исходом серозных воспалений в паренхиматозных органах являются диффузное мелкоочаговое склерозирование и функциональные

нарушения.
Слайд 36Фибринозное воспаление: экссудат представлен по большей части фибриногеном.

Слайд 37Фибриноген – белок крови, который, выходя за пределы сосудов, превращается в нерастворимый

фибрин. Переплетающиеся нити фибрина формируют на поверхностях органов пленки – сероватые, различной толщины.
Слайд 38Возникает на слизистых, серозных оболочках, а также на коже.

Слайд 40В зависимости от того, как пленка связана с поверхностью, различают крупозное –

если пленка легко отделяется от подлежащей ткани и дифтерическое – если пленка плохо отделяется.
Слайд 41Исход фибринозного воспаления зависит от его вида.
Для крупозных пленок характерна легкая

отделяемость, при этом базальная мембрана не страдает, происходит полная эпителизация.
Слайд 42На серозных оболочках возможно отторжение пленки в полость, выстилаемую данной оболочкой. Пленка

может резорбироваться макрофагами или происходит организацоваться.
Слайд 43В результате образуются фиброзные сращения между париетальным и висцеральным листками соответствующей серозной

оболочки – спайки, которые ограничивают подвижность органов.
Слайд 44Если произошло образование пленок в дыхательной трубке, то при отторжении они способны

закупорить ее просвет, вызвав тем самым асфиксию. Такое осложнение является истинным крупом (возникает, в частности, при дифтерии).
Слайд 45Необходимо отличать его от ложного крупа, развивающегося при стенозе дыхательной трубки при

отеке чаще всего аллергической природы, при ОРВИ.
Слайд 46Дифтерическое воспаление также в основном имеет благоприятный исход. При дифтерии могут наблюдаться

«тигровое сердце», тяжелый паренхиматозный миокардит. Иногда под пленками происходит образование глубоких дефектов – эрозии, язвы.
Слайд 47При гнойном воспалении экссудат представлен полиморфноядерными лейкоцитами, включает в себя погибшие лейкоциты,

разрушенные ткани.
Слайд 48К гноеродной флоре относятся стафило– и стрептококки, менингококки, гонококки и палочки –

кишечная, синегнойная.
Слайд 49Одним из факторов патогенности этой флоры являются так называемые лейкоцидины, они вызывают

повышение хемотаксиса лейкоцитов на себя и их гибель.
Слайд 50В дальнейшем при гибели лейкоцитов происходит выделение факторов, стимулирующих хемотаксис новых лейкоцитов

в очаг воспаления.
Слайд 51Протеолитические ферменты, которые выделяются при разрушении клеток, способны разрушать собственные ткани организма.

Поэтому есть правило: «видишь гной – выпусти его», чтобы не допустить разрушения собственных тканей.
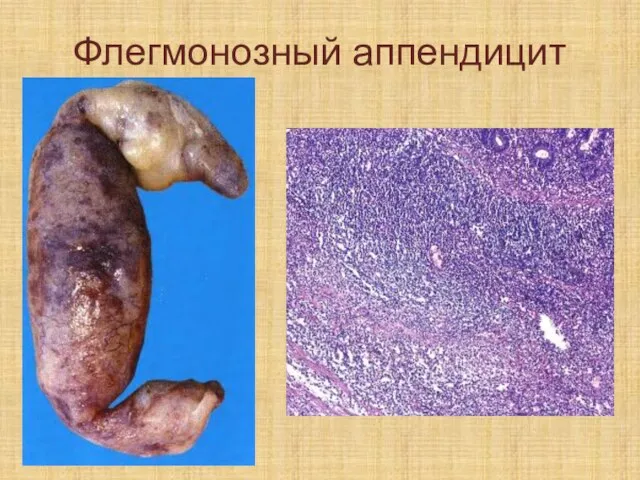
Слайд 521. Флегмона – диффузное, разлитое, без четких границ, гнойное воспаление. Происходит диффузная

инфильтрация лейкоцитами различных тканей (наиболее часто – подкожно-жировой клетчатки, а также стенки полых органов, кишечника – флегмонозный аппендицит).
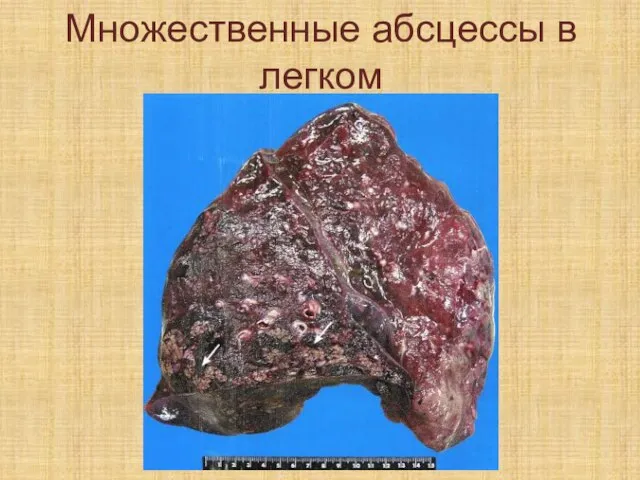
Слайд 542. Абсцесс – очаговое, отграниченное гнойное воспаление. Выделяют острый и хронический абсцесс.

Острый абсцесс имеет неправильную форму, нечеткую, размытую границу, распада в центре не наблюдается.
Слайд 56Хронический абсцесс отличается правильной формой, с четкими границами и зоной распада в

центре. Четкость границы связана с тем, что по периферии абсцесса происходит разрастание соединительной ткани.
Слайд 57В стенке такого абсцесса различают несколько слоев – внутренний слой, представлен пиогенной

мембраной из грануляционной ткани, а наружная часть стенки образована фиброзной соединительной тканью.
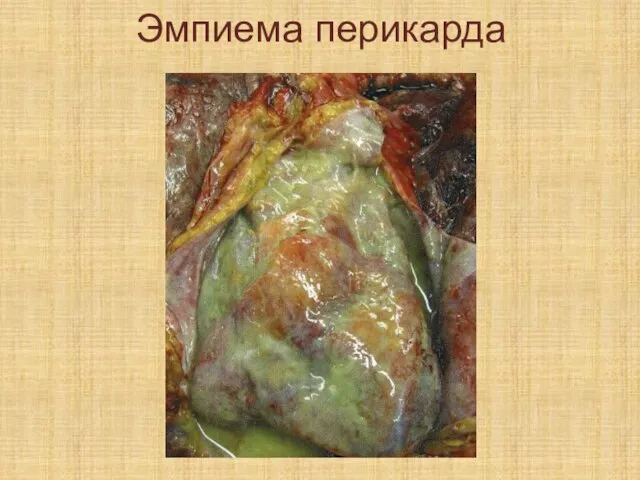
Слайд 583. Эмпиема – гнойное воспаление в анатомических полостях (эмпиема плевры, гайморовых пазух,

желчного пузыря).
Слайд 60Исход гнойного воспаления зависит от размеров, формы, локализации очагов. Гнойный экссудат может

рассосаться, иногда развивается склероз – рубцевание ткани.
Слайд 61Осложнение в виде разъедания окружающих тканей протеолитическими ферментами может привести к формированию

свищей – каналов, по которым гнойник опорожняется наружу (самоочищение) либо в серозную оболочку
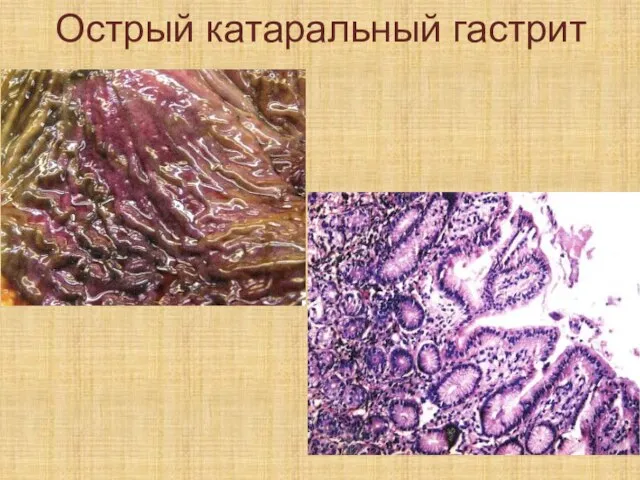
Слайд 62Катаральное воспаление – к экссудату примешивается слизь. Происходит стекание экссудата с воспаленной

поверхности. Типовая локализация – слизистые оболочки.
Слайд 63Исход катарального воспаления – полное восстановление слизистой.
При хронических катарах возможна атрофия

слизистой оболочки (атрофический хронический ринит).
Слайд 65Геморрагическое воспаление характеризуется примесью эритроцитов к экссудату. Экссудат становится красного цвета, затем

по мере разрушения пигментов приобретает черный цвет.
Слайд 66Характерно для вирусных инфекций, таких как грипп, корь, натуральная (черная) оспа, для

эндогенных интоксикаций, – например интоксикация азотистыми шлаками при хронической почечной недостаточности.
Слайд 67Острое геморрагическое воспаление при сибирской язве
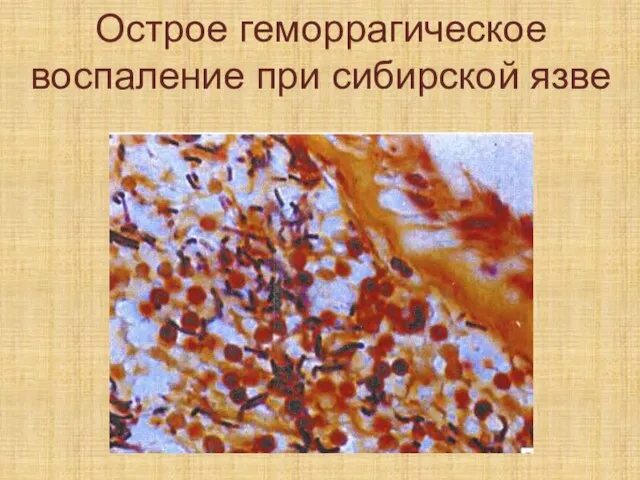
Слайд 68Гнилостное (гангренозное) воспаление возникает вследствие присоединения к очагам воспаления гнилостной флоры

Слайд 69Чаще встречается в органах, которые имеют связь с внешней средой: гнилостные гангрены

легкого, конечностей, кишечника и т. д. Распадающиеся ткани тусклые, со зловонным специфическим запахом.
Слайд 70Смешанное воспаление.
О нем говорят, когда имеет место сочетание воспалений (серозно-гнойное, серозно-фибринозное,

гнойно-геморрагическое или фибринозно-геморрагическое).
Слайд 71Продуктивное (пролиферативное воспаление)
В воспалительном процессе преобладает фаза пролиферации, в результате чего

образуются очаговые или диффузные клеточные инфильтраты, называемые гранулемой.
Слайд 72Гранулемы могут быть полиморфно-клеточными, лимфоцитарно-клеточными, макрофагальными, плазмоклеточными, гигантоклеточными и эпителиоидно-клеточными.

Слайд 73Одним из основных условий развития пролиферативного воспаления является относительная устойчивость повреждающих факторов

во внутренних средах организма, возможность персистировать в тканях.
Слайд 74Особенности пролиферативного воспаления:
1) хроническое волнообразное течение;

Слайд 752) локализация преимущественно в соединительных тканях, а также в тканях, клетки которых

обладают способностью к пролиферации – эпителий кожи, кишки.
Слайд 76Разновидности продуктивного воспаления:
1) межуточное, или интерстициальное;
2) гранулематозное;
3) продуктивное воспаление вокруг животных-паразитов;
4) гипертрофические

разрастания.
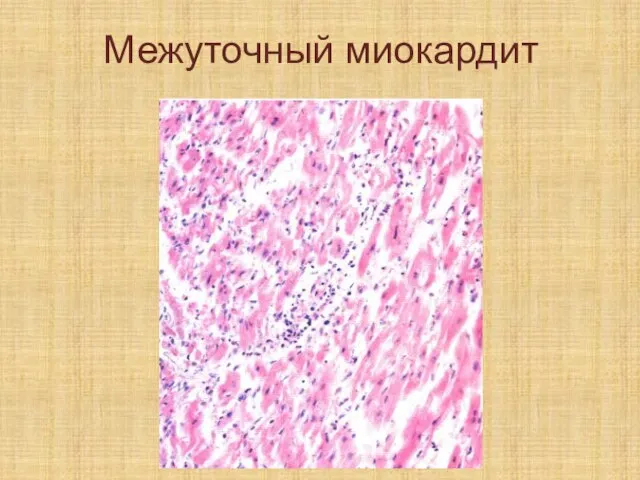
Слайд 77Межуточное воспаление обычно развивается в строме паренхиматозных органов; имеет диффузный характер.

Слайд 78Может встречаться в интерстиции легких, миокарда, печени, почек.
Исход данного воспаления –

диффузный склероз. Функция органов при диффузных склерозах резко ухудшается.
Слайд 80Гранулематозное воспаление – это очаговое продуктивное воспаление, при котором в ткани возникают

очаги из клеток, имеющих способность к фагоцитозу.
Такие очаги называются гранулемы.
Слайд 81Гранулематозное воспаление встречается при ревматизме, туберкулезе, профессиональных заболеваниях – при оседании на

легких различных минеральных и других веществ.
Слайд 82Макроскопическая картина: гранулема имеет маленькие размеры, ее диаметр 1–2 мм, она едва

различима невооруженным глазом.
Слайд 83Микроскопическое строение гранулемы зависит от фазы дифференцировки фагоцитирующих клеток.

Слайд 84Предшественником фагоцитов считается моноцит, который дифференцируется в макрофаг, затем в эпителиоидную клетку,

а далее в гигантскую многоядерную клетку.
Слайд 85Существует два типа многоядерных клеток: гигантская клетка инородных тел и гигантская многоядерная

клетка Пирогова-Лангханса.
Слайд 86Гранулемы делятся на специфические и неспецифические. Специфическим называется особый вариант продуктивного гранулематозного

воспаления, который вызывают особые возбудители и который развивается на иммунной основе.
Слайд 87Специфическими возбудителями являются микобактерии туберкулеза, бледная трепонема, грибы-актиномицеты, микобактерии лепры, возбудители риносклеромы.

Слайд 88Особенности специфического воспаления:
1) хроническое волнообразное течение без склонности к самоизлечению;

Слайд 892) способность возбудителей вызывать развитие всех 3 типов воспалений в зависимости от

состояния реактивности организма;
Слайд 903) смена воспалительных тканевых реакций, обусловленная изменением иммунологической реактивности организма;

Слайд 914) в морфологическом плане для воспаления характерно образование специфических гранулем, которые имеют

характерное строение в зависимости от возбудителя.
Слайд 92Воспаление при туберкулезе: микобактерия туберкулеза способна вызывать альтеративное, экссудативное, пролиферативное воспаление.

Слайд 93Альтеративное воспаление развивается чаще всего при гипоэргии, которая обусловлена снижением защитных сил

организма.
Слайд 94Экссудативное воспаление обычно возникает в условиях гиперергии – повышенной чувствительности к антигенам,

токсинам микобактерий.
Слайд 95Морфологическая картина: происходит локализация очагов в различных органах и тканях. Вначале в

очагах накапливается серозный, фибринозный или смешанный экссудат, в дальнейшем очаги подвергаются казеозному некрозу.
Слайд 96Если заболевание выявлено до развития казеозного некроза, то лечение может привести к

рассасыванию экссудата.
Слайд 97Продуктивное воспаление развивается в условиях специфического туберкулезного нестерильного иммунитета. Морфологическим проявлением будет

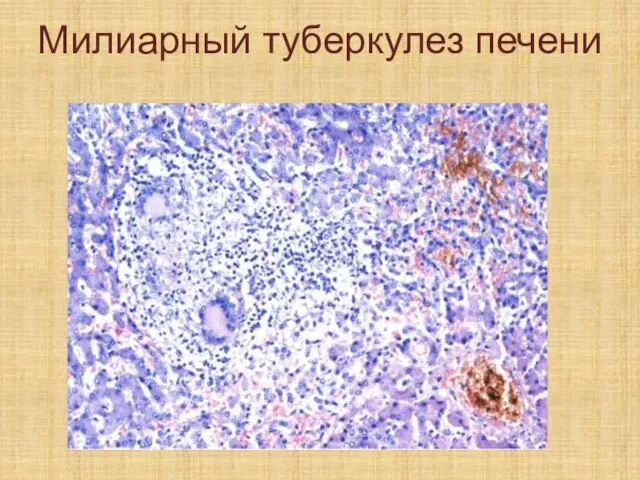
образование специфических туберкулезных гранулем (в виде «просяного зерна»).
Слайд 98Микроскопически: милиарный очаг образован эпителиоидными клетками и гигантскими клетками Пирогова-Лангханса. На периферии

гранулемы обычно находятся многочисленные лимфоциты.
Слайд 99В иммунологическом плане такие гранулемы отражают гиперчувствительность замедленного типа.

Слайд 100Исход: обычно казеозный некроз.
Чаще всего в центре гранулемы маленький очажок некроза.

Слайд 101Очаги классифицируют на 2 группы: милиарные и крупные. Милиарные очаги чаще всего

продуктивные, но могут быть альтеративными и экссудативными.
Слайд 103Из крупных очагов выделяют:
1) ацинозный; макроскопически он напоминает трилистник, так как состоит

из трех слипшихся милиарных очагов; выделяют также продуктивный и альтеративный;
Слайд 1042) казеозный очаг – по размерам он похож на тутовую ягоду или

ягоду малины. Цвет черный. Воспаление в основном всегда продуктивное
Слайд 1053) дольковый;
4) сегментарный;
5) долевые очаги.

Слайд 106Исходы крупных очагов – рубцевание, реже некроз. У экссудативных очагов – инкапсуляция,

петрификация, оссификация.
Слайд 107Для крупных очагов характерно образование вторичной колликвации, происходит разжижение плотных масс. Жидкие

массы способны опорожняться, наружу и на месте этих очагов остаются полости – каверны.
Слайд 108Воспаление при сифилисе. Различают первичный, вторичный, третичный сифилис.

Слайд 109Первичный сифилис – воспаление чаще всего экссудативное, так как обусловлено гиперергическими реакциями.

Слайд 110Морфологическая картина: проявление твердого шанкра в месте внедрения спирохеты – язва с

блестящим дном и плотными краями.
Слайд 111Плотность зависит от массивности воспалительного клеточного инфильтрата (из макрофагов, лимфоцитов, фибробластов).
Обычно

шанкр рубцуется.
Слайд 112Вторичный сифилис продолжается от нескольких месяцев до нескольких лет и сопровождается неустойчивым

состоянием перестройки иммунной системы.
Слайд 113В основе имеется также гиперергическая реакция, поэтому воспаление бывает экссудативным.

Слайд 114Вторичный сифилис протекает с рецидивами, при которых наблюдаются высыпания – на коже

экзантема и на слизистых оболочках энантема, которые бесследно (без рубцевания) исчезают.
Слайд 115С каждым рецидивом развиваются специфические иммунные реакции, в результате количество высыпаний уменьшается.

Слайд 116Воспаление приобретает продуктивный характер в 3-й фазе заболевания – при третичном сифилисе.

Слайд 117Формируются специфические сифилитические гранулемы – гуммы.

Слайд 118Макроскопически в центре гуммы имеется очаг клеевидного некроза, вокруг него ткань с

большим количеством сосудов и клеток – макрофагов, лимфоцитов, плазматических, по периферии располагается грануляционная ткань, которая переходит в рубцовую.
Слайд 119Локализуются гуммы повсеместно – кишечник, кости и др.
Исходом гумм является рубцевание

с обезображиванием (грубой деформацией органа).
Слайд 120Второй вариант протекания продуктивного воспаления при третичном сифилисе – межуточное (интерстициальное) воспаление.

Слайд 121Наиболее часто отмечается локализация в печени и в аорте – сифилитический аортит.

Макроскопическая картина: интима аорты похожа на шагреневую (тонко выделанную) кожу.
Слайд 122Микроскопически в медии и адвентиции заметна диффузная гуммозная инфильтрация, а при дифференциальных

способах окраски – разрушение эластического каркаса аорты.
Слайд 124Исходом является локальное расширение (аневризма аорты), которое способно разорваться, может также образоваться

тромб.
Слайд 125Неспецифические гранулемы не имеют характерных черт. Они встречаются при ряде инфекционных (при

ревматизме, сыпном тифе, брюшном тифе) и неинфекционных заболеваний (при склерозе, инородных телах).
Слайд 126Гранулема Ашоффа-Талалаева при ревматическом миокардите
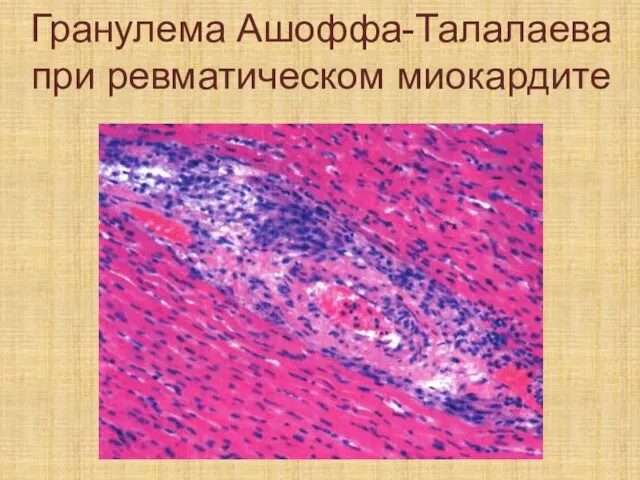
Слайд 127Исход двоякий – рубцевание или некроз.

Слайд 128Рубец формируется маленький, но так как заболевание протекает хронически, как ревматизм, то

с каждой новой атакой количество рубцов увеличивается и повышается степень склероза.
Слайд 129В редких случаях гранулемы подвергаются некрозу, что обозначает неблагоприятное течение заболевания.

Слайд 130Продуктивное воспаление вокруг животных-паразитов
Формируется вокруг таких паразитов как эхинококк, цистицерк, трихинеллы и

др.
Слайд 131Вокруг внедрившихся паразитов, имеющих капсулу, происходит разрастание грануляционной ткани, богатой макрофагами и

гигантскими клетками инородных тел.
Слайд 132Исход – склероз, рубцевание с формированием фиброзной капсулы вокруг паразита.

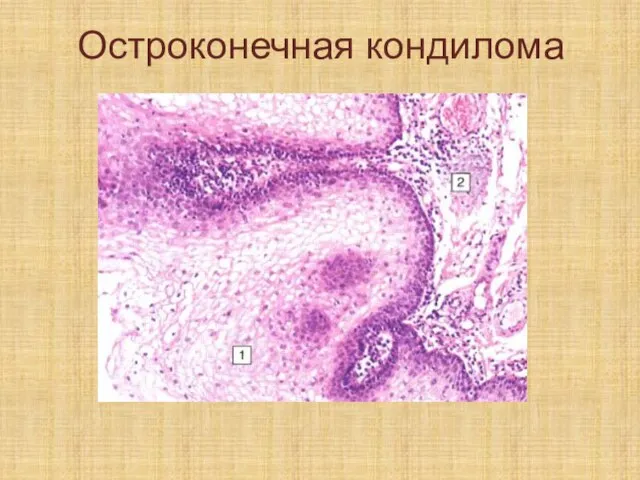
Слайд 134Гипертрофические разрастания
это полипы и кондиломы.

Слайд 135Эти образования формируются при хроническом воспалении, в котором задействованы соединительная ткань и

эпителий.
Слайд 136Полипы наиболее часто развиваются в слизистой оболочке толстой кишки, в желудке, в

носовой полости, а кондиломы – на коже, вблизи анального отверстия и половых путей.
Слайд 137И те и другие напоминают опухоль, но к ним не относятся, хотя

возможно преобразование полипов и кондилом в опухоль, сначала доброкачественную, а потом и злокачественную.
Слайд 139Отличаются гипертрофические образования от опухолей наличием воспалительной инфильтрации в их строме.

Слайд 140Гипертрофические образования удаляют оперативным путем, при этом важно не забывать о необходимости

лечения основного заболевания.



































































































































 Ревматизм
Ревматизм Современные подходы к диагностике и лечению рака кожи
Современные подходы к диагностике и лечению рака кожи Врождённый сифилис
Врождённый сифилис Витамины (от лат. vita — жизнь)
Витамины (от лат. vita — жизнь) Химиялық қауіп қатер.Зиянды заттардың жіктелуі.Адамағзасына әсері.Алғашқы көмек
Химиялық қауіп қатер.Зиянды заттардың жіктелуі.Адамағзасына әсері.Алғашқы көмек Препарат CordyMax
Препарат CordyMax Расчет потребности во врачебных кадрах для медицинской организации
Расчет потребности во врачебных кадрах для медицинской организации Здоровый ребенок. Влияние массовой многолетней вакцинации на эпидемиологическую характеристику заболеваний
Здоровый ребенок. Влияние массовой многолетней вакцинации на эпидемиологическую характеристику заболеваний Астма физического усилия
Астма физического усилия Грыжи брюшной стенки. Водянка, крипторхизм, варикоцеле
Грыжи брюшной стенки. Водянка, крипторхизм, варикоцеле Изучение анксиолитической активности в ряду производных арилпиперазина с 3,4,5-триметоксибензоильным терминальным фрагментом
Изучение анксиолитической активности в ряду производных арилпиперазина с 3,4,5-триметоксибензоильным терминальным фрагментом Автоматизированные системы управления АСУ Фармация
Автоматизированные системы управления АСУ Фармация Виды расслабляющего массажа ног
Виды расслабляющего массажа ног Профилактика атеросклероза
Профилактика атеросклероза Шовный материал и узлы в хирургии
Шовный материал и узлы в хирургии Эффективность барьерных препаратов в комплексной терапии обострения сезонного аллергического ринита, вызванного пыльцой
Эффективность барьерных препаратов в комплексной терапии обострения сезонного аллергического ринита, вызванного пыльцой Болезни печени. (Лекция 21)
Болезни печени. (Лекция 21) Санация полости рта
Санация полости рта Филяриатозы
Филяриатозы Оптимизация клинико-лабораторных этапов при реабилитации пациентов с полным отсутствием зубов
Оптимизация клинико-лабораторных этапов при реабилитации пациентов с полным отсутствием зубов Структура приемного покоя детского стационара
Структура приемного покоя детского стационара Блокада плечевого сплетения по Куленкампфу
Блокада плечевого сплетения по Куленкампфу Аптечка. Природные лекарственные средства. 9 класс
Аптечка. Природные лекарственные средства. 9 класс Первая медицинская помощь при утоплении
Первая медицинская помощь при утоплении Профессия – операционная медицинская сестра. Company Logo
Профессия – операционная медицинская сестра. Company Logo Посттромботическая болезнь
Посттромботическая болезнь Опорно-двигательная система
Опорно-двигательная система Выбор В мире психозов. Побочные эффекты
Выбор В мире психозов. Побочные эффекты