Содержание
- 2. План лекции: 1. Классификация врожденных пороков сердца у детей 2. Анатомические особенности сердечно-сосудистой системы у детей
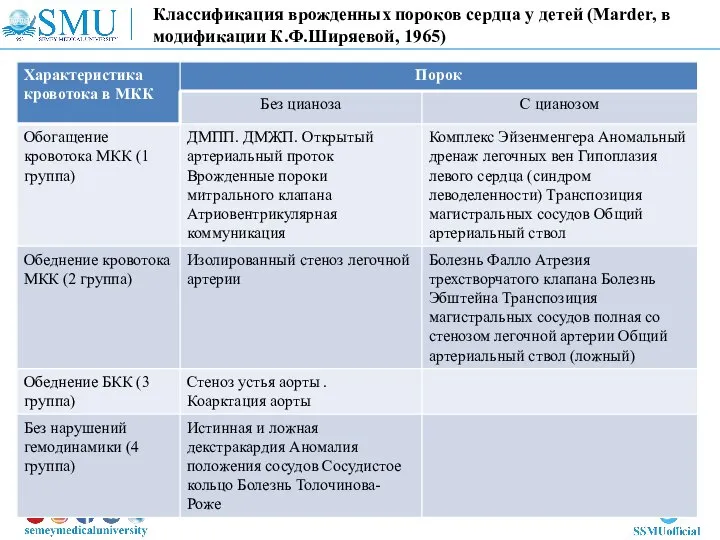
- 3. Классификация врожденных пороков сердца у детей (Marder, в модификации К.Ф.Ширяевой, 1965)
- 4. АНАТОМИЧЕСКИЕ ОСОБЕННОСТИ СЕРДЦА И СОСУДОВ Масса сердца у новорождённого относительно велика и составляет 20- 25 г
- 5. Относительно большая масса сердца, широкие артерии, богатая капиллярная сеть, высокая скорость кровотока - облегчают кровообращение и
- 6. 1. У новорожденных и грудных детей: - асфиксия при рождении, повторные приступы асфиксии, одышка; - цианоз
- 7. 2. У детей старшего возраста, кроме описанных выше признаков, появляются или становятся отчетливыми следующие: - наличие
- 8. Пример формулировки диагноза ВПС: ВПС. Коарктация аорты, фаза относительной компенсации, НК0, I ФК. Вторичная артериальная гипертензия
- 9. Характеризуется сбросом крови в правые отделы сердца и легочную артерию в результате патологического состояния между малым
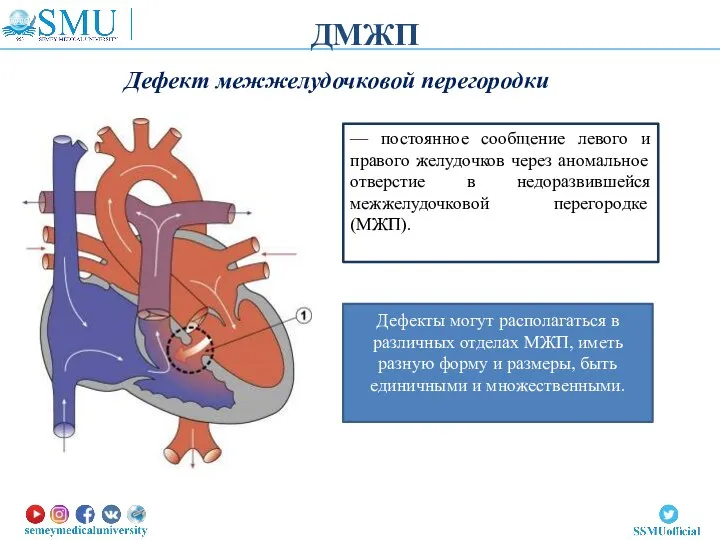
- 10. ДМЖП Дефект межжелудочковой перегородки — постоянное сообщение левого и правого желудочков через аномальное отверстие в недоразвившейся
- 11. Код по МКБ – 10 — по месту расположения : • под аортой • в среднем
- 12. Принципиально необходимо выделять две формы ДМЖП: 1) высокий дефект в мембранозной части МЖП или крупный дефект
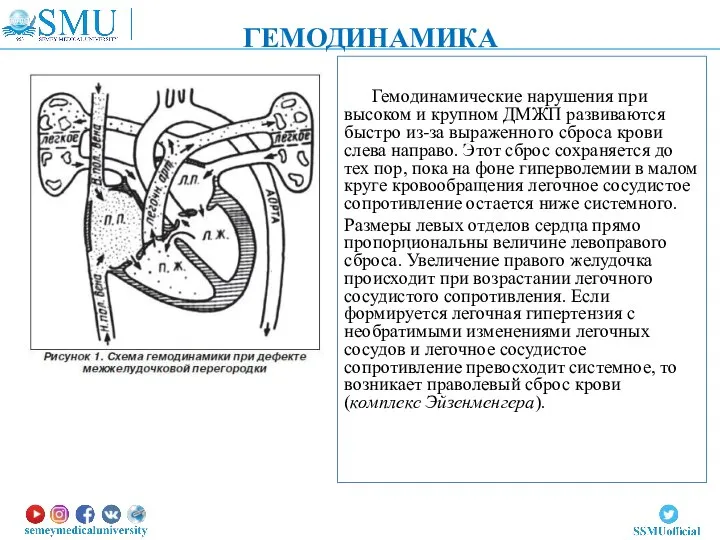
- 13. Гемодинамические нарушения при высоком и крупном ДМЖП развиваются быстро из-за выраженного сброса крови слева направо. Этот
- 14. Клиника - быстрая утомляемость, - одышка при нагрузке; - деформация грудной клетки в области грудины («сердечный
- 15. Аускультативные данные I тон на верхушке слышен плохо, так как сливается с грубым, интенсивным систолическим шумом
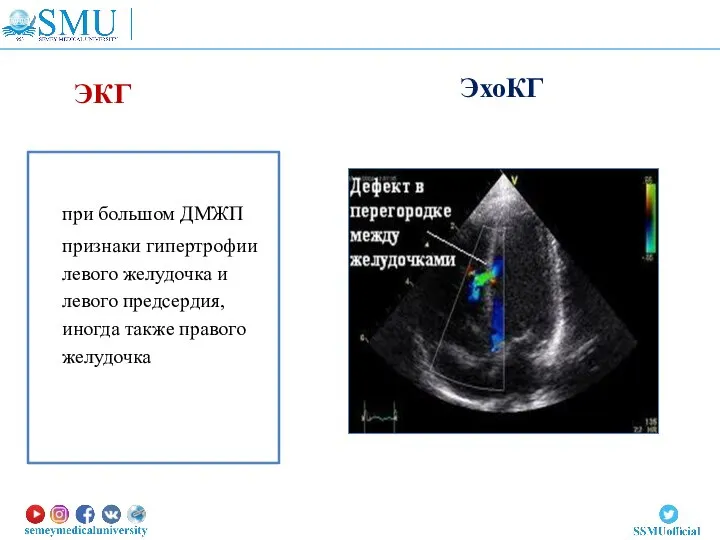
- 16. при большом ДМЖП признаки гипертрофии левого желудочка и левого предсердия, иногда также правого желудочка ЭхоКГ ЭКГ
- 17. Лечение Оперативное лечение: рекомендовано пациентам: 1) с субъективной симптоматикой, без запущенной легочной гипертензии; 2) бессимптомным с
- 18. Если у ребенка большой дефект МЖП и есть признаки сердечной недостаточности, производится операция в первые три
- 19. При небольших и средних дефектах межжелудочковой перегородки альтернативой операции является эндоваскулярное закрытие окклюдером – специальным устройством,
- 20. Для закрытия мышечных дефектов чаще используют окклюдеры, а для перимембранозных – спирали
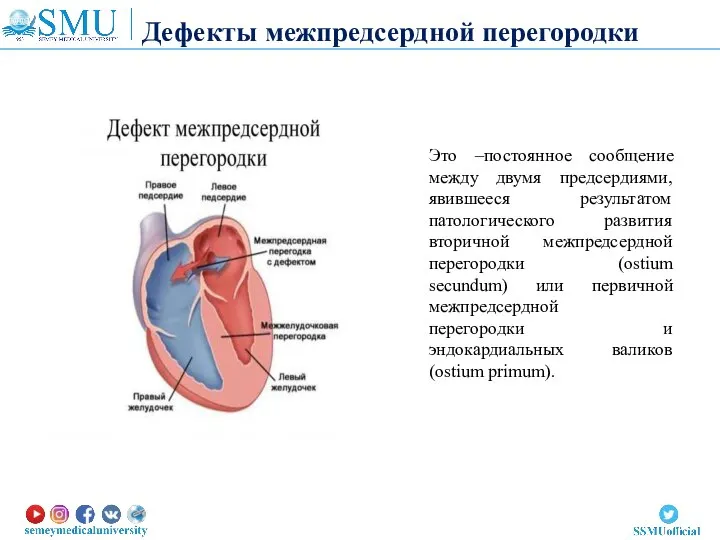
- 21. Дефекты межпредсердной перегородки Это –постоянное сообщение между двумя предсердиями, явившееся результатом патологического развития вторичной межпредсердной перегородки
- 22. По классификации ДМПП делятся на 3 основные группы: - первичный дефект межпредсердной перегородки - вторичный дефект
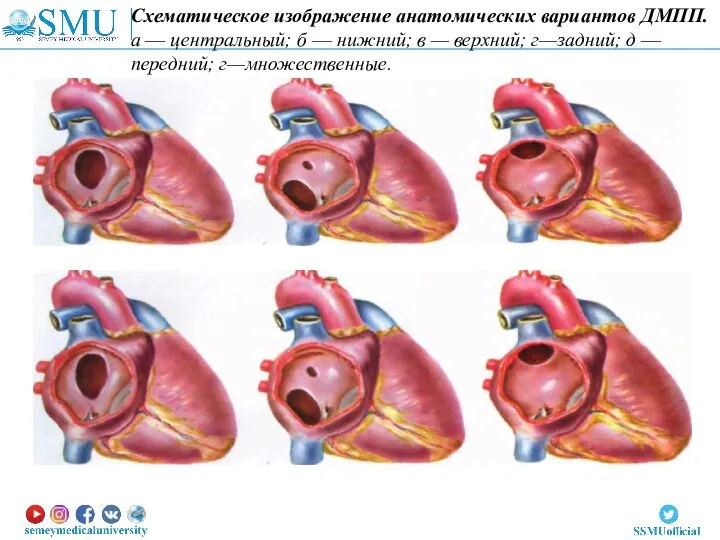
- 23. Схематическое изображение анатомических вариантов ДМПП. а — центральный; б — нижний; в — верхний; г—задний; д
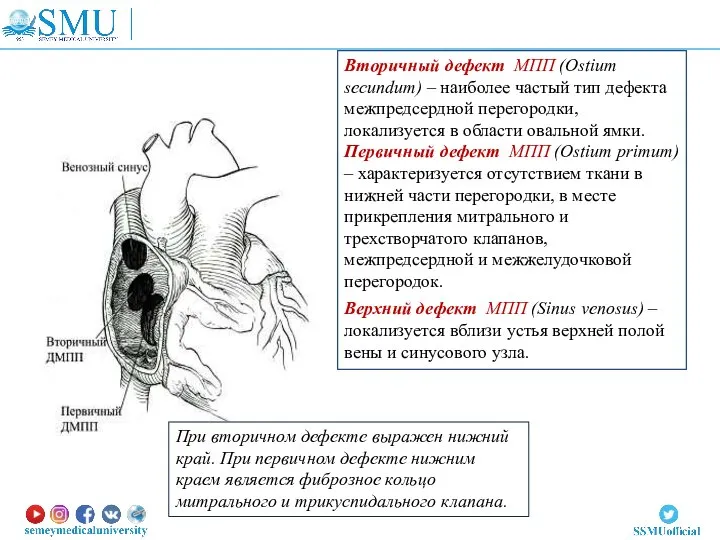
- 24. Вторичный дефект МПП (Ostium secundum) – наиболее частый тип дефекта межпредсердной перегородки, локализуется в области овальной
- 25. Первичный ДМПП обычно выявляют в периоде новорожденности. Порок протекает тяжело, с выраженной сердечной недостаточностью и, нередко,
- 26. Если вторичные ДМПП встречаются в изолированном виде, то первичные, как правило, входят в состав более сложных
- 27. Гемодинамические изменения при ДМПП развиваются постепенно вследствие разницы в давлениях в большом и малом кругах кровообращения,
- 28. Для ДМПП характерен слабый или среднеинтенсивный систолический шум с р. mах во II-III межреберье слева от
- 29. Увеличение правого желудочка, выбухание дуги легочного ствола, повышенное кровенаполнение легких R – грамма при ДМПП
- 30. ЭКГ Электрическая ось отклонена вправо. Со временем формируются признаки перегрузки правых отделов сердца – предсердия (высокий
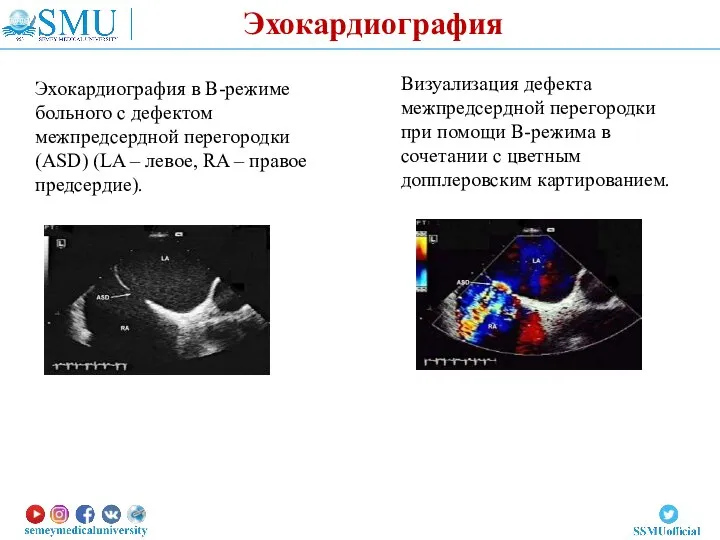
- 31. Визуализация дефекта межпредсердной перегородки при помощи В-режима в сочетании с цветным допплеровским картированием. Эхокардиография в В-режиме
- 32. 1. Спонтанное закрытие ДМПП возможно в раннем возрасте при небольших размерах дефекта. ДМПП размером более 8-9
- 33. Тактика ведения лиц при выявлении ООО Дети с небольшим шунтом через ООО не нуждаются в каком-либо
- 34. Анатомически этот порок — отсутствие участка перегородок, разделяющих правое и левое предсердия в их нижнем отделе,
- 35. Симптомы зависят от возраста в котором проявляется порок. Чем больше дефекты перегородок и нарушение функции клапанов
- 36. • Рентгенография грудной клетки – позволяет выявить увеличение сердца и перегрузку легких. • ЭКГ - отклонение
- 37. С момента установления у новорожденного диагноза несбалансированного атриовентрикулярного канала необходимо в первые недели жизни выполнить операцию,
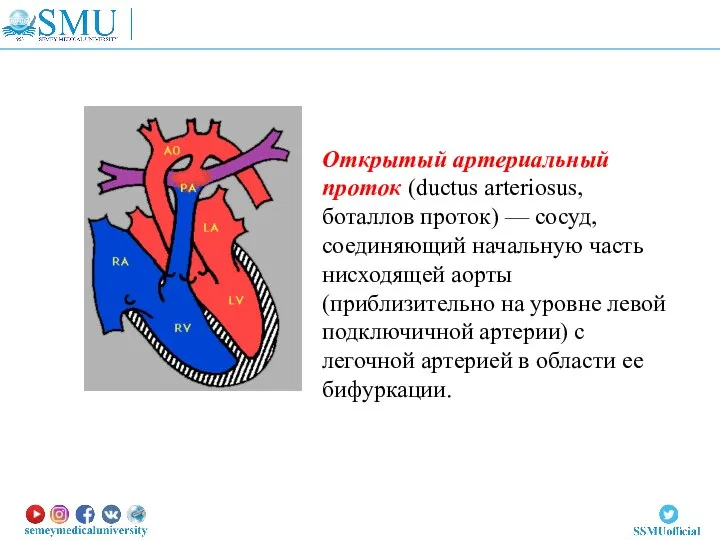
- 38. Открытый артериальный проток (ductus arteriosus, боталлов проток) — сосуд, соединяющий начальную часть нисходящей аорты (приблизительно на
- 39. На долю данного порока приходится около 10—18 — 30% всех случаев врожденных аномалий сердца [Кутушев Ф.
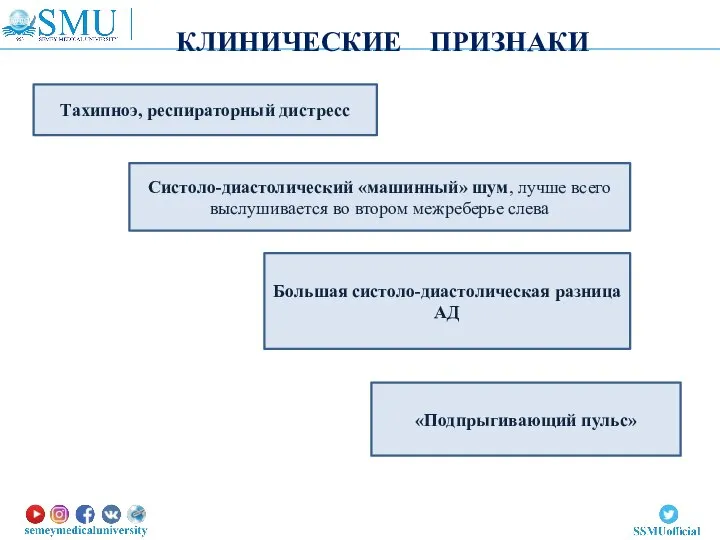
- 40. КЛИНИЧЕСКИЕ ПРИЗНАКИ Тахипноэ, респираторный дистресс Систоло-диастолический «машинный» шум, лучше всего выслушивается во втором межреберье слева «Подпрыгивающий
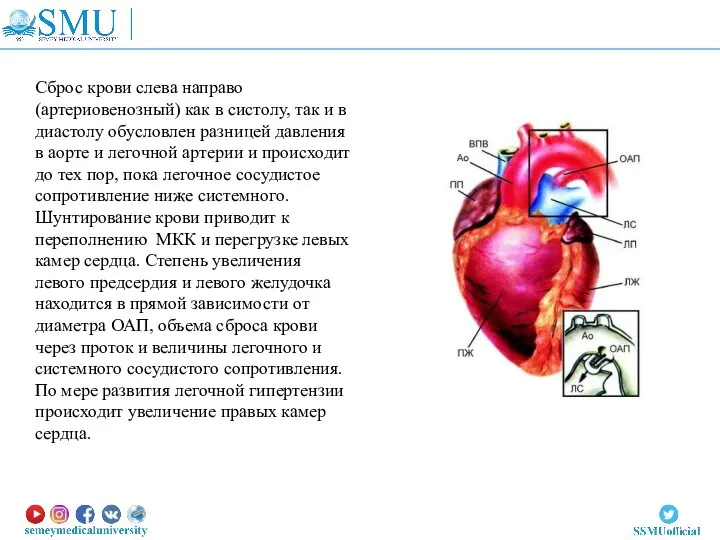
- 41. Сброс крови слева направо (артериовенозный) как в систолу, так и в диастолу обусловлен разницей давления в
- 42. Клиническое течение ОАП у недоношенных новорожденных: 1.Гиперволемия малого круга кровообращения (невозможность смягчения параметров ИВЛ и перевода
- 43. ЭхоКГ (цветное допплеровское картирование) Если сброс крови небольшой, патологических симптомов не обнаруживают. При перегрузке левых отделов
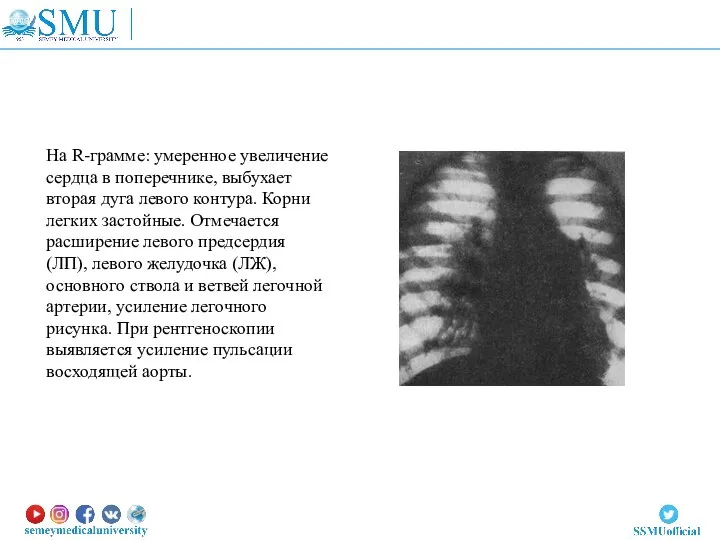
- 44. На R-грамме: умеренное увеличение сердца в поперечнике, выбухает вторая дуга левого контура. Корни легких застойные. Отмечается
- 45. Аневризма (мешкообразное расширение) протока и ее разрыв. Сердечная недостаточность. Бактериальный эндокардит. Пневмония. Инсульты. Высокая легочная гипертензия.
- 46. Внутривенное введение ингибиторов простагландина (индометацин, ибупрофен) Cхема введения индометацина: 0,2 мг/кг-0,1 мг/кг-0,2 мг/кг каждые 12 ч.
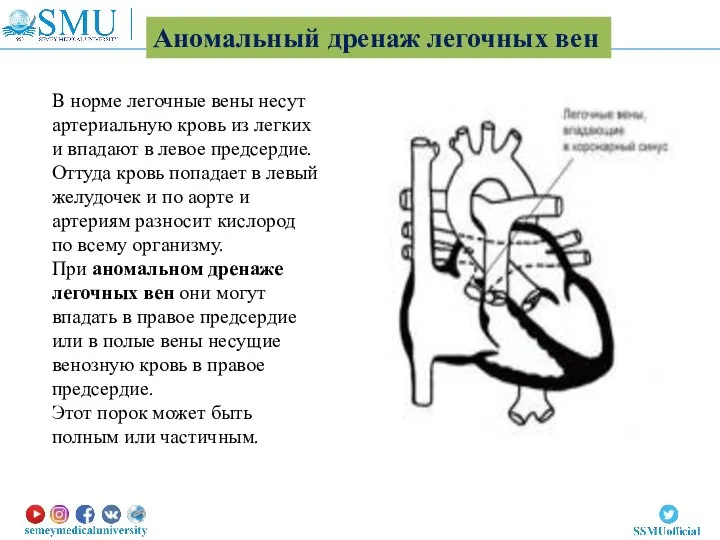
- 47. В норме легочные вены несут артериальную кровь из легких и впадают в левое предсердие. Оттуда кровь
- 49. На основании уровня впадения легочных вен аномальный дренаж классифицируется на 4 анатомических типа (варианта). I вариант
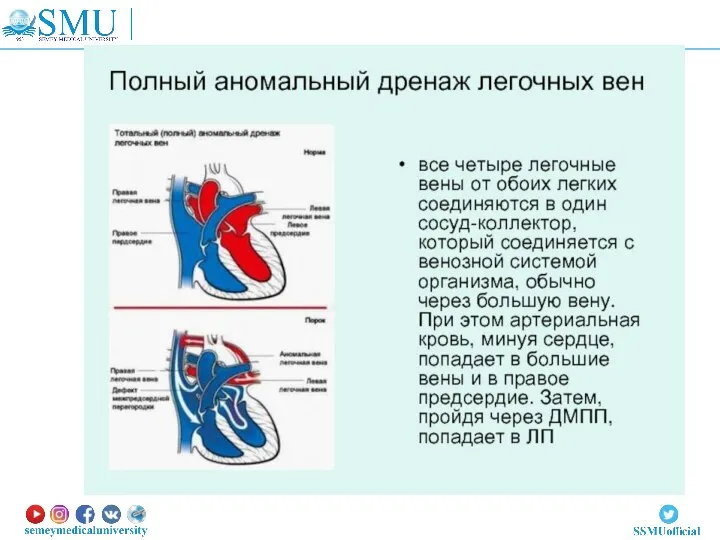
- 50. При полном аномальном дренаже легочных вен нет прямого сообщения между легочными венами (малым кругом кровообращения) и
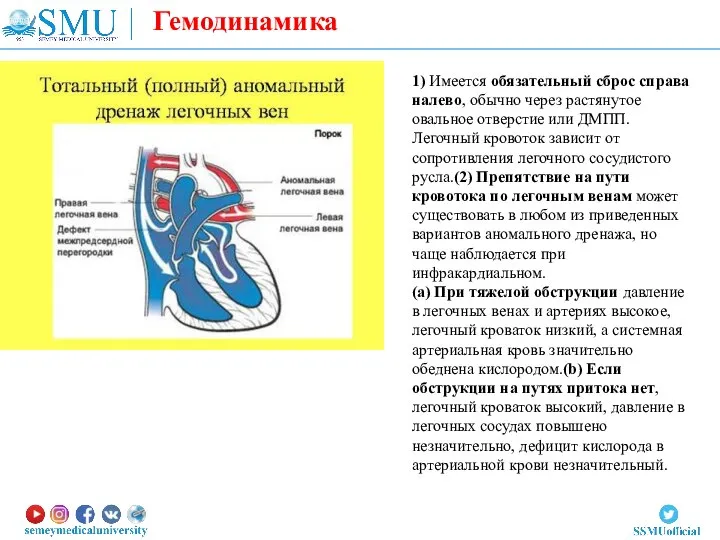
- 51. 1) Имеется обязательный сброс справа налево, обычно через растянутое овальное отверстие или ДМПП. Легочный кровоток зависит
- 52. При наличии обструкции легочных вен ощущается пульсация правого желудочка, выслушивается громкий расщепленный второй тон, ритм галопа,
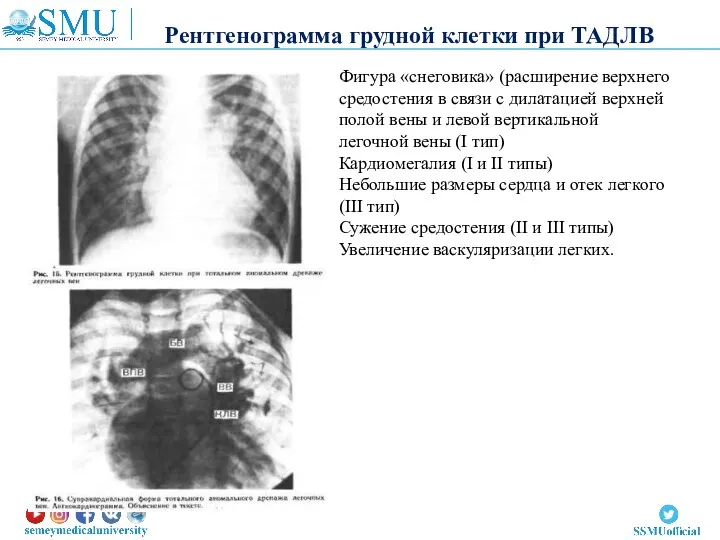
- 53. Фигура «снеговика» (расширение верхнего средостения в связи с дилатацией верхней полой вены и левой вертикальной легочной
- 54. Критерии диагностики: дилатация правых отделов сердца; расширение легочной артерии; относительное уменьшение ЛП и ЛЖ; расширенная верхняя
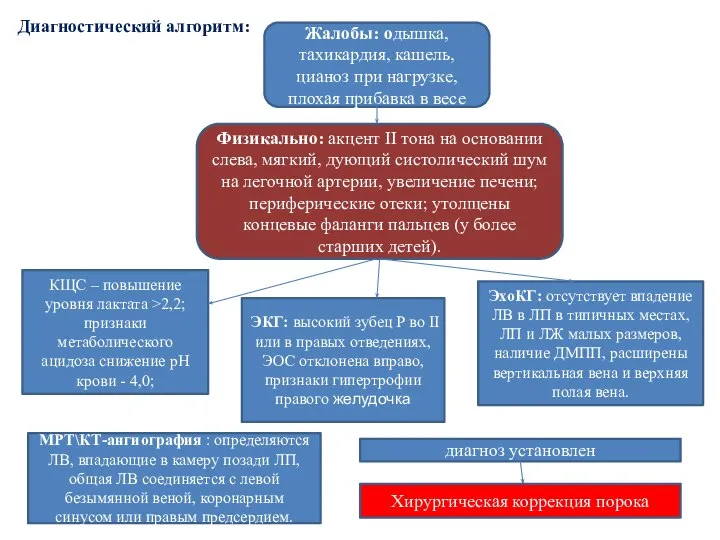
- 55. Жалобы: одышка, тахикардия, кашель, цианоз при нагрузке, плохая прибавка в весе Физикально: акцент II тона на
- 56. 1. Высокое РЕЕР +6-8 см Н2О при отеке легких 2. Высокое FiO2 , умеренная гипервентиляция (Ра
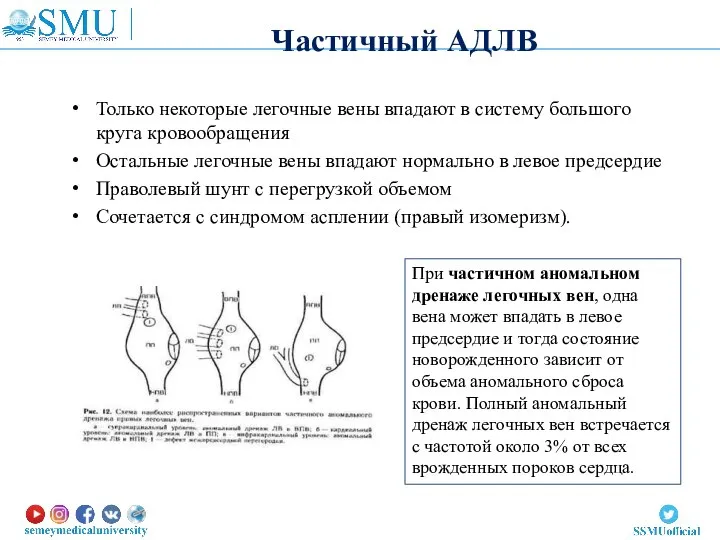
- 57. Только некоторые легочные вены впадают в систему большого круга кровообращения Остальные легочные вены впадают нормально в
- 58. Клиника определяется гиперволемией малого круга кровобращения за счет обструкции легочного венозного возврата на уровне межпредсердного сообщения
- 59. Если обструкции нет, физикальные данные аналогичны таковым при ДМПП с большим сбросом, включая усиленный сердечный толчок
- 60. электрическая ось сердца расположена нормально или отклонена вправо, есть признаки перегрузки правых отделов, неполной блокады правой
- 61. Рентгенологическое исследование грудной клетки при ЧАДЛВ Выбухание ствола легочной артерии и усиленная пульсация корней легких .
- 62. Возникают в результате сужения легочной артерии и часто сочетается со сбросом крови из ПЖ в большой
- 63. Тетрада Фалло Патологоанатомическими признаками порока являются стеноз выходного отдела правого желудочка, дефект межжелудочковой перегородки, декстропозиция аорты
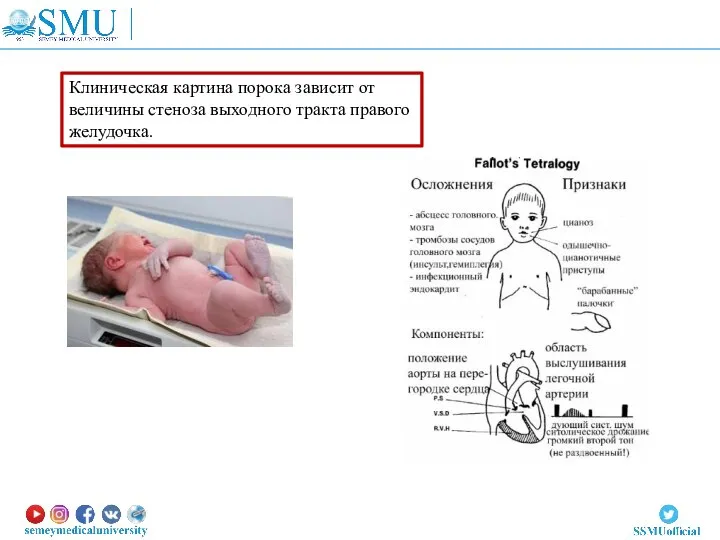
- 64. Клиническая картина порока зависит от величины стеноза выходного тракта правого желудочка.
- 65. Для синей формы, характерен цианоз и полицитемия, при этом показатели восстановленного гемоглобина в сосудах кожи и
- 66. - Для тетрады Фалло характерны симптомы: - ранний цианоз (синюшность); - задержка физического (в том числе
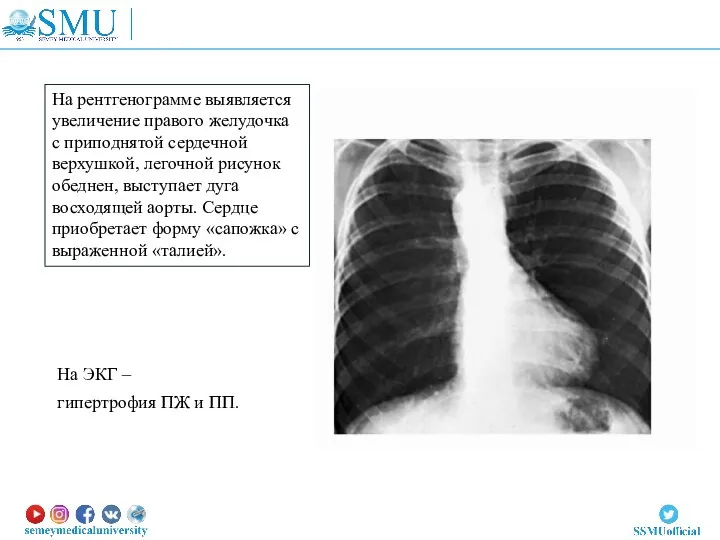
- 67. На рентгенограмме выявляется увеличение правого желудочка с приподнятой сердечной верхушкой, легочной рисунок обеднен, выступает дуга восходящей
- 68. Одышечно-цианотический (гипоксический) приступ “Спазм” выходного тракта правого желудочка Системное сосудистое сопротивление Гиповолемия Дегитратация Гипоксемия стимулирует дыхательный
- 69. Принципы лечения: Улучшить легочный кровоток : обязательно улучшится артериальная оксигенация и сатурация кислорода. Прервать порочный круг
- 70. 1. «Литическая смесь» (пипольфен, аминазин, промедол по 0,1мл/год жизни). 2.В/в 20% ГОМК в дозе 100 мг/кг
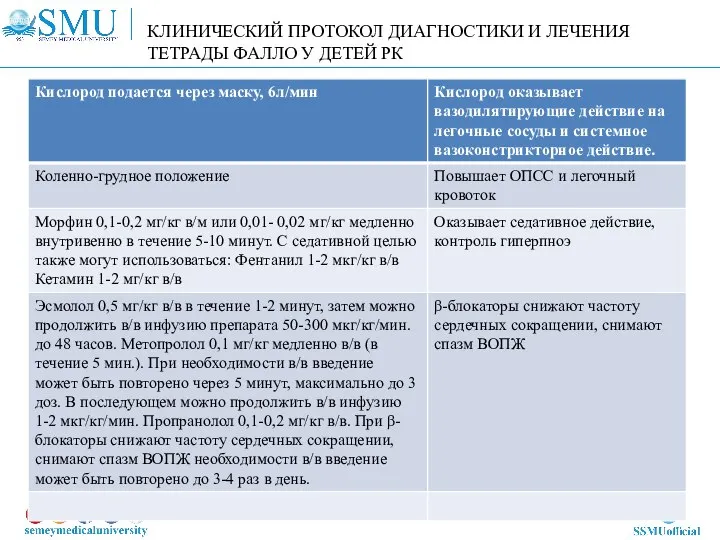
- 71. КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ТЕТРАДЫ ФАЛЛО У ДЕТЕЙ РК
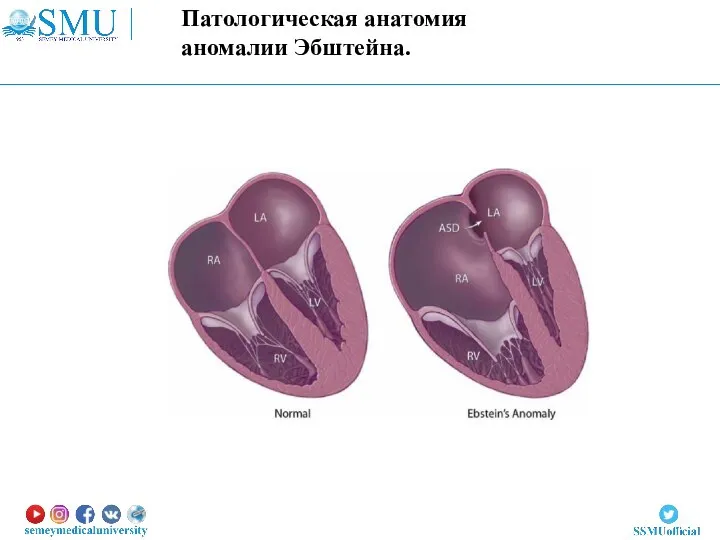
- 73. Аномалия Эпштейна Аномалия Эбштейна – редкий ВПС характеризующийся смещением створок трехстворчатого клапана в полость правого желудочка.
- 74. Патологическая анатомия аномалии Эбштейна.
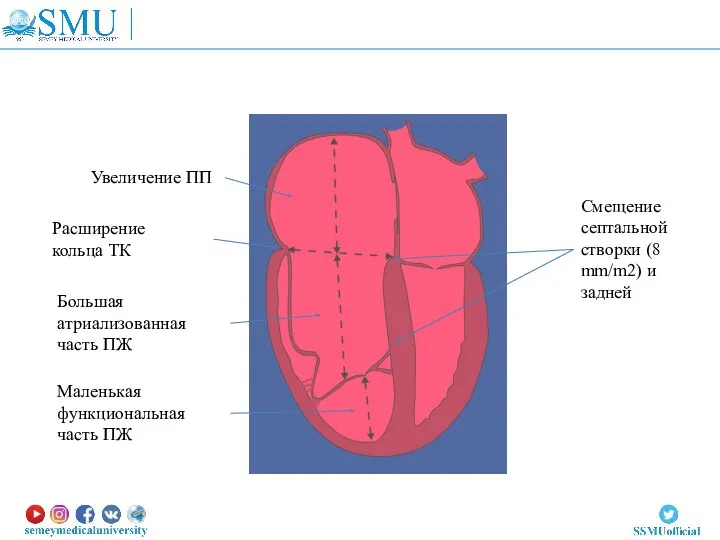
- 75. 1. Передняя створка большая, подвижная, задняя и септальная смещены или отсутствуют; Размер атриализированной камеры желудочка относительно
- 76. Увеличение ПП Расширение кольца ТК Большая атриализованная часть ПЖ Маленькая функциональная часть ПЖ Смещение септальной створки
- 77. Уменьшенная полость ПЖ приводит к снижению ударного объема ПЖ и легочного кровотока. Деформация трехстворчатого клапана нарушает
- 78. КЛИНИЧЕСКИЕ СИНДРОМЫ Гипоксемический (одышка, быстрая утомляемость при небольших физических нагрузках, низкая работоспособность, цианоз и т.п.); Кардиальный
- 79. ―сердечный горб вследствие увеличения ПП и атриализованной части ПЖ; смещение верхушечного толчка в Y-YI межреберье до
- 80. ЭКГ : Во II стандартном и правых грудных отведениях – высокие остроконечные зубцы Р – признак
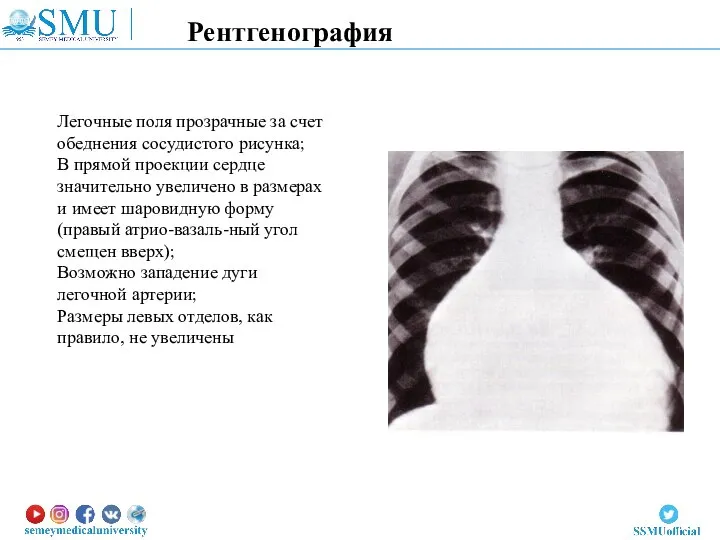
- 81. Легочные поля прозрачные за счет обеднения сосудистого рисунка; В прямой проекции сердце значительно увеличено в размерах
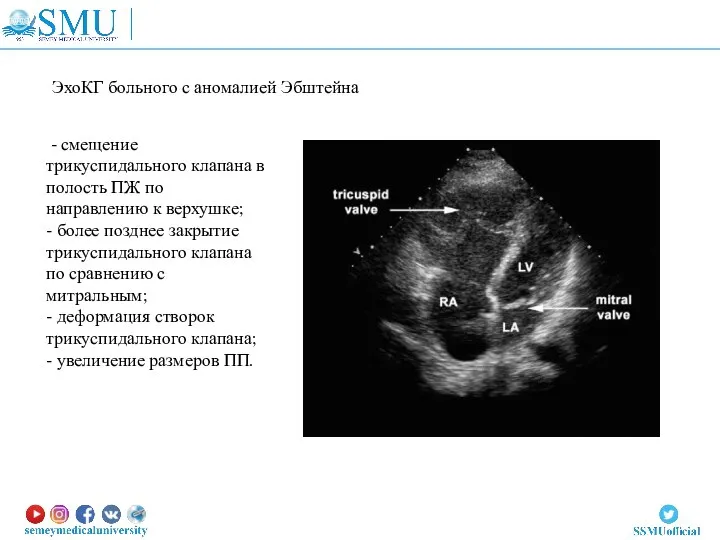
- 82. ЭхоКГ больного с аномалией Эбштейна - смещение трикуспидального клапана в полость ПЖ по направлению к верхушке;
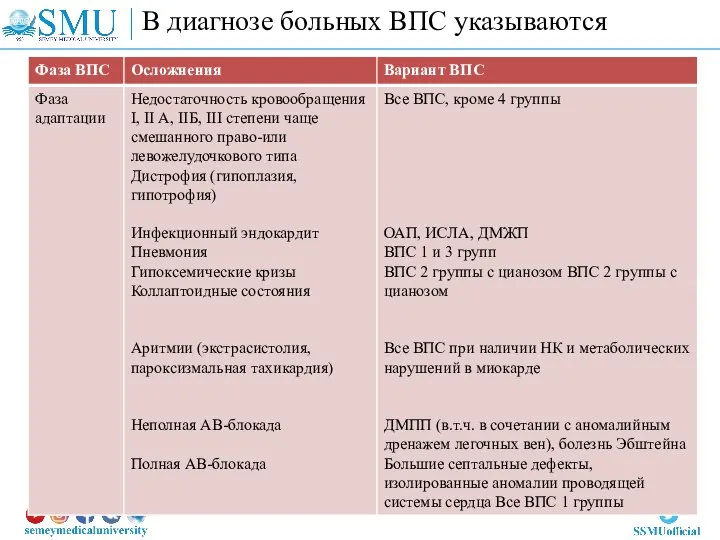
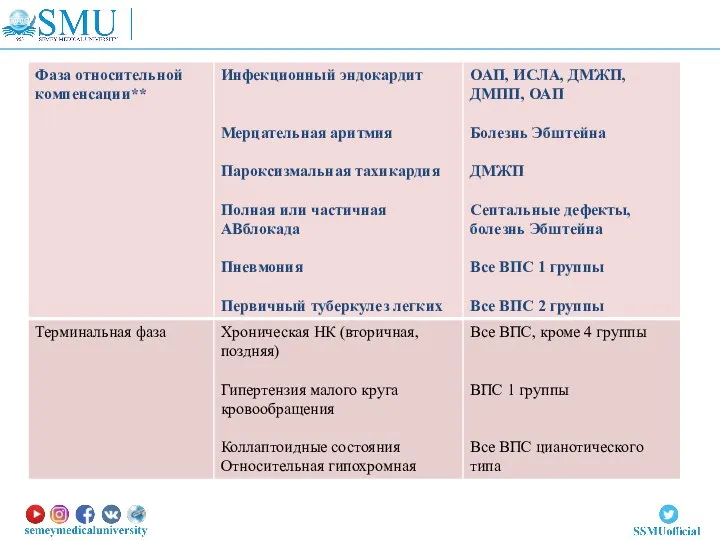
- 83. В диагнозе больных ВПС указываются
- 85. Основная: 1. Детские болезни под редакцией проф. Н.П. Шабалова Санкт-Петербург. 2012 г. 2. Детская кардиология и
- 87. Скачать презентацию

























































 Что такое ВИЧ? Принцип действия
Что такое ВИЧ? Принцип действия Дерматозойный бред, паразитофобия, акарофобия, синдром Экбома или синдром Берса Конрада
Дерматозойный бред, паразитофобия, акарофобия, синдром Экбома или синдром Берса Конрада № 1-2-4 леч Будова та розвиток сечової системи
№ 1-2-4 леч Будова та розвиток сечової системи Нейтрофильные внеклеточные ловушеки
Нейтрофильные внеклеточные ловушеки Особенности реабилитационного ухода в акушерстве и гинекологии
Особенности реабилитационного ухода в акушерстве и гинекологии Covid-19
Covid-19 Сестринская помощь при повышении АД
Сестринская помощь при повышении АД Склериты. Виды склеритов
Склериты. Виды склеритов Ненаркотические анальгетики
Ненаркотические анальгетики Международный день недоношенных детей 17.11. 2018
Международный день недоношенных детей 17.11. 2018 Vilkevich_Antimyullerov_gormon
Vilkevich_Antimyullerov_gormon Основные этапы послеоперационной работы при ринолалии. Задачи логопеда на каждом этапе
Основные этапы послеоперационной работы при ринолалии. Задачи логопеда на каждом этапе Непищевые отравления у детей
Непищевые отравления у детей Оперативные доступы к грудной полости
Оперативные доступы к грудной полости Биохимия обестатина
Биохимия обестатина Лечение экзо- и эндоцервицитов, ассоциированных с неспецифической микстинфекцией нижнего отдела гениталий у женщин
Лечение экзо- и эндоцервицитов, ассоциированных с неспецифической микстинфекцией нижнего отдела гениталий у женщин Сестринская помощь пациентам терапевтического профиля (лекция № 30)
Сестринская помощь пациентам терапевтического профиля (лекция № 30) Профессия моей мечты. Профессия окулист
Профессия моей мечты. Профессия окулист Психическое заболевание шизофрения
Психическое заболевание шизофрения Антибиотики. Вакцины. Сыворотки (лекция 8)
Антибиотики. Вакцины. Сыворотки (лекция 8) Предверно-улитковый нерв (n. Vestibulocochlearis)
Предверно-улитковый нерв (n. Vestibulocochlearis) Энергия предпринимателя и ее источники
Энергия предпринимателя и ее источники Неврастения
Неврастения Lektsia_1_Vvedenie
Lektsia_1_Vvedenie Children health insurance programmes
Children health insurance programmes Острое воспаление. Морфология экссудативного воспаления. Патологическая анатомия
Острое воспаление. Морфология экссудативного воспаления. Патологическая анатомия Полезная и вредная еда
Полезная и вредная еда Диагностика ТЭЛА
Диагностика ТЭЛА