Содержание
- 2. Заболеваемость первичными опухолями головного мозга на 100 тыс. населения в США [Central Brain Tumor Registry of
- 3. Заболеваемость опухолями головного мозга в России составляет от 7,42 до 13,9 на 10000 населения в год.
- 4. На современном этапе развития нейроонкологии не существует регламентированных мер профилактики заболеваемости опухолями головного мозга, в связи
- 5. Существующие методы лечения Операция Химиотерапия Облучение: Линейный ускоритель Гамма-нож Кибер-нож Применяются в разных сочетаниях и вариантах
- 6. Медиана выживаемости больных глиобластомами, даже при использовании всего современного арсенала агрессивного противоопухолевого комплексного воздействия, не превышает
- 7. В последнее время не удается улучшить результаты комбинированного лечения ЗГ. Продолжительность жизни пациентов с глиомами в
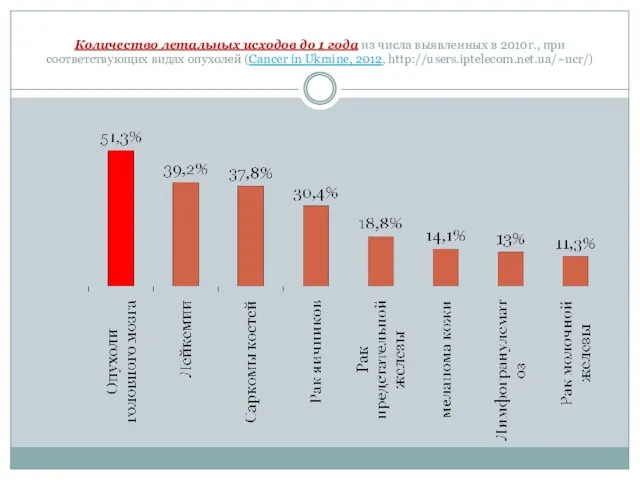
- 8. Количество летальных исходов до 1 года из числа выявленных в 2010г., при соответствующих видах опухолей (Cancer
- 9. В течение последних 50 лет имеется стойкая тенденция роста летальности от опухолей головного мозга в развитых
- 10. Лечение истинно злокачественных глиом (ЗГ) остается неблагодарным делом и очень серьезной проблемой в современной онкологии и
- 11. Исходная концепция За последние 10-15 лет появились десятки публикаций указывающие на наличие ассоциаций между хроническими и
- 12. Терапевтическая концепция Диагностика иммунного статуса, наличия латентных инфекций и метаболических нарушений Лечение (подавление) выявленных инфекций Иммунокоррекция
- 13. Окончание лечения, ожидание быстрой смерти Лечение до нас – операция, облучение, химиотерапия Мы начинаем лечить больных
- 14. Несколько примеров
- 15. Аnamnesis morbi: С сентября 2009 года появились сильные головные боли, обследована. 30.10.09г КТ головного мозга. Заключение:
- 16. Рис. 1. Пациентка К. Опухоль до начала лечения у нас. Ранее проведено 2 курса облучения «кибер-ножом»,
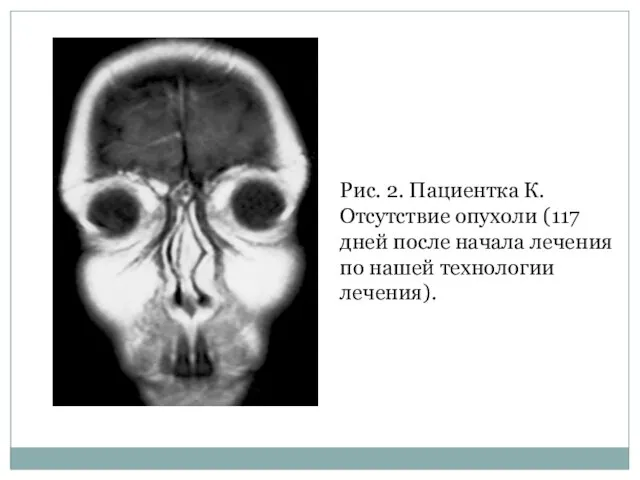
- 17. Рис. 2. Пациентка К. Отсутствие опухоли (117 дней после начала лечения по нашей технологии лечения).
- 18. 2) Б-ва К. 1949 г.р.(63г.) Дата поступления: 14.05.12г. Клинический диагноз: Объемное образование варолиева моста. Осложнения: Бульбарный
- 19. 3) О-ва А.К. 16.01.1971г.р. (40 лет). Дата поступления: 09.06.2011 Клинический диагноз: Анапластическая глиобластома . Шкала Карновского
- 20. 4) Ж-ва П.Б. 07.12. 1990г.р.(21г.) Дата поступления: 16.04.2012г., Клинический диагноз: Новообразование петрокливальной области слева. Состояние после
- 21. 5) К-ва Л.В.06.09.1972г.р.(40л) Дата поступления: 06.04.2012 Клинический диагноз: Глиобластома правой теменно - височной доли головного мозга.
- 22. 6) Б-ва Г. 1965г.р.(47л) Дата поступления: 17.07.12г Клинический диагноз: Глиобластома височной доли правого полушария. По шкале
- 23. 7) Т-ва А. 1991 г.р. (21г.) Дата поступления: 17.07.12г. Клинический диагноз: Астроцитома мозжечка 4 степени злокачественности,
- 24. 8) Ч-ко А. 1963г.р. Дата поступления: 25.07.12г. Клинический диагноз: Мультифокальная глиома головного мозга. IV степень. Состояние
- 25. 9) Н-в Б. 1958 г.р. Дата поступления: 11.07.12г. Клинический диагноз: Опухоль (астроцитарная глиома) левой лобной области.
- 26. 10) К-ов А 1958г.р Дата поступления: 01.08.12г Клинический диагноз: Объемное образование в проекции лобно-теменной области справа.
- 27. 11) Б-а К. 08.07.1951г.р. Дата поступления: 22.08.2012 Клинический диагноз: Объемное образование основной пазухи с прорастанием в
- 29. Скачать презентацию
Слайд 2Заболеваемость первичными опухолями головного мозга
на 100 тыс. населения в США
[Central
Заболеваемость первичными опухолями головного мозга на 100 тыс. населения в США [Central
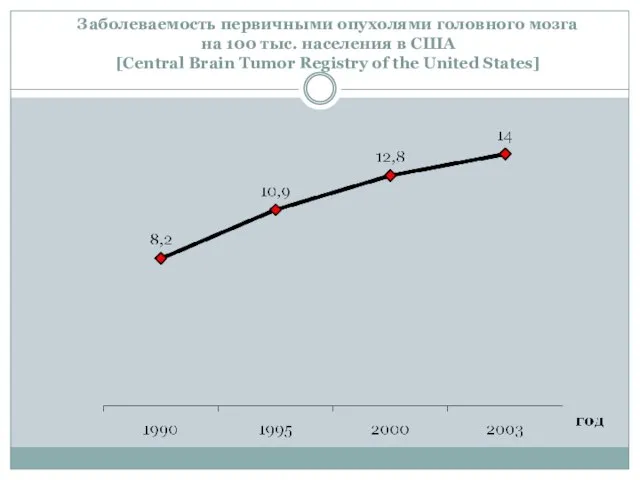
Слайд 3Заболеваемость опухолями головного мозга в России составляет от 7,42 до 13,9 на
Заболеваемость опухолями головного мозга в России составляет от 7,42 до 13,9 на

Ежегодно опухоли головного мозга диагностируются в среднем
с частотой 21 случай на каждые 100 тыс. населения
[Старинский В.В. И др. 2002; Laws E.R. et al., 1993; Ahsan H. et al., 1995; Kuratsu L. et al., 1997; Deangelis L., 2000; Pobereskin L. H. et al., 2000; Parking D.M. et al., 2005]
Во всем мире отмечается постоянный рост нейроонкологических больных. Удельный вес злокачественных опухолей головного мозга среди всех злокачественных новообразований варьирует от 4,7 до 8%
[Горенштейн А.Е. 2009]
Слайд 4На современном этапе развития нейроонкологии не существует регламентированных мер профилактики заболеваемости опухолями
На современном этапе развития нейроонкологии не существует регламентированных мер профилактики заболеваемости опухолями

[В.Д. Розуменко, д.м.н., проф., зав. Клиникой внутримозговых опухолей института нейрохирургии им. А.П. Ромоданова г. Киев, 2008]
Слайд 5Существующие методы лечения
Операция
Химиотерапия
Облучение:
Линейный ускоритель
Гамма-нож
Кибер-нож
Применяются в разных
Существующие методы лечения
Операция
Химиотерапия
Облучение:
Линейный ускоритель
Гамма-нож
Кибер-нож
Применяются в разных

Слайд 6Медиана выживаемости больных глиобластомами, даже при использовании всего современного арсенала агрессивного противоопухолевого
Медиана выживаемости больных глиобластомами, даже при использовании всего современного арсенала агрессивного противоопухолевого

Средний срок жизни с глиобластомами для лиц старше 65 лет около 3,5 месяцев, а младше – около 10 месяцев. Продолжительность жизни без лечения не превышает 3-4 мес. [Коршунов А.Г., 1998]
Рецидивы и продолженный рост опухоли после операции наблюдается в 70-80% случаев [Mohan D.S., et al 1998; Hentschel S.J., et al. 2003].
Результаты лечения этими методами
1
Слайд 7В последнее время не удается улучшить результаты комбинированного лечения ЗГ. Продолжительность жизни

Еще больший скептицизм вызывают результаты лечения ЗГ у пожилых пациентов (возраст более 60 лет) — продолжительность жизни после комбинированного лечения у которых в среднем составляет не более 6-8 месяцев. [Балканов А.С., 2010].
Медиана выживаемости после хирургического лечения не превышает 5 мес. Проведение в послеоперационном периоде лучевой терапии улучшает качество жизни больных и увеличивает медиану выживаемости до 36 нед. [Лясс Ф.М., 2007].
2
Слайд 8Количество летальных исходов до 1 года из числа выявленных в 2010г., при
Количество летальных исходов до 1 года из числа выявленных в 2010г., при
Слайд 9В течение последних 50 лет имеется стойкая тенденция роста летальности от опухолей
В течение последних 50 лет имеется стойкая тенденция роста летальности от опухолей

[Legier J.M.et al., 1999; Becker N.et al.,2001].
Вывод:
Слайд 10Лечение истинно злокачественных глиом (ЗГ) остается
неблагодарным делом и очень серьезной проблемой в
современной
Лечение истинно злокачественных глиом (ЗГ) остается
неблагодарным делом и очень серьезной проблемой в
современной

Показатели выживаемости больных, по-прежнему,
весьма удручающие [Штефан А.Ю., 2007].
Слайд 11Исходная концепция
За последние 10-15 лет появились десятки публикаций указывающие на наличие ассоциаций
Исходная концепция
За последние 10-15 лет появились десятки публикаций указывающие на наличие ассоциаций

Пациенты, страдающие онкологическими заболеваниями имеют выраженные нарушения в различных функциях иммунной системы.
Практически все пациенты находящиеся на разных стадиях развития онкопроцесса имеют метаболические нарушения – существует значительное количество публикаций указывающие на определенную связь между метаболическим синдромам и раком
Существующие методы химиотерапии, наряду с возможным терапевтическим эффектом, серьезно подавляют функции иммунной системы, активируют хронические инфекции и ухудшают метаболические функции
Слайд 12Терапевтическая концепция
Диагностика иммунного статуса, наличия латентных инфекций и метаболических нарушений
Лечение (подавление)
Терапевтическая концепция
Диагностика иммунного статуса, наличия латентных инфекций и метаболических нарушений
Лечение (подавление)

Иммунокоррекция с использованием интерферонов, интерлейкинов и колониестимулирующих факторов
Коррекция метаболических нарушений
Химиотерапия (примерно через 6 недель) с использованием ограниченного набора химиопрепаратов
Процесс лечения циклический и занимает от 4-8 месяцев
Слайд 13Окончание лечения,
ожидание быстрой смерти
Лечение до нас – операция, облучение, химиотерапия
Мы начинаем лечить
Окончание лечения,
ожидание быстрой смерти
Лечение до нас – операция, облучение, химиотерапия
Мы начинаем лечить
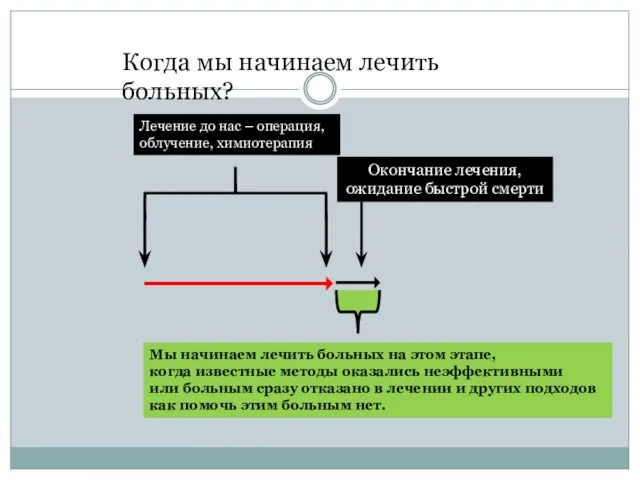
когда известные методы оказались неэффективными
или больным сразу отказано в лечении и других подходов
как помочь этим больным нет.
Когда мы начинаем лечить больных?
Слайд 14Несколько примеров

Слайд 15Аnamnesis morbi: С сентября 2009 года появились сильные головные боли, обследована.
30.10.09г
Аnamnesis morbi: С сентября 2009 года появились сильные головные боли, обследована.
30.10.09г

25.11.09г. Лучевая терапия: Гамма - нож (Китай).
24.10.11г. 2 курс лучевой терапии гамма – ножом (Китай). 07.11.11г 1 курс химиотерапии темодалом.
При поступлении 12.12.2011г. МРТ головного мозга. Заключение: МРТ – картина опухолевого образования мозолистого тела с кистозным компонентом 2,7 х 2,5 см, перифокальный отек в височной, лобной, теменной долях левой гемисферы размерами 7,5 х 4,5 см, масс – эффект в виде сдавление боковых желудочков, компрессии переднего отдела 3 желудочка, с развитием окклюзионной гидроцефалии.
Проведено лечение по разработанной схеме
12.04.12г МРТ головного мозга. Заключение: МРТ – признаки постлучевых глиозных изменений мозолистого тела, гипоплазии правой позвоночной артерии, левостороннего гайморита. Опухоль не визуализируется.
Выписана 16.04.12г, со значительным улучшением. По шкале Карновского 90%.
1) К-к Ж.А. 01.11.1981г.р.(30л) Дата поступления: 07.12.2011г
Клинический диагноз: Глиобластома головного мозга.
После 2-х курсов дистанционного гамма облучения, 1 курса ХТ. Продолженный рост. Шкала Карновского 20%.
Слайд 16Рис. 1. Пациентка К.
Опухоль до начала лечения у нас.
Ранее проведено 2 курса
Рис. 1. Пациентка К.
Опухоль до начала лечения у нас.
Ранее проведено 2 курса
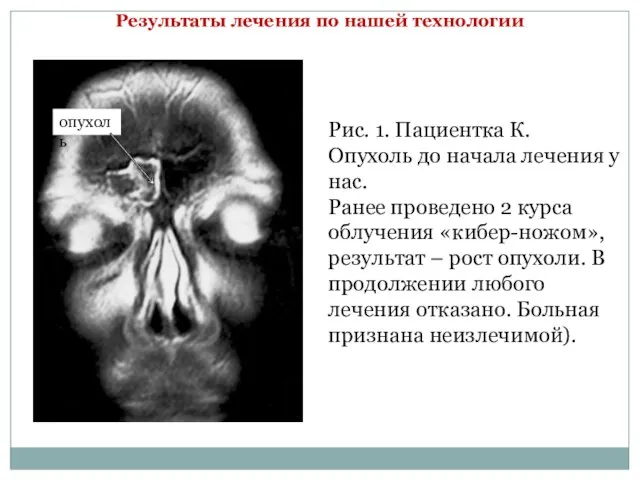
опухоль
Результаты лечения по нашей технологии
Слайд 17Рис. 2. Пациентка К.
Отсутствие опухоли (117 дней после начала лечения по нашей
Рис. 2. Пациентка К.
Отсутствие опухоли (117 дней после начала лечения по нашей
Слайд 182) Б-ва К. 1949 г.р.(63г.) Дата поступления: 14.05.12г.
Клинический диагноз: Объемное образование варолиева
2) Б-ва К. 1949 г.р.(63г.) Дата поступления: 14.05.12г.
Клинический диагноз: Объемное образование варолиева

Аnamnesis morbi: В связи с жалобами на головные боли направлена на КТ.
30.06.2011г КТ головного мозга. Заключение: КТ-картина геморрагического очага в продолговатом мозге на фоне выраженной внутренней гидроцефалии.
14.07.2011г. Консультирована в АО «РНЦНХ» нейрохирургом. Клинический диагноз: Цереброваскулярное заболевание. Осложнения: последствия ОНМК в вертебро-базиллярном бассейне, с формированием очага в варолиевом мосту в области дна 4-желудочка. Косоглазие. Атаксия. Дифференциальный диагноз: опухоль варолиева моста в области дна 4-желудочка. Рекомендовано: МРТ головного мозга с контрастным усилением через 2 месяца с повторной консультацией нейрохирурга РНЦНХ.
06.09.2011г. МРТ головного мозга. Заключение: МРТ-признаки опухолевого образования (астроцитома?) ствола головного мозга, дисциркуляторной энцефалопатии.
Консультирована нейрохирургом и радиологом в ОАО «Деловой Центр Нейрохирургии» г. Москва 20.04.12г. Диагноз: Объемное образование ствола. Заключение: учитывая инфильтративный рост и локализацию опухоли, проведение стереотаксической радио хирургии не показано.
Перед поступлением 19.03.12г. МРТ головного мозга. Заключение: МРТ – признаки образование ствола мозга 1,44 х 2,18 х 2,47см (7,75 см3).
Проведено лечение по разработанной схеме
24.08.12г. МРТ головного мозга. Заключение: МРТ признаки объемного образования варолиева моста 1,6 х 1,3 х 0,9 см (1,8 см3) без признаков перифокального отека.
Уменьшение опухоли на 75%.
Дата выписки 26.08.12г. со значительным улучшением. По Шкале Карновского 60%.
Слайд 193) О-ва А.К. 16.01.1971г.р. (40 лет). Дата поступления: 09.06.2011
Клинический диагноз: Анапластическая
3) О-ва А.К. 16.01.1971г.р. (40 лет). Дата поступления: 09.06.2011
Клинический диагноз: Анапластическая

Anamnesis morbi: считает себя больной с июля 2010 г., когда впервые появился эпилептический приступ.
В октябре 2010г –субтотальное удаление опухоли левого полушария. Операция нерадикальная. При МРТ контроле-опухолевый рост в зоне операции с прорастанием в мозолистое тело, деформация желудочков головного мозга. Распространенность в правое полушария головного мозга и на область хиазмы. Патогистологическое обследование от 12.04.2011 №2010-18-«гигантоклеточная глиобластома». В послеоперационном периоде резкое ухудшение состояния. Проведена лучевая и химиотерапия в КНР.07.04.11 произведена операция «Ретрепанация черепа в левой теменной области. Микрохирургическое удаление внутримозговой опухоли с применением нейронавигационной системы.
Перед поступлением 02.06.11г МРТ головного мозга. Заключение: МРТ – состояние после субтотального удаления опухоли (глиобластома) левого полушария мозга (04.2011г), продолженный рост. На фоне после операционного дефекта левой теменной кости в левом полушарии – опухолевое образование инфильтративного характера роста, прорастающее в ствол мозолистого тела с частичным переходом в правое полушарие мозга с выраженным перифокальным отеком, размерами около 6,7 х 5,1 х 6,4 см (219см3).
Проведено лечение по разработанной схеме
05.01.12г МРТ головного мозга. Заключение: МР динамическая картина остаточной опухоли глубинных отделов теменной доли левого полушария в сочетаний с обширным лучевым некрозом лобно – височно – теменной областей. При сравнении с описанием МРТ от 02.06.11г отмечается уменьшение размеров опухолевого узла 5,7 х 3,8 х 4,9 см (106 см3).
Уменьшение размеров опухоли на 51%.
Динамический контроль в апреле 2012 года перед выпиской не проведен, в связи с категорическим отказом пациентки от МРТ обследования (клаустрофобия). Пациентка находится под динамическим наблюдением.
Выписана 16.04.12г., со значительным улучшение. По шкале Карновского 40%.
Слайд 204) Ж-ва П.Б. 07.12. 1990г.р.(21г.) Дата поступления: 16.04.2012г.,
Клинический диагноз: Новообразование петрокливальной
4) Ж-ва П.Б. 07.12. 1990г.р.(21г.) Дата поступления: 16.04.2012г.,
Клинический диагноз: Новообразование петрокливальной

Аnamnesis morbi: Наблюдалась у терапевта с 2007 года по поводу головных болей. В марте 2012 года - резкое ухудшение состояние, проведено МРТ исследование головного мозга от 02.03.12г. Заключение: МР – признаки наиболее характерны для объемного образования в области моста и продолговатого мозга.
Перед поступлением 13.03.2012 г. МРТ головного мозга с контрастированием. Заключение: МР-признаки образования петрокливальной области 3,61 х 3,96 х 4,05см (58см3), компримирующий ствол, IV – желудочек.
Проведено лечение по разработанной схеме
22.08.12г. МРТ головного мозга. Заключение: МРТ признаки объемного образования петрокливальной области 4,1 х 3,9 х 3,0 см (48 см3).
Уменьшение размеров опухоли на 17 %.
Дата выписки: 11.07.12г. Пациентка поступила на повторный курс лечения 21.08.12г. Продолжает лечение. По шкале Карновского 90%.
Слайд 215) К-ва Л.В.06.09.1972г.р.(40л) Дата поступления: 06.04.2012
Клинический диагноз: Глиобластома правой теменно -
5) К-ва Л.В.06.09.1972г.р.(40л) Дата поступления: 06.04.2012
Клинический диагноз: Глиобластома правой теменно -

Аnamnesis morbi: С июля 2010 года – эпилептические приступы. МРТ головного мозга от 26.08.2010г.обнаружена внутримозговая кистозная опухоль теменной доли, в АО «РНЦНХ» 30.09.2010г. произведена операция: микрохирургическое удаление внутримозговой опухоли теменно – височной доли справа с использованием нейронавигации. Гистологическое заключение № 4545 – 7.4565 – 9 + от 04.10.10г. : анапластическая полиморфно клеточная астроцитома. Проведен курс ДЛТ РОД 2 Гр; СОД – 40 Гр; Получила 6 курсов ПХТ(темодал ).
После операции проводился пересмотр стекло препаратов. Гистологическое заключение: Глиобластома G IV. С октября 2010 г. по данным МРТ головного мозга от 25.10.11 г.: признаки прогрессирования. С 21.11.11. - 02.12.2012 в ИНХ им.А.П. Рамоданова (Украина), где произведена операция: удаление опухоли правой теменной доли по перифокальной зоне. Гистологическое заключение № 1478/11 от 30.11.11. : Глиобластома G IV. Проведен постоперационный курс химиолучевой терапии: ДЛТ РОД 2 Гр, СОД 40 Гр. Получила 3 курса ПХТ.
Перед поступлением 13.02.12г МРТ головного мозга. Заключение: МР – картина новообразования теменно – височной доли правого полушария головного мозга, с выраженным перифокальным отеком и смещением срединных структур на 1,33 см, в динамике от 25.10.11г – с признаками прогрессирования 5,16 х 3,82 х 2,2 см (43,3 см3).
Проведено лечение по разработанной схеме
19.06.12г МРТ головного мозга. Заключение: МР – картина новообразования теменно – височной доли правого полушария головного мозга (4,3 х 2,5см), с перифокальным отеком, в динамике от 13.02.12 с признаками уменьшения размеров.
От дальнейшего лечения отказалась мотивируя тем, что будет продолжать лечение в онкодиспансере
Выписана 22.06.12г, со значительным улучшением. По шкале Карновского 90%.
Слайд 226) Б-ва Г. 1965г.р.(47л) Дата поступления: 17.07.12г
Клинический диагноз: Глиобластома височной доли
6) Б-ва Г. 1965г.р.(47л) Дата поступления: 17.07.12г
Клинический диагноз: Глиобластома височной доли

Аnamnesis morbi: 29 апреля 2012 года случился эпилептический приступ.
04.05.12 МРТ головного мозга. Заключение: МР признаки более соответствуют опухоли из глиального ряда в височной доле правой гемисферы (астроцитома?) 3,7 х 2,3 х 2,15см (18 см3). Ангиоэнцефалопатия.
Со слов больной консультирована профессором Акшулаковым С. От предложенной операции отказалась.
Перед поступлением 02.06.12 МРТ головного мозга.
Заключение: МР – картина объемного образования височной доли правого полушария глиального ряда (глиобластома, фибриллярная астроцитома)3,3 х 3,4 х 4,5 см (50 см3).
Продолжает лечение по разработанной схеме.
По шкале Карновского 90%.
Слайд 237) Т-ва А. 1991 г.р. (21г.) Дата поступления: 17.07.12г.
Клинический диагноз: Астроцитома мозжечка
7) Т-ва А. 1991 г.р. (21г.) Дата поступления: 17.07.12г.
Клинический диагноз: Астроцитома мозжечка

Аnamnesis morbi: Находилась на стационарное лечении в «КГКП Городская больница №1» г. Павлодар с 22.03.11г. по 18.04.11г. в отделении нейрохирургии с диагнозом: Объемное образование задней черепной ямки. Кистозное образование червя мозжечка с прорастанием в продолговатый мозг. Внутренняя окклюзионная гидроцефалия. Гипертензионно-гидроцефальный синдром. Правосторонний гемипарез.
Проведено МРТ головного мозга от 24.03.11г.: Признаки кистозно-солидного образования мозжечка, окклюзионная гидроцефалия. Симптом Арнольда-Киари.
Перенесла 5 операций и однократное лечение гамма ножом
Гистология от 05.04.11г. №18240-3 Недифференцированная астроцитома головного мозга.
МРТ головного мозга от 09.04.12г.: Признаки астроцитомы задней черепной ямки с компрессией 4-го желудочка, продолговатого мозга и проксимального отдела спинного мозга, состояние после ВПШ, послеоперационных кистозных изменений мозжечка и затылочной области.
11.04.12г. консультирована нейрохирургом г. Павлодар. Заключение: Состояние после частичного удаления не дифференцированной астроцитомы червя мозжечка, сдавливающей продолговатый мозг и 4-й желудочек. Состояние после комбинированного лечения опухоли. Вентрикулоперитонеальное шунтирование слева. Рецидив опухоли. Состояние после перенесенного гидроцефального криза. Оперативное лечение не показано. Рекомендовано симптоматическое лечение.
При поступлении 19.07.12г МРТ головного мозга. Заключение: МРТ – признаки рецидива опухолевого образования червя мозжечка с кистозным компонентом с прорастанием в продолговатый мозг 2,7 х 2,5 х 2,3см (15,5 см3), постоперационных кистозно – рубцовых изменений обеих гемисфер мозжечка трепанационного дефекта задней черепной ямки.
Продолжает лечение по разработанной схеме, динамика положительная.
По шкале Карновского 40%.
Слайд 248) Ч-ко А. 1963г.р. Дата поступления: 25.07.12г.
Клинический диагноз: Мультифокальная глиома головного
8) Ч-ко А. 1963г.р. Дата поступления: 25.07.12г.
Клинический диагноз: Мультифокальная глиома головного

Аnamnesis morbi: Болеет с ноября 2011 года, когда впервые появились головная боль, заторможенность. 14.12.11г сделано КТ головного мозга. Выявлено новообразование в лобно – височной области. МРТ-заключение от 31.01.12г внутримозговая опухоль правой лобно – теменной-височной долей (5.3х6.1х5.6=181 см3), с наличием внутримозговой гематомы и участками острой ишемии с признаками компрессии и стеноза ветви средней мозговой артерии справа. Последствия мультифокальной гемисферной правосторонней ишемии (рубцово-атрофические). Рубцово-атрофический процесс лобной доли справа.
В ГКБ №7 в отделении НХ 10.02.12 проведена операция микрохирургическое удаление опухоли справа. Гистология №2966 – 69 – глиобластома. Получил полный курс ДГТ СОД 40 Гр.
24.05.2012г. МРТ-картина состояние после оперативного лечения и лучевой терапии по поводу глиобластомы правой височной доли. Кистозное расширение субарахноидального пространства правой височной доли. Внутренняя гидроцефалия, двухсторонний мастоидит. После контрастного усиления накопление препарата остаточной тканью и стенками остаточной полости размерами 5.8х4.5х2.7=70.4
С 09.07.12 г по 16.07.12г находился на стационарном лечении в ООД г. Алматы проведен 1 курс ПХТ.
При поступлении 26.07.12 МРТ головного мозга. Заключение: МРТ – признаки продолженного роста объемного образования лобной доли справа 1,9 х 1,7 см, послеоперационных кистозно – рубцовых изменений правой гемисферы большого мозга, дисциркуляторной энцефалопатии с явлениями корковой субатрофии.
Продолжает лечение по разработанной схеме. Динамика положительная.
По шкале Карновского 40%.
Слайд 259) Н-в Б. 1958 г.р. Дата поступления: 11.07.12г. Клинический диагноз: Опухоль (астроцитарная
9) Н-в Б. 1958 г.р. Дата поступления: 11.07.12г. Клинический диагноз: Опухоль (астроцитарная

Аnamnesis morbi: Болеет с 2007 года. Обследовался в НИИ нейрохирургии Бурденко Н.Н, на МРТ и КТ исследованиях была обнаружена опухоль левой лобной области.
05.07.2007 проведена операция «Стереотаксическая биопсия объемного образования левой лобной области». Гистология №5245-47 от 05.07.07-Астроцитарная глиома лобной области слева.
В КазНИИОир с 04.10.07. по 02.11.07 Проведен курс лучевой терапии РОД 2,5Гр 5 фракции в неделю СОД 50Гр. В динамике прогрессирование.
В КНР произведена частичное удаление опухоли головного мозга. В последующим 1 курс химиотерапии (темозоламид), лучевая терапия. ХТ продолжена в ГОД - темодал по (150-200мг/кВ.м ) по 300мг в сутки №5. Неоднократно получал курс лучевой терапии и 6 курсов химиотерапии.
ЯМРТ головного мозга от 29.02.2009 - продолженный рост опухоли.
При поступлении 20.08.12г МРТ головного мозга. Заключение: МРТ – картина объемного образования лобной, височной, теменной долей левой гемисферы, с прорастанием в мозолистое тело и подкорковые узлы (астроцитома) 8,3 х 7,2 х 6,2 см (370 см3), послеоперационных постлучевых кистозно – рубцовых изменений лобной, теменной долей левого полушария большого мозга, окклюзионной внутренней гидроцефалии.
Продолжает лечение по разработанной схеме. Динамика положительная
По шкале Карновского 40%.
Слайд 2610) К-ов А 1958г.р Дата поступления: 01.08.12г
Клинический диагноз: Объемное образование
10) К-ов А 1958г.р Дата поступления: 01.08.12г
Клинический диагноз: Объемное образование

Аnamnesis morbi: Со слов больного болен с 2008года, когда находился в коме в Петропавловской психоневрологической больнице. Были судороги по типу эпилептических.
30.07.2009г-МРТ головного мозга МР - признаки ишемических изменений в правой лобной и теменных долях в острой стадии, сфеноидита.
С начала 2012г ежедневные эпилептические припадки. КТ от 20.07.2012г-КТ признаки объемного образования в проекции лобно-теменной области справа. Консультирован нейрохирургом, от предложенной операции отказался.
Перед поступлением 25.07.12г МРТ головного мозга. Заключение: МРТ – признаки новообразования лобно – теменной долей правого полушария (анапластическая астроцитома?) 7,1х 5,9 х 5,4 см (226 см3), дисциркуляторной энцефалопатии, гипоплазии правой позвоночной артерии.
Продолжает лечение по разработанной схеме. В динамике на фоне лечения - отсутствие судорог. По шкале Карновского 90%.
Слайд 2711) Б-а К. 08.07.1951г.р. Дата поступления: 22.08.2012
Клинический диагноз: Объемное образование основной
11) Б-а К. 08.07.1951г.р. Дата поступления: 22.08.2012
Клинический диагноз: Объемное образование основной

Шкала Карновского 20 %.
Сопутствующий диагноз: Сахарный диабет 2 типа, субкомпенсация. Диабетическая полинейропатия. Состояние после перенесенного острого нарушения мозгового кровообращения (03.12г) по ишемическому типу. Артериальная гипертензия III cт, риск IV. ИБС. Стенокардия напряжения ФК II. ХСН ФК IV. Алиментарное ожирение. Диффузно - узловой зоб 2 степени. Эутиреоз. Калькулезный холецистит, ст. ремиссии.
Аnamnesis morbi: Со слов больная болеет с 2006 года, когда впервые появились головные боли, головокружения, шаткость в походке. В 2007 году в июле обратилась неврологу по поводу острой нейропатии лицевого нерва (от 19.06.07г) с умеренным парезом справа. При МРТ исследовании головного мозга от 06.11.2007 г. Заключение: МР- картина объемного процесса основной пазухи с прорастанием в мост мозга (менингиома, краниофарингиома). Неоднократно консультирована онкологами, в оперативном и лучевом лечение пациентке отказано. В марте 2012 года резкое ухудшение состояние в виде резких головных болей, головокружения, нарушения координации, повышения АД до 230/110 мм.рт.ст. госпитализирована с диагнозом ОНМК по ишемическому типу, в бассейне средней мозговой артерии слева. Правосторонний гемипарез выраженной степени. Элементы моторной афазии.
Перед поступлением МРТ головного мозга от 10.08.2012 г, заключение: МР- признаки объемного образования основания черепа (хордома?), вероятнее всего основной пазухи с прорастанием в полость черепа, компрессией стволовых структур и прорастанием в мост мозга 6,0 х 2,7 х 3,2 см (52 см3). В сравнении с данными МРТ от 26.09.11г умеренное увеличение размеров образования за счет дорсальных отделов (области моста).
Продолжает лечение по разработанной схеме. Динамика положительная.
По шкале Карновского 60%.
 Развитие представлений о строении атома
Развитие представлений о строении атома Управление реализацией стратегии
Управление реализацией стратегии Презентация на тему Пещерные храмы в Эллоре
Презентация на тему Пещерные храмы в Эллоре  схема компьютера
схема компьютера Презентация на тему Задание В1 ЕГЭ по русскому языку
Презентация на тему Задание В1 ЕГЭ по русскому языку ВЕГЕТАТИВНОЕ РАЗМНОЖЕНИЕ КОМНАТНЫХ РАСТЕНИЙ
ВЕГЕТАТИВНОЕ РАЗМНОЖЕНИЕ КОМНАТНЫХ РАСТЕНИЙ Новое пространство бизнесмоделирования
Новое пространство бизнесмоделирования Презентация на тему Япония
Презентация на тему Япония  Система работы по развитию профессиональной компетентности педагога дополнительного образования в ЦДТ Вахитовского района г. Ка
Система работы по развитию профессиональной компетентности педагога дополнительного образования в ЦДТ Вахитовского района г. Ка Агротерминал, версия 3
Агротерминал, версия 3 Охорона праці. Розслідування та облік нещасних випадків, професійних захворювань і аварій
Охорона праці. Розслідування та облік нещасних випадків, професійних захворювань і аварій Руководство Ernst&Young по составления бизнес-планов
Руководство Ernst&Young по составления бизнес-планов Энергосбережение в быту
Энергосбережение в быту Презентация на тему COCO CHANEL
Презентация на тему COCO CHANEL  Видео-контент для РК Булочная-кондитерская №1
Видео-контент для РК Булочная-кондитерская №1 НОВОГОДНЯЯ ЕЛКА
НОВОГОДНЯЯ ЕЛКА Состояние и основные проблемы внедрения спутниковых навигационных систем ГЛОНАСС/GPS для мониторинга автомобильного транспорта М
Состояние и основные проблемы внедрения спутниковых навигационных систем ГЛОНАСС/GPS для мониторинга автомобильного транспорта М Строение и многообразие водорослей
Строение и многообразие водорослей Лигаллайны: Сoca-Cola
Лигаллайны: Сoca-Cola Эпиграммы М. Ю. Лермонтова
Эпиграммы М. Ю. Лермонтова Prezentatsia_bez_nazvania
Prezentatsia_bez_nazvania ИП
ИП Типенко Н.Г. Реформа бюджетных учреждений: первые результаты, риски и перспективы 04 апреля 2012 Москва
Типенко Н.Г. Реформа бюджетных учреждений: первые результаты, риски и перспективы 04 апреля 2012 Москва Игры с буквами
Игры с буквами Ресурсообеспеченность стран мира
Ресурсообеспеченность стран мира Психолого-педагогическая диагностика (одно из направлений деятельности специального психолога)
Психолого-педагогическая диагностика (одно из направлений деятельности специального психолога) Медийная реклама. Практический опыт. http://banner.kiev.ua +3 80 44 201 01 08. - презентация
Медийная реклама. Практический опыт. http://banner.kiev.ua +3 80 44 201 01 08. - презентация Горно- Металлургическая Компания «Тимир»
Горно- Металлургическая Компания «Тимир»