Содержание
- 2. «Часто хирург не хочет оперировать беременную из-за боязни индуцирования родов и потери плода. Такая позиция является
- 3. Актуальность Острый аппендицит (ОА) является наиболее частым хирургическим заболеванием во время беременности - встречается в 0,05-0,13%
- 4. У беременных ОА встречается в 0,05-0,13% случаев. Наиболее часто он возникает в I (19-32%) и II
- 5. Этиология ОА возникает из-за АФО беременной: Растущая матка Склонность к запорам Иммуносупрессия Предрасположенность к сосудистым тромбозам
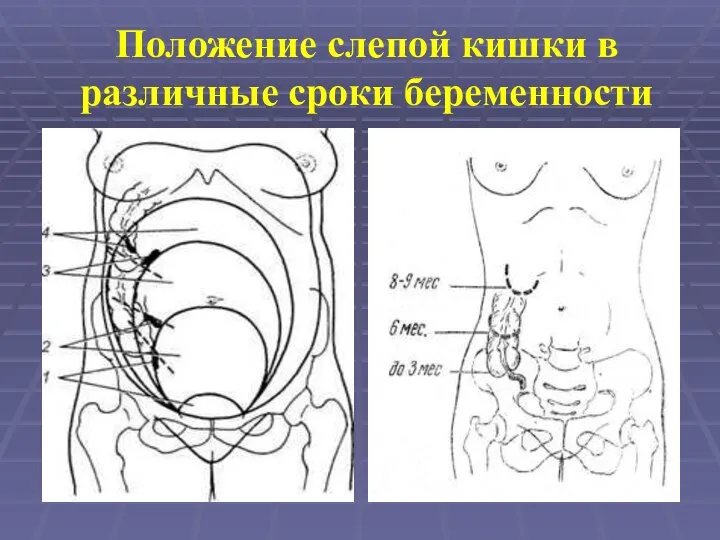
- 6. Положение слепой кишки в различные сроки беременности
- 7. Патогенез Развитию воспалительного процесса способствует застой содержимого в appendix vermiformis, вызываемый различными причинами (перегиб, сдавление). При
- 9. Клиническая картина «Классическая картина» ОА в первой половине беременности наблюдается в 25%. Во II половине беременности
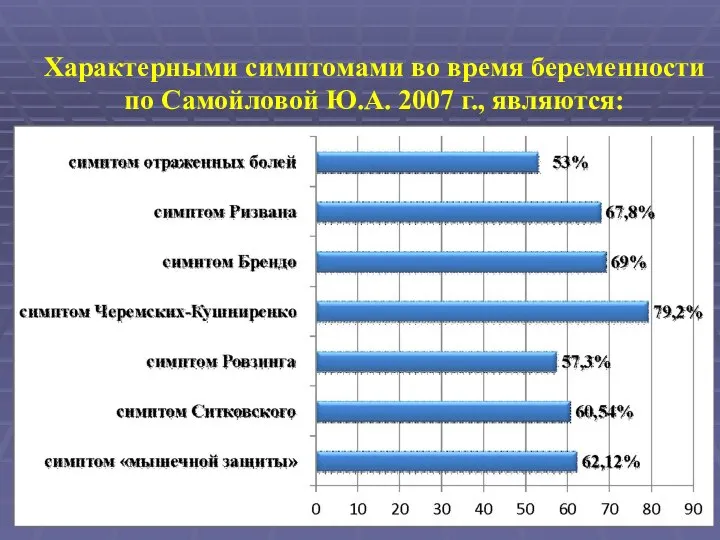
- 10. Характерными симптомами во время беременности по Самойловой Ю.А. 2007 г., являются:
- 11. Диагностика Правильный диагноз до госпитализации ставится не более чем в 1/3 наблюдений. Тщательный сбор, детализация жалоб
- 12. К минимальным лабораторным исследованиям, позволяющим установить диагноз острого аппендицита, относят: Общий анализ крови (динамическое исследование лейкограммы
- 14. Дифференциальная диагностика Локализация, характер, интенсивность и частота возникновения боли заставляет предполагать патологию: абдоминальную, акушерско-гинекологическую, урологическую, других
- 15. Лечение Экстренная госпитализация в х/о Данные литературы в выборе метода анестезии неоднозначны. Используют спинномозговую, эпидуральную анестезию
- 16. В связи с этим рациональным хирургическим доступом во время беременности следует считать: в I триместре -
- 17. Осложнение беременности при ОА Акушерские Невынашивание беременности ( в раннем п/о периоде наблюдается у 89,62% и
- 18. Введение беременности после аппендектомии С целью профилактики послеоперационных гнойно-септических осложнений и внутриутробного инфицирования плода беременным, независимо
- 19. I триместр беременности физический покой, соблюдение режима «bed rest»; психотерапия, седативные средства: отвар пустырника, валерианы; спазмолитическая
- 20. II и III триместр беременности Проводится токолитическая терапия, включающая: проведение инфузионной терапии 25% сульфатом магния на
- 21. Беременным после аппендэктомии с целью профилактики развития фетоплацентарной недостаточности показано проведение терапии актовегином по 200 мг
- 23. Скачать презентацию
















 Ревматизм
Ревматизм Современные подходы к диагностике и лечению рака кожи
Современные подходы к диагностике и лечению рака кожи Врождённый сифилис
Врождённый сифилис Витамины (от лат. vita — жизнь)
Витамины (от лат. vita — жизнь) Химиялық қауіп қатер.Зиянды заттардың жіктелуі.Адамағзасына әсері.Алғашқы көмек
Химиялық қауіп қатер.Зиянды заттардың жіктелуі.Адамағзасына әсері.Алғашқы көмек Препарат CordyMax
Препарат CordyMax Расчет потребности во врачебных кадрах для медицинской организации
Расчет потребности во врачебных кадрах для медицинской организации Здоровый ребенок. Влияние массовой многолетней вакцинации на эпидемиологическую характеристику заболеваний
Здоровый ребенок. Влияние массовой многолетней вакцинации на эпидемиологическую характеристику заболеваний Астма физического усилия
Астма физического усилия Грыжи брюшной стенки. Водянка, крипторхизм, варикоцеле
Грыжи брюшной стенки. Водянка, крипторхизм, варикоцеле Изучение анксиолитической активности в ряду производных арилпиперазина с 3,4,5-триметоксибензоильным терминальным фрагментом
Изучение анксиолитической активности в ряду производных арилпиперазина с 3,4,5-триметоксибензоильным терминальным фрагментом Автоматизированные системы управления АСУ Фармация
Автоматизированные системы управления АСУ Фармация Виды расслабляющего массажа ног
Виды расслабляющего массажа ног Профилактика атеросклероза
Профилактика атеросклероза Шовный материал и узлы в хирургии
Шовный материал и узлы в хирургии Эффективность барьерных препаратов в комплексной терапии обострения сезонного аллергического ринита, вызванного пыльцой
Эффективность барьерных препаратов в комплексной терапии обострения сезонного аллергического ринита, вызванного пыльцой Болезни печени. (Лекция 21)
Болезни печени. (Лекция 21) Санация полости рта
Санация полости рта Филяриатозы
Филяриатозы Оптимизация клинико-лабораторных этапов при реабилитации пациентов с полным отсутствием зубов
Оптимизация клинико-лабораторных этапов при реабилитации пациентов с полным отсутствием зубов Структура приемного покоя детского стационара
Структура приемного покоя детского стационара Блокада плечевого сплетения по Куленкампфу
Блокада плечевого сплетения по Куленкампфу Аптечка. Природные лекарственные средства. 9 класс
Аптечка. Природные лекарственные средства. 9 класс Первая медицинская помощь при утоплении
Первая медицинская помощь при утоплении Профессия – операционная медицинская сестра. Company Logo
Профессия – операционная медицинская сестра. Company Logo Посттромботическая болезнь
Посттромботическая болезнь Опорно-двигательная система
Опорно-двигательная система Выбор В мире психозов. Побочные эффекты
Выбор В мире психозов. Побочные эффекты