Содержание
- 2. Бронхиальная астма
- 3. Основные этапы развития аллергической реакции включают: нарушение соотношения субпопуляций лимфоцитов (Th1- и Th2 – клеток), приводящее
- 4. П А Т О Г Е Н Е З Острая бронхообструкция (спазм гладкой мускулатуры) Отек стенки
- 5. Потенциальные факторы риска возникновения бронхиальной астмы (GINA 2002)
- 6. Клиническая диагностика астмы повторяющиеся приступы свистящих хрипов; мучительный кашель по ночам; свистящие хрипы, кашель или приступы
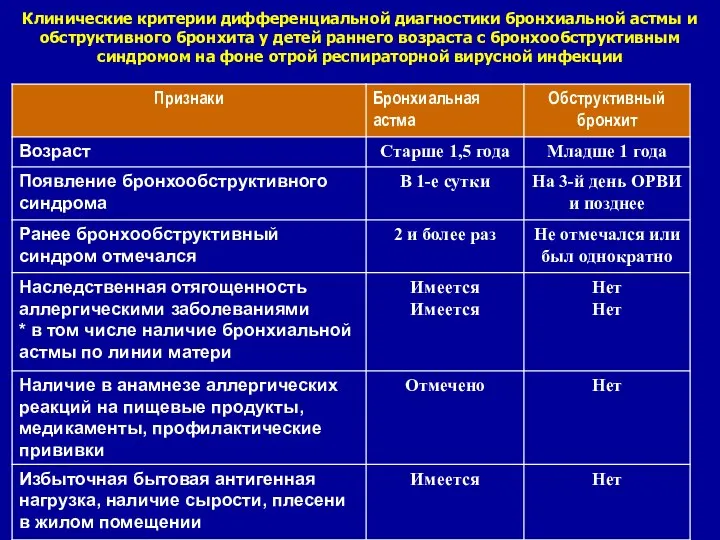
- 7. Клинические критерии дифференциальной диагностики бронхиальной астмы и обструктивного бронхита у детей раннего возраста с бронхообструктивным синдромом
- 8. * наличие в семейном анамнезе БА и атопического заболевания; * снижение ОФВ1 после ингаляции гистамина или
- 9. Постановка диагноза Клинико-патогенетический вариант астмы (форма) аллергическая неаллергическая смешанная Тяжесть течения легкое – интермиттирующее персистирующее среднетяжелое
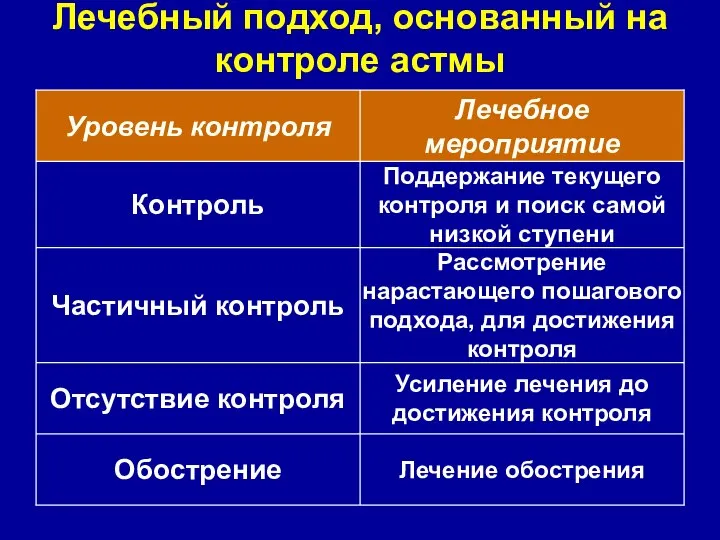
- 10. Астма-контроль: Полный контроль min (или отсутствие хронических симптомов, включая симптомы возникающие в ночное время); нет потребности
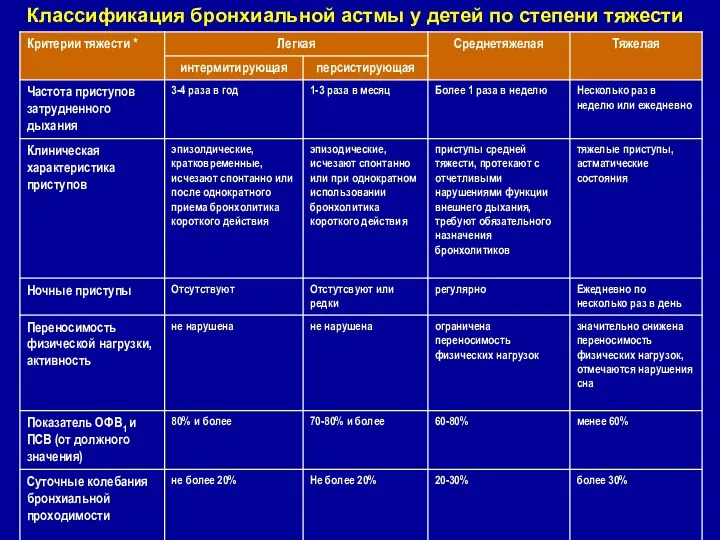
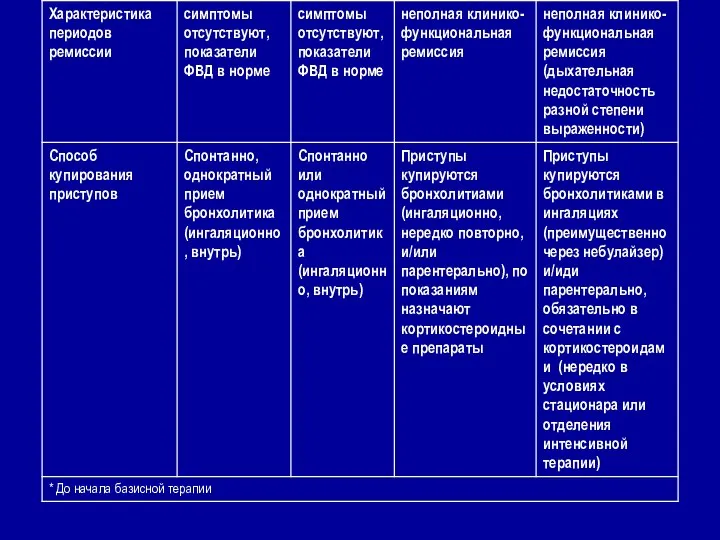
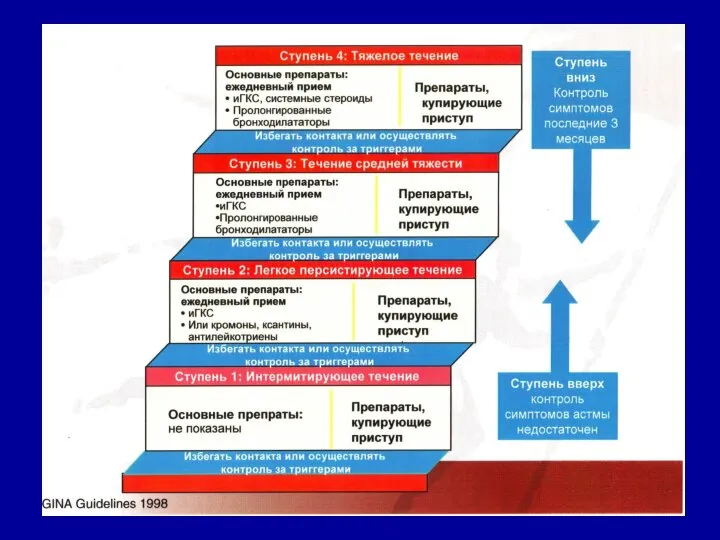
- 11. Классификация бронхиальной астмы у детей по степени тяжести
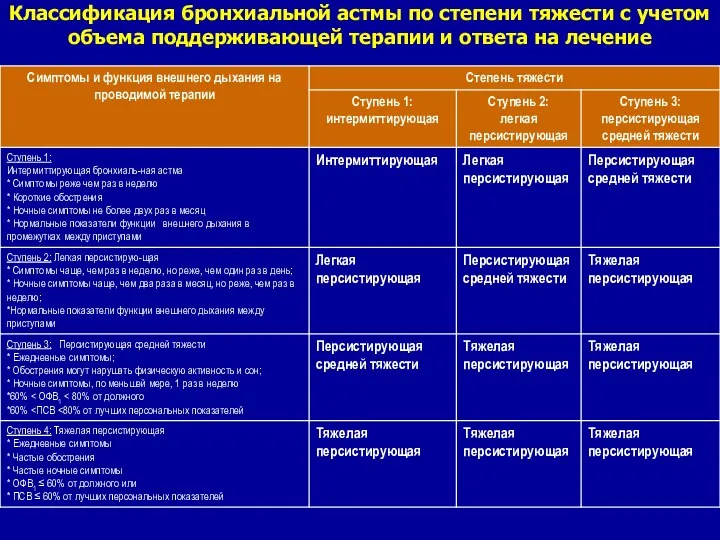
- 13. Классификация бронхиальной астмы по степени тяжести с учетом объема поддерживающей терапии и ответа на лечение
- 14. Элиминационные мероприятия Максимально избавить жилище от лишних вещей, собирающих пыль – ковров, портьер, шкур животных и
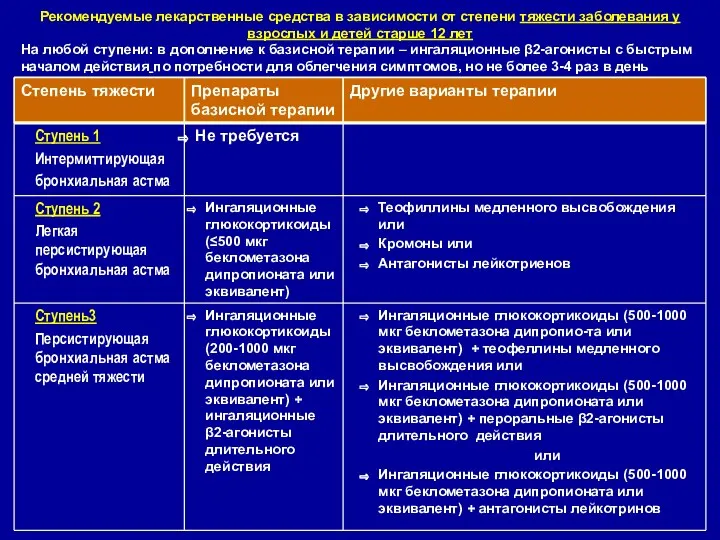
- 15. Рекомендуемые лекарственные средства в зависимости от степени тяжести заболевания у взрослых и детей старше 12 лет
- 17. Факторы, которые провоцируют обострения бронхиальной астмы и/или являются причиной сохранения симптомов: Домашние и внешние аллергены (см.
- 18. Рекомендации по достижению контроля над бронхиальной астмой
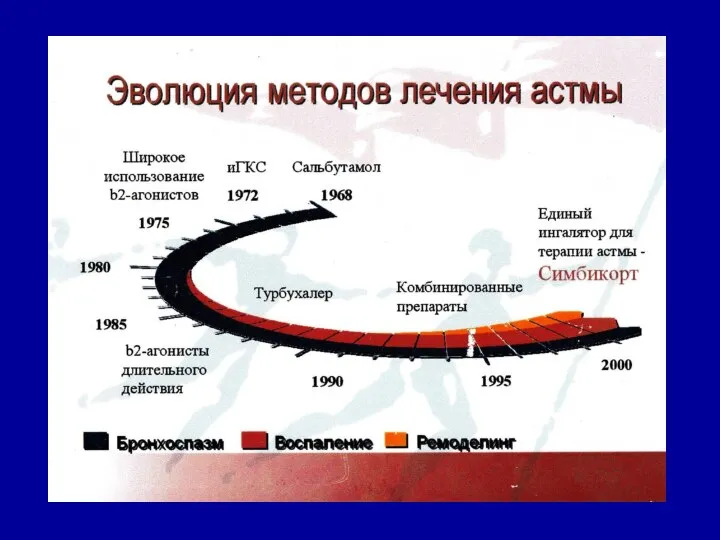
- 19. Лечение и реабилитация детей, больных бронхиальной астмой Основная цель терапии бронхиальной астмы у детей: достижение стойкой
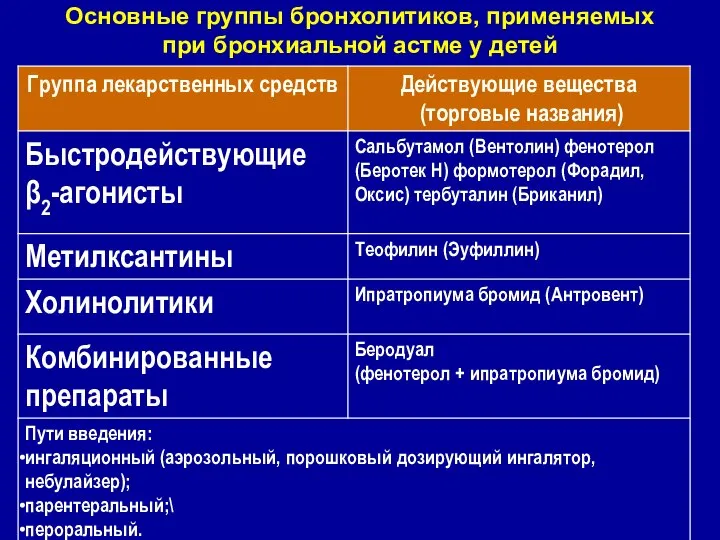
- 21. Препараты базисной терапии Кромоны: Кромогликат натрия- Интал Недокромил натрия – Тайлед Ингаляционные глюкокортикостеройды β-2 агонисты длительного
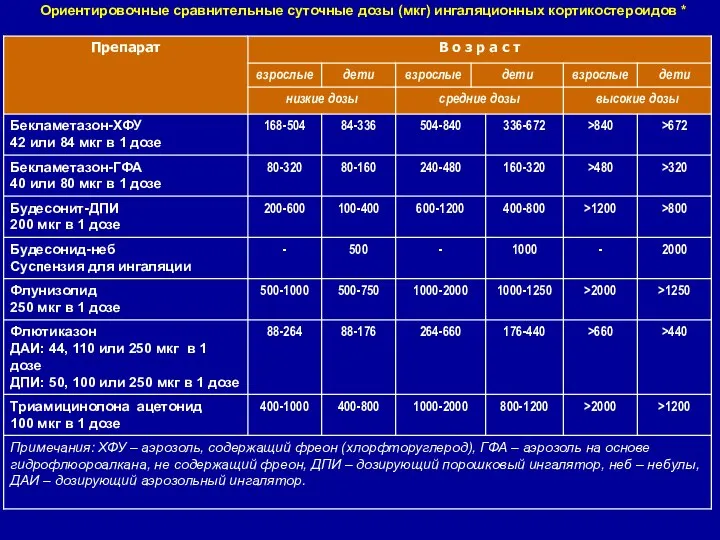
- 22. Ориентировочные сравнительные суточные дозы (мкг) ингаляционных кортикостероидов *
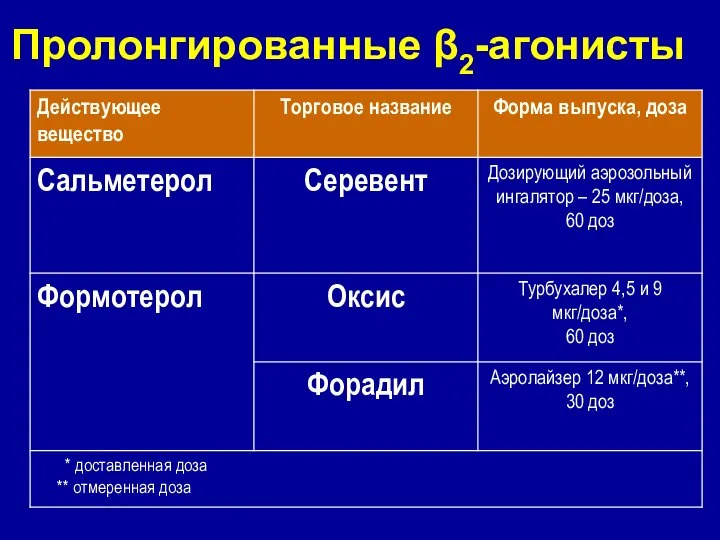
- 23. Пролонгированные β2-агонисты
- 24. Основные группы бронхолитиков, применяемых при бронхиальной астме у детей
- 25. Лечебный подход, основанный на контроле астмы
- 27. Ведение больных с обострением БА Оценить тяжесть ПСВ стойко 70%, если нет ответа на введение бронхолитика.
- 29. Скачать презентацию















 Где, когда и зачем появилась вода Кашинская
Где, когда и зачем появилась вода Кашинская Делопроизводство в здравоохранении
Делопроизводство в здравоохранении Иммуноглобулины
Иммуноглобулины Da Vinci Surgical System
Da Vinci Surgical System EKZEMA
EKZEMA Эритропоетины при ХПН
Эритропоетины при ХПН Начало лечения гемолитической болезни
Начало лечения гемолитической болезни Гиперпролактинемия. Пролактин
Гиперпролактинемия. Пролактин Қазақ онкология және радиология ҒЗИ - Қазақстан. Республикасындағы онкологиялық ауруларға диагностикалық
Қазақ онкология және радиология ҒЗИ - Қазақстан. Республикасындағы онкологиялық ауруларға диагностикалық Опасности и осложнения при лечении грыж
Опасности и осложнения при лечении грыж Санация ротовой полости
Санация ротовой полости Пухлини та пухлиноподібні процеси органів порожнини роту та щелепних кісток
Пухлини та пухлиноподібні процеси органів порожнини роту та щелепних кісток Синдром Клайнфельтера
Синдром Клайнфельтера 7 сынып 14 қазан Судың биологиялық рөлі
7 сынып 14 қазан Судың биологиялық рөлі Медико-социальный анализ удовлетворенности качеством оказания медицинской помощи населению средним медицинским персоналом
Медико-социальный анализ удовлетворенности качеством оказания медицинской помощи населению средним медицинским персоналом Плазмотерапия. PRGF-терапия
Плазмотерапия. PRGF-терапия Определение пульса и его характеристика
Определение пульса и его характеристика Angina pectoris
Angina pectoris Проблемы современной неонатологии
Проблемы современной неонатологии Гендік инженерия
Гендік инженерия Личность безопасного типа поведения
Личность безопасного типа поведения Онколитические вирусы. Доставка опухолеспецифичных антигенов антигенпрезентирующим клеткам
Онколитические вирусы. Доставка опухолеспецифичных антигенов антигенпрезентирующим клеткам Аппараты с пружинящими наклонно-накусочными плоскостями
Аппараты с пружинящими наклонно-накусочными плоскостями Беременная с желудочковой аритмией - еще одна проблема кардиолога
Беременная с желудочковой аритмией - еще одна проблема кардиолога LAMBINI. Уход за кожей ребенка
LAMBINI. Уход за кожей ребенка Нормативная база
Нормативная база Коронарлы шунттау. КШ операциясының варианттары. КШ асқынуы. Қарсы көрсеткіштері. Амбулаторлы денгейде дәрігердің тактикасы
Коронарлы шунттау. КШ операциясының варианттары. КШ асқынуы. Қарсы көрсеткіштері. Амбулаторлы денгейде дәрігердің тактикасы Науқасты қарау кезіндегі ережелер мен тәртіптер
Науқасты қарау кезіндегі ережелер мен тәртіптер