Содержание
- 2. Актуальность В начале 2020 года, после вспышки заболевания в декабре 2019 года в Китае, Всемирная организация
- 3. Что такой короновирусная инфекция? Коронавирусная инфекция — COVID-19 (аббревиатура от англ. COrona VIrus Disease 2019),ранее коронавирусная
- 4. Коронавирусная инфекция – острое вирусное заболевание с преимущественным поражением верхних дыхательных путей в виде ринита/ринофарингита. Широко
- 5. Инфекция COVID-19 Вирус передаётся: воздушно-капельным (при кашле, чихании, разговоре) воздушно-пылевым контактным фекально-оральным путями. Факторы передачи: воздух,
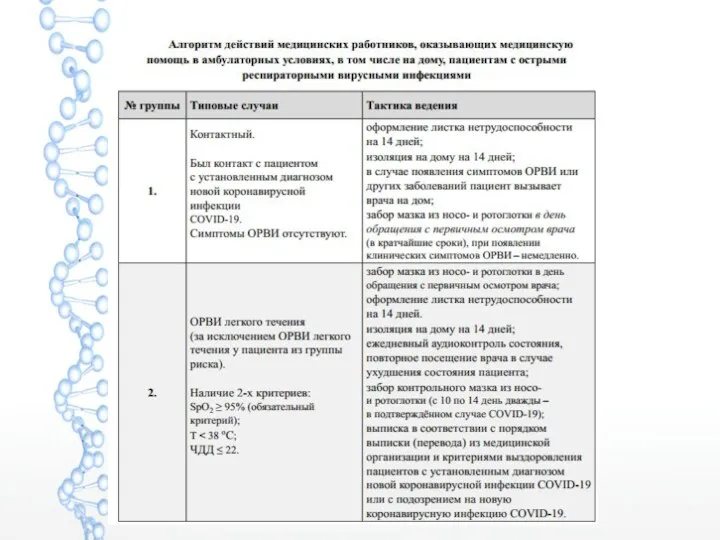
- 6. Стандартное определение случая заболевания COVID-19 Подозрительный на COVID-19 случай Клинические проявления острой респираторной инфекции (температура (t)
- 7. Вероятный (клинически подтвержденный) случай COVID‑19 1. Клинические проявления острой респираторной инфекции (t тела > 37,5 °C
- 8. Подтвержденный случай COVID-19 Положительный результат лабораторного исследования на наличие РНК SARS-CoV-2 с применением методов амплификации нуклеиновых
- 9. Симптомы инфекции COVID-19 Инкубационный период составляет от 2 до 14 суток, в среднем 5‑7 суток. Для
- 10. Наиболее тяжелая одышка развивается к 6-8-му дню от момента инфицирования. Также установлено, что среди первых симптомов
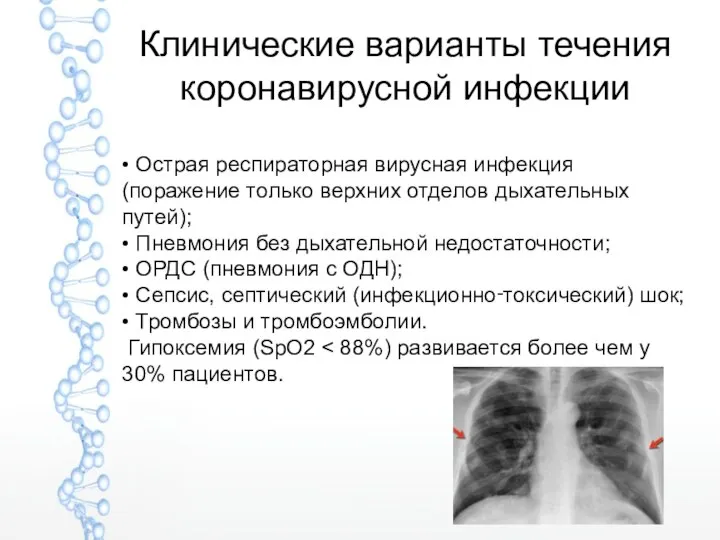
- 12. Клинические варианты течения коронавирусной инфекции • Острая респираторная вирусная инфекция (поражение только верхних отделов дыхательных путей);
- 13. Острая респираторная инфекция слабость без выраженного ухудшения общего состояния увеличение лимфоузлов шеи (характерно для
- 14. Внебольничная пневмония Начинается остро: головная и мышечная боль резкое повышение температуры (до 38 градусов
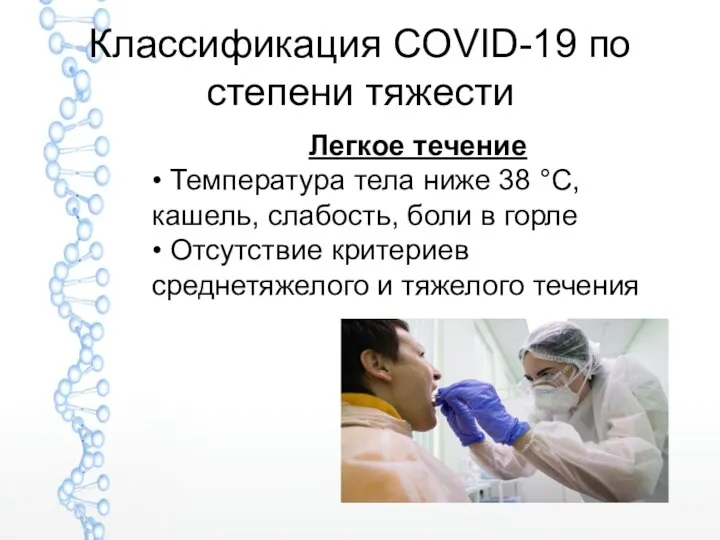
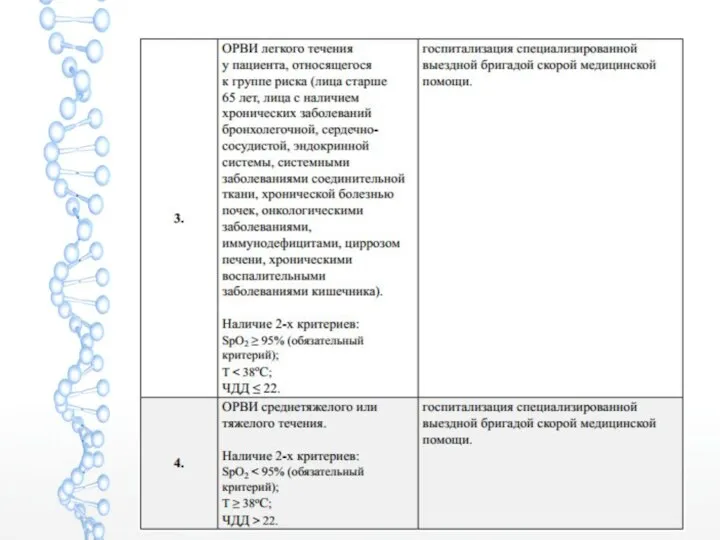
- 15. Классификация COVID-19 по степени тяжести Легкое течение • Температура тела ниже 38 °C, кашель, слабость, боли
- 16. Среднетяжелое течение • Лихорадка выше 38 °C • ЧДД более 22/мин • Одышка при физических нагрузках
- 17. Тяжелое течение • ЧДД более 30/мин • SpO2 ≤ 93% • PaO2 /FiO2 ≤ 300 мм
- 18. Крайне тяжелое течение • ОДН с необходимостью респираторной поддержки (инвазивная вентиляции легких) • Септический шок •
- 19. В среднем у 50% инфицированных заболевание протекает бессимптомно. У 80% пациентов с наличием клинических симптомов заболевание
- 20. Особенности клинических проявлений у пациентов пожилого и старческого возраста У пациентов старческого возраста может наблюдаться атипичная
- 21. Осложнения короновирусной инфекции: лёгочные осложнения (пневмония, бронхит и другие заболевания, в том числе и верхних дыхательных
- 22. Диагностика сбор анамнеза, физикальное обследование, исследование диагностического материала с применением методов амплификации нуклеиновых кислот, пульсоксиметрия При
- 23. Физикальное обследование с установлением степени тяжести состояния пациента, обязательно включающее: • Оценку видимых слизистых оболочек верхних
- 24. Лабораторная диагностика ОАК Биохимия крови С-реактивный белок Прокальцитонин (повышение говорит о присоединении бактериальной флоры) Коагулограмма У
- 25. Инструментальные методы диагностики К методам лучевой диагностики патологии ОГК пациентов с предполагаемой/установленной COVID‑19 пневмонией относят: •
- 26. В обязательном порядке лабораторное обследование на COVID‑19 с применением методов амплификации нуклеиновых кислот проводится следующим категориям
- 27. При обращении в медицинские организации лабораторному обследованию на наличие РНК SARS‑CoV‑2 подлежат пациенты без признаков ОРИ
- 28. Лечение
- 33. Показания к клиническому использованию антиковидной плазмы: 1. Оптимально в период от 3 до 7 дней с
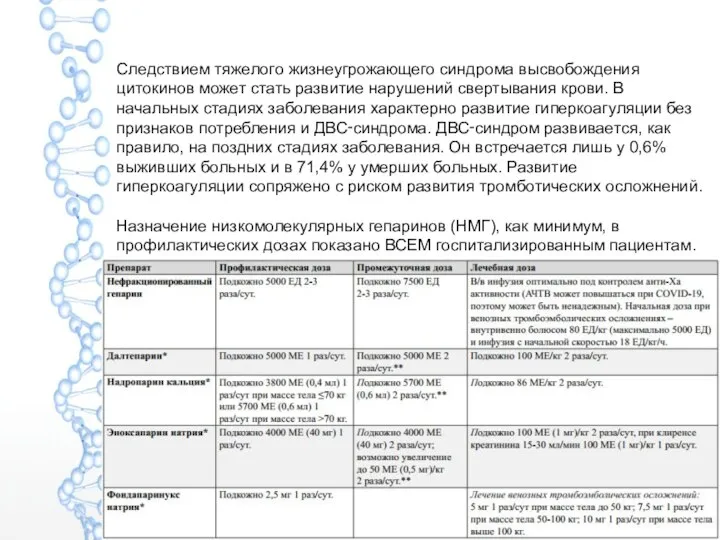
- 34. Следствием тяжелого жизнеугрожающего синдрома высвобождения цитокинов может стать развитие нарушений свертывания крови. В начальных стадиях заболевания
- 35. ГК назначаются только пациентам с признаками цитокинового шторма. Для терапии цитокинового шторма могут применяться различные схемы
- 36. Симптоматическое лечение включает: • Купирование лихорадки (жаропонижающие препараты, например, парацетамол); • Комплексную терапию ринита и/или ринофарингита
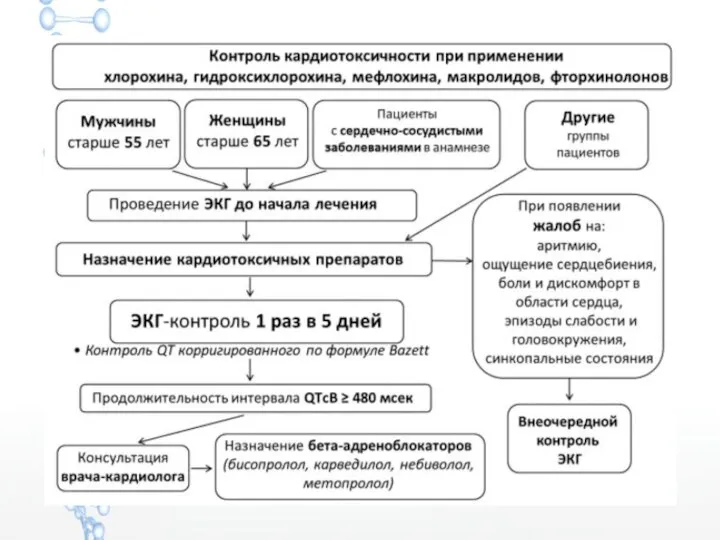
- 37. Антибактериальная терапия назначается при наличии убедительных признаков присоединения бактериальной инфекции (повышение прокальцитонина более 0,5 нг/мл, лейкоцитоз
- 38. Рекомендован пошаговый подход в респираторной терапии: 1 шаг – при SpO2 шага 1 следует сразу переходить
- 39. 2 шаг – при неэффективности шага 1 – прон‑позиция не менее 12‑16 ч в сутки с
- 40. ПОРЯДОК ВЫПИСКИ (ПЕРЕВОДА) ПАЦИЕНТОВ ИЗ МЕДИЦИНСКОЙ ОРГАНИЗАЦИИ Пациент считается выздоровевшим при наличии следующих критериев: • t
- 41. Пациенту после выписки необходимо соблюдать режим самоизоляции до получения результатов двух отрицательных исследований на РНК SARS‑CoV‑2.
- 43. Скачать презентацию


































 Ультразвуковой пилинг
Ультразвуковой пилинг (Л)Инфекционная безопасность16
(Л)Инфекционная безопасность16 Фармацевтические заводы
Фармацевтические заводы Острые аллергозы
Острые аллергозы Лекарственные средства влияющие на систему крови
Лекарственные средства влияющие на систему крови Связки и сухожилия. Опорно-двигательный аппарат
Связки и сухожилия. Опорно-двигательный аппарат Клиника. ЧМТ
Клиника. ЧМТ COVID-19. Указ президента РФ
COVID-19. Указ президента РФ Лекарственные растения. Фармакогнозия
Лекарственные растения. Фармакогнозия Қозу
Қозу Ведение больных с ювенильным маточным кровотечением
Ведение больных с ювенильным маточным кровотечением Альбинизм
Альбинизм Sovremennye_aspekty_vybora_i_primenenia_sredstv_dlya_narkoza
Sovremennye_aspekty_vybora_i_primenenia_sredstv_dlya_narkoza Возрастные особенности развития аллергических реакций
Возрастные особенности развития аллергических реакций Программа повышения квалификации Нейропсихология детского возраста
Программа повышения квалификации Нейропсихология детского возраста Пищеварительная болезнь. Колит
Пищеварительная болезнь. Колит Расписание работы врачей консультативно-диагностической поликлиники
Расписание работы врачей консультативно-диагностической поликлиники Алгоритмы ведения пациентов с ХСН и имплантированными СРТ-системами
Алгоритмы ведения пациентов с ХСН и имплантированными СРТ-системами Бронхолегочная дисплазия
Бронхолегочная дисплазия Вторичный и третичный периоды сифилиса. 4 часть. Лекция 7
Вторичный и третичный периоды сифилиса. 4 часть. Лекция 7 Биофармацевтическая характеристика ЛП Коргликон
Биофармацевтическая характеристика ЛП Коргликон Кровотечение. Классификация. Патогенез. Переливание крови. Группа крови
Кровотечение. Классификация. Патогенез. Переливание крови. Группа крови Шизофрения
Шизофрения Планирование и моделирование костно-реконструктивных операций и зубной имплантации
Планирование и моделирование костно-реконструктивных операций и зубной имплантации Болезнь Меньера
Болезнь Меньера Миссия Компании: «Мы делаем здоровый образ жизни» Миссия Компании – «Мы делаем здоровый бизнес» Millenium 2010 D4X My UnitDose ® - ПРОДУКТ БУДУЩЕГО. - презентация_
Миссия Компании: «Мы делаем здоровый образ жизни» Миссия Компании – «Мы делаем здоровый бизнес» Millenium 2010 D4X My UnitDose ® - ПРОДУКТ БУДУЩЕГО. - презентация_ Сочетание болеутоляющего, жаропонижающего, противовоспалительного эффектов
Сочетание болеутоляющего, жаропонижающего, противовоспалительного эффектов Лекарственные средства, влияющие на функцию органов пищеварения
Лекарственные средства, влияющие на функцию органов пищеварения