Содержание
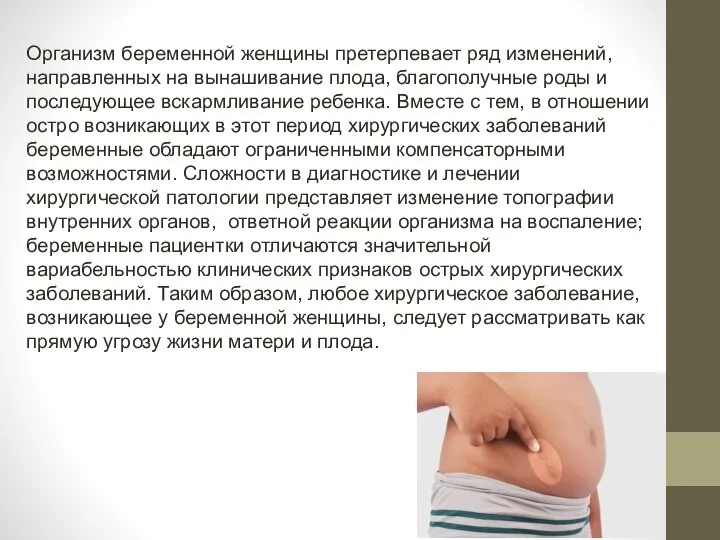
- 2. Организм беременной женщины претерпевает ряд изменений, направленных на вынашивание плода, благополучные роды и последующее вскармливание ребенка.
- 3. 1. Аппендицит и беременность Аппендицит - воспаление червеобразного отростка слепой кишки. Развитию острого и обострению хронического
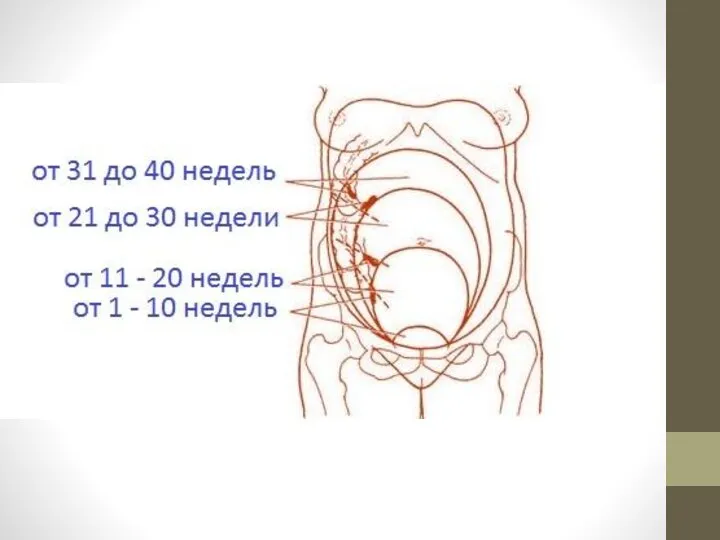
- 5. Клиническая картина -В первой половине беременности ведущим симптомом острого аппендицита являются боли, появляющиеся внезапно, но иногда
- 6. Симптомы раздражения брюшины в I триместре беременности определяются легко: а) симптом Ровзинга - усиление болей в
- 7. Дифференциальная диагностика В первую половину беременности острый аппендицит необходимо дифференцировать от раннего токсикоза, почечной колики, пиелонефрита,
- 8. Во второй половине беременности, когда червеобразный отросток расположен высоко, аппендицит особенно трудно дифференцировать от а) правостороннего
- 9. Лечение острого аппендицита Диагноз аппендицита служит показанием для обязательной операции вне зависимости от срока беременности. Операция
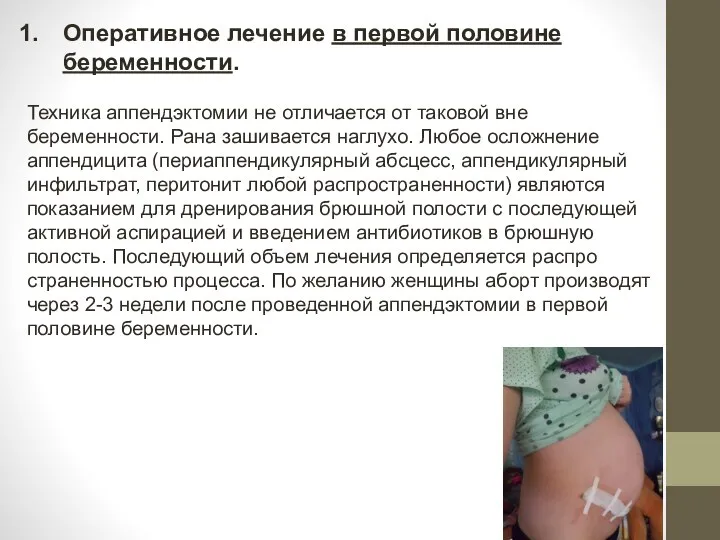
- 10. Оперативное лечение в первой половине беременности. Техника аппендэктомии не отличается от таковой вне беременности. Рана зашивается
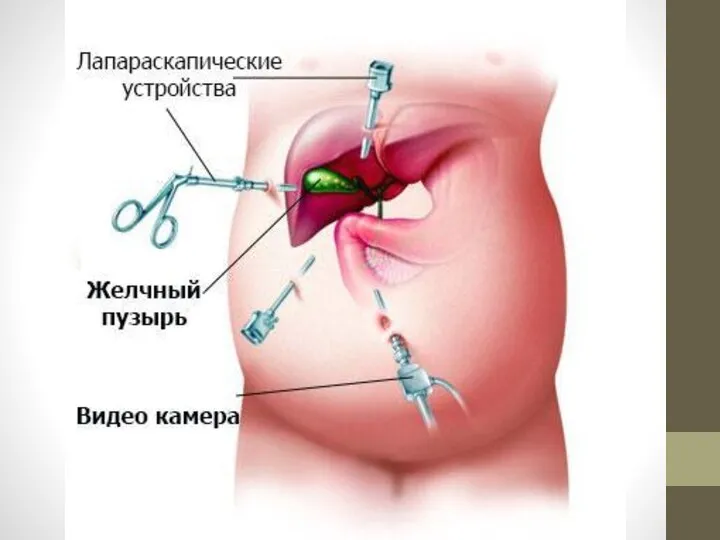
- 11. 2. Оперативное лечение во второй половине беременности. Доступы: а) несколько выше разреза по Мак-Бернею-Волковичу-Дьяконову. б) расширенный
- 13. Лечение осложнений острого аппендицита: 1. при наличии разлитого гнойного перитонита при доношенной или почти доношенной беременности
- 14. Тактика при возникновении острого аппендицита в родах: Тактика при аппендиците в родах зависит от течения родов
- 15. 2. Острый холецистит и беременность Классификация острого холецистита: 1. Неосложненный: катаральный, флегмонозный, гангренозный. 2. Осложненный (калькулезный,
- 16. Клиническая картина Больные жалуются на тошноту и рвоту, которые не приносят облегчения; острую боль в правом
- 17. При катаральном холецистите интоксикации нет, температура субфибрильная или нормальная; симптомы раздражения брюшины локальные в области правого
- 18. Диагностика Диагностика острого холецистита и желчнокаменной болезни у беременных такая же, как у небеременных. 1. Лабораторные
- 19. Лечение 1. Консервативное: а) аспирация содержимого желудка через назогастральный зонд, обильное питье, после нескольких суток отдыха
- 20. 2. Хирургическое. Показания: неэффективность консервативного лечения (в течение 2-3 суток); повторные приступы; механическая желтуха; подозрение на
- 22. 3. Острая кишечная непроходимость и беременность По клиническому течению заболевания выделяют две формы непроходимости: а) динамическая:
- 23. Клиническая картина и диагностика Наиболее тяжелая картина возникает при перекручивании брыжейки или ущемлении петель тонкого кишечника,
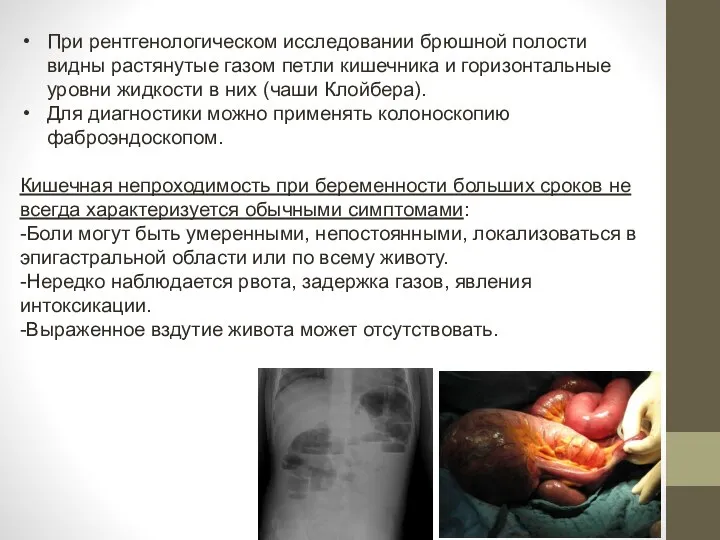
- 24. При рентгенологическом исследовании брюшной полости видны растянутые газом петли кишечника и горизонтальные уровни жидкости в них
- 25. Дифференциальная диагностика: с перитонитом, острым аппендицитом, прободной язвой желудка и 12-перстной кишки, острым панкреатитом, начавшимся выкидышем,
- 26. Акушерская тактика В первой половине беременности - стремление в сохранении беременности. Во второй половине беременности вопрос
- 27. Лечение кишечной непроходимости проводят вместе с хирургами. 1. Консервативное: сифонная клизма, внутривенное введение глюкозо-новокаиновой смеси, изотонического
- 28. Подготовка к операции: а) компенсация водно-электролитных нарушений с помощью полиэлектролитных растворов; б) компенсация белкового дефицита; в)
- 29. 4. Острый панкреатит и беременность Причины острого панкреатита: прием лекарственных препаратов - тиазидовые диуретики, фуросемид, валъпроевая
- 30. Причины хронического панкреатита: алкоголизм; муковисцедоз; гемохроматоз; недостаточность Альфа-антитрипсина; недостаточность трипсиногена или энтерокиназы; нарушение питания, cопровождающееся гипоальбуминемией;
- 31. Клиническая картина -Чаще острый панкреатит начинается внезапно, с появления острых опоясывающих или постоянных болей в эпигастральной
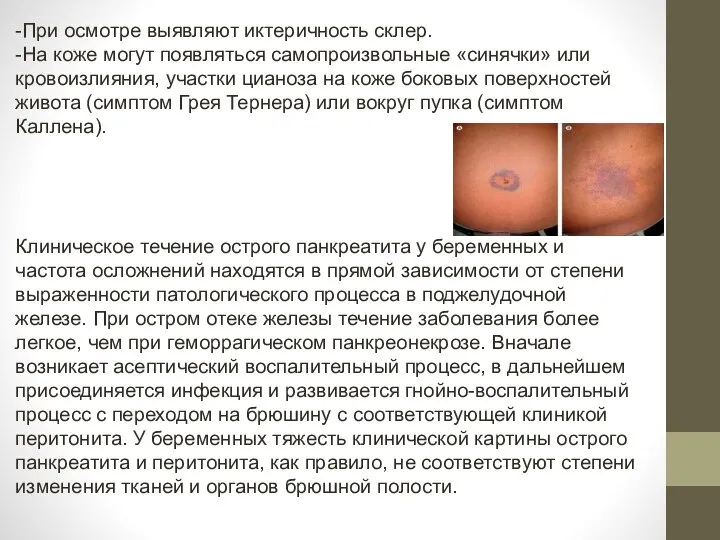
- 32. -При осмотре выявляют иктеричность склер. -На коже могут появляться самопроизвольные «синячки» или кровоизлияния, участки цианоза на
- 33. Диагностика 1. Лабораторные данные: легкая гипербилирубинемия; повышение уровня амилазы в крови; повышение содержания амилазы (диастазы) в
- 34. Лечение Проводят совместно с хирургом. Лечение должно быть комплексным и направленным на снятие болевого синдрома, уменьшение
- 35. 1. Консервативное: а) для подавления функции поджелудочной железы производят отсасывание желудочного содержимого с помощью назогастрального зонда,
- 36. 2. Хирургическое - при отсутствии эффекта от проводимой. Вопрос о времени и объеме хирургического вмешательства при
- 37. Клиническая картина хронического панкреатита. Клиника во многом сходна с таковой при его обострении вне беременности. Лечение
- 38. Обострение процесса: 1. В первые 1-3 дня назначают режим голода и жажды. В последующем рекомендуется диета
- 39. 5. Прободная язва желудка и 12-перстной кишки и беременность По клиническому течению различают: прободение в свободнуюбрюшную
- 40. Дифференциальный диагноз: с острым аппендицитом, панкреатитом, холециститом, кишечной непроходимостью, тромбозом мезентериальных сосудов, понечной коликой, преждевременной отслойкой
- 42. Скачать презентацию
































 Молекулярные механизмы формирования зависимости и привыкания
Молекулярные механизмы формирования зависимости и привыкания Синдром перетренированности
Синдром перетренированности Материалы для распломбировки каналов
Материалы для распломбировки каналов Новый порядок контроля
Новый порядок контроля Використання засобів фізичної культури і реабілітації в акушерсько-гінекологічній практиці
Використання засобів фізичної культури і реабілітації в акушерсько-гінекологічній практиці Ортопедия. Классификация ортопедических конструкций, предназначенных для замещения дефектов твердых тканей зуба
Ортопедия. Классификация ортопедических конструкций, предназначенных для замещения дефектов твердых тканей зуба Методика и длительность поддерживающей терапии
Методика и длительность поддерживающей терапии Экссудативный плеврит у детей
Экссудативный плеврит у детей Фенолы и детергенты
Фенолы и детергенты Placenta accreta
Placenta accreta Пищевые инфекции и отравления
Пищевые инфекции и отравления Первая помощь при ожогах
Первая помощь при ожогах Shigelly_M
Shigelly_M Роль медицинской сестры в отделении анестезиологии и реанимации для тяжелообожженных пациентов
Роль медицинской сестры в отделении анестезиологии и реанимации для тяжелообожженных пациентов ЛФК при заболеваниях и травмах ОДА
ЛФК при заболеваниях и травмах ОДА Понятие перелома. Клиника. Диагностика на догоспитальном этапе
Понятие перелома. Клиника. Диагностика на догоспитальном этапе Посторонние элементы в осадке мочи. Бактерии, гельминты (яйца гельминтов), патогенные простейшие в осадке мочи
Посторонние элементы в осадке мочи. Бактерии, гельминты (яйца гельминтов), патогенные простейшие в осадке мочи Характеристические профили стероидных гормонов и аминокислот, полученные методами ВЭЖХ и ВЭТСХ
Характеристические профили стероидных гормонов и аминокислот, полученные методами ВЭЖХ и ВЭТСХ Общие принципы лечения критерии активности. Определение клинического излечения туберкулеза
Общие принципы лечения критерии активности. Определение клинического излечения туберкулеза Пробиотический препарат Проваген®
Пробиотический препарат Проваген® Шкала Апгар и уход за новорожденным
Шкала Апгар и уход за новорожденным Välkommen till kursen Vård och omsorg specialisering, 100 poäng
Välkommen till kursen Vård och omsorg specialisering, 100 poäng Генетические заболевания
Генетические заболевания Гематоофтальмический барьер
Гематоофтальмический барьер Радиово́лны
Радиово́лны Первая медицинская помощь при переломах
Первая медицинская помощь при переломах Лимфатическая система
Лимфатическая система Классификация АО (ассоциация остеосинтеза). Преимущества клинического применения
Классификация АО (ассоциация остеосинтеза). Преимущества клинического применения