Содержание
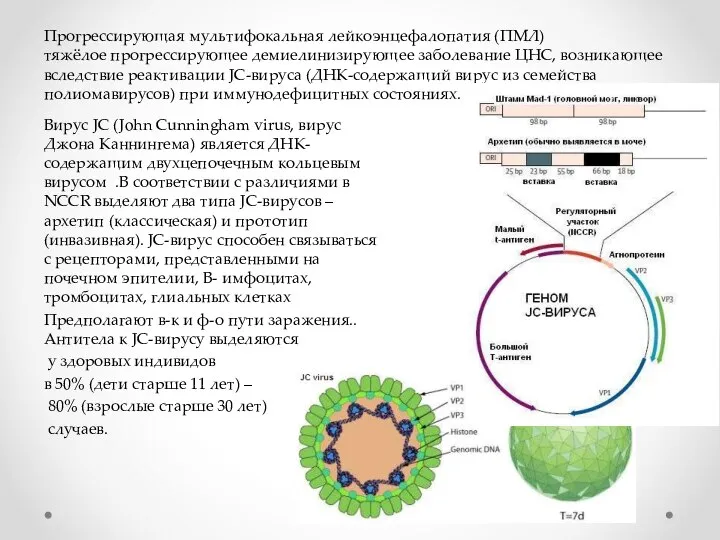
- 2. Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) тяжёлое прогрессирующее демиелинизирующее заболевание ЦНС, возникающее вследствие реактивации JC-вируса (ДНК-содержащий вирус из
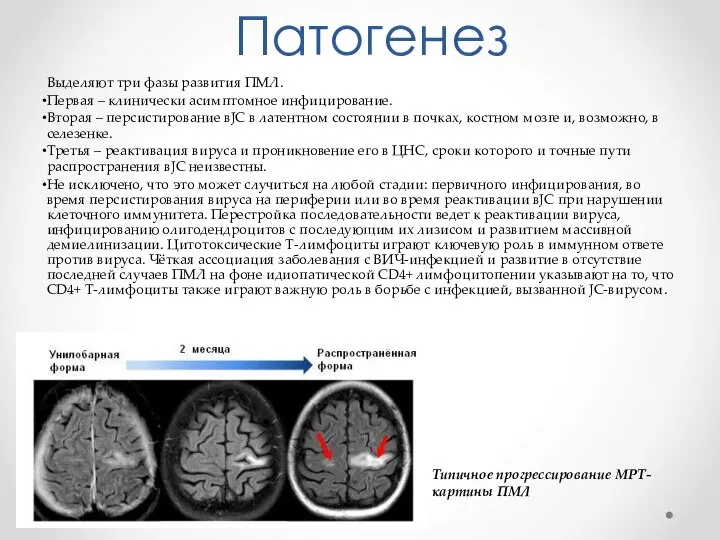
- 3. Патогенез Выделяют три фазы развития ПМЛ. Первая – клинически асимптомное инфицирование. Вторая – персистирование вJC в
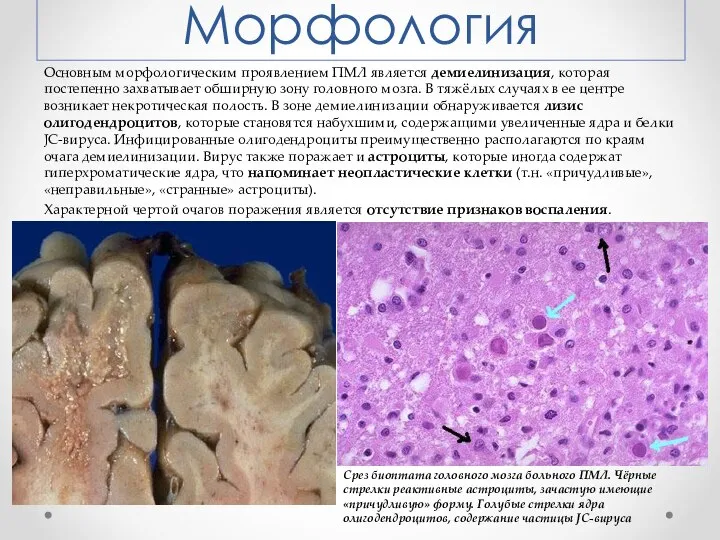
- 4. Морфология Основным морфологическим проявлением ПМЛ является демиелинизация, которая постепенно захватывает обширную зону головного мозга. В тяжёлых
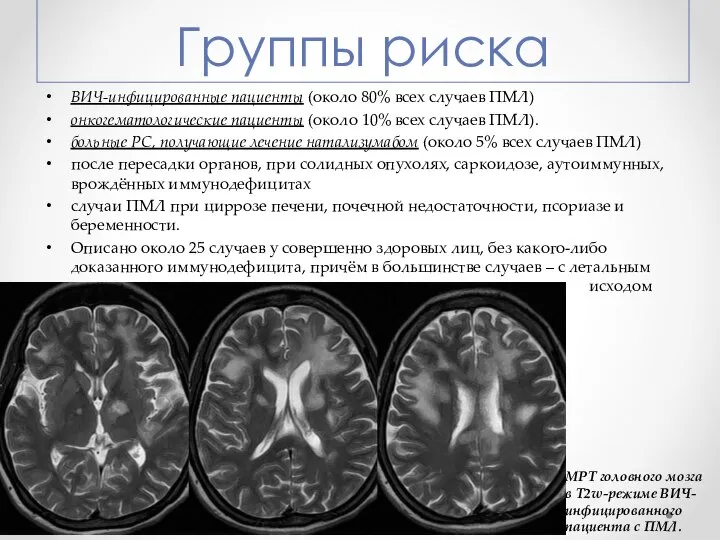
- 5. Группы риска ВИЧ-инфицированные пациенты (около 80% всех случаев ПМЛ) онкогематологические пациенты (около 10% всех случаев ПМЛ).
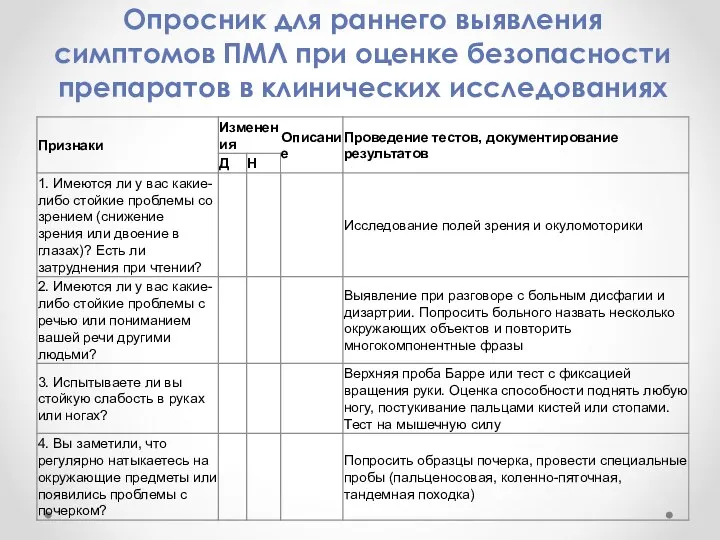
- 6. Опросник для раннего выявления симптомов ПМЛ при оценке безопасности препаратов в клинических исследованиях
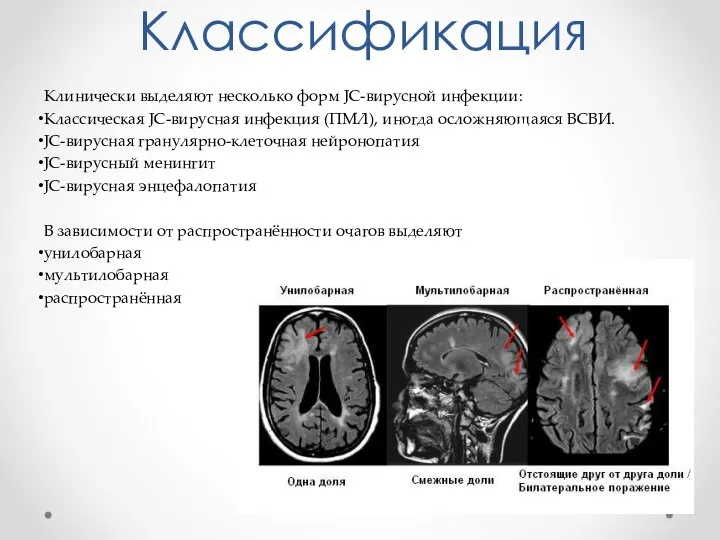
- 8. Классификация Клинически выделяют несколько форм JC-вирусной инфекции: Классическая JC-вирусная инфекция (ПМЛ), иногда осложняющаяся ВСВИ. JC-вирусная гранулярно-клеточная
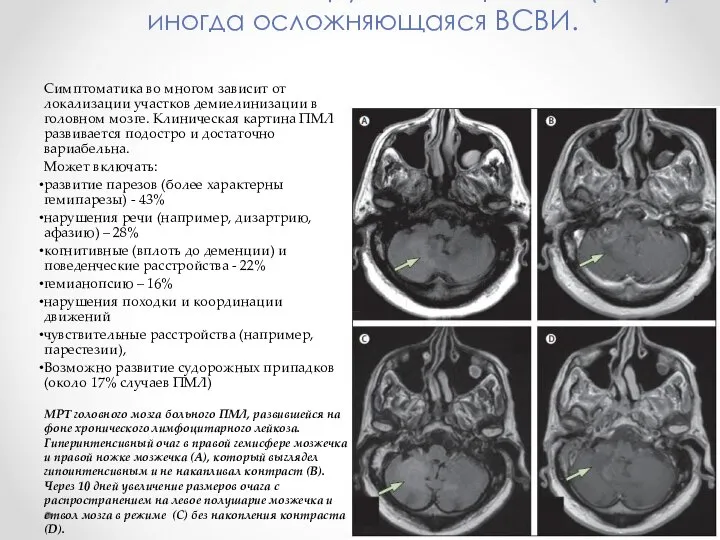
- 9. Классическая JC-вирусная инфекция (ПМЛ), иногда осложняющаяся ВСВИ. Симптоматика во многом зависит от локализации участков демиелинизации в
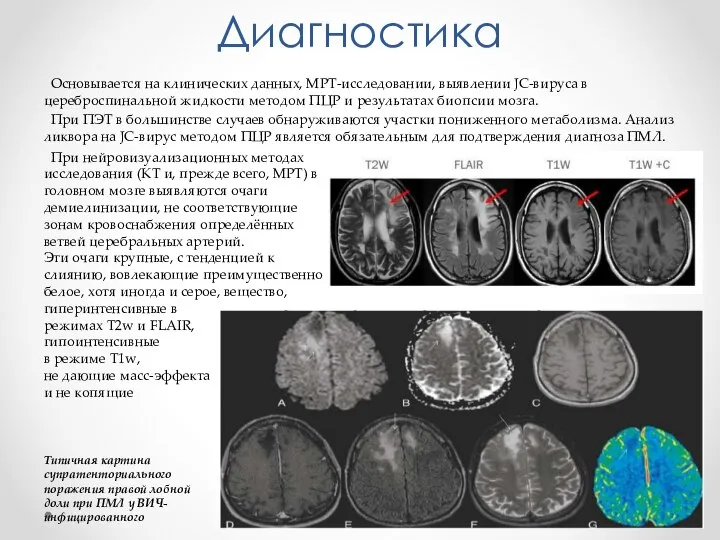
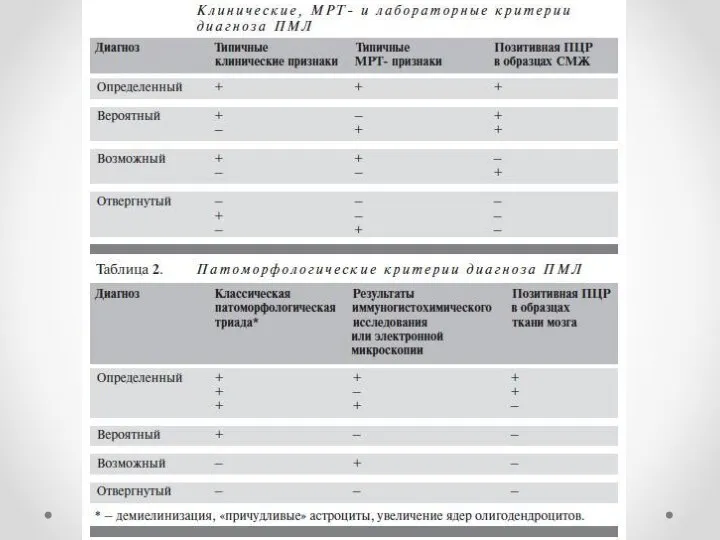
- 10. Диагностика Основывается на клинических данных, МРТ-исследовании, выявлении JC-вируса в цереброспинальной жидкости методом ПЦР и результатах биопсии
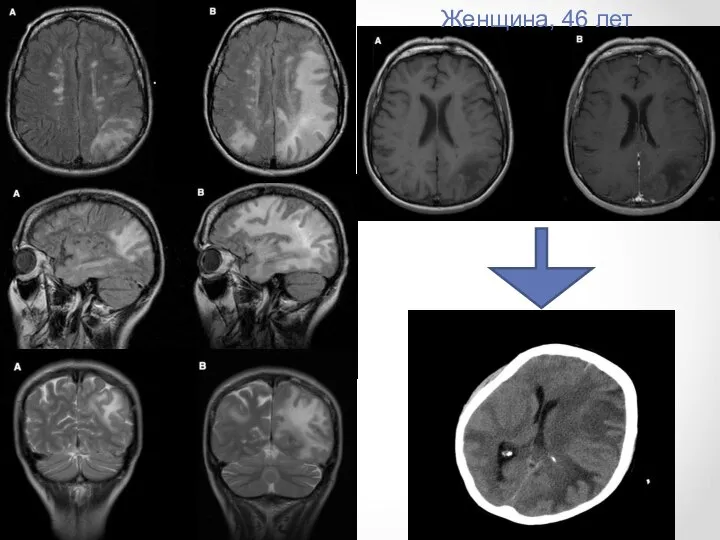
- 12. Женщина, 46 лет
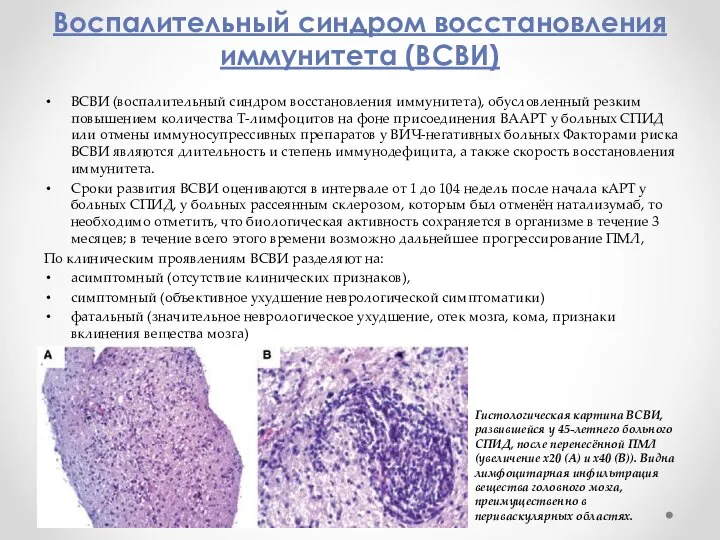
- 13. Воспалительный синдром восстановления иммунитета (ВСВИ) ВСВИ (воспалительный синдром восстановления иммунитета), обусловленный резким повышением количества Т-лимфоцитов на
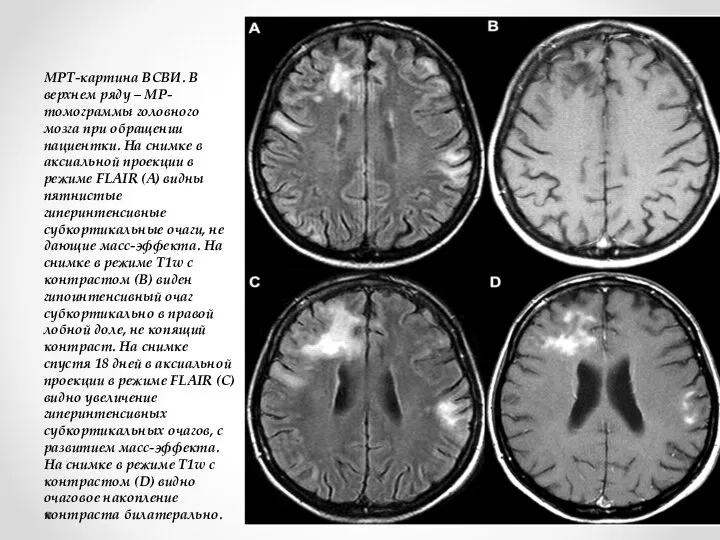
- 14. МРТ-картина ВСВИ. В верхнем ряду – МР-томограммы головного мозга при обращении пациентки. На снимке в аксиальной
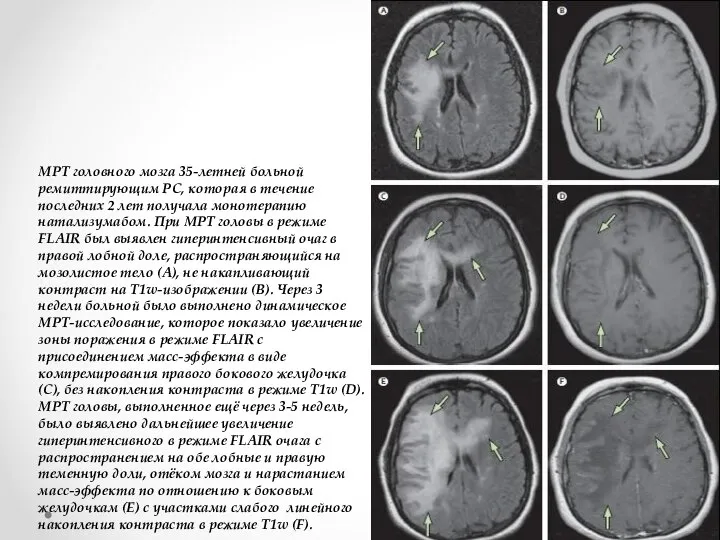
- 15. МРТ головного мозга 35-летней больной ремиттирующим РС, которая в течение последних 2 лет получала монотерапию натализумабом.
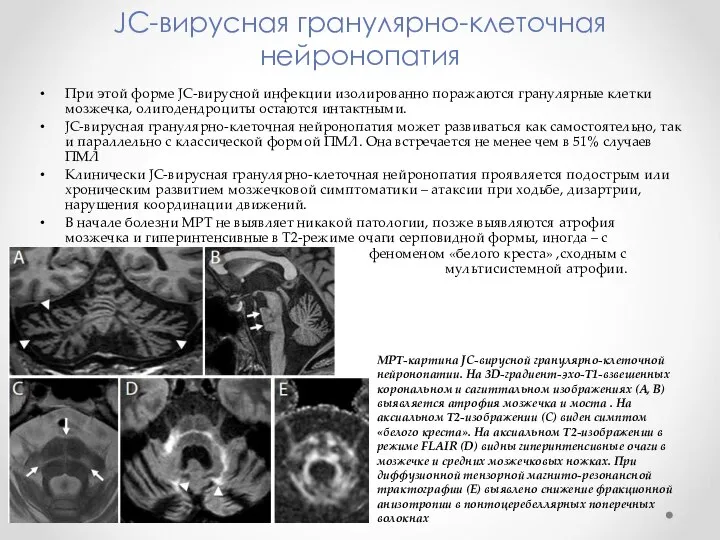
- 16. JC-вирусная гранулярно-клеточная нейронопатия При этой форме JC-вирусной инфекции изолированно поражаются гранулярные клетки мозжечка, олигодендроциты остаются интактными.
- 17. JC-вирусный менингит Клинически JC-вирусный менингит проявляется развитием менингеального синдрома, без очаговой неврологической симптоматики. Очаговых изменений не
- 18. Дифференциальная диагностика Рассеянный склероз (РС) Энцефалиты цитомегаловирусной, токсоплазменной природы и ВИЧ-1–ассоциированная энцефалопатия ОНМК Лимфома, глиобластома Синдромом
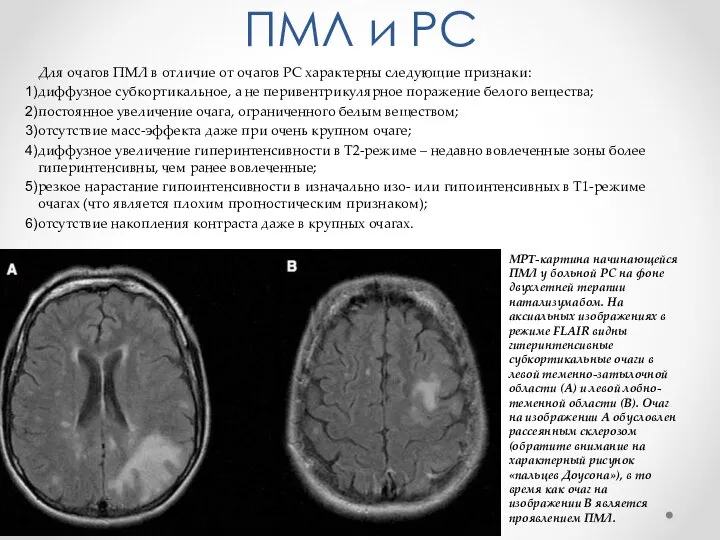
- 19. ПМЛ и РС Для очагов ПМЛ в отличие от очагов РС характерны следующие признаки: диффузное субкортикальное,
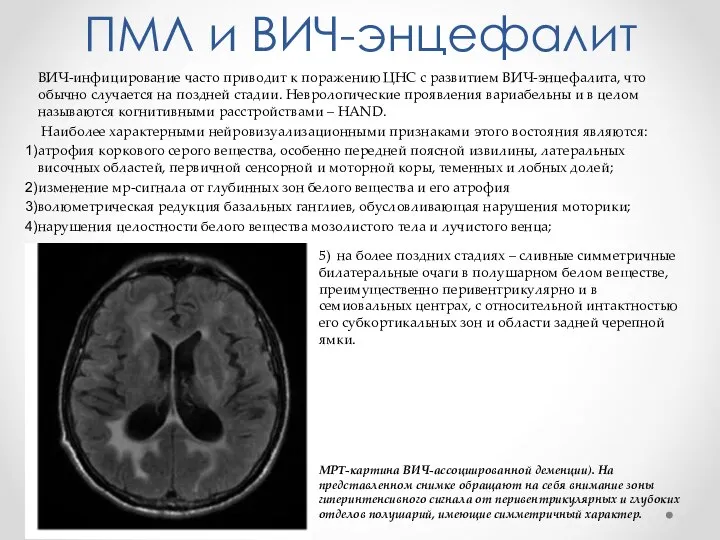
- 20. ПМЛ и ВИЧ-энцефалит ВИЧ-инфицирование часто приводит к поражению ЦНС с развитием ВИЧ-энцефалита, что обычно случается на
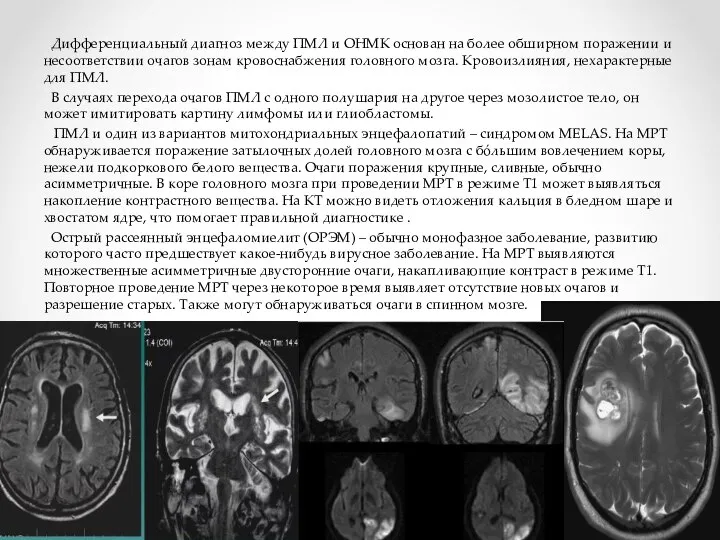
- 21. Дифференциальный диагноз между ПМЛ и ОНМК основан на более обширном поражении и несоответствии очагов зонам кровоснабжения
- 22. Лечение К настоящему времени не существует ни специфической профилактики, ни специфического лечения ПМЛ. Попытки поиска этиотропной
- 23. Прогноз Таким образом, в целом ПМЛ имеет неблагоприятный прогноз как для жизни (летальность около 20%), так
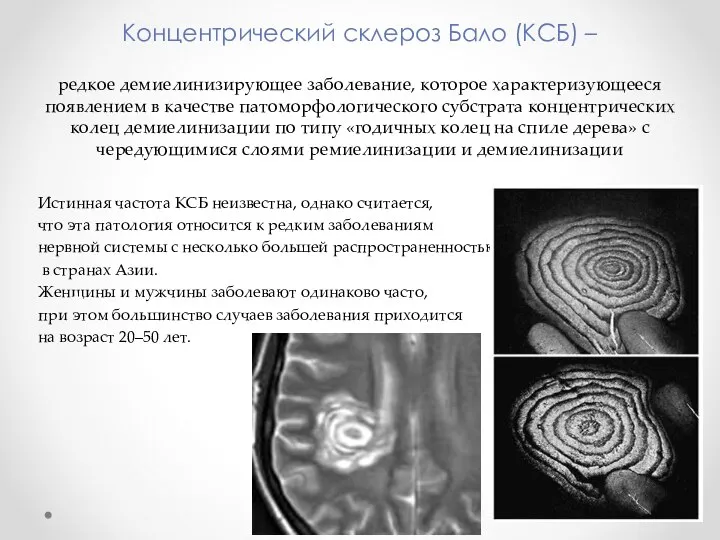
- 24. Концентрический склероз Бало
- 25. Концентрический склероз Бало (КСБ) – редкое демиелинизирующее заболевание, которое характеризующееся появлением в качестве патоморфологического субстрата концентрических
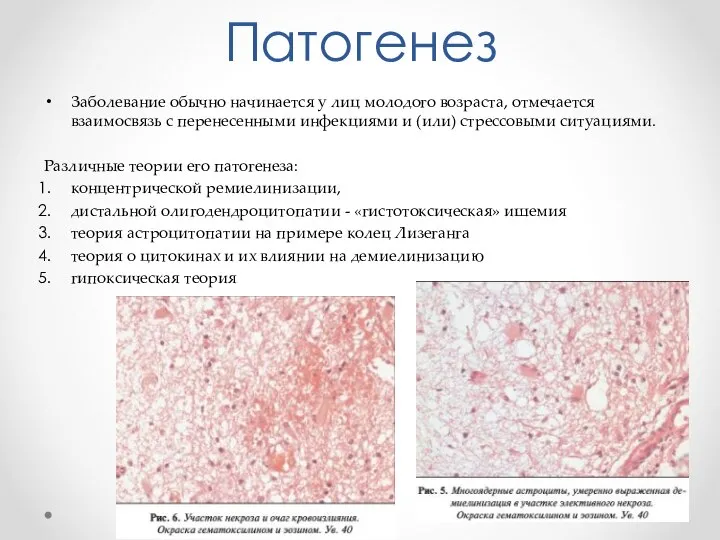
- 26. Патогенез Заболевание обычно начинается у лиц молодого возраста, отмечается взаимосвязь с перенесенными инфекциями и (или) стрессовыми
- 27. Клиническая картина Исследователями описаны различные варианты течения КСБ — от бессимптомного, спонтанно регрессирующего до фульминантного, резистентного
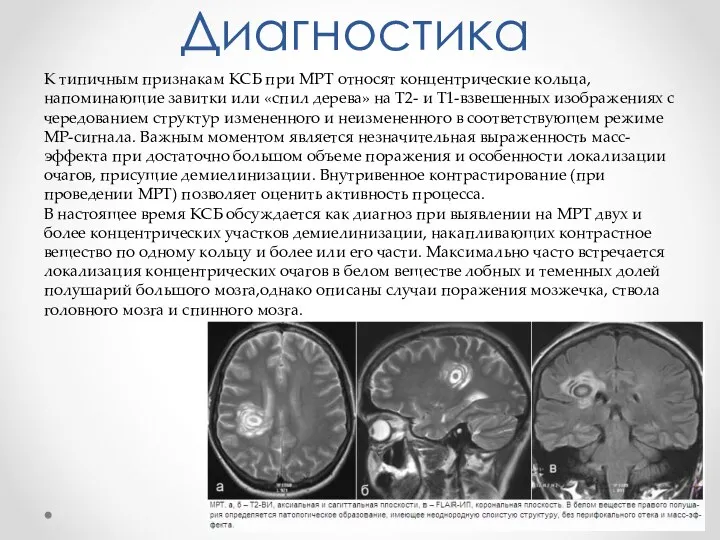
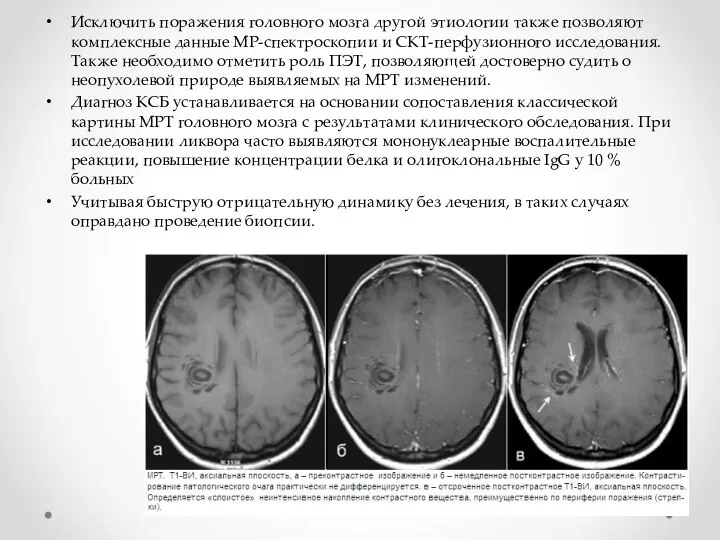
- 28. Диагностика К типичным признакам КСБ при MPT относят концентрические кольца, напоминающие завитки или «спил дерева» на
- 29. Исключить поражения головного мозга другой этиологии также позволяют комплексные данные MP-спектроскопии и СКТ-перфузионного исследования. Также необходимо
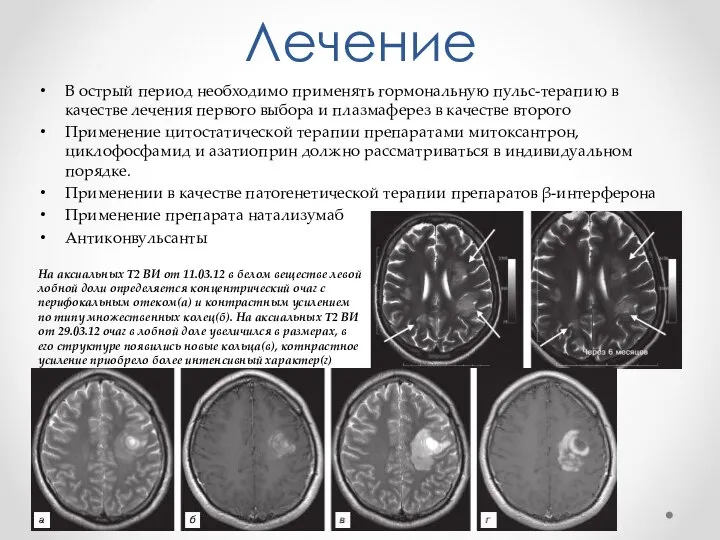
- 30. Лечение В острый период необходимо применять гормональную пульс-терапию в качестве лечения первого выбора и плазмаферез в
- 32. Скачать презентацию







 Метод предупреждения развитие фокомелии, опираясь на теорию морфогенеза Тьюринга
Метод предупреждения развитие фокомелии, опираясь на теорию морфогенеза Тьюринга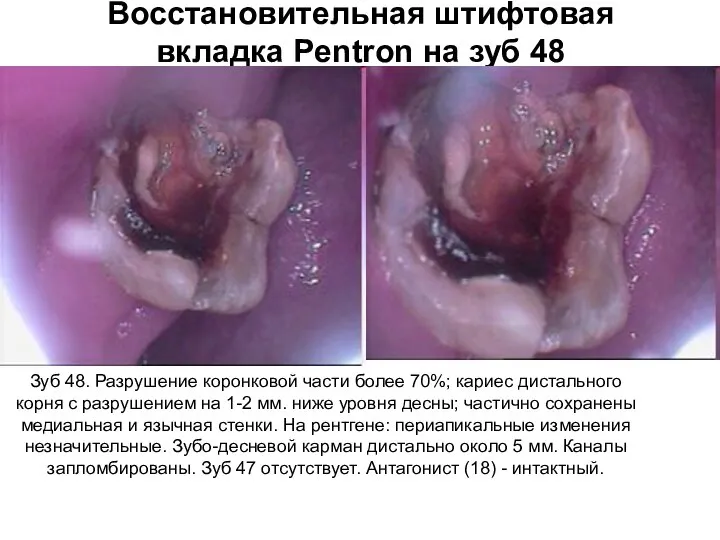 Восстановительная штифтовая вкладка Pentron на зуб 48
Восстановительная штифтовая вкладка Pentron на зуб 48 Интубация трахеи
Интубация трахеи Госпитальная эпидемиология
Госпитальная эпидемиология Методики исследования и травматические повреждения костно–суставного аппарата
Методики исследования и травматические повреждения костно–суставного аппарата Сыртқы белгілері бойынша адамды сәйкестендіру әдістемесін жетілдіру
Сыртқы белгілері бойынша адамды сәйкестендіру әдістемесін жетілдіру Наномедицина
Наномедицина Удаление глазных яблок среди взрослого населения Луганской Народной Республики за 2019 год
Удаление глазных яблок среди взрослого населения Луганской Народной Республики за 2019 год Беременность и роды у женщины при рубце на матке
Беременность и роды у женщины при рубце на матке О клинико-лабораторном обследовании детей, выезжающих в летние оздоровительные учреждения
О клинико-лабораторном обследовании детей, выезжающих в летние оздоровительные учреждения Профилактика ожирения среди взрослого населения
Профилактика ожирения среди взрослого населения Гастроэзофагеальная рефлюксная болезнь
Гастроэзофагеальная рефлюксная болезнь Гемокультивирование. Правила забора крови
Гемокультивирование. Правила забора крови Профилактика туберкулеза в современном обществе
Профилактика туберкулеза в современном обществе Жасалған операциялар тізімі
Жасалған операциялар тізімі Реставрация зубов после эндодонтического лечения
Реставрация зубов после эндодонтического лечения Дифтерия
Дифтерия Хвороба, яка супроводжується тяжким ураженням центральної нервової системи
Хвороба, яка супроводжується тяжким ураженням центральної нервової системи Возможности лечения БАС на современном этапе. Прогноз
Возможности лечения БАС на современном этапе. Прогноз Лабораторные, инструментальные, функциональные методы исследования органов дыхания
Лабораторные, инструментальные, функциональные методы исследования органов дыхания Бордетеллалар. Көкжөтел және паракөкжөтел
Бордетеллалар. Көкжөтел және паракөкжөтел Gender bound/sex bound inheritance
Gender bound/sex bound inheritance День здоровья. Победим диабет!
День здоровья. Победим диабет! Rofilaxia bolilor genetice
Rofilaxia bolilor genetice Математическое и программное обеспечение долгосрочного прогнозирования неблагоприятных сосудистых событий
Математическое и программное обеспечение долгосрочного прогнозирования неблагоприятных сосудистых событий Экзаменационный билет патан, препараты (пример) 5
Экзаменационный билет патан, препараты (пример) 5 Безболевая ишемия миокарда: патофизиология, диагностика, прогноз
Безболевая ишемия миокарда: патофизиология, диагностика, прогноз Первая помощь при преломах
Первая помощь при преломах