Содержание
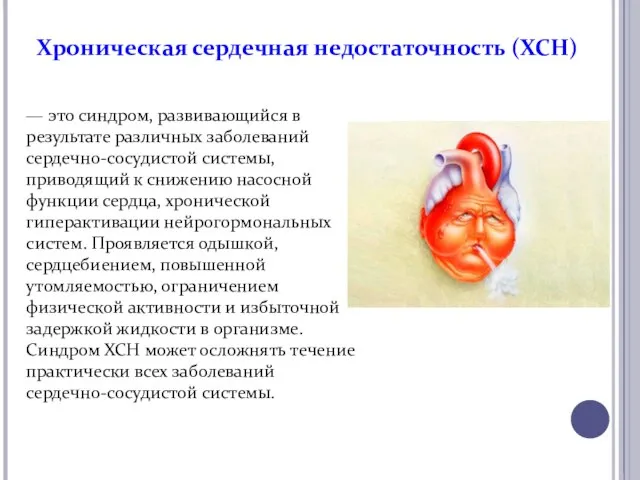
- 2. — это синдром, развивающийся в результате различных заболеваний сердечно-сосудистой системы, приводящий к снижению насосной функции сердца,
- 3. Этиология ИБС (миокардиальный рубец, оглушение/гибернация миокарда, повреждение коронарных артерий, аномальная коронарная микроциркуляция, эндотелиальная дисфункция) Токсическое повреждение:
- 4. Этиология Метаболические нарушения (заболевания щитовидной и паращитовидной желез, акромегалия, дефицит гормона роста, гиперкортизолемия, болезнь Конна, болезнь
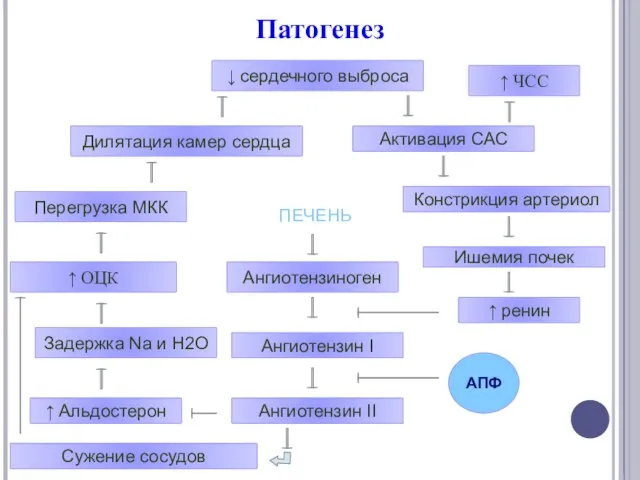
- 5. Патогенез ↓ сердечного выброса Ишемия почек Констрикция артериол ↑ ренин Активация САС Ангиотензиноген Ангиотензин I ↑
- 6. Классификация по стадиям (Василенко- Стражеско) I Скрытая. Симптомы СН проявляются только при физической нагрузке. Бессимптомная дисфункция
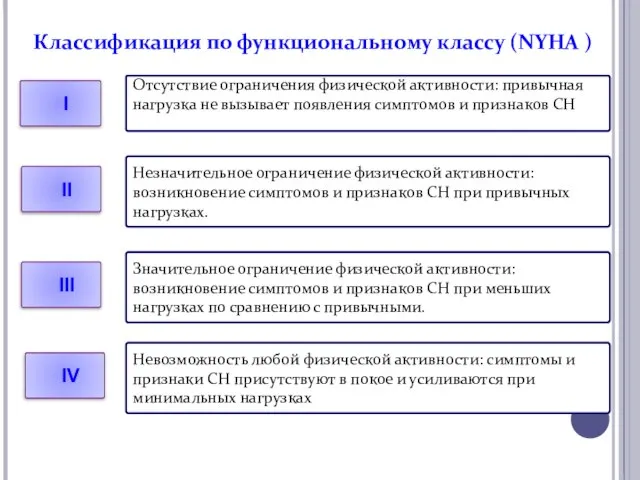
- 7. Классификация по функциональному классу (NYHA ) I Отсутствие ограничения физической активности: привычная нагрузка не вызывает появления
- 8. Диагностика СН
- 9. Симптомы и признаки типичной СН
- 10. Стадия I: быстрая утомляемость, одышка, сердцебиение при обычной физ.нагрузке, в покое отсутствуют Стадия IIА: невыраженные нарушения
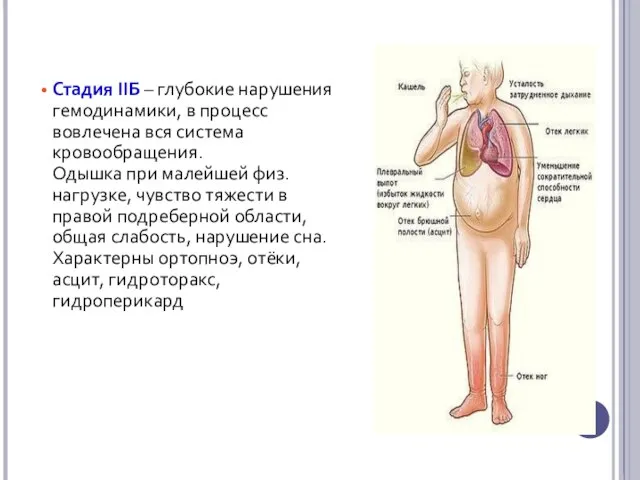
- 11. Стадия IIБ – глубокие нарушения гемодинамики, в процесс вовлечена вся система кровообращения. Одышка при малейшей физ.нагрузке,
- 12. III стадия – конечная дистрофическая стадия с глубокими необратимыми нарушениями обмена веществ; состояние больных в этой
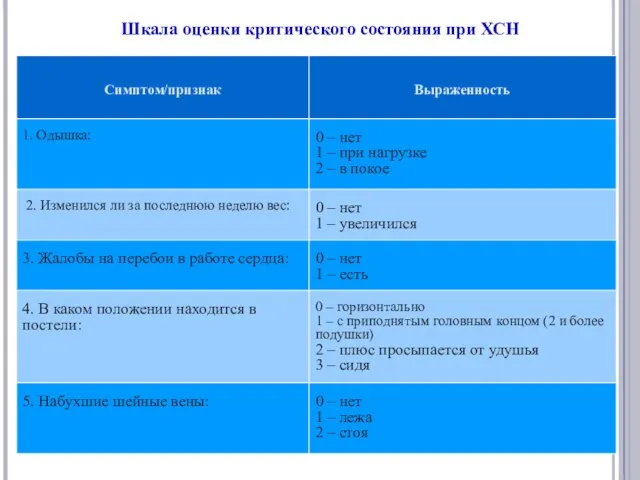
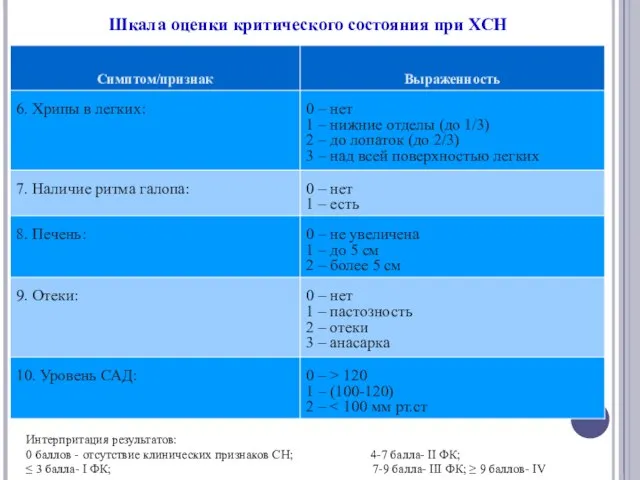
- 13. Шкала оценки критического состояния при ХСН
- 14. Шкала оценки критического состояния при ХСН Интерпритация результатов: 0 баллов - отсутствие клинических признаков СН; 4-7
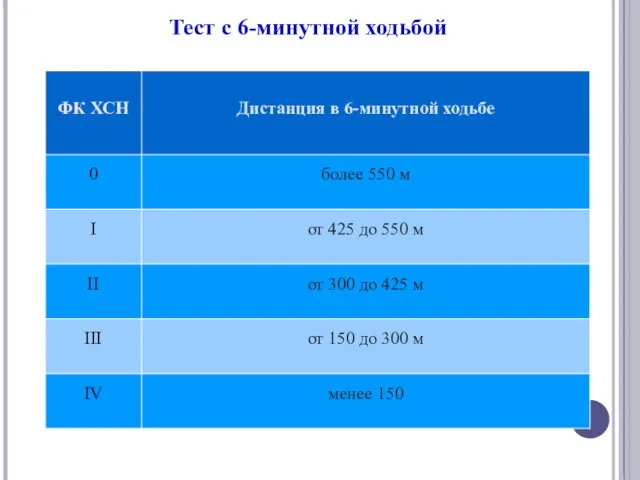
- 15. Тест с 6-минутной ходьбой
- 16. Диагностический минимум: Общий анализ крови; Общий анализ мочи; Биохимический анализ крови (глюкоза, мочевина, креатинин, билирубин, АсАт/АлАТ,
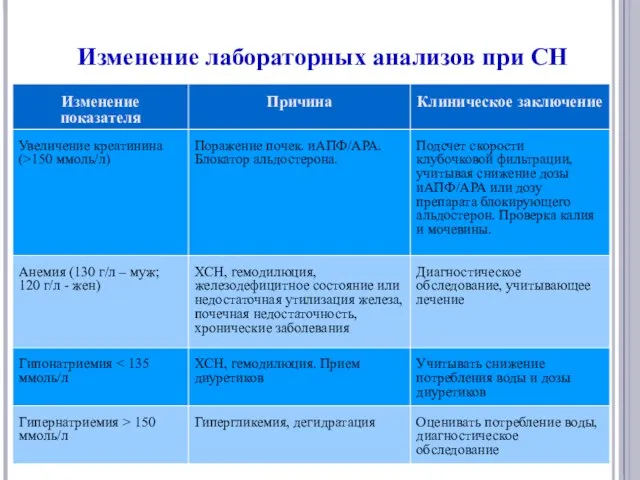
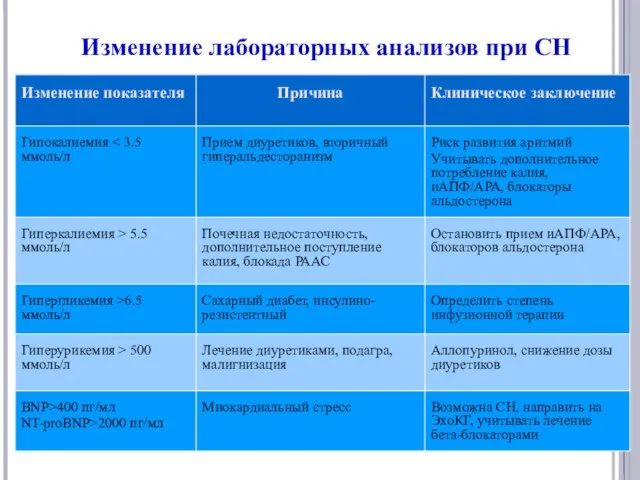
- 17. Изменение лабораторных анализов при СН
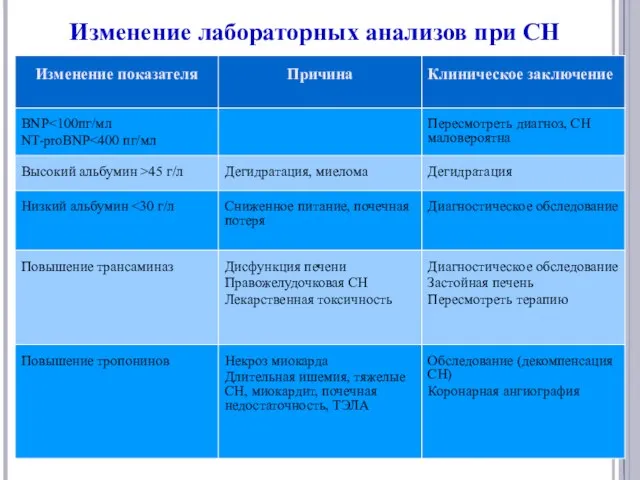
- 18. Изменение лабораторных анализов при СН
- 19. Изменение лабораторных анализов при СН
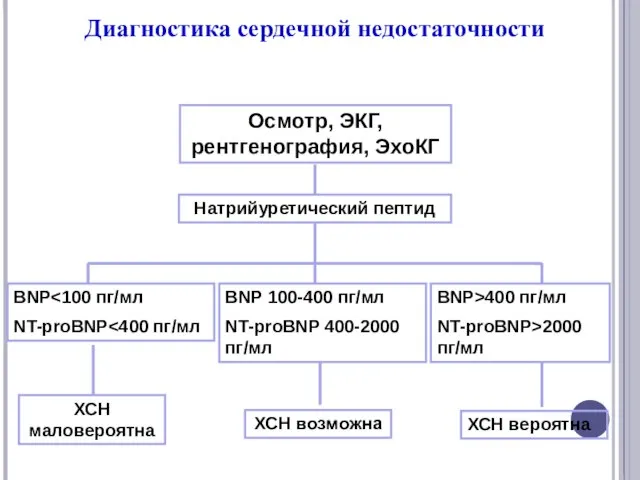
- 20. Диагностика сердечной недостаточности Осмотр, ЭКГ, рентгенография, ЭхоКГ Натрийуретический пептид BNP NT-proBNP BNP 100-400 пг/мл NT-proBNP 400-2000
- 21. Электрокардиография Никак не характеризует наличие или отсутствие СН, но дает информацию об изменениях миокарда: патологические Q,
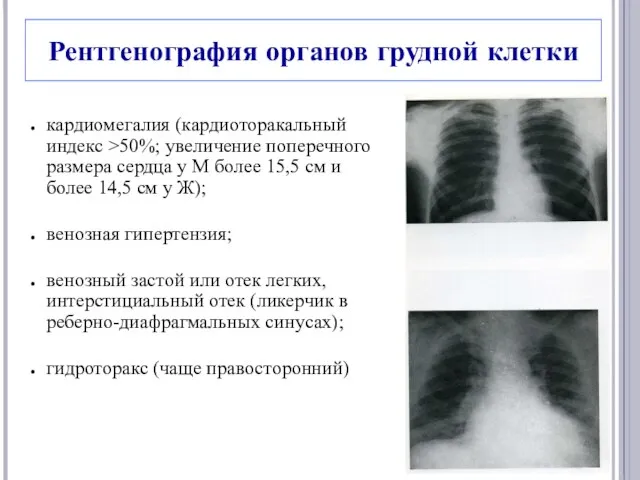
- 22. Рентгенография органов грудной клетки кардиомегалия (кардиоторакальный индекс >50%; увеличение поперечного размера сердца у М более 15,5
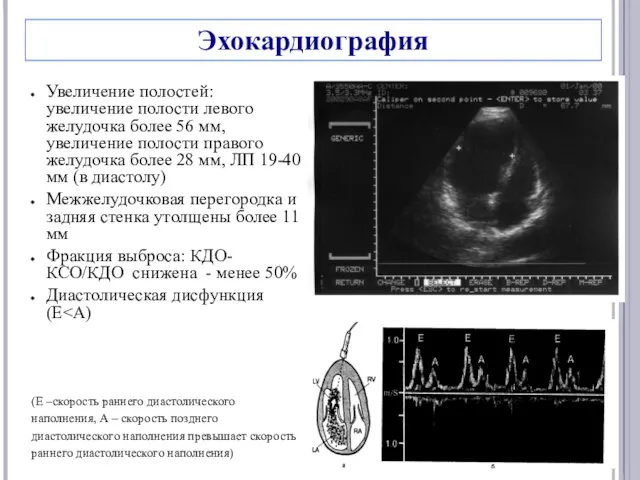
- 23. Эхокардиография Увеличение полостей: увеличение полости левого желудочка более 56 мм, увеличение полости правого желудочка более 28
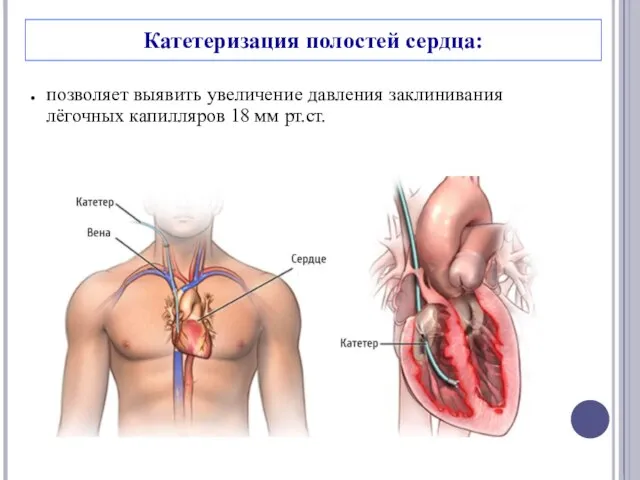
- 24. Катетеризация полостей сердца: позволяет выявить увеличение давления заклинивания лёгочных капилляров 18 мм рт.ст.
- 25. Цель лечения ХСН
- 26. Тактика ведения больных с ХСН 1. Диета, образ жизни 2. Физическая реабилитация 3. Психологическая реабилитация, организация
- 27. Общие рекомендации ХСН ФИЗИЧЕСКИЙ И ПСИХИЧЕСКИЙ ПОКОЙ, ВОССТАНОВЛЕНИЕ НОРМАЛЬНОГО СНА НИЗКОСОЛЕВАЯ ДИЕТА (до 2-3 г NaCl
- 28. Общие рекомендации ПРИВИВКИ (пневмококковая вакцина, ежегодно - против гриппа) Сексуальная активность: -III-IV ФК – небольшое повышение
- 29. Препараты для лечения ХСН Ингибиторы АПФ (показаны всем больным с ХСН) B-блокаторы (показаны всем больным с
- 30. СРЕДСТВА, НЕ РЕКОМЕНДОВАННЫЕ К ПРИМЕНЕНИЮ ПРИ ХСН НПВП (селективные и неселективные, включая дозы аспирина > 325
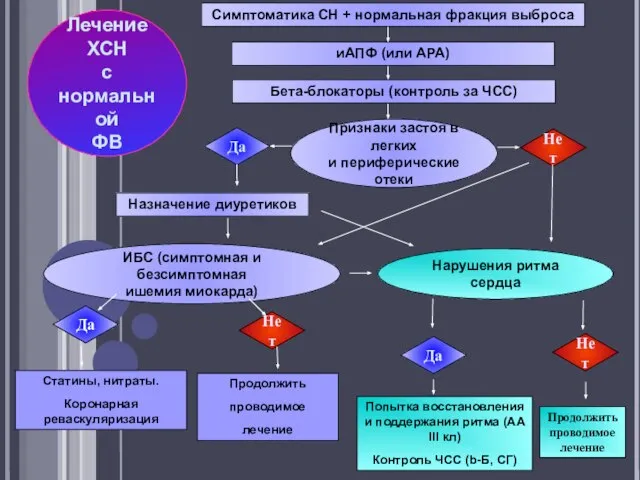
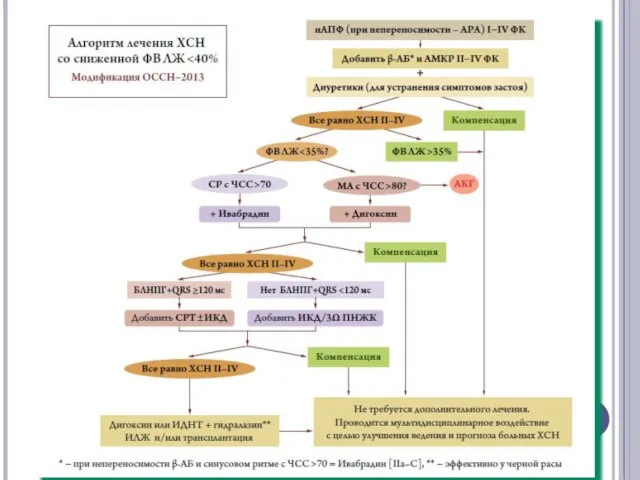
- 31. Симптоматика СН + нормальная фракция выброса иАПФ (или АРА) Бета-блокаторы (контроль за ЧСС) Да Признаки застоя
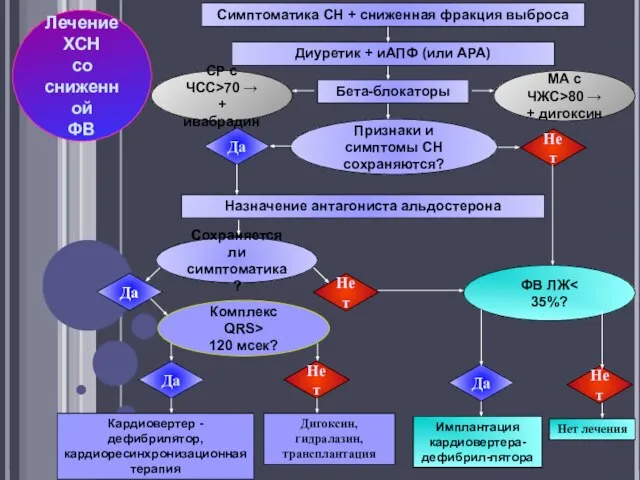
- 32. Симптоматика СН + сниженная фракция выброса Диуретик + иАПФ (или АРА) Бета-блокаторы Да Признаки и симптомы
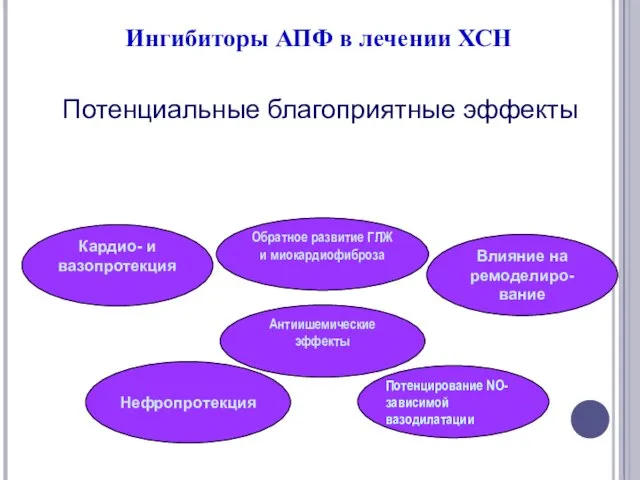
- 34. Ингибиторы АПФ в лечении ХСН Потенциальные благоприятные эффекты Кардио- и вазопротекция Обратное развитие ГЛЖ и миокардиофиброза
- 35. Клиническая классификация (Opie)
- 36. Начало терапии ИАПФ Оценить адекватность доз вазодилататоров и мочегонных Избегать чрезмерного диуреза (уменьшение дозы или отмена
- 37. Ингибиторы АПФ: начало терапии Особое внимание: ХСН неясного генеза/следствие клапанного порока Тяжелая ХСН Креатинин > 130мкмоль/л,
- 38. Контроль поддерживающей терапии ИАПФ/БРА Контролировать функцию почек и электролиты: через 1, 3, 6 мес, затем –
- 39. ИНГИБИТОРЫ АПФ ПОБОЧНЫЕ ЭФФЕКТЫ -СУХОЙ КАШЕЛЬ -АНГИОНЕВРОТИЧЕСКИЙ ОТЕК -НЕЙТРОПЕНИЯ -ПРОТЕИНУРИЯ -УХУДШЕНИЕ ФУНКЦИИ ПОЧЕК -ГИПЕРКАЛИЕМИЯ -АРТЕРИАЛЬНАЯ ГИПОТОНИЯ
- 40. ИНГИБИТОРЫ АПФ ПРОТИВОПОКАЗАНИЯ -ДВУСТОРОННИЙ СТЕНОЗ ПОЧЕЧНЫХ АРТЕРИЙ СТЕНОЗ ПОЧЕЧНОЙ АРТЕРИИ ЕДИНСТВЕННОЙ ПОЧКИ -БЕРЕМЕННОСТЬ -АНГИОНЕВРОТИЧЕСКИЙ ОТЕК В
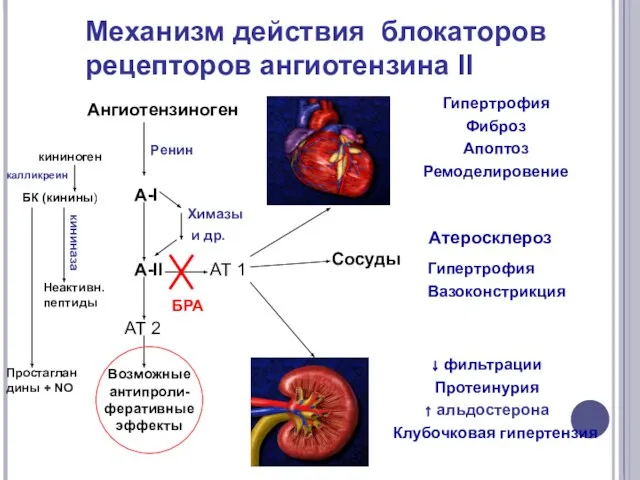
- 41. Механизм действия блокаторов рецепторов ангиотензина II Ангиотензиноген Ренин А-I А-II Химазы и др. АТ 1 АТ
- 42. Применение блокаторов рецепторов ангиотензина II: показания У больных с ФВЛЖ альтернатива ИАПФ при их непереносимости Снижение
- 43. Побочные эффекты Ухудшение функции почек Гиперкалиемия Симптомная гипотония Частота – как у ИАПФ Противопоказания Те же,
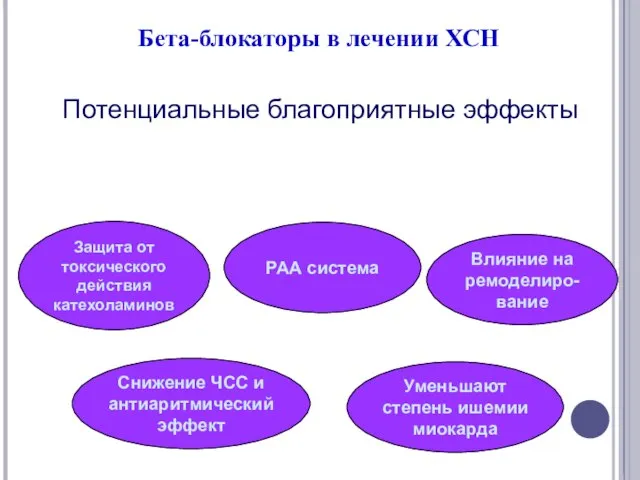
- 44. Бета-блокаторы в лечении ХСН Потенциальные благоприятные эффекты Защита от токсического действия катехоламинов РАА система Влияние на
- 45. Патофизиологическое обоснование назначения β-блокаторов при ХСН Живые кардиомиоциты Ожившие кардиомиоциты Спящие кардиомиоциты Некроз Живые кардиомиоциты β-блокаторы
- 46. КЛАССИФИКАЦИЯ В-АДРЕНОБЛОКАТОРОВ
- 47. Титрация нейрогуморальных препаратов (на примере β-блокаторов) Начинать с малых доз (стандарт - 1/8, при гипотонии –
- 48. В-АДРЕНОБЛОКАТОРЫ ПОБОЧНЫЕ ЭФФЕКТЫ -БРАДИКАРДИЯ, АV- БЛОКАДА -УСИЛЕНИЕ БРОНХОСПАЗМА -МЫШЕЧНАЯ СЛАБОСТЬ -ГИПЕРГЛИКЕМИЯ, ТРИГЛИЦЕРИДЕМИЯ, ГИПЕРУРИКЕМИЯ -ИМПОТЕНЦИЯ, СНИЖЕНИЕ ЛИБИДО
- 49. В-АДРЕНОБЛОКАТОРЫ ПРОТИВОПОКАЗАНИЯ -БРАДИКАРДИЯ, АV- БЛОКАДЫ II-III, СА- БЛОКАДА, СССУ -ДЕКОМПЕНСИРОВАННАЯ СН -ВЫРАЖЕННЫЕ ХРОНИЧЕСКИЕ ОБСТРУКТИВНЫЕ ЗАБОЛЕВАНИЯ -ПОЗДНИЕ
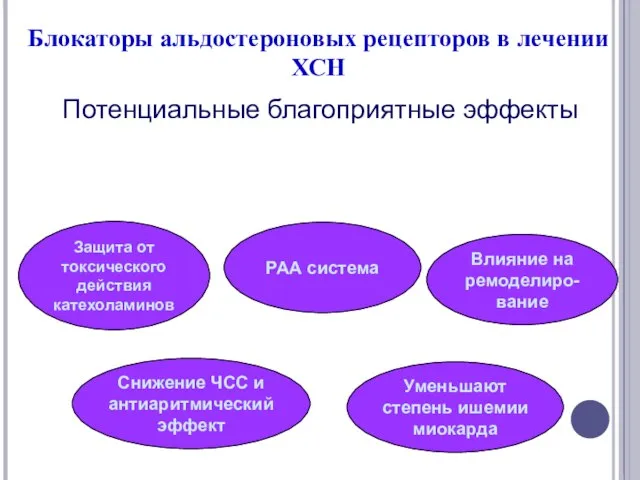
- 50. Блокаторы альдостероновых рецепторов в лечении ХСН Потенциальные благоприятные эффекты Защита от токсического действия катехоламинов РАА система
- 51. АМKР назначать с крайней осторожностью при К > 5,0ммоль/л, Креатинин > 220мкмоль/л (2,5мг/дл) СКФ
- 52. Мониторинг и побочные действия АМКР Уровень калия и функция почек контролировать -через 1 неделю после начала
- 53. Диуретики Показания: симптоматическое лечение при избытке жидкости Желательно сочетать с ИАПФ и бета-блокаторами При СКФ Калийсберегающие
- 54. Тактика лечения диуретиками Активная фаза: превышение диуреза над выпитой жидкостью = +0,8 –1 (2) л/сут, потеря
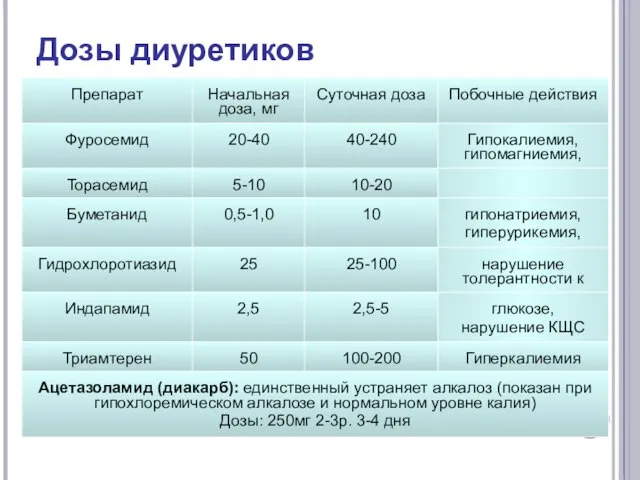
- 55. Дозы диуретиков
- 56. Результаты исследования назначения дигоксина Дигоксин не влияет на прогноз Снижает частоту госпитализаций в связи с ХСН
- 57. Место дигоксина в рекомендациях по лечению ХСН
- 58. Рекомендуемые дозы дигоксина Дозы дигоксина Обычные У пожилых – 0,0625- 0,125 мг/сут При почечной недостаточности –
- 59. Антиаритмическая терапия При желудочковых аритмиях: Устранение провоцир. ф-ров ИАПФ, ББ, спиронолактон Назначение ААП оправдано только у
- 60. Антитромботические препараты Оральные антикоагулянты Показания: Любая форма ФП (при отсутствии противопоказаний (I, A) При синусовом ритме:
- 61. Низкомолекулярные гепарины При наличии венозного тромбоза, высоком риске его развития, либо декомпенсации, требующей постельного режима ≥
- 62. Хирургичкское лечение Хирургическая коррекция клапанных пороков сердца, коронарная реваскуляризация, искусственный ЛЖ, трансплантация сердца, имплантация электрофизиологчиских устройств.
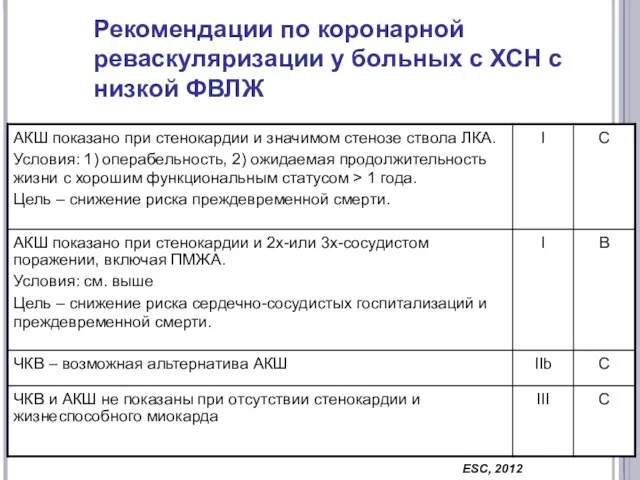
- 63. Рекомендации по коронарной реваскуляризации у больных с ХСН с низкой ФВЛЖ ESC, 2012
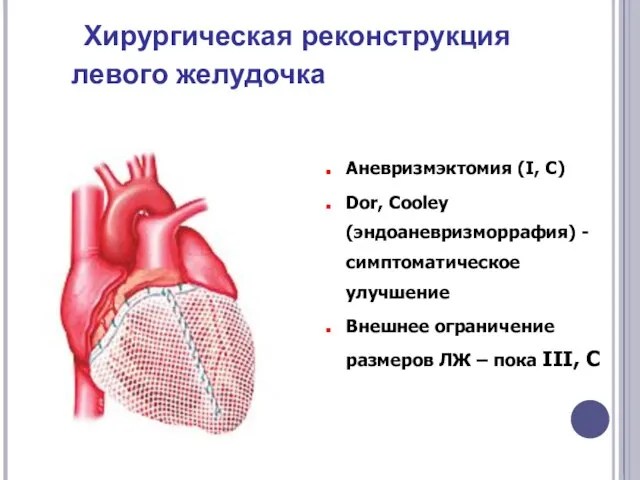
- 64. Хирургическая реконструкция левого желудочка Аневризмэктомия (I, C) Dor, Cooley (эндоаневризморрафия) - симптоматическое улучшение Внешнее ограничение размеров
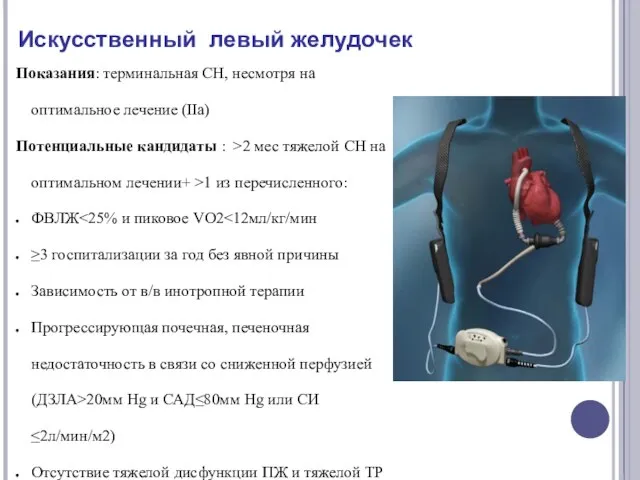
- 65. Искусственный левый желудочек Показания: терминальная СН, несмотря на оптимальное лечение (IIa) Потенциальные кандидаты : >2 мес
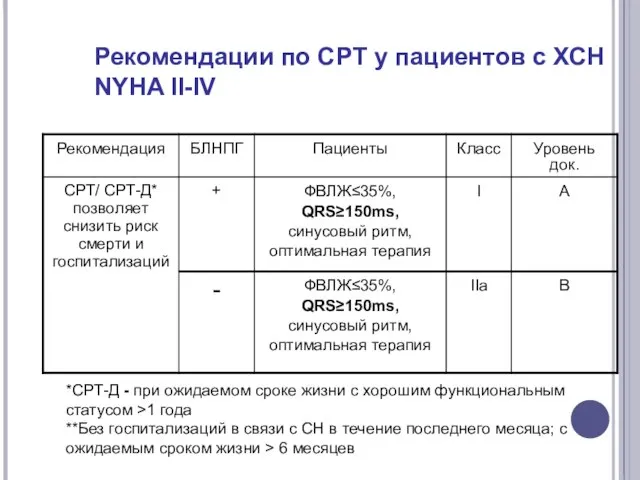
- 66. Рекомендации по СРТ у пациентов с ХСН NYHA II-IV *СРТ-Д - при ожидаемом сроке жизни с
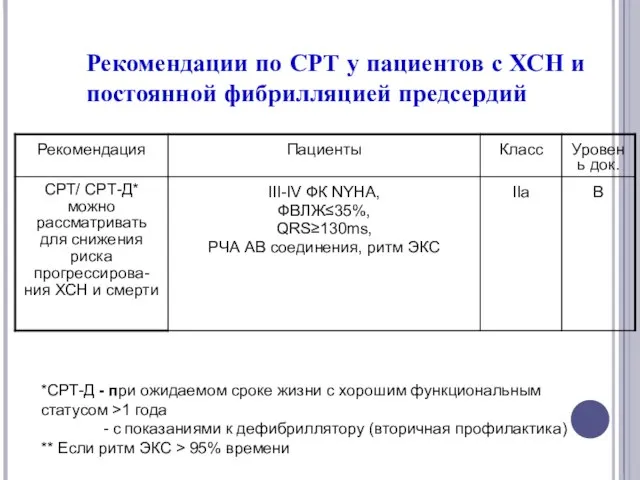
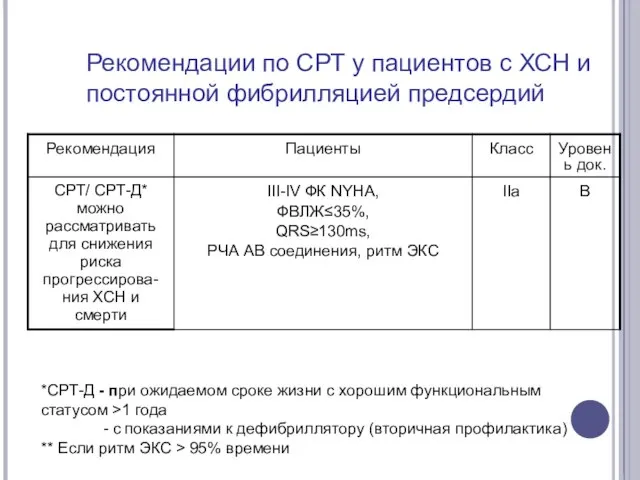
- 67. Рекомендации по СРТ у пациентов с ХСН и постоянной фибрилляцией предсердий *СРТ-Д - при ожидаемом сроке
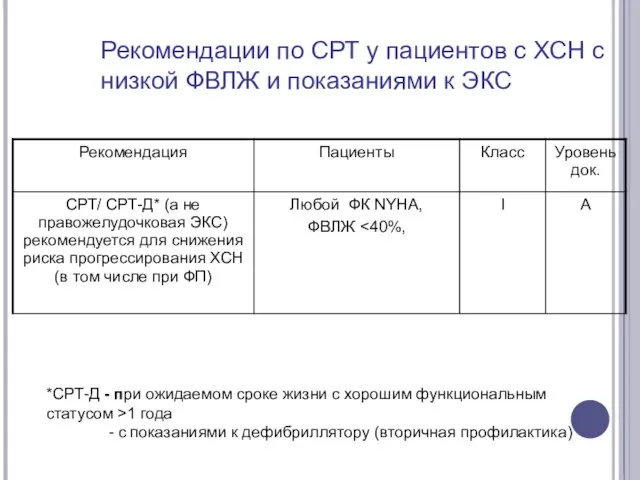
- 68. Рекомендации по СРТ у пациентов с ХСН с низкой ФВЛЖ и показаниями к ЭКС *СРТ-Д -
- 69. Рекомендации по СРТ у пациентов с ХСН и постоянной фибрилляцией предсердий *СРТ-Д - при ожидаемом сроке
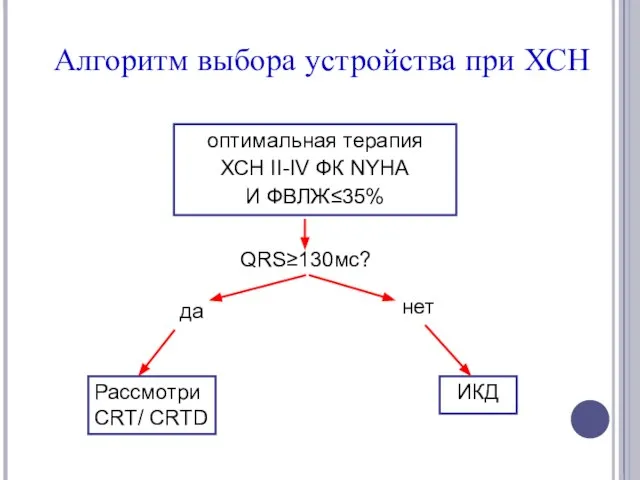
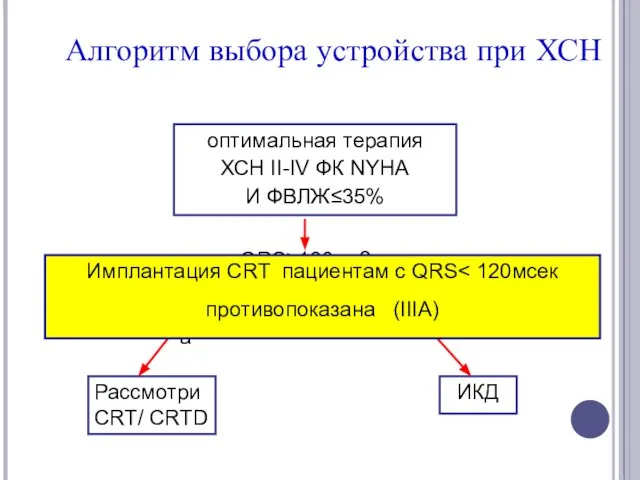
- 70. оптимальная терапия ХСН II-IV ФК NYHA И ФВЛЖ≤35% QRS≥130мс? да нет Алгоритм выбора устройства при ХСН
- 71. оптимальная терапия ХСН II-IV ФК NYHA И ФВЛЖ≤35% QRS≥130мс? да нет Алгоритм выбора устройства при ХСН
- 73. Скачать презентацию






































 Игла-бабочка
Игла-бабочка Методики приготовления гистологических препаратов
Методики приготовления гистологических препаратов Одонтогенный лимфаденит
Одонтогенный лимфаденит Хроническая болезнь почек. Лабораторные анализы мочи
Хроническая болезнь почек. Лабораторные анализы мочи 32 зуба
32 зуба Синдром нижней полой вены
Синдром нижней полой вены СПИД – сведи вероятность к нулю!
СПИД – сведи вероятность к нулю! Эмфизема легких
Эмфизема легких Физиология родов и послеродового периода
Физиология родов и послеродового периода :Түбір өзек жүйесіндегі анастомоздар мен коллатералдер
:Түбір өзек жүйесіндегі анастомоздар мен коллатералдер Диагностика болезней почек и органов мочевыделительной системы
Диагностика болезней почек и органов мочевыделительной системы Эпидемиологически безопасные стандарты и алгоритмы медицинской помощи
Эпидемиологически безопасные стандарты и алгоритмы медицинской помощи Систематическая ошибка. Оценка риска систематической ошибки в рандомизированном контролируемом клиническом исследовании
Систематическая ошибка. Оценка риска систематической ошибки в рандомизированном контролируемом клиническом исследовании Нитроминт аэрозоль: признанный стандарт в купировании и профилактике приступа стенокардии
Нитроминт аэрозоль: признанный стандарт в купировании и профилактике приступа стенокардии Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии Патофизиология коронарной недостаточности
Патофизиология коронарной недостаточности Формы дыхательной недостаточности (ДН) по патогенезу
Формы дыхательной недостаточности (ДН) по патогенезу Составление плана дератизации и дезинсекции
Составление плана дератизации и дезинсекции Рефлексотерапия при головной боли
Рефлексотерапия при головной боли Физические основы появления шумов сердца
Физические основы появления шумов сердца Клинико-фармакологическая характеристика лекарственных средств, применяемых при сахарном диабете
Клинико-фармакологическая характеристика лекарственных средств, применяемых при сахарном диабете Питание в пожилом возрасте
Питание в пожилом возрасте Первая помощь при синдроме длительного сдавливания
Первая помощь при синдроме длительного сдавливания Проблема избыточной массы тела и ожирения
Проблема избыточной массы тела и ожирения Детские инфекции
Детские инфекции Иммунная система
Иммунная система Көпір тәрізді протездің тарихы, маңыздылығы, мақсаты
Көпір тәрізді протездің тарихы, маңыздылығы, мақсаты Вич-инфекция. Часть 1
Вич-инфекция. Часть 1