Содержание
- 2. Актуальность Сердечно-сосудистые заболевания (ССЗ) являются ведущей причиной смертности в индустриально развитых странах. Ожидается, что к 2020
- 3. Острый коронарный синдром Включает в себя: ОИМ, ИМ с подъемом сегмента ST, ИМ без подъема сегмента
- 4. ПАТОГЕНЕЗ НС и ИМ являются разными клиническими проявлениями единого патофизиологического процесса – тромбоза различной степени выраженности
- 5. Терминология ОКС с подъемом сегмента ST на ЭКГ чаще приводит к появлению признаков некроза миокарда: -
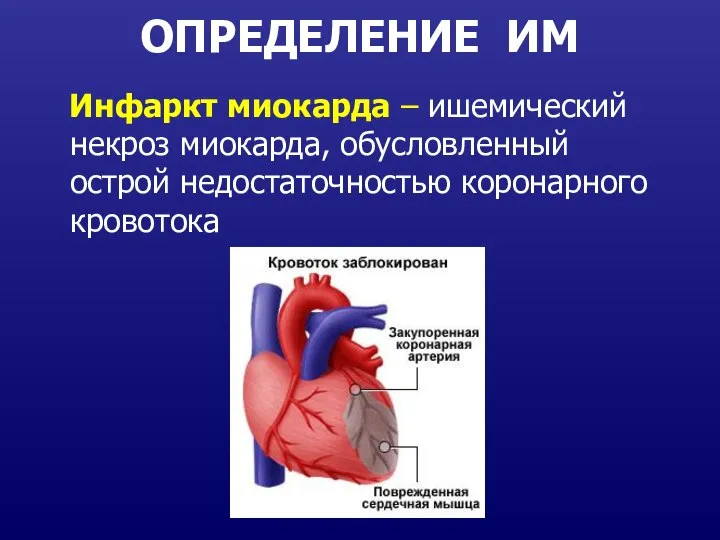
- 6. ОПРЕДЕЛЕНИЕ ИМ Инфаркт миокарда – ишемический некроз миокарда, обусловленный острой недостаточностью коронарного кровотока
- 7. ИСТОРИЧЕСКАЯ СПРАВКА 1.В 1909 году на I съезде российских терапевтов В.П.Образцов и Н.Д.Стражеско впервые дали классическое
- 8. ЭПИДЕМИОЛОГИЯ Распространенность ИМ – 5 случаев на 1000 мужчин и 1 случай на 1000 женщин Преобладающий
- 9. ЭТИОЛОГИЯ ИМ Тромбоз коронарных артерий на фоне стенозирующего атеросклероза – у 95-97% Резкий спазм коронарных артерий
- 10. В основе развития ИМ лежит триада: разрыв атеросклеротической бляшки, тромбоз, вазоконстрикция. Чаще всего ИМ наступает при
- 11. ПАТОГЕНЕЗ ИНФАРКТА МИОКАРДА Прекращение притока крови к миокарду → необратимая ишемия → нарушение микроциркуляции, тканевая гипоксия,
- 12. ПАТАНАТОМИЯ ИМ 1. Атеросклероз коронарных артерий (более 50% просвета), чаще – нисходящей ветви левой коронарной артерии
- 13. КЛАССИФИКАЦИЯ ИМ 1. Глубина и обширность некроза (по данным ЭКГ) 1.1. Инфаркт миокарда с зубцом Q:
- 14. КЛАССИФИКАЦИЯ ИМ 1.2. Инфаркт миокарда без зубца Q (мелкоочаговый): • субэндокардиальный; • интрамуральный.
- 15. КЛАССИФИКАЦИЯ ИМ 2. По локализации: ИМ передней стенки левого желудочка (переднеперегородочный, передневерхушечный, переднебоковой, высокий передний, распространенный
- 16. 3. По течению: первичный с затяжным течением (до недели и более болевые приступы, замедленные процессы репарации)
- 17. КЛИНИКА ИМ Выделяют 5 периодов: Продромальный Острейший Острый Подострый Постинфарктный
- 18. 1. ПРОДРОМАЛЬНЫЙ ПЕРИОД Характерны: прогрессирующая стенокардия напряжения – наиболее часто впервые возникшая стенокардия, в том числе
- 19. Морфологические изменения атеросклеротической бляшки: - разрывы и распад бляшки - формирование тромбов на ее поверхности -
- 20. 2. ОСТРЕЙШИЙ ПЕРИОД ИМ: Это время между возникновением ишемии миокарда и появлением признаков его некроза (
- 21. При раннем тромболизисе (в первые 2-3 часа от начала приступа) в острейшем периоде ИМ возможно обратное
- 22. КЛИНИЧЕСКИЕ ВАРИАНТЫ ОСТРЕЙШЕГО ПЕРИОДА ИМ: ТИПИЧНЫЙ: 1. Ангинозный status anginosus АТИПИЧНЫЕ: 2. Астматический status asthmaticus 3.
- 23. АНГИНОЗНЫЙ ВАРИАНТ НАЧАЛА ИМ status anginosus - у 70-95% ХАРАКТЕРНО (в отличие от стенокардии): боли интенсивные
- 24. ОБЪЕКТИВНО ПРИ status anginosus : Бледность, повышенная влажность кожи, цианоз губ, носа Одышка Тахикардия до 100
- 25. АСТМАТИЧЕСКИЙ ВАРИАНТ НАЧАЛА ИМ status asthmaticus - у 20% ХАРАКТЕРНО: приступ сердечной астмы или отека легких
- 26. ГАСТРАЛГИЧЕСКИЙ ВАРИАНТ НАЧАЛА ИМ status gastralgicus – у 1-10 % ХАРАКТЕРНО: боли в верхних отделах живота,
- 27. ОБЪЕКТИВНО ПРИ status gastralgicus: 1.Напряжение и болезненность брюшной стенки 2. Высокое стояние диафрагмы 3. Вздутие живота,
- 28. АРИТМИЧЕСКИЙ ВАРИАНТ НАЧАЛА ИМ - у 2% ХАРАКТЕРНО: в клинике превалируют нарушения сердечного ритма и проводимости
- 29. ЦЕРЕБРАЛЬНЫЙ ВАРИАНТ НАЧАЛА ИМ - у 1% ХАРАКТЕРНЫ: в клинике превалируют симптомы нарушения мозгового кровообращения (обморок,
- 30. БЕССИМПТОМНЫЙ ВАРИАНТ НАЧАЛА ИМ - у 0,9-25% ХАРАКТЕРНО: протекает “под маской” радикулита, общего недомогания, внезапной резкой
- 31. С АТИПИЧНОЙ ЛОКАЛИЗАЦИЕЙ БОЛИ ХАРАКТЕРНО: - боли локализуются в правой половине грудной клетки, правой руке, в
- 32. ОСЛОЖНЕНИЯ ОСТРЕЙШЕГО ПЕРИОДА ИМ: Тяжелые нарушения сердечного ритма (фибрилляция желудочков) Острая сердечная недостаточность Возможен летальный исход!
- 33. 3. ОСТРЫЙ ПЕРИОД ИМ: 1.Характеризуется формированием очага некроза и миомаляции, началом репаративных процессов 2.Опасен тяжелыми осложнениями
- 34. В ОСТРОМ ПЕРИОДЕ ИМ: Боли стихают 2. Cохраняются тахикардия, приглушенность тонов сердца, при переднем трансмуральном инфаркте
- 35. ОСЛОЖНЕНИЯ ОСТРОГО ПЕРИОДА ИМ: Нарушения ритма и проводимости (пароксизмальная тахикардия, АВ- блокада, мерцание и трепетание предсердий,
- 36. 4. ПОДОСТРЫЙ ПЕРИОД ИМ: Продолжительность – с 10-го дня до конца 4-8 недели от начала заболевания
- 37. ОСЛОЖНЕНИЯ ПОДОСТРОГО ПЕРИОДА ИМ: Ранняя постинфарктная стенокардия (первые 14 дней ИМ) Тромбоэндокардит с тромбоэмболиями Постинфарктный синдром
- 38. 5.ПОСТИНФАРКТНЫЙ ПЕРИОД Увеличивается плотность рубца Миокард адаптируется к новым условиям функционирования Продолжительность – 2-6 месяцев с
- 39. ОСЛОЖНЕНИЯ ПОСТИНФАРКТНОГО ПЕРИОДА ИМ: Хроническая аневризма сердца Хроническая сердечная недостаточность Нарушения ритма сердца
- 40. Причина смерти больных при ИМ в первые 2 часа - первичная фибрилляция желудочков (70%), остальные причины
- 41. Рефлекторный шок – сосудистый коллапс из-за перераздражения болевых рецепторов, купирование болевого синдрома устраняет шок Аритмический шок
- 42. ЛАБОРАТОРНАЯ ДИАГНОСТИКА ИМ ОАК – в первые часы ИМ – нейтрофильный лейкоцитоз до 10-20 тыс. при
- 43. БИОХИМИЧЕСКИЕ МАРКЕРЫ НЕКРОЗА МИОКАРДА Тропонины Т и I – ↑ через 2-3 часа в 300-400 раз,
- 44. ЭКГ- ДИАГНОСТИКА ИМ с зубцом Q (крупноочагового или трансмурального) 1.В острейшем периоде – выявляется монофазная кривая
- 45. ТОПИЧЕСКАЯ ДИАГНОСТИКА ИМ ПО ЭКГ Передняя стенка ЛЖ – I, аVL, II, V1-2 Перегородочная область– V
- 46. ТОПИЧЕСКАЯ ДИАГНОСТИКА ИМ ПО ЭКГ Отведения по НЭБУ: Д (dorsalis) – боковая и задняя стенка А
- 47. ЭКГ- ДИАГНОСТИКА ИМ без зубца Q (мелкоочагового ИМ) Признаки: - отсутствие патологического зубца Q - депрессия
- 48. ЭХО-КГ ДИАГНОСТИКА ИМ - Нарушение локальной сократимости в виде зон гипокинезии или акинезии в области ИМ
- 49. Критерии ОИМ Типичное повышение и снижение биохимических маркеров некроза миокарда (сердечные тропонины, МВ-масса КФК) в сочетании
- 50. ПРИНЦИПЫ ЛЕЧЕНИЯ ИМ Организация специализированных кардиобригад с/п. Квалифицированная помощь оказывается на месте Ранняя госпитализация больных Создание
- 51. 1. КУПИРОВАНИЕ БОЛИ 1. Ненаркотические анальгетики – анальгин 50% 2 мл + димедрол 1% 1-2 мл
- 52. 2. РАННИЙ ТРОМБОЛИЗИС Оптимальное применение - в первые 2 часа, но не позднее 6-8 часов с
- 53. ТРОМБОЛИТИКИ 1.Тканевой активатор плазминогена (альтеплаза, актилизе)- 100 мг в/в 2. Пуролаза 2млн. МЕ болюсно, затем 6
- 54. 3.АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ Гепарин в/в струйно вводится 5000 ЕД гепарина, далее- в течение 1-2 суток капельно по
- 55. 4. АНТИАГРЕГАНТЫ Ацетилсалициловая кислота (аспирин) – начальная доза 250-500 мг внутрь (разжевать), поддерживающая доза 75 –
- 56. 5. УЛУЧШЕНИЕ КОРОНАРНОГО КРОВОТОКА Нитраты: нитроглицерин, изосорбида динитрат в/в капельно (только при САД более 90 мм.рт.ст.)
- 57. 6. СНИЖЕНИЕ ПОТРЕБНОСТИ МИОКАРДА В КИСЛОРОДЕ, ОГРАНИЧЕНИЕ ЗОНЫ НЕКРОЗА β – блокаторы (селективные) при упорных ангинозных
- 58. 7. ПРОФИЛАКТИКА РЕМОДЕЛИРОВАНИЯ МИОКАРДА И ХСН Ингибиторы АПФ (эналаприл, лизиноприл, периндоприл, зофиноприл и др.) – со
- 59. 8. ГИПОЛИПИДЕМИЧЕКАЯ ТЕРАПИЯ Статины (симвастатин, аторвастатин, розувастатин и др.) – с первых дней ИМ. Целевые уровни
- 60. 9.МЕТАБОЛИЧЕСКИЕ ПРЕПАРАТЫ Препараты калия (глюкозо-инсулино-калиево-магниевая смесь, панангин),фосфокреатин (неотон) в/в капельно Триметазидин (предуктал МВ) по 35 мг
- 61. ЛЕЧЕНИЕ КАРДИОГЕННОГО ШОКА 1. Обезболивающие препараты 2. Для поддержания АД: вазопрессоры - допамин (симпатомиметик, стимулятор β-1
- 62. Отёк лёгких. Острая левожелудочковая недостаточность Ингаляции кислорода со скоростью 4-8 л/мин через носовой катетер Седатация больного
- 63. Отёк лёгких. Острая левожелудочковая недостаточность При ОЛ на фоне низкого АД- обязательно введение инотропных и вазопрессорных
- 64. ЛЕЧЕНИЕ НАРУШЕНИЙ РИТМА СЕРДЦА Лидокаин 100-150 мг в вену при желудочковой экстрасистолии Новокаинамид 5 мл 10%
- 65. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Проведение экстренной коронароангиографии с выполнением ЧКВ (стентирование или АКШ)
- 67. Скачать презентацию































































 Технология получения современных вакцин и диагностикумов
Технология получения современных вакцин и диагностикумов Модернизация амбулаторно-поликлинической помощи
Модернизация амбулаторно-поликлинической помощи Гериатрические аспекты в пульмонологии и кардиологии
Гериатрические аспекты в пульмонологии и кардиологии Влияние наушников на слух человека
Влияние наушников на слух человека Фармакология средств, используемых для лечения болезней ЖКТ
Фармакология средств, используемых для лечения болезней ЖКТ Морской конёк (гиппокамп)
Морской конёк (гиппокамп) ALPPS: тайна пяти букв
ALPPS: тайна пяти букв Tverdye_lekarstvennye_formy (1)
Tverdye_lekarstvennye_formy (1) Сказ. Збудник
Сказ. Збудник Макет презентации. Кафедра факультетской педиатрии
Макет презентации. Кафедра факультетской педиатрии Компенсаторные приспособления слепых
Компенсаторные приспособления слепых Рентгенологические особенности строения зубов и челюстей
Рентгенологические особенности строения зубов и челюстей Периартрит локтевого, лучезапястных суставов
Периартрит локтевого, лучезапястных суставов Краниометрия. Медицинаның бассүйекті өлшейтін бөлімі болып табылады
Краниометрия. Медицинаның бассүйекті өлшейтін бөлімі болып табылады Медицинская помощь при бесплодии. Программа Аңсаған сәби
Медицинская помощь при бесплодии. Программа Аңсаған сәби Рекомендации ESC/ESH по лечению артериальной гипертензии
Рекомендации ESC/ESH по лечению артериальной гипертензии Санитарно- эпидемиологические требования к устройству, оборудованию и содержанию парикмахерских
Санитарно- эпидемиологические требования к устройству, оборудованию и содержанию парикмахерских Ингибиторы циклооксигеназы
Ингибиторы циклооксигеназы Вроджені вади розвитку шлунково-кишкового тракту
Вроджені вади розвитку шлунково-кишкового тракту Обморожение. Часть 1
Обморожение. Часть 1 Актуальные проблемы патогенетической терапии ОКИ (диарейные болезни)
Актуальные проблемы патогенетической терапии ОКИ (диарейные болезни) Урологиялық аспаптар
Урологиялық аспаптар Особенноси ухода за больными с заболеваниями пищеварительной системы
Особенноси ухода за больными с заболеваниями пищеварительной системы физическое здоровье
физическое здоровье История обезболивания
История обезболивания Регуляция осмотического давления
Регуляция осмотического давления Обморожение. Первая помощь при обморожении
Обморожение. Первая помощь при обморожении Внематочная беременность
Внематочная беременность