Инфекционные заболевания кожи, вызванные вирусом папилломы человека. Лечение в условия косметологического кабинета
- Главная
- Медицина
- Инфекционные заболевания кожи, вызванные вирусом папилломы человека. Лечение в условия косметологического кабинета

Содержание
- 2. Бородавки- доброкачественные новообразования кожи, вызываемые различными типами вируса папилломы человека (ВПЧ). Наиболее часто встречаются у детей
- 3. Методы лечения в условиях косметологического кабинета. Хирургические (деструктивные): Кюретаж; Электрокоагуляция; Криодеструкция; Лазерная хирургия. Использование химических препаратов
- 4. К хирургическим методам лечения эпителиальных новообразований кожи относят кюретаж и электрокоагуляцию (электродиссекацию), которые, как правило, применяют
- 5. Перспективным методом лечения опухолей кожи является радиохирургический метод, который проводится на аппарате Surgitron «Ellman International,Inc» (США).
- 6. Электрохирургия в дерматокосметологии. Основными задачами электрохирургии в дерматокосметологии являются решение как чисто диагностических проблем, например, связанных
- 7. Основной принцип электрохирургии – преобразование высокочастотного тока в тепловую энергию. Такое преобразование происходит в результате сопротивления
- 8. Электрохирургические генераторы доставляют высокочастотный ток в монополярном и/или в биполярном режиме. При монополярном – электрический ток
- 9. Кроме выбора режима доставки высокочастотного тока, электрохирургические эффекты зависят и от других факторов, например, от размера
- 10. Основные показания к основным видам электрохирургических вмешательств приведены в таблице 1.
- 11. Важно отметить, что даже небольшие по объему электрохирургические вмешательства требуют тщательной подготовки, в т.ч. проведения, как
- 12. Анестезия. Перед большинством электрохирургических процедур применяют инъекции 1–2% лидокаина(примерно 0,5 мл на одно новообразование). В случае
- 13. Режимы электрохирургии. Электрокоагуляция (ЭК) используется прежде всего для устранения кровотечения из мелких кровеносных сосудов при различных
- 14. Электрохирургическая шлифовка кожи была впервые предложена R. Burns и соавт. в 1998 г. для устранения морщин
- 15. Некоторые примеры использования режима электрокоагуляции: Капиллярные (старческие) ангиомы – сосудистые новообразования на коже, протекающие бессимптомно и
- 16. Вирусные бородавки. Отдельные мелкие (менее 5 мм в диаметре) бородавки можно одномоментно удалить электрокоагуляцией. Для этого
- 17. Электросекция (электротомия) применяется для проведения разрезов. В этом случае используют наконечник активного электрода в виде тонкой
- 18. Некоторые примеры использования режима электросекции: Проведение эксцизий и инцизий новообразований. Перед операцией новообразование очерчивают маркером с
- 19. Электродесикация и электрофульгурация. При непосредственном соприкосновении активного электрода с кожей возникает эффект электродесикации (от лат. siccus
- 20. При использовании ЭД и ЭФ для остановки кровотечения необходимым условием является относительно «сухая» раневая поверхность, так
- 21. ВАЖНО!!! Существует 5 основных ситуаций, когда электрохирургическое вмешательство должен проводить не дерматокосметолог, а хирург: (1) крупное
- 22. Послеоперационный уход. После электрохирургических операций обычно наблюдаются два типа ран на коже – поверхностные и глубокие
- 23. Криодеструкция: основные сведения о методе лечения. Криодеструкция (деструкция с помощью жидкого азота) - метод локального воздействия
- 24. Механизм действия процесса криодеструкции При контакте с аппликатором, к которому подается жидкий азот, ткани мгновенно охлаждаются
- 25. Основные этапы криодеструкции. 1. Замораживание ткани жидким азотом. Ткань становится белой, холодной, плотной, нечувствительной; это может
- 26. Преимущества метода криодеструкции область некроза не кровоточит; криохирургическое вмешательство не требует обезболивания, так как быстрое охлаждение
- 27. Недостатки криодеструкции длительность заживления (10 – 21 день); не всегда целесообразна на момент выбора способа лечения
- 28. Показания к криодеструкции новообразования сосудистого, пигментного и бородавчатого типов. гемангиомы простые – имеет вид пятна, возникает
- 29. Криодеструкция бородавок обыкновенных Конфигурация длительно существующей на коже бородавки такова, что именно ее всего сложнее подвергнуть
- 30. Особенности криодеструкции экзофитных новообразований и опухолей на ножке Имея перед собой маленькую, резко выступающую над окружающими
- 31. Хранение жидкого азота. Дьюара сосуды (по имени Дж. Дьюара), сосуды с двойными стенками, между которыми создан
- 32. Химические методы лечения. Химические препараты с прижигающим эффектом: салициловая кислота, трихлоруксусная кислота, солкодерм. Основным преимуществом этого
- 34. Комбинированные методы лечения. Для снижения риска рецидива механические методы удаления сочетают с противовирусным и другими видами
- 35. Изопринозин Действующее вещество: Инозин* пранобекс (Inosine* pranobex) Показания:•лечение гриппа и других ОРВИ; •инфекции, вызываемые вирусом Herpes
- 36. Лекарственная форма и состав: таблетки 1 табл. активное вещество: инозин пранобекс 500 мг вспомогательные вещества: маннитол
- 38. Скачать презентацию
Слайд 2 Бородавки- доброкачественные новообразования кожи, вызываемые различными типами вируса папилломы человека (ВПЧ).
Бородавки- доброкачественные новообразования кожи, вызываемые различными типами вируса папилломы человека (ВПЧ).
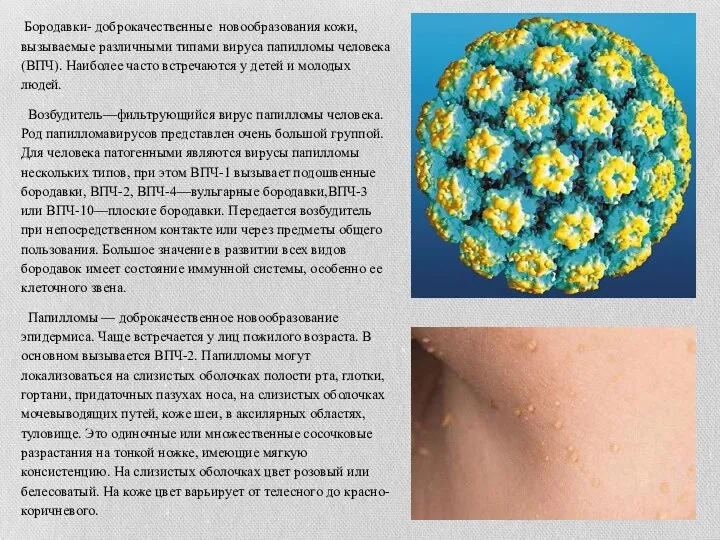
Возбудитель—фильтрующийся вирус папилломы человека. Род папилломавирусов представлен очень большой группой. Для человека патогенными являются вирусы папилломы нескольких типов, при этом ВПЧ-1 вызывает подошвенные бородавки, ВПЧ-2, ВПЧ-4—вульгарные бородавки,ВПЧ-3 или ВПЧ-10—плоские бородавки. Передается возбудитель при непосредственном контакте или через предметы общего пользования. Большое значение в развитии всех видов бородавок имеет состояние иммунной системы, особенно ее клеточного звена.
Папилломы — доброкачественное новообразование эпидермиса. Чаще встречается у лиц пожилого возраста. В основном вызывается ВПЧ-2. Папилломы могут локализоваться на слизистых оболочках полости рта, глотки, гортани, придаточных пазухах носа, на слизистых оболочках мочевыводящих путей, коже шеи, в аксилярных областях, туловище. Это одиночные или множественные сосочковые разрастания на тонкой ножке, имеющие мягкую консистенцию. На слизистых оболочках цвет розовый или белесоватый. На коже цвет варьирует от телесного до красно-коричневого.
Слайд 3Методы лечения в условиях косметологического кабинета.
Хирургические (деструктивные):
Кюретаж;
Электрокоагуляция;
Криодеструкция;
Лазерная хирургия.
Использование химических препаратов с прижигающим
Методы лечения в условиях косметологического кабинета.
Хирургические (деструктивные):
Кюретаж;
Электрокоагуляция;
Криодеструкция;
Лазерная хирургия.
Использование химических препаратов с прижигающим

Комбинированные методы лечения.
Слайд 4
К хирургическим методам лечения эпителиальных новообразований кожи относят кюретаж и
К хирургическим методам лечения эпителиальных новообразований кожи относят кюретаж и

Эффективность лечения эпителиальных новообразований кожи этим методом, так же как и при хирургическом их иссечении, зависит, главным образом, от размера, выраженности инфильтрации и локализации опухоли.
Кюретаж и электрокоагуляция (электродиссекация) противопоказаны при наличии электрокардиостимулятора или металлических пластин в организме больного; меланоме и любых других пигментных новообразованиях, даже отдаленно напоминающих ее; крупной или слеродермоподобной базалиоме; крупных или агрессивных разновидностях плоскоклеточного рака кожи.
Слайд 5Перспективным методом лечения опухолей кожи является радиохирургический метод, который проводится на аппарате
Перспективным методом лечения опухолей кожи является радиохирургический метод, который проводится на аппарате
Слайд 6 Электрохирургия в дерматокосметологии.
Основными задачами электрохирургии в дерматокосметологии являются решение как чисто диагностических проблем, например, связанных
Электрохирургия в дерматокосметологии.
Основными задачами электрохирургии в дерматокосметологии являются решение как чисто диагностических проблем, например, связанных

Слайд 7 Основной принцип электрохирургии – преобразование высокочастотного тока в тепловую энергию. Такое
Основной принцип электрохирургии – преобразование высокочастотного тока в тепловую энергию. Такое

Количество тепловой энергии прямо пропорционально плотности тока, времени его воздействия и сопротивлению и обратно пропорционально контактной части электрода (чем меньше поверхность контакта электрода, тем больше локально повышается температура). Изменяя значения плотности и времени воздействия высокочастотного тока, можно вызывать те или иные эффекты. Так, при повышении температуры в тканях до температуры 45°C происходит их частичное, но обратимое термическое повреждение. При более значительном подъеме температуры в тканях белки подвергаются денатурации и теряют структурную целостность. При температуре свыше 90°C, если ткань нагревается медленно, жидкость в тканях испаряется, что приводит к ее иссушению (десикации), а если высокая температура достигается мгновенно – к испарению. При достижении температуры 200°C биологическая ткань превращается в уголь.
Слайд 8 Электрохирургические генераторы доставляют высокочастотный ток в монополярном и/или в биполярном режиме.
Электрохирургические генераторы доставляют высокочастотный ток в монополярном и/или в биполярном режиме.

В целом электрохирургические приборы генерируют энергию непрерывным и прерывистым способами. Непрерывный способ обеспечивается высокочастотным током в виде непрерывной синусоидальной формы волны и чаще всего применяется в режиме «разрезания ткани». Прерывистый способ используется в режиме «коагуляции». На рисунке 2 показаны различные формы волн и конфигурации электродов при использовании разных режимов электрохирургии.
Слайд 9 Кроме выбора режима доставки высокочастотного тока, электрохирургические эффекты зависят и от
Кроме выбора режима доставки высокочастотного тока, электрохирургические эффекты зависят и от

Таким образом, подбором необходимой выходной мощности, модулированием формы волны, используя различные по форме и размеру насадки активного электрода, а также способом его воздействия на кожу можно добиться того или иного эффекта: электрокоагуляции, электросекции, электродесикации и фульгурации.
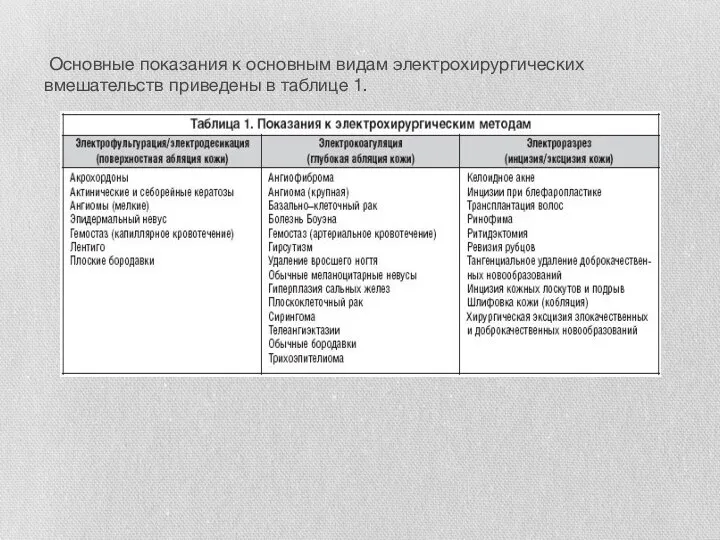
Слайд 10 Основные показания к основным видам электрохирургических вмешательств приведены в таблице 1.
Основные показания к основным видам электрохирургических вмешательств приведены в таблице 1.
Слайд 11 Важно отметить, что даже небольшие по объему электрохирургические вмешательства требуют тщательной
Важно отметить, что даже небольшие по объему электрохирургические вмешательства требуют тщательной

Слайд 12 Анестезия.
Перед большинством электрохирургических процедур применяют инъекции 1–2% лидокаина(примерно 0,5 мл
Анестезия. Перед большинством электрохирургических процедур применяют инъекции 1–2% лидокаина(примерно 0,5 мл

Слайд 13 Режимы электрохирургии.
Электрокоагуляция (ЭК) используется прежде всего для устранения кровотечения из
Режимы электрохирургии. Электрокоагуляция (ЭК) используется прежде всего для устранения кровотечения из

В дерматокосметологии режим ЭК используют для удаления волос, поверхностных гемангиом и телеангиэктазий. Для этого активным электродом с насадкой в виде тонкой иглы слегка и на мгновение касаются расширенного сосуда через интервалы примерно 2–4 мм. Ножная педаль или выключатель на ручке при этом нажаты, поскольку касание длится всего доли секунды в различных точках по протяженности сосуда.
После завершения процедуры послеоперационной обработки не требуется. Точечные корочки, появляющиеся на месте коагуляции, отделяются самостоятельно через несколько дней, не оставляя заметных следов.
Слайд 14 Электрохирургическая шлифовка кожи была впервые предложена R. Burns и соавт. в
Электрохирургическая шлифовка кожи была впервые предложена R. Burns и соавт. в

Слайд 15 Некоторые примеры использования режима электрокоагуляции:
Капиллярные (старческие) ангиомы – сосудистые новообразования на
Некоторые примеры использования режима электрокоагуляции: Капиллярные (старческие) ангиомы – сосудистые новообразования на

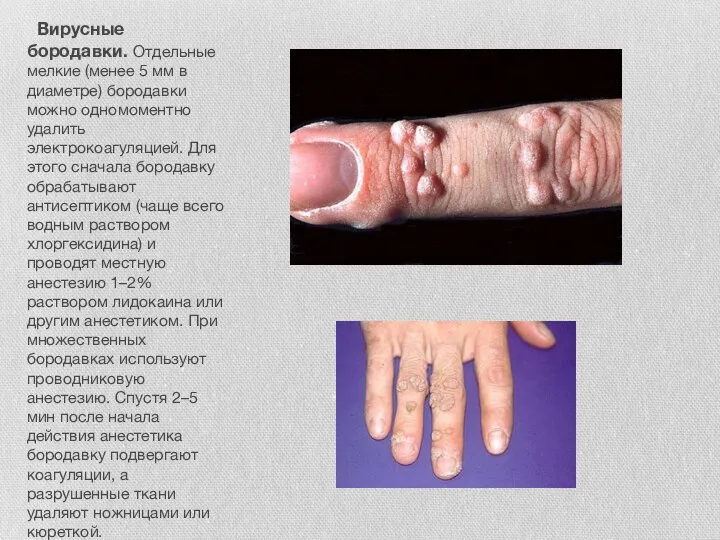
Слайд 16 Вирусные бородавки. Отдельные мелкие (менее 5 мм в диаметре) бородавки можно
Вирусные бородавки. Отдельные мелкие (менее 5 мм в диаметре) бородавки можно
Слайд 17 Электросекция (электротомия) применяется для проведения разрезов. В этом случае используют наконечник
Электросекция (электротомия) применяется для проведения разрезов. В этом случае используют наконечник

Смешанный режим или режим «разреза и коагуляции». Одним из главных преимуществ электросекции по сравнению с хирургическим скальпелем является возможность быстрого выполнения почти бескровных операций. Уменьшение кровотечения во время операции с использованием ЭХВЧ достигают переключением аппарата в т.н. смешанный режим, когда аппарат генерирует частично демпфированный ток, который дает возможность провести разрез и одновременно вызывает коагуляцию ткани. При работе в смешанном режиме за одну процедуру, практически бескровно, можно удалить множество высыпаний и сделать это намного быстрее, чем при использовании скальпеля.
Слайд 18 Некоторые примеры использования режима электросекции:
Проведение эксцизий и инцизий новообразований. Перед
Некоторые примеры использования режима электросекции: Проведение эксцизий и инцизий новообразований. Перед

Слайд 19 Электродесикация и электрофульгурация. При непосредственном соприкосновении активного электрода с кожей возникает
Электродесикация и электрофульгурация. При непосредственном соприкосновении активного электрода с кожей возникает

Слайд 20 При использовании ЭД и ЭФ для остановки кровотечения необходимым условием является
При использовании ЭД и ЭФ для остановки кровотечения необходимым условием является

Слайд 21 ВАЖНО!!!
Существует 5 основных ситуаций, когда электрохирургическое вмешательство должен проводить не
ВАЖНО!!!
Существует 5 основных ситуаций, когда электрохирургическое вмешательство должен проводить не

(1) крупное новообразование на коже;
(2) новообразование, расположенное в важной косметической или функциональной области;
(3) новообразование, которое находится вне компетенции дерматокосметолога;
(4) рак кожи;
(5) высокий риск получить осложнения или пациенты, которым может потребоваться тщательное наблюдение во время или после операции.
Слайд 22 Послеоперационный уход.
После электрохирургических операций обычно наблюдаются два типа ран на
Послеоперационный уход. После электрохирургических операций обычно наблюдаются два типа ран на
Слайд 23Криодеструкция: основные сведения о методе лечения.
Криодеструкция (деструкция с помощью жидкого азота) -
Криодеструкция: основные сведения о методе лечения.
Криодеструкция (деструкция с помощью жидкого азота) -

Слайд 24 Механизм действия процесса криодеструкции
При контакте с аппликатором, к которому подается
Механизм действия процесса криодеструкции
При контакте с аппликатором, к которому подается

В среднем, процедура криодеструкции длится от 30 секунд до двух минут. Дальше наступает тепловое равновесие между охлажденным наконечником и тканью. Многократная схема "замораживание-оттаивание" позволяет найти компромисс между сверхнизкой температурой, требуемой для деструкции патологического очага, и необходимостью сохранить здоровые окружающие ткани. Участок, подвергнутый обледенению, имеет зональную структуру: зона крионекроза, переходная зона замораживания, по которой в последующем пройдет граница необратимого криоповреждения, зона гипотермии. Правильный прогноз линии некроза - одно из главных условий успешного криохирургического вмешательства. Очаг необходимо замораживать шире и глубже по сравнению с его реальными размерами.
Слайд 25 Основные этапы криодеструкции.
1. Замораживание ткани жидким азотом. Ткань становится белой, холодной,
Основные этапы криодеструкции.
1. Замораживание ткани жидким азотом. Ткань становится белой, холодной,

2. Гиперемия (покраснение) и коллатеральный отек - в течение одного-трех часов;
3. Появление эпидермальных пузырей (с серозным или геморрагическим содержимым - в течение 6 - 24 часов;
4. Некроз полностью отторгается от двух до шести недель, оставляя малозаметное пятно, одновременно с этим происходит эпителизация дефекта и окружающей ткани;
5. Полная органотипическая регенерация по зонам, соответствующим здоровой нормальной коже. Восстанавливаются все элементы и структуры дермы - в течение 3 - 6 месяцев.
Слайд 26 Преимущества метода криодеструкции
область некроза не кровоточит;
криохирургическое вмешательство не требует обезболивания, так
Преимущества метода криодеструкции
область некроза не кровоточит;
криохирургическое вмешательство не требует обезболивания, так

после криодеструкции не остается рубцов и шрамов;
относительная простота выполнения процедуры;
достаточно легко переносится;
обеспечивает стабильный желаемый эффект;
обеспечивает отсутствие рецидивов;
не требует наложения швов и сложного послеоперационного ухода;
процедура не длительна по времени проведения;
не требует длительной предоперационной подготовки;
отторжение новообразования происходит с одновременным замещением очага криовоздействия здоровой тканью;
процедура обеспечивает минимальный травматизм;
отсутствие интоксикации на момент отторжения участка крионекроза;
является универсальным методом лечения многих образований.
Слайд 27 Недостатки криодеструкции
длительность заживления (10 – 21 день);
не всегда целесообразна на момент
Недостатки криодеструкции
длительность заживления (10 – 21 день);
не всегда целесообразна на момент

Слайд 28 Показания к криодеструкции
новообразования сосудистого, пигментного и бородавчатого типов.
гемангиомы простые –
Показания к криодеструкции
новообразования сосудистого, пигментного и бородавчатого типов.
гемангиомы простые –

невусы;
кондиломы;
папилломы - разрастания покровного эпителия в виде опухолей небольшой величины округлой и продолговатой формы;
гиперкератоз – зона ороговевшего эпителия с наличием пучка сосочковых разрастаний;
базалиома – опухоль кожи, исходящая из базального слоя эпидермиса или придатков кожи;
эпидермальная киста – образование, расположенное в дерме, стенкой которой является эпидермис, а содержимым полости –роговые массы;
мастоцитома – доброкачественная опухоль кожи и (или) подкожной клетчатки, состоящая из скоплений лаброцитов.
Слайд 29Криодеструкция бородавок обыкновенных
Конфигурация длительно существующей на коже бородавки такова, что именно
Криодеструкция бородавок обыкновенных
Конфигурация длительно существующей на коже бородавки такова, что именно

Методика – аппликационное криовоздействие с адгезией и существенным выходом зоны замораживания за видимые пределы поражения на поверхности. Непосредственно перед глубоким локальным охлаждением поверхность бородавки необходимо распарить в горячей воде и соскоблить, срезать роговой слой до розовой ткани, но без появления кровотечения.
Анестезия, как правило, не нужна. Сами пациенты отмечают, что предварительная инфильтрационная анестезия оказывается более болезненной, чем криодеструкция. Однако можно использовать аппликацию на пораженный участок смеси лидокаина, димексида, адреналина и спирта перед замораживанием в течение 5-10 минут.
Необходимо выбрать плоский, округлый или, что порой предпочтительнее, вогнутый аппликатор с диаметром немного меньшим, чем видимые размеры опухоли.
Если границы бородавки представляют собой круг, а аппликатор расположен в ее центре, зона замораживания растет во все стороны и одновременно вся поверхность образования превращается в лед. Граница зоны замораживания при этом отлично определяется визуально. Однако, экспозиции, при которой замораживанием оказывается охваченной вся измененная ткань совершенно недостаточно. Охлаждение необходимо еще продолжить, до выхода зоны замораживания за пределы видимых границ бородавки. В среднем время экспозиции 10-30 секунд. Причем, чем больше опухоль и, чем дольше она росла на этом месте, чем выраженнее жалобы на боль, тем больших размеров зону замораживания необходимо создать. В среднем обледенение должно выходить за пределы поверхности бородавки не менее, чем на 2-3 мм.
Известна практическая рекомендация - повторять циклы замораживания-оттаивания трехкратно. Это минимально необходимое число повторений цикла в одном и том же объеме ткани. Число повторений может быть и большим. Реально желательно его доводить до 5-7 раз. При этом отмечается наибольшее приближение границ будущего крионекроза к пределам создаваемой зоны замораживания.
Слайд 30Особенности криодеструкции экзофитных новообразований и опухолей на ножке
Имея перед собой маленькую,
Особенности криодеструкции экзофитных новообразований и опухолей на ножке
Имея перед собой маленькую,

Криологическая профилактическая онкология должна реализовать иной принцип криогенного разрушения папиллом на ножке. Предварительное удаление таких новообразований осуществлять не нужно. Выступающая, как правило, несколько расширенная часть такой опухоли, должна служить для того, чтобы быть местом приложения замораживающих аппликаторов. При определенном навыке экзофитную часть папилломы легко захватить и удерживать двумя аппликаторами, слегка оттягивая, производить глубокое локальное охлаждение. При этом сначала превращается в лед выступающая часть образования, затем ножка и после этого зона замораживания распространяется вглубь под ножку папилломы. Для небольших образований время экспозиции 5-10 сек., повторяем 2-3 раза.
Особенности методики криодеструкции доброкачественных образований на широком основании
К таким предраковым процессам относятся гиперпластические невусы, с применением подобных приемов криодеструкции могут быть ликвидированы капиллярные гемангиомы, ангиофибромы, фибромы кожи.
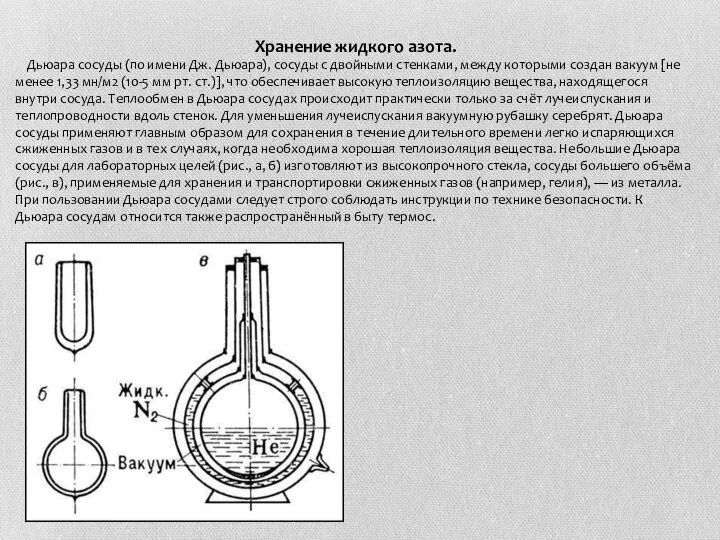
Слайд 31 Хранение жидкого азота.
Дьюара сосуды (по имени Дж. Дьюара), сосуды с
Хранение жидкого азота.
Дьюара сосуды (по имени Дж. Дьюара), сосуды с
Слайд 32Химические методы лечения.
Химические препараты с прижигающим эффектом: салициловая кислота, трихлоруксусная кислота, солкодерм.
Химические методы лечения.
Химические препараты с прижигающим эффектом: салициловая кислота, трихлоруксусная кислота, солкодерм.

Салициловая кислота оказывает выраженное кератолитическое действие, но для лучшего проникновения салициловой кислоты вглубь бородавки, ее следует размочить в тёплой воде, и по окончании процедуры удалить эти патологические образования ,а после заклеить пластырем.
Трихлоруксусная кислота рабочей концентрации 50-90% обеспечивает химическую деструкцию ткани, но после её использования на месте образуются болезненность или язвы.
Кантаридин не оказывает прямого противовирусного действия, но ингибирует митохондрии заражённых эпителиальных клеток, это приводит к их гибели, акантоз и формирование пузыря. Аппликацию оставляют на 24 часа, и дожидаются формирования пузыря на протяжении 2 дней. После этого, заживление происходит не позднее 1 недели, не оставляя рубца.
Солкодерм, в отличии от других препаратов, оказывает только строго ограниченное действие, без повреждении окружающих тканей. Данный метод один из ведущих химических.
Цитостатические препараты: подофиллин, подофиллотоксин, 5-фторурацил, клеомицин.
Подофиллин – цитостатический препарат, является субстанцией из растения и используется для лечения аногенитальных бородавок в виде 10-25% спиртового раствора. Гибель клеток происходит путём ингибирования синтеза ДНК опосредованным путём.
5-фторурацил токсичен для вирусной ДНК. Этот препарат применяют при устойчивости аногенитальных, плоских и вульгарных бородавок к другим методам лечения.
Блеомицин – серосодержащий гликопептидный цитостатик, с противоопухолевой, антибактериальной и противовирусной активностью! Этот препарат вводят непосредственно в ткань бородавки, там он связывается с вирусной ДНК и блокирует её синтез. Инъекция болезненна, поэтому перед процедурой необходимо обезболить место кремом ЭМЛА, а препарат развести с анестетиком. Процедуру проводят каждые 2-3 недели.
Слайд 34Комбинированные методы лечения.
Для снижения риска рецидива механические методы удаления сочетают с противовирусным
Комбинированные методы лечения.
Для снижения риска рецидива механические методы удаления сочетают с противовирусным

Специфическое противовирусное лечение в настоящее время не разработано, поэтому в противовирусном лечении папилломавирусной инфекции применяются лекарства, которые стимулируют борьбу иммунной системы организма с вирусом. Такие препараты могут применяться местно в виде вагинальных и ректальных свечей, мазей, кремов и т. п. а также в виде таблеток и уколов. Основными лекарствами, используемыми в лечении папилломавирусной инфекции, являются:
Изопринозин (Инозиплекс) — это препарат, который блокирует размножение вируса в организме и способствует повышению активности иммунных клеток в борьбе с вирусной инфекцией.
Интерфероны (Альфа-интерферон, Интрон-А и др.) — это препараты, которые оказывают противовирусное действие, а также повышают иммунитет и обладают противоопухолевым действием. Интерфероны могут быть применены местно, а также в виде внутримышечных уколов. Генферон — это лекарство из группы интерферонов, которое выпускается в виде вагинальных и ректальных свечей и поэтому может быть применено местно. У препаратов данной группы имеются противопоказания и побочные эффекты, поэтому лечение назначается только лечащим врачом.
Лекарства, которые способствуют выработке собственных интерферонов организма (Циклоферон, Амиксин и др.) — также оказывают противовирусное, противоопухолевое и иммуностимулирующее действие. Эти лекарства выпускаются в виде таблеток и растворов для инъекций.
Слайд 35Изопринозин
Действующее вещество:
Инозин* пранобекс (Inosine* pranobex)
Показания:•лечение гриппа и других ОРВИ;
•инфекции, вызываемые вирусом Herpes
Изопринозин
Действующее вещество:
Инозин* пранобекс (Inosine* pranobex)
Показания:•лечение гриппа и других ОРВИ;
•инфекции, вызываемые вирусом Herpes

•цитомегаловирусная инфекция;
•корь тяжелого течения;
•папилломавирусная инфекция: папилломы гортани/голосовых связок (фиброзного типа), папилломавирусная инфекция гениталий у мужчин и женщин, бородавки;
•контагиозный моллюск.
Противопоказания:•повышенная чувствительность к компонентам препарата;
•подагра;
•мочекаменная болезнь;
•аритмии;
•хроническая почечная недостаточность;
•детский возраст до 3 лет (масса тела до 15–20 кг).
Применение при беременности и кормлении грудью:
Не рекомендуется применять препарат во время беременности и в период кормления грудью, т.к. безопасность применения не исследовалась.
Побочные действия:
Частота развития побочных эффектов после применения препарата классифицирована согласно рекомендациям ВОЗ: часто (≥1 и <10%): иногда (≥0,1 и <1%).
Со стороны ЖКТ: часто — тошнота, рвота, боль в эпигастрии, иногда — диарея, запор.
Со стороны печени и желчевыводящих путей: часто — временное повышение активности трансаминаз и ЩФ в плазме крови, повышение концентрации мочевины в плазме крови.
Со стороны кожи и подкожно-жировой клетчатки: часто — зуд.
Со стороны нервной системы: часто — головная боль, головокружение, слабость; иногда — сонливость, бессонница.
Со стороны мочевыделительной системы: иногда — полиурия.
Со стороны опорно-двигательного аппарата и соединительной ткани: часто — боль в суставах, обострение подагры.
Передозировка:
Случаи передозировки препарата не описаны.
Слайд 36Лекарственная форма и состав:
таблетки 1 табл.
активное вещество:
инозин пранобекс 500 мг
Лекарственная форма и состав:
таблетки 1 табл.
активное вещество:
инозин пранобекс 500 мг

вспомогательные вещества: маннитол — 67 мг; крахмал пшеничный — 67 мг; повидон — 10 мг; магния стеарат — 6 мг
Способ применения и дозы:
Внутрь, после еды, запивая небольшим количеством воды.
Рекомендуемая доза взрослым и детям с 3 лет (масса тела от 15–20 кг) составляет 50 мг/кг/сут, разделенная на 3–4 приема. Взрослым — по 6–8 табл./сут, детям — по 1/2 табл./5 кг массы тела/сут. При тяжелых формах инфекционных заболеваний доза может быть увеличена индивидуально до 100 мг/кг/сут, разделенных на 4–6 приемов. Максимальная суточная доза для взрослых 3–4 г/сут, для детей — 50 мг/кг/сут.
Продолжительность лечения
При острых заболеваниях: продолжительность лечения у взрослых и детей обычно от 5 до 14 дней. Лечение необходимо продолжать до момента исчезновения клинических симптомов и в течение еще 2 дней уже при отсутствии симптомов. При необходимости длительность лечения может быть увеличена индивидуально под контролем врача.
При хронических рецидивирующих заболеваниях у взрослых и детей лечение необходимо продолжать несколькими курсами по 5–10 дней с перерывом в приеме в 8 дней.
Для проведения поддерживающей терапии доза может быть снижена до 500–1000 мг в сутки (1–2 табл.) в течение 30 дней.
При герпетической инфекции взрослым и детям назначают в течение 5–10 дней до исчезновения симптомов заболевания, в бессимптомный период — по 1 табл. 2 раза в день в течение 30 дней для уменьшения числа рецидивов.
При папилломавирусной инфекции взрослым препарат назначают по 2 табл. 3 раза в день, детям — по 1/2 табл./5 кг массы тела/сут в 3–4 приема в течение 14–28 дней в виде монотерапии.
При рецидивирующих остроконечных кондиломах взрослым препарат назначают по 2 табл. 3 раза, детям — по 1/2 табл./5 кг массы тела/сут в 3–4 приема в день либо в качестве монотерапии, или в комбинации с хирургическим лечением в течение 14–28 дней, далее с трехкратным повторением указанного курса с интервалами в 1 мес.
При дисплазии шейки матки, ассоциированной с вирусом папилломы человека, назначают по 2 табл. 3 раза в день в течение 10 дней, далее проводят 2–3 аналогичных курса с интервалом в 10–14 дней.

 История развития психопатологии в зарубежных странах
История развития психопатологии в зарубежных странах Серозные менингиты
Серозные менингиты Игровой массаж и самомассаж в работе с детьми ОВЗ
Игровой массаж и самомассаж в работе с детьми ОВЗ Микробиологические основы химиотерапии и химиопрофилактики
Микробиологические основы химиотерапии и химиопрофилактики Патофизиология эндокринной системы
Патофизиология эндокринной системы Натуральное жаропонижающее Флю стоп+
Натуральное жаропонижающее Флю стоп+ Беседа о профилактике своего здоровья в осенне-зимний период
Беседа о профилактике своего здоровья в осенне-зимний период Определение содержания железа в яблоках из разных стран методом бумажной хроматографии
Определение содержания железа в яблоках из разных стран методом бумажной хроматографии Функциональные расстройства желудка
Функциональные расстройства желудка Урогенитальный хламидиоз
Урогенитальный хламидиоз БА мен ӨСОА бір ауруда кездесуі
БА мен ӨСОА бір ауруда кездесуі Психоактивные вещества и здоровье
Психоактивные вещества и здоровье Нанохімія та нанотехнології в медицині. Токсичність нанооб'єктів
Нанохімія та нанотехнології в медицині. Токсичність нанооб'єктів Риккетсия диагностикасы
Риккетсия диагностикасы Отделы НС
Отделы НС Изменения слизистой оболочки полости рта при заболеваниях сердечно-сосудистой системы
Изменения слизистой оболочки полости рта при заболеваниях сердечно-сосудистой системы Тіс қандай бөлімдерден тұрады?
Тіс қандай бөлімдерден тұрады? Пища, из которой мы создаем свое здоровье
Пища, из которой мы создаем свое здоровье Памятка проживающему в местах временной изоляции (обсерваторе) во время пандемии
Памятка проживающему в местах временной изоляции (обсерваторе) во время пандемии Неделя поддержки и поощрения грудного вскармливания
Неделя поддержки и поощрения грудного вскармливания Основы вирусологии
Основы вирусологии Навыки глотания и жевания у детей раннего возраста
Навыки глотания и жевания у детей раннего возраста Викторина на тему “Артериальная гипертензия”
Викторина на тему “Артериальная гипертензия” ВИЧ-инфекция
ВИЧ-инфекция Імунітет. Його форми
Імунітет. Його форми Закаливание младшего школьника: ходьба босиком
Закаливание младшего школьника: ходьба босиком Понятие здоровья и его поддержание
Понятие здоровья и его поддержание Баротерапия - физиотерапия әдісі
Баротерапия - физиотерапия әдісі