Содержание
- 2. ИЗОАНТИГЕННАЯ НЕСОВМЕСТИМОСТЬ КРОВИ МАТЕРИ И ПЛОДА это образование антител в крови матери в ответ на проникновение
- 3. несовместимость по группе крови (система АВО); несовместимость по резус-фактору (система CDE, cde); несовместимость по редким факторам
- 4. Риск сенсибилизации женского организма чаще всего возникает при: искусственных абортах и самопроизвольных выкидышах, когда срок беременности
- 5. Изоиммунизация по системе АВО возможна, если мать имеет 0(I) группу крови, а плод — А(II) или
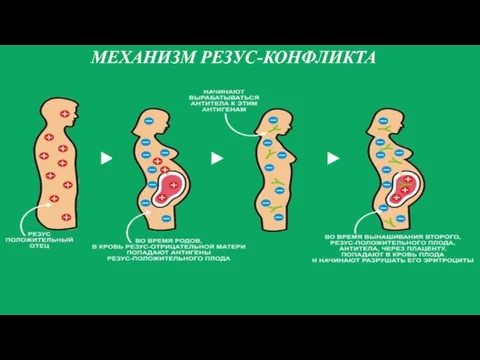
- 6. МЕХАНИЗМ РЕЗУС-КОНФЛИКТА
- 7. Перечень основных диагностических мероприятий - После первого визита по постановке на учет по беременности показано определение
- 8. При отсутствии резус-конфликта матери и при резус-положительной или неизвестной принадлежности крови отца каждые 4 недели показано
- 9. Определение группы крови и титра антиэритроцитарных антител в тесте Кумбса. Резус-сенсибилизация определяется при титре 1:4 и
- 10. Ведение беременных Определение в крови беременной наличия антител, а также на определении их количественной характеристики (титр
- 11. Ведение резус-иммунизированных (сенсибилизированных) беременных
- 12. Инструментальные исследования: УЗИ Ультразвуковое исследование целесообразно проводить начиная с 18-20 недель беременности – возможно выявление ранних
- 13. Наиболее ранние УЗИ признаки ГБП: Полигидрамнион (многоводие); Гепатоспленомегалия плода; Повышение эхогенности кишечника как следствие гипоксии и
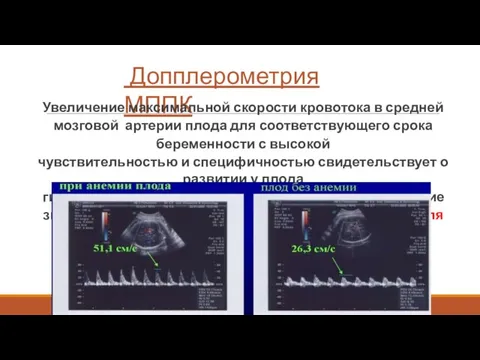
- 14. Допплерометрия МППК Увеличение максимальной скорости кровотока в средней мозговой артерии плода для соответствующего срока беременности с
- 15. Кардиотокография с определением показателя состояния плода : монотонный ритм при среднетяжёлой и тяжёлой формах ГБП и
- 16. Исследование околоплодных вод, взятых путем амниоцентеза Показания к амниоцентезу: отягощенный акушерский анамнез (анте-, интраили постнатальная гибель
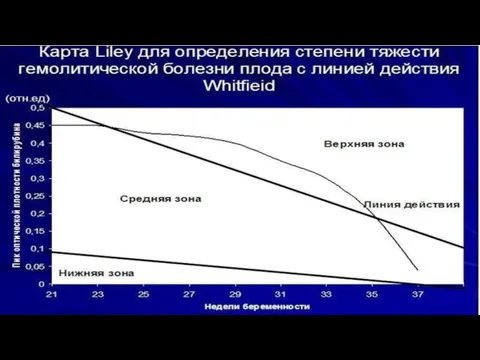
- 19. Зона I (нижняя) – уровень гемоглобина в пуповинной крови выше 120 г/л. Не требует досрочного родоразрешения.
- 21. Состояние плода и общий показатель оптической плотности околоплодных вод при длине волны 450 нм и содержания
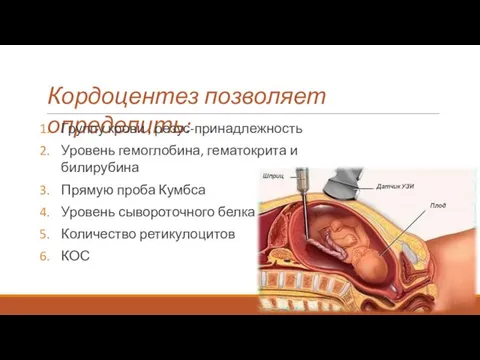
- 22. Кордоцентез 1. соответствие оптической плотности билирубина зоне 3 или 2С шкалы Лили, ультразвуковые маркеры гемолитической болезни
- 23. Кордоцентез позволяет определить: Группу крови , резус-принадлежность Уровень гемоглобина, гематокрита и билирубина Прямую проба Кумбса Уровень
- 24. Тактика ведения беременности: В сроке беременности 34 недель при наличии у пациентки дельта ОП-450нм в зоне
- 25. Существуют 2 метода проведения внутриматочных гемотрансфузий: внутрибрюшинная - введение эритроцитной массы непосредственно в брюшную полость плода
- 26. Гемолитическая болезнь новорожденных При отсутствии лечения ГБП, после рождения ребенка развивается ГБН По клиническим проявлениям выделяют
- 28. Гемолитическая анемия без желтухи и водянки наиболее легкая форма заболевания. У детей при рождении отмечается бледность
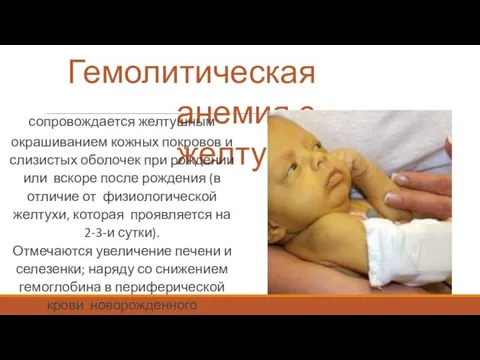
- 29. Гемолитическая анемия с желтухой сопровождается желтушным окрашиванием кожных покровов и слизистых оболочек при рождении или вскоре
- 30. Гемолитическая анемия с желтухой и водянкой наиболее тяжелая форма заболевания, она нередко заканчивается внутриутробной гибелью плода
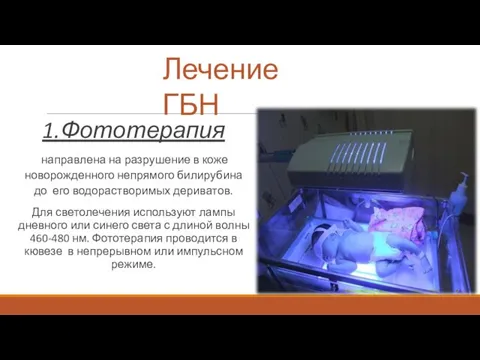
- 32. Лечение ГБН 1.Фототерапия направлена на разрушение в коже новорожденного непрямого билирубина до его водорастворимых дериватов. Для
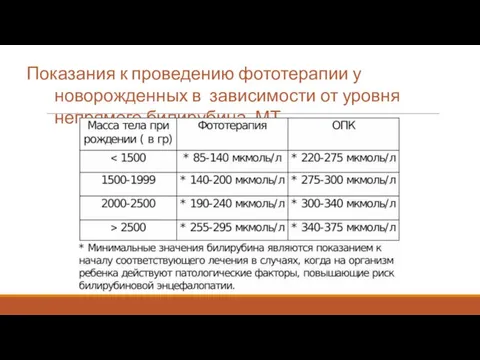
- 33. Показания к проведению фототерапии у новорожденных в зависимости от уровня непрямого билирубина, МТ
- 34. 2. Заменное переливание крови й показана при отечной форме ГБН и при неэффективности фототерапии для лечения
- 35. Требования к крови для ЗПК При резус-конфликте для ОЗПК используют резус-отрицательную одногруппную с кровью ребенка эритроцитарную
- 36. Специфическая профилактика резус-иммунизации В I триместре беременности (10—13 нед) вводят 50 мкг антирезус-D-иммуноглобулина В 28 нед
- 37. ВИЧ-инфекция в акушерстве.
- 38. ВИЧ- антропонозная инфекция, характеризующаяся прогрессирующим поражением иммунной системы, приводящим к развитию синдрома приобретенного иммунодефицита (СПИД) и
- 39. Перинатальная передача вируса (от инфицированной матери к ребенку) может происходить: антенатально (трансплацентарно, через амниотические оболочки и
- 40. Российская клиническая классификация ВИЧ- инфекции (В.И. Покровский, 2001 г.) 1. Стадия инкубации- период от момента заражения
- 41. Диагностика ВИЧ-инфекции включает 2 этапа: 1. Установление собственно факта зараженности ВИЧ; 2. Определение стадии, характера течения
- 42. Лабораторные исследования Иммуноферментный анализ Иммунный блоттинг ПЦР применяют для уточнения прогноза и тяжести ВИЧ-инфекции.
- 43. Иммунологические методы, позволяющие определить стадию заболевания на основании: общего количества лимфоцитов; количества Т-хелперов (CD4); количества Т-супрессоров
- 44. Рекомендуется обследовать на антитела к ВИЧ: всех женщин, у которых диагностирована беременность; половых партнеров всех женщин,
- 45. Частота обследования на антитела к ВИЧ беременных и их половых партнеров: всех беременных - при постановке
- 46. У большинства здоровых взрослых людей минимальное число CD4-лим-фоцитов составляет около 1400 в 1 мкл. Уменьшение количества
- 47. Тестирование беременных осуществляют ПЕРВЫЙ РАЗ -при постановке на учет по беременности (при первом обращении) ВТОРОЙ РАЗ-
- 48. Выделяют 2 основные группы показаний к антиретровирусной терапии у беременных: антиретровирусную терапию ВИЧ-инфекции; химиопрофилактику перинатальной передачи
- 49. Показания к антиретровирусной терапии определяют с учетом: стадии ВИЧ-инфекции; уровня CD4-лимфоцитов; количества вирусных копий; срока беременности.
- 50. При сроке беременности до 10 нед лечение следует начинать: в стадии IIА, IIБ и IIВ при
- 51. Химиопрофилактика передачи ВИЧ от матери ребенку Схема с зидовудином: химиопрофилактику начинают при сроке беременности 28 нед.
- 52. Химиопрофилактика передачи ВИЧ от матери ребенку во время родов Во время родов для предотвращения передачи ВИЧ
- 53. Профилактические мероприятия в отношении ребёнка Независимо от метода родоразрешения сразу после рождения ребенку необходимо промыть глаза
- 54. Для предотвращения заражения детей, рожденных ВИЧ-инфицированными женщинами, не следует прикладывать их к груди и кормить материнским
- 55. Химиопрофилактика ВИЧ-инфекции новорождённому Ребенку с первых 6-8 ч жизни назначается препарат СХЕМА №1: Азидотимидин форме сиропа
- 56. Перинатальные инфекции
- 57. ВНУТРИУТРОБНЫЕ ИНФЕКЦИИ (ВУИ) - группа инфекционно-воспалительных заболеваний плода и новорождённого, вызванных различными возбудителями, при которых инфицирование
- 58. Для обозначения ВУИ также может быть использован термин «TORCH-синдром», этим термином описывают врожденные инфекционные заболевания, этиология
- 59. Пути проникновения инфекционного агента к плоду гематогенный (трансплацентарный) путь проникновения; восходящий путь заражения –возбудитель проникает в
- 60. Классификация ВУИ По этиологии: краснуха, ЦМВ и др. По распространенности : Локализованная и генерализованная форма По
- 61. Характеристика внутриутробных поражений Тип поражения: Бластопатии Срок гестации: 0-14 день Характер поражения: Гибель зародыша, выкидыш или
- 62. Тип поражения: Ранние фетопатии Срок гестации: 76-180 день Характер поражения: Развитие генерализованной воспалительной реакции с преобладанием
- 63. ЭТИОЛОГИЯ ВУИ Вирусы краснухи, вирусы семейства Herpesviridae (простого герпеса, цитомегалии, VZV), вирусы гепатитов В и С,
- 64. ДИАГНОСТИКА ВУИ 1. Акушерский анамнез Изменение околоплодных вод Инфекционные заболевания матери во время гестации Длительный безводный
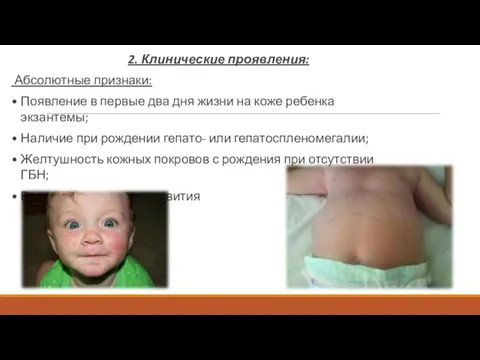
- 65. 2. Клинические проявления: Абсолютные признаки: Появление в первые два дня жизни на коже ребенка экзантемы; Наличие
- 66. 3. Данные лабораторного обследования Выявление возбудителя (используются вирусологические, бактериологические, цитологические методы) Определение специфических антигенов возбудителей болезни
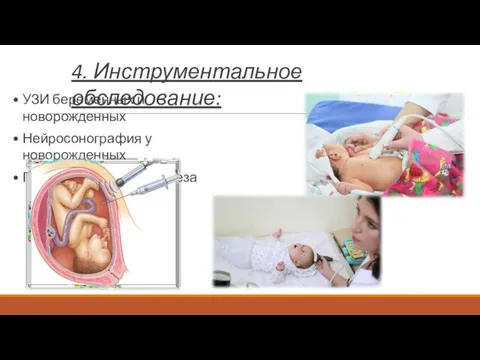
- 67. 4. Инструментальное обследование: УЗИ беременных и новорожденных Нейросонография у новорожденных Проведение амниоцентеза
- 68. ЛЕЧЕНИЕ ВУИ 1. Этиотропное При бактериальных инфекциях - антибиотики При вирусных инфекциях - противовирусные препараты
- 69. Иммунотерапия: Специфические иммуноглобулины: цитотект, пентаглобин; Неспецифические иммуноглобулины; Интерфероны: риальдирон, реаферон, интрон А; Патогенетическая терапия 4. Симптоматическая
- 70. ЦИТОМЕГАЛОВИРУСНАЯ (ЦМВ) ИНФЕКЦИЯ ДНК-вирус герпетичной природы Источником является мать (носитель, или больная), в частности, биологические жидкости
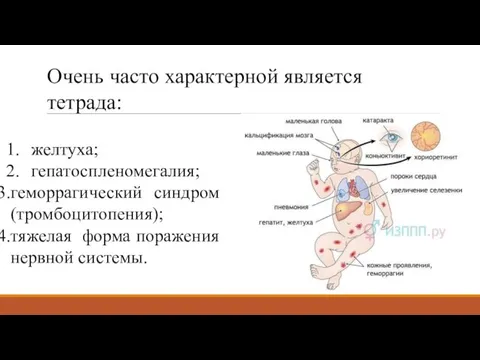
- 71. Очень часто характерной является тетрада: желтуха; гепатоспленомегалия; геморрагический синдром (тромбоцитопения); тяжелая форма поражения нервной системы.
- 72. ЛЕЧЕНИЕ ЦМВ Цитотект (специфический антицитомегаловирусный иммуноглобулин) - по 2 мл/кг каждых два дня или 4 мл/кг
- 73. ГЕРПЕТИЧНАЯ ИНФЕКЦИЯ Вызывается вирусом простого герпеса, ДНК-вирусом Заражение: интранатально, трансплацентарно Триада симптомов: oМикро-или гидроцефлия oПоражение глаз
- 74. КРАСНУХА Возбудителем является РНК-вирус из группы миксовирусов, семейство Тогавирус, род Рубивирус. Путь заражения(врожденной формы) - трансплацентарный
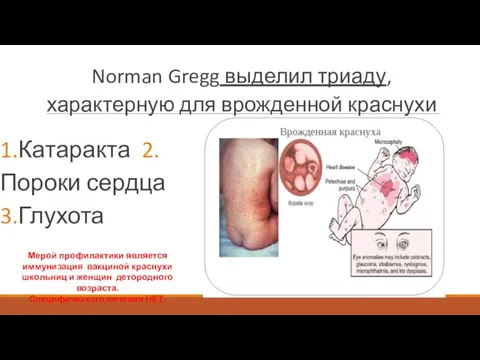
- 75. Norman Gregg выделил триаду, характерную для врожденной краснухи 1.Катаракта 2.Пороки сердца 3.Глухота Мерой профилактики является иммунизация
- 76. ТОКСОПЛАЗМОЗ Токсоплазмоз чаще возникает у женщин, тесно контактирующих с животными (овцами, кошками). Заражение человека происходит: контактным,
- 77. Специфическое лечение заключается в назначении: Сульфадимезин (сульфадиазин) в дозе 50-100 мг/кг в сутки в 2 приема
- 78. Урогенитальный хламидиоз Характеризуется: хламидийной фетопатии (хроническая гипоксия и задержка роста плода). У 40—50 % новорожденных выявляют
- 79. Листериоз. Инфицирование плода происходит трансплацентарно после васкуляризации плаценты (на III месяце внутриутробной жизни). У новорожденных клиническая
- 80. Врожденный сифилис Инфицирование происходит трансплацентарно или во время родов - при прохождении через инфицированные родильные пути.
- 82. Скачать презентацию

































































 Синдром Крювелье-баумгартена. Болезнь бадда-киари
Синдром Крювелье-баумгартена. Болезнь бадда-киари Комплекс дыхательных упражнений по методике А.Н. Стрельниковой
Комплекс дыхательных упражнений по методике А.Н. Стрельниковой Сосудистый шов
Сосудистый шов Коронавирус
Коронавирус Рентгенодиагностика острых заболеваний и повреждений органов брюшной полости
Рентгенодиагностика острых заболеваний и повреждений органов брюшной полости Техника сверления имплантов ARDS. Введение
Техника сверления имплантов ARDS. Введение Переломы. Линии перелома
Переломы. Линии перелома Поиск объективных физиологических индикаторов чувства тошноты
Поиск объективных физиологических индикаторов чувства тошноты Губчаста нирка
Губчаста нирка Инфекционные заболевания и их профилактика
Инфекционные заболевания и их профилактика Острый коронарный синдром
Острый коронарный синдром Острая почечная недостаточность при инфекционных заболеваниях
Острая почечная недостаточность при инфекционных заболеваниях Полисомнография. Сущность метода. Показания к проведению исследования
Полисомнография. Сущность метода. Показания к проведению исследования История крупнейших эпидемий
История крупнейших эпидемий Молекулярные механизмы нефросклероза
Молекулярные механизмы нефросклероза Сальмонеллез. Характеристика сальмонелл
Сальмонеллез. Характеристика сальмонелл Ранняя реабилитация пострадавших на производстве в Саратовской области
Ранняя реабилитация пострадавших на производстве в Саратовской области Семиотика болезней системы дыхания
Семиотика болезней системы дыхания Пассивная артикуляционная гимнастика
Пассивная артикуляционная гимнастика Жүректің дамуы
Жүректің дамуы Роль медицинской сестры в профилактике осложнений сахарного диабета
Роль медицинской сестры в профилактике осложнений сахарного диабета Ерошевский Тихон Иванович
Ерошевский Тихон Иванович Заболевания сердечно-сосудистой системы и их предупреждение
Заболевания сердечно-сосудистой системы и их предупреждение Варикоцеле. Эпидемиология, этиология, патогенез
Варикоцеле. Эпидемиология, этиология, патогенез Crown lengthening 11 - 8mm
Crown lengthening 11 - 8mm Адаптивный иммунитет
Адаптивный иммунитет Афферентные пути. Чувствительность
Афферентные пути. Чувствительность Мой новый мир. Медицинский центр Надежные руки
Мой новый мир. Медицинский центр Надежные руки