Содержание
- 2. ХИРУРГИЧЕСКИЕ ДОСТУПЫ Основные хирургические доступы к желудку: верхняя срединная лапаротомия (резекция, гастрэктомия, гастроэнтероанастомозы); левостроняя верхняя трансректальная
- 3. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ При выполнении операций на органах ЖКТ необходимо соблюдение правил: предупреждение попадания
- 4. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ ДЛЯ СОБЛЮДЕНИЯ АСЕПТИКИ НЕОБХОДИМО: 1)обкладывать края брюшной раны полотенцем для защиты
- 5. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Основная задача хирурга при операциях на органах ЖКТ сводится к: удалению
- 6. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Важной задачей при операциях на органах ЖКТ является создание наиболее физиологических
- 7. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Основой решения этих задач следует считать: знание анатомо-физиологических особенностей пищеварительного тракта
- 8. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Способы ушивания послеоперационных ран пищеварительного тракта и формирования анастомозов после резекции
- 9. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Поверхность брюшины составляет 20000 квадратных см. Особенность ее – однородность макро-
- 10. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Брюшина обладает могучей пластической способностью: даже незначительное ее раздражение механическим, химическим
- 11. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ При наложении серозно-мышечных швов происходит соприкосновение серозных поверхностей в результате их
- 12. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Другое биологическое свойство брюшины заключается в ее антибактериальной актив-ности, позволяющей обезвреживать
- 13. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ По технике выполнения кишечные швы различают узловые и непрерывные; однорядные и
- 14. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ У большинства хирургов имеется сомнение: однорядный швов без прошивания подслизистого слоя
- 15. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Важными критериями для оценки кишечного шва являются также отсутствие грубых рубцов
- 16. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ В желудочно-кишечной хирургии распространен непрерывный шов, так как при его помощи
- 17. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Непрерывные швы при образовании гастроэнтеро-анастомозов ускоряют выполнение операции и сокращают продолжительность
- 18. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Двухрядный классический шов Альберта предусматривает наложение: 1 – грязного (септического шва)
- 19. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Кишечные швы накладываются круглыми (кишечными) иглами. Грязные (септические) швы накладываются рассасывающимися
- 20. ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ ЖКТ Грязные (септические) швы накладываются с помощью анатомического пинцета, чтобы в шов
- 21. Шов Матешука
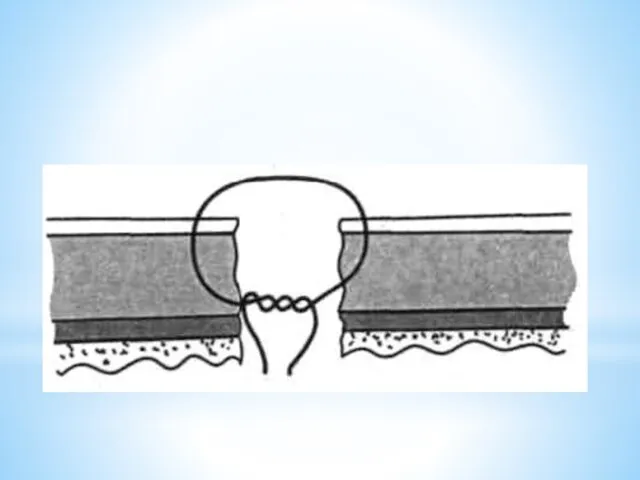
- 22. УШИВАНИЕ РАН ТОНКОЙ КИШКИ Колотая рана тонкой кишки ушивается кисетным серозно-мышечным швом. Кисетный шов накладывается, отс-тупив
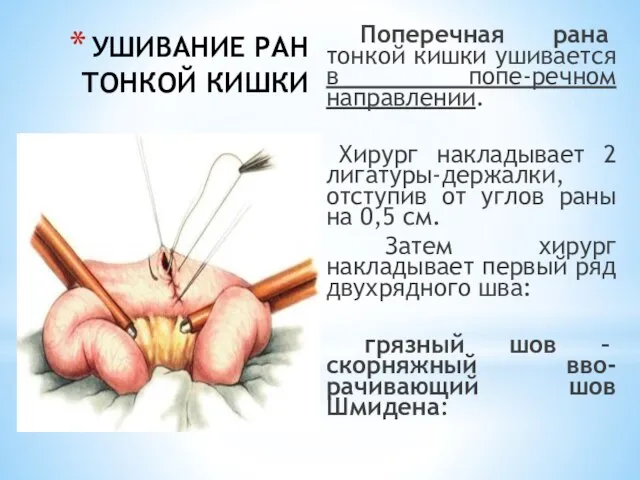
- 23. УШИВАНИЕ РАН ТОНКОЙ КИШКИ Поперечная рана тонкой кишки ушивается в попе-речном направлении. Хирург накладывает 2 лигатуры-держалки,
- 24. УШИВАНИЕ РАН ТОНКОЙ КИШКИ Грязный шов – скорняжный вво-рачивающий шов Шмидена: накладывается изнутри кнаружи, изнутри кнаружи,
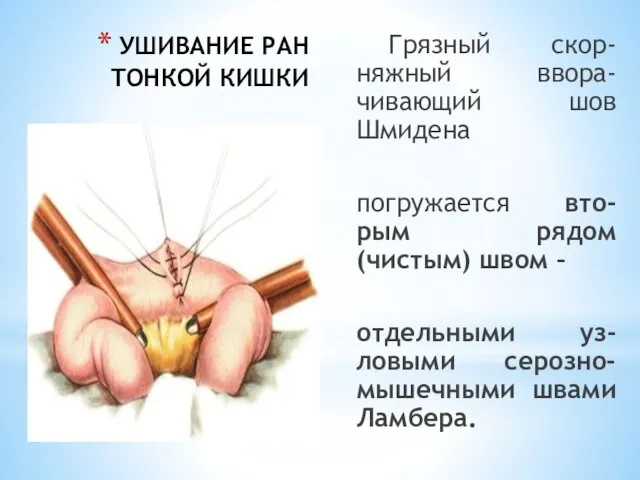
- 25. УШИВАНИЕ РАН ТОНКОЙ КИШКИ Грязный скор-няжный ввора-чивающий шов Шмидена погружается вто-рым рядом (чистым) швом – отдельными
- 26. УШИВАНИЕ РАН ТОНКОЙ КИШКИ Продольные раны тонкой кишки ушиваются в поперечном направлении. Двумя серозно-мышечными швами держалками
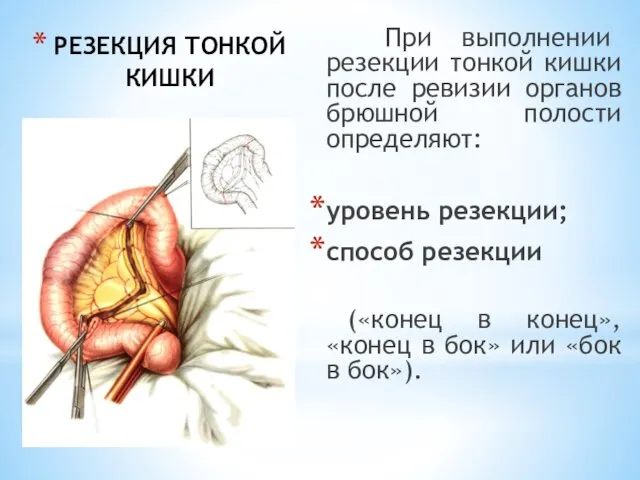
- 27. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ При выполнении резекции тонкой кишки после ревизии органов брюшной полости определяют: уровень резекции;
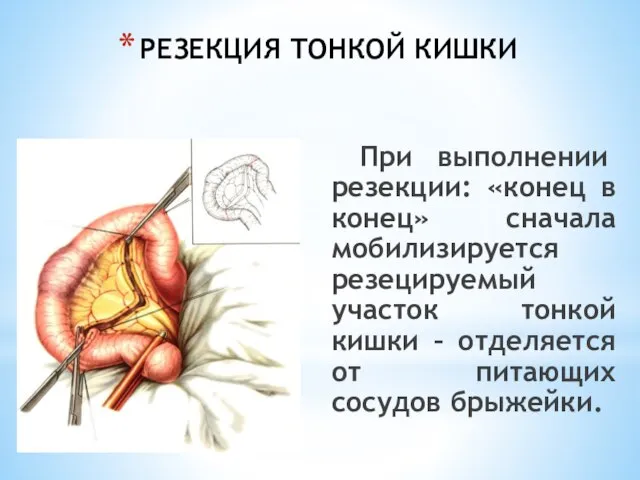
- 28. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ При выполнении резекции: «конец в конец» сначала мобилизируется резецируемый участок тонкой кишки –
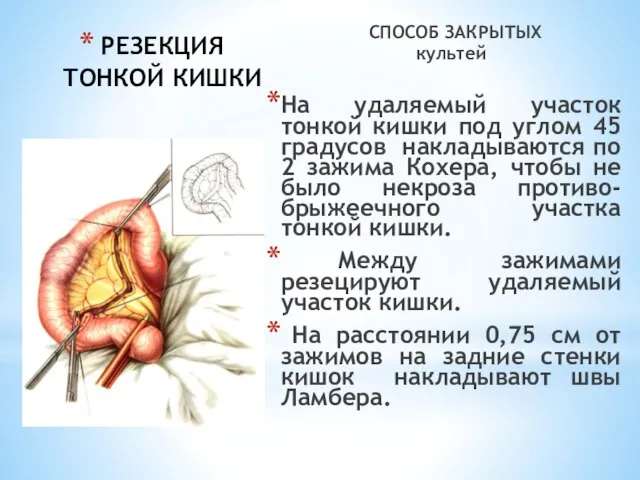
- 29. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ СПОСОБ ЗАКРЫТЫХ культей На удаляемый участок тонкой кишки под углом 45 градусов накладываются
- 30. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ Затем между наложенными швами Ламбера и зажимами Кохера, строго по зажимам пересекают кишку,
- 31. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ На переднюю губу анастомоза той же нитью накладывают скорняжный ввора-чивающий шов Шмидена: изнутри
- 32. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ Поверх скор-няжного шва Шмидена на перднюю губу анастомоза на-кладывают второй ряд: чистые швы
- 33. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ При выполнении резекции с наложением анастомоза «бок в бок»: - мобилизуют резецируемый участок
- 34. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ на оставляемые участки кишки на 1,5 – 2,0 см от наложенных лигатур накладывают
- 35. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ поочередно, с каждой стороны на 0,5 см от перевязанных лигатур наклады-вают зажимы Кохера
- 36. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ образовавшиеся культи поочередно погружаются в кисетный шов; поверх кисетного можно наложить Z-образный шов;
- 37. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ При формировании культей можно: 1 - накладывать обвивной шов на зажиме Кохера с
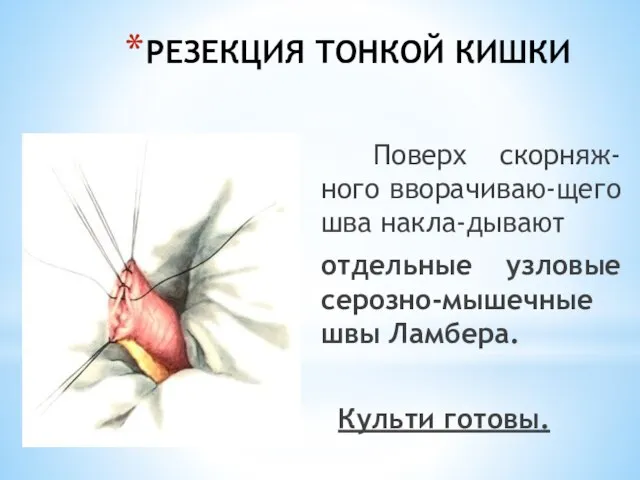
- 38. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ Поверх скорняж-ного вворачиваю-щего шва накла-дывают отдельные узловые серозно-мышечные швы Ламбера. Культи готовы.
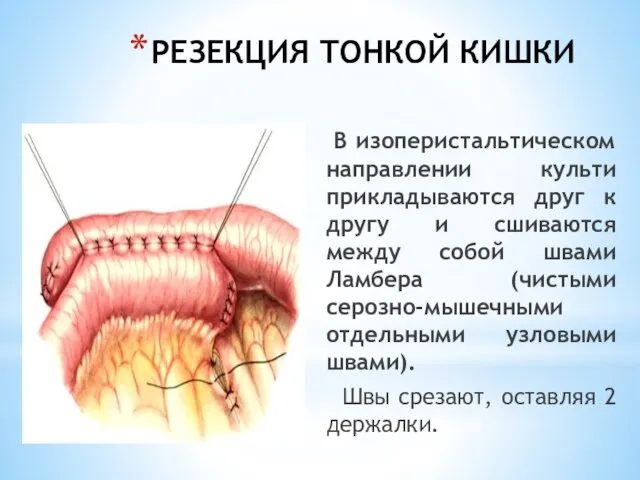
- 39. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ В изоперистальтическом направлении культи прикладываются друг к другу и сшиваются между собой швами
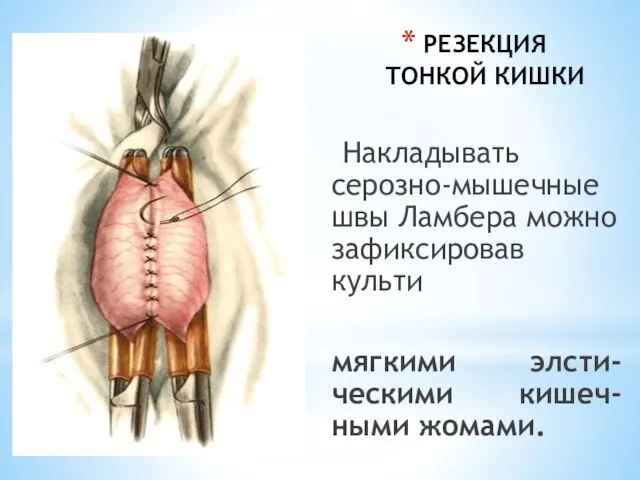
- 40. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ Накладывать серозно-мышечные швы Ламбера можно зафиксировав культи мягкими элсти-ческими кишеч-ными жомами.
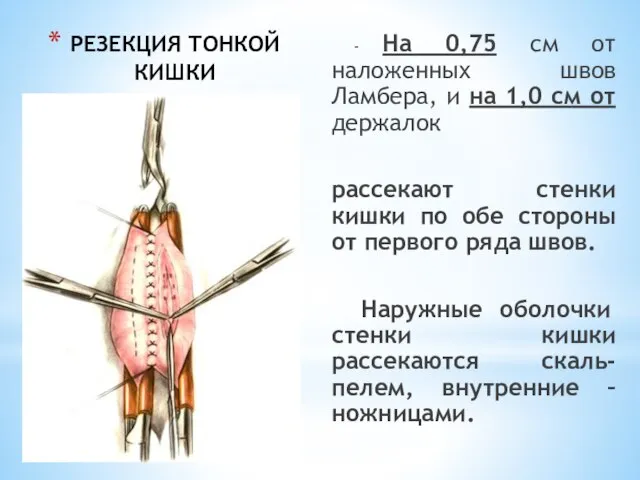
- 41. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ - На 0,75 см от наложенных швов Ламбера, и на 1,0 см от
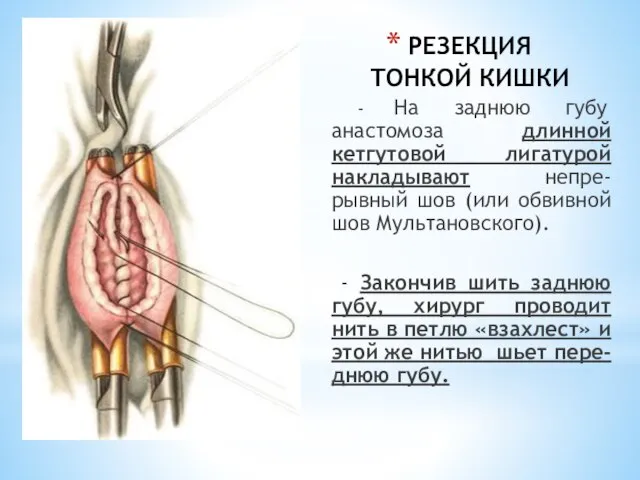
- 42. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ - На заднюю губу анастомоза длинной кетгутовой лигатурой накладывают непре-рывный шов (или обвивной
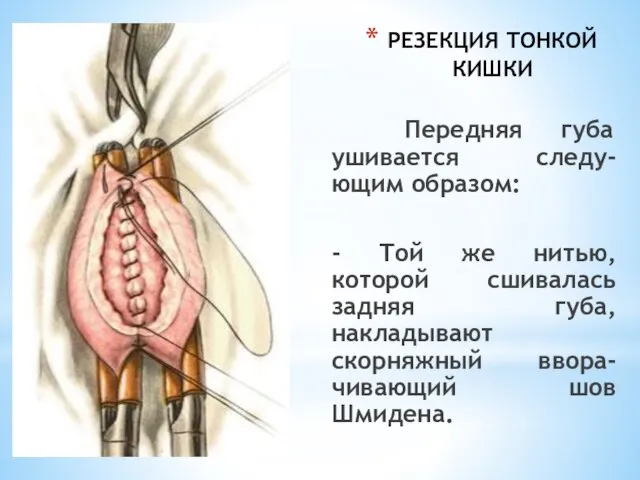
- 43. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ Передняя губа ушивается следу-ющим образом: - Той же нитью, которой сшивалась задняя губа,
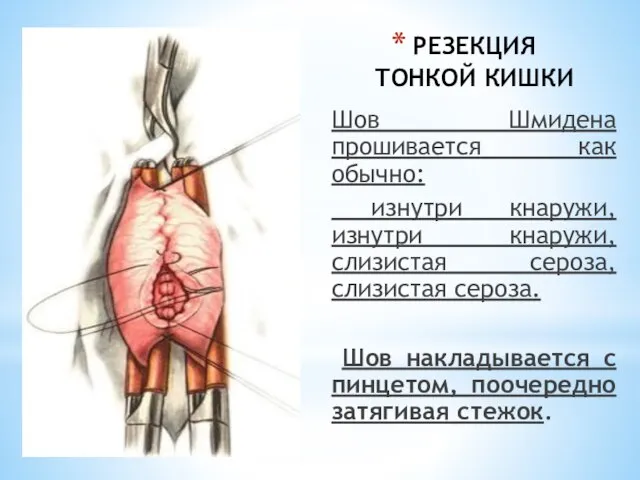
- 44. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ Шов Шмидена прошивается как обычно: изнутри кнаружи, изнутри кнаружи, слизистая сероза, слизистая сероза.
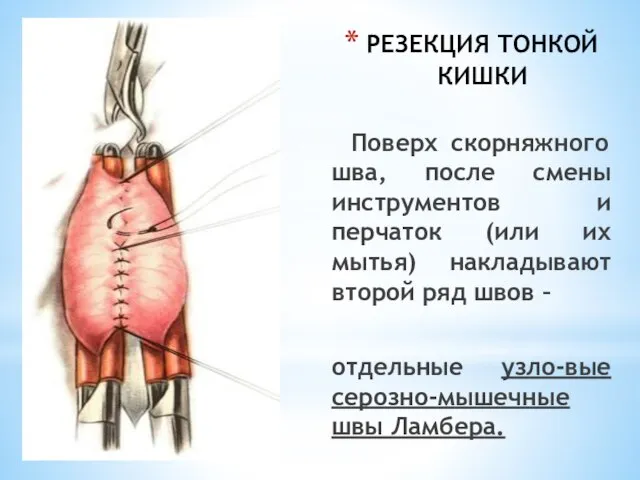
- 45. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ Поверх скорняжного шва, после смены инструментов и перчаток (или их мытья) накладывают второй
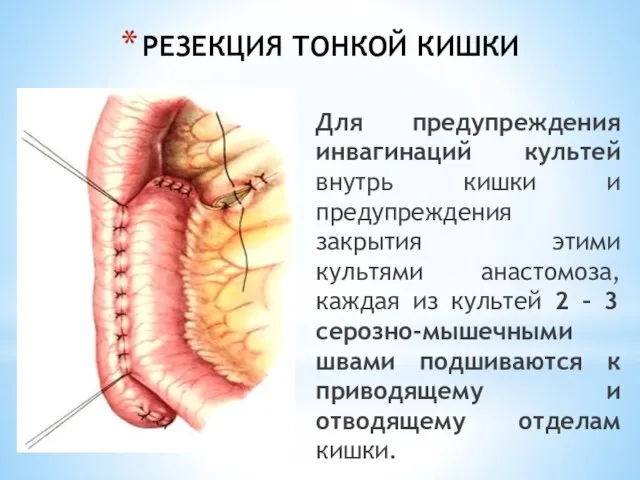
- 46. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ Для предупреждения инвагинаций культей внутрь кишки и предупреждения закрытия этими культями анастомоза, каждая
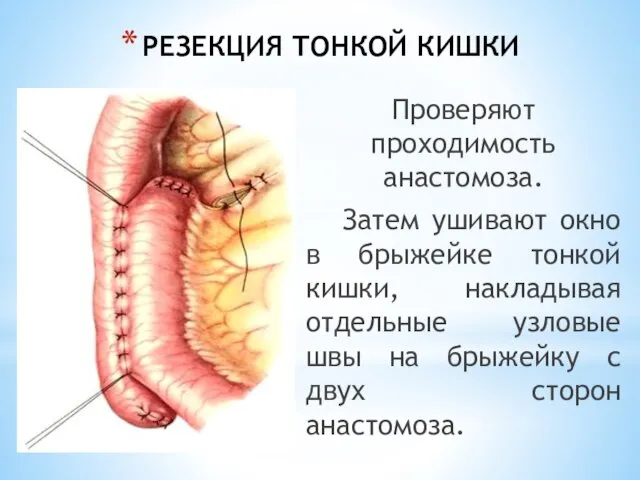
- 47. РЕЗЕКЦИЯ ТОНКОЙ КИШКИ Проверяют проходимость анастомоза. Затем ушивают окно в брыжейке тонкой кишки, накладывая отдельные узловые
- 48. ГАСТРОСТОМИИ Гастростомии – свищи на желудок накладываются: при нарушении проходимости отделов ЖКТ, лежащих выше желудка; для
- 49. ГАСТРОСТОМИИ Стенка ТРУБЧАТЫХ (ВРЕМЕННЫХ) свищей выстлана серозной оболочкой. Для устранения трубчатого свища необходимо удалить трубку и
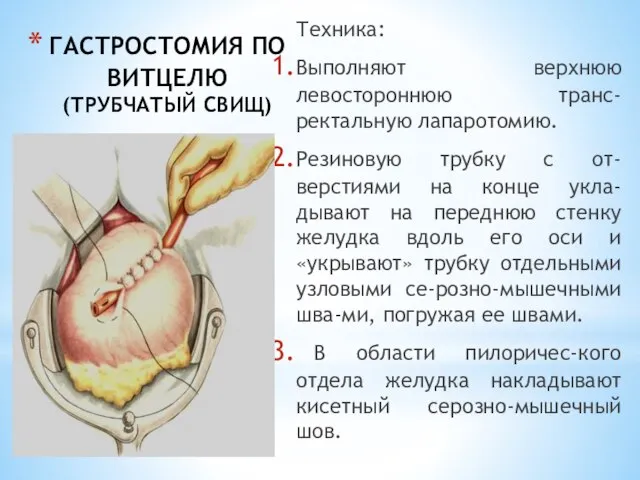
- 50. ГАСТРОСТОМИЯ ПО ВИТЦЕЛЮ (ТРУБЧАТЫЙ СВИЩ) Техника: Выполняют верхнюю левостороннюю транс-ректальную лапаротомию. Резиновую трубку с от-верстиями на
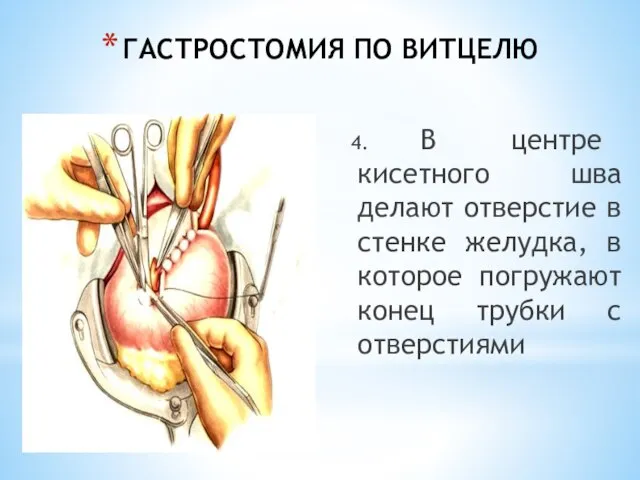
- 51. ГАСТРОСТОМИЯ ПО ВИТЦЕЛЮ 4. В центре кисетного шва делают отверстие в стенке желудка, в которое погружают
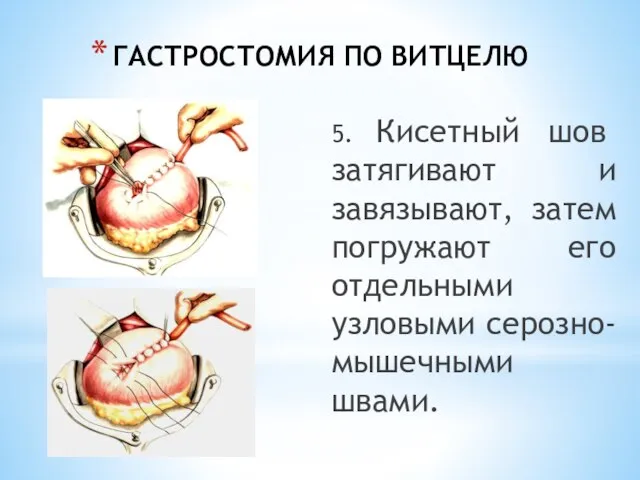
- 52. ГАСТРОСТОМИЯ ПО ВИТЦЕЛЮ 5. Кисетный шов затягивают и завязывают, затем погружают его отдельными узловыми серозно-мышечными швами.
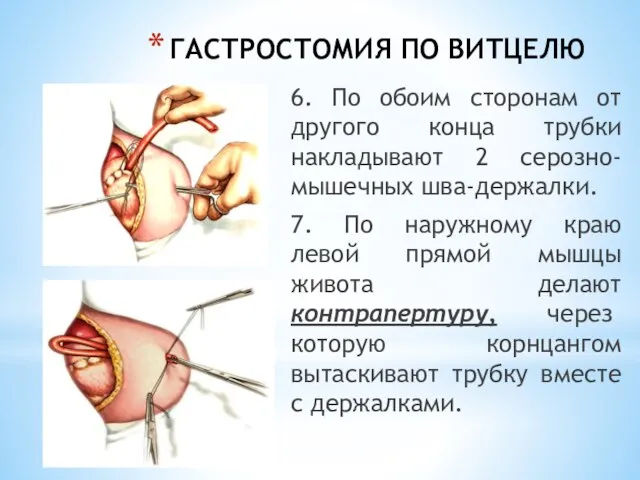
- 53. ГАСТРОСТОМИЯ ПО ВИТЦЕЛЮ 6. По обоим сторонам от другого конца трубки накладывают 2 серозно-мышечных шва-держалки. 7.
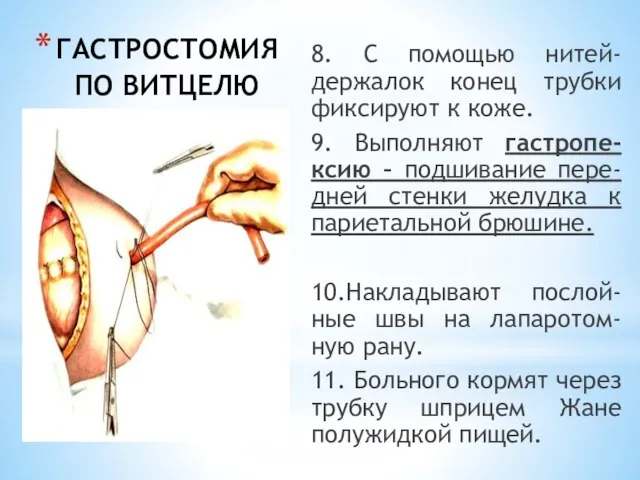
- 54. ГАСТРОСТОМИЯ ПО ВИТЦЕЛЮ 8. С помощью нитей-держалок конец трубки фиксируют к коже. 9. Выполняют гастропе-ксию –
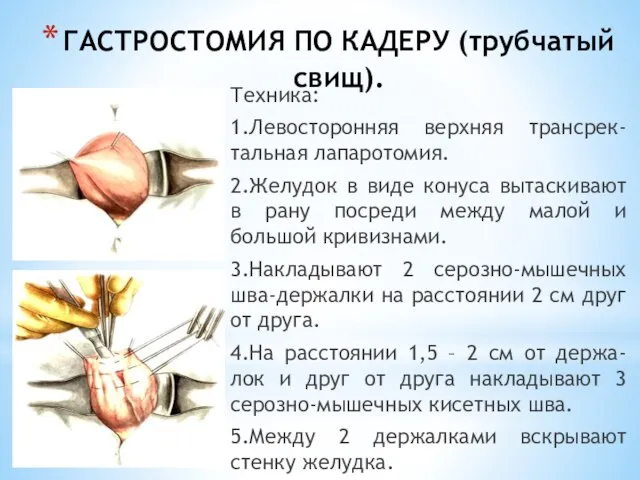
- 55. ГАСТРОСТОМИЯ ПО КАДЕРУ (трубчатый свищ). Техника: 1.Левосторонняя верхняя трансрек-тальная лапаротомия. 2.Желудок в виде конуса вытаскивают в
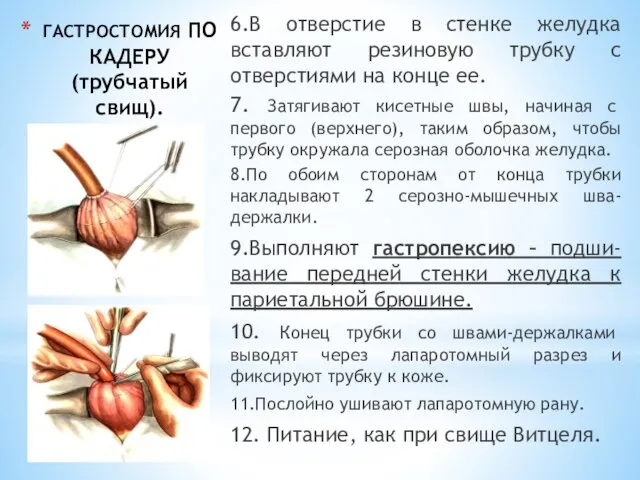
- 56. ГАСТРОСТОМИЯ ПО КАДЕРУ (трубчатый свищ). 6.В отверстие в стенке желудка вставляют резиновую трубку с отверстиями на
- 57. ГАСТРОСТОМИЯ ПО ТОПРОВЕРУ (губовидный свищ). Техника: 1.Левосторонняя верхняя трансректальная лапаротомия. 2.Желудок в виде конуса вытаскивают в
- 58. ГАСТРОСТОМИЯ ПО ТОПРОВЕРУ (губовидный свищ). 6.В отверстие в стенке желудка вставляют резиновую трубку с отверстиями на
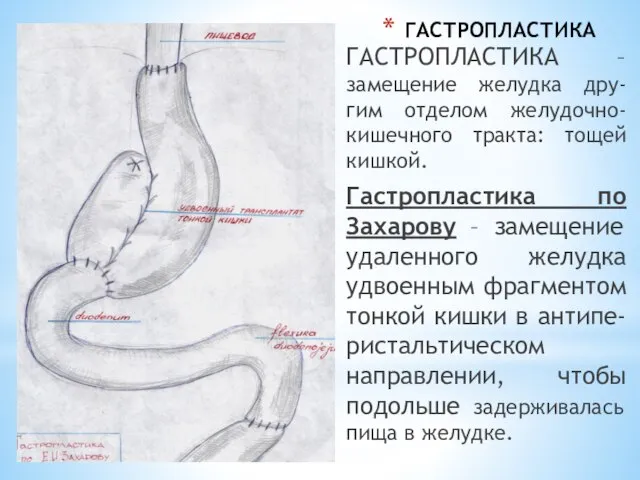
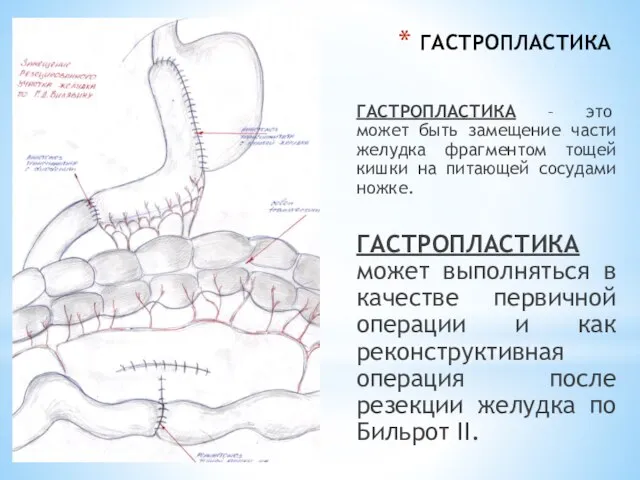
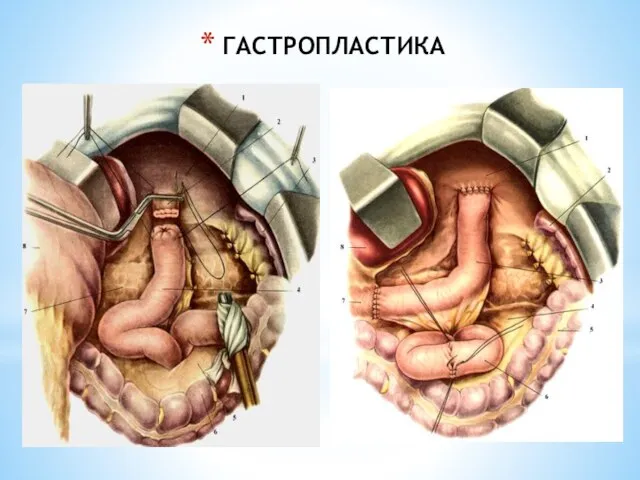
- 59. ГАСТРОПЛАСТИКА ГАСТРОПЛАСТИКА –замещение желудка дру-гим отделом желудочно-кишечного тракта: тощей кишкой. Гастропластика по Захарову – замещение удаленного
- 60. ГАСТРОПЛАСТИКА ГАСТРОПЛАСТИКА – это может быть замещение части желудка фрагментом тощей кишки на питающей сосудами ножке.
- 61. ГАСТРОПЛАСТИКА
- 62. ВАГОТОМИИ При язвенной болезни двенадцатиперстной кишки выполняют различные виды ваготомий: Стволовую; Селективную; Селективную проксимальную; Расширенную селективную
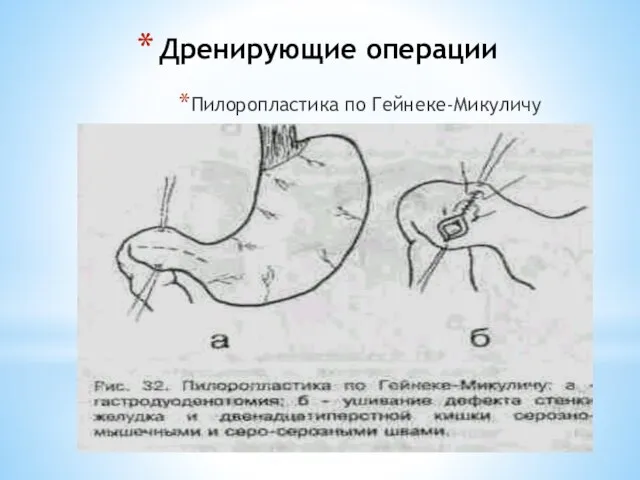
- 63. Дренирующие операции Пилоропластика по Гейнеке-Микуличу
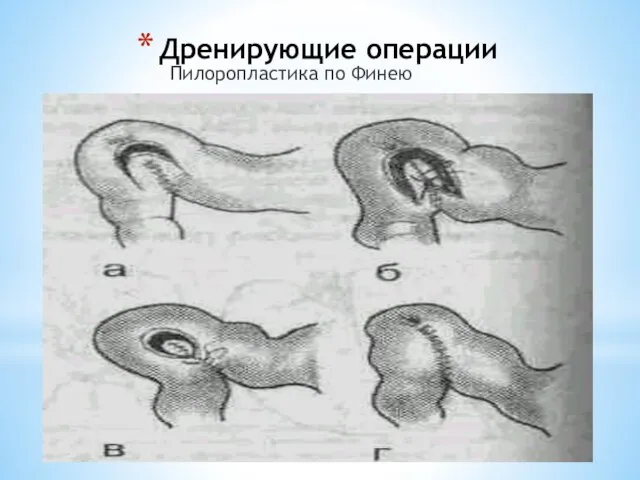
- 64. Дренирующие операции Пилоропластика по Финею
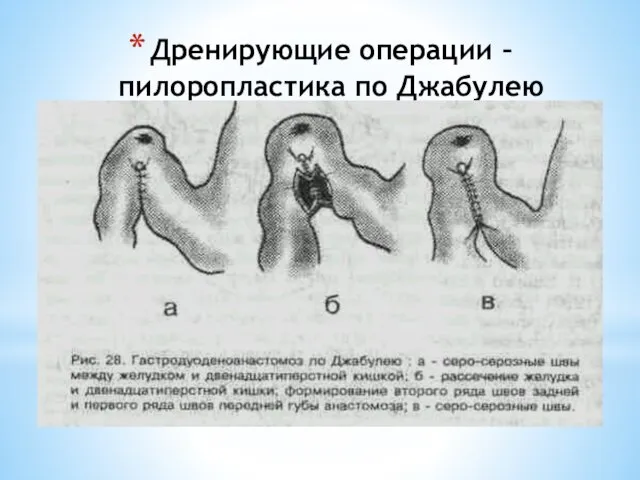
- 65. Дренирующие операции –пилоропластика по Джабулею
- 66. НАЛОЖЕНИЕ ГАСТРОЕНТЕРОАНАСТОМОЗОВ Теоретически возможно наложение 4-х видов гастро-ентероанастомозов: - 2 передних (на передней стенке желудка впереди-
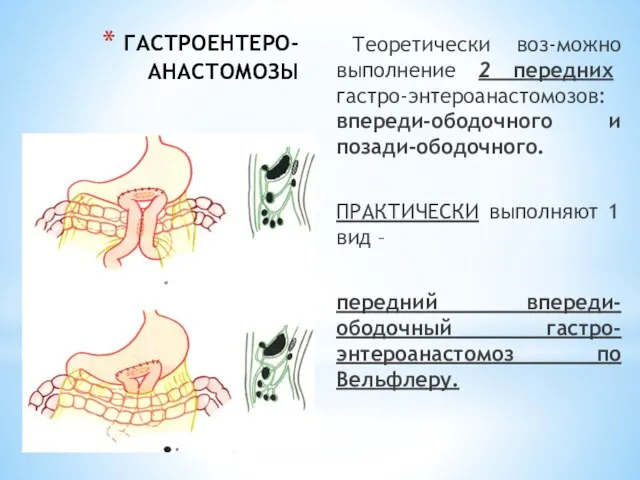
- 67. ГАСТРОЕНТЕРО-АНАСТОМОЗЫ Теоретически воз-можно выполнение 2 передних гастро-энтероанастомозов: впереди-ободочного и позади-ободочного. ПРАКТИЧЕСКИ выполняют 1 вид – передний
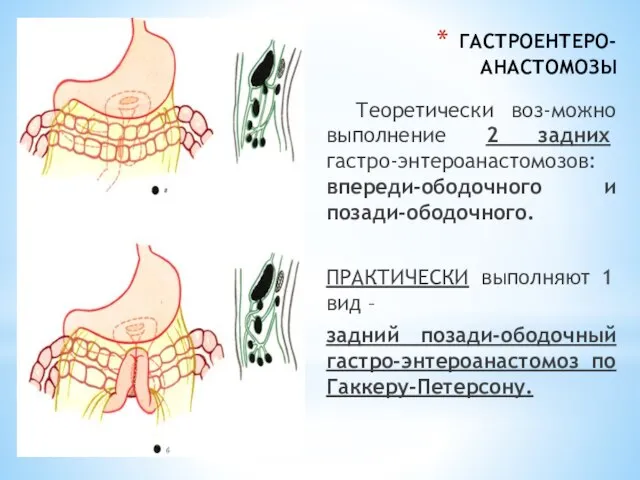
- 68. ГАСТРОЕНТЕРО-АНАСТОМОЗЫ Теоретически воз-можно выполнение 2 задних гастро-энтероанастомозов: впереди-ободочного и позади-ободочного. ПРАКТИЧЕСКИ выполняют 1 вид – задний
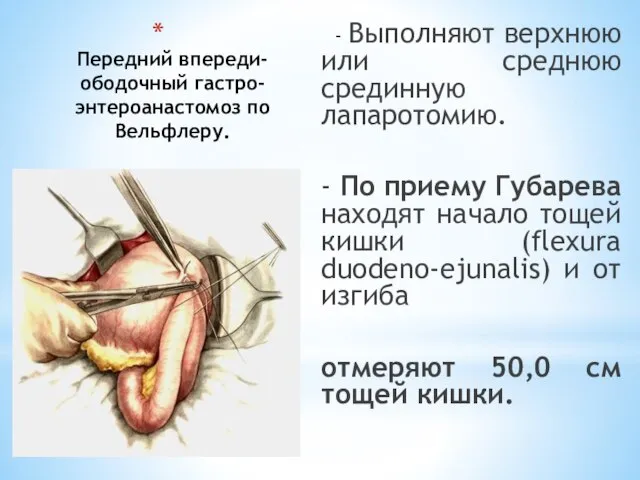
- 69. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. - Выполняют верхнюю или среднюю срединную лапаротомию. - По приему Губарева
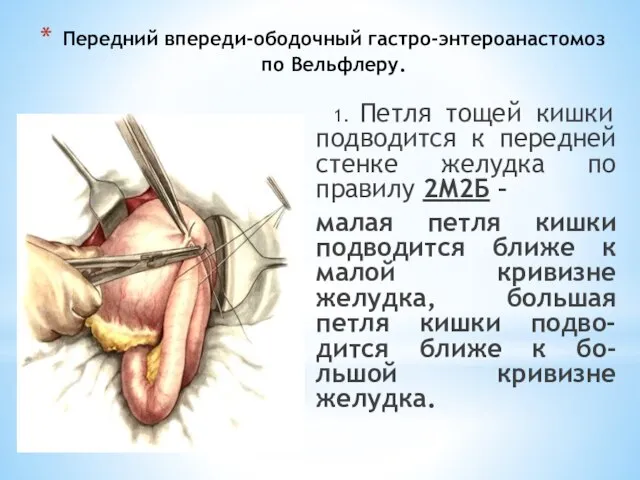
- 70. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. 1. Петля тощей кишки подводится к передней стенке желудка по правилу
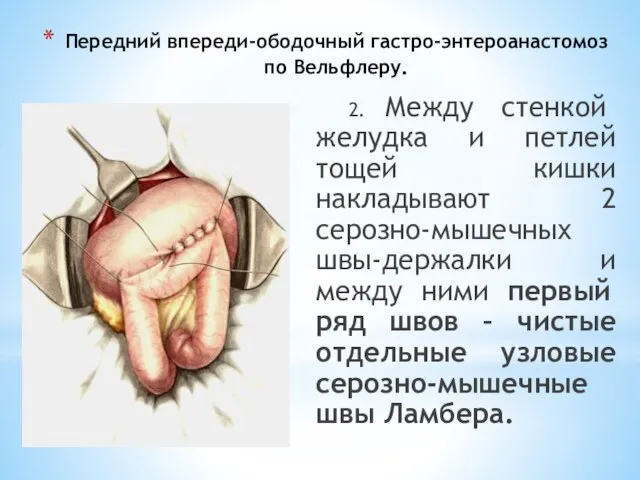
- 71. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. 2. Между стенкой желудка и петлей тощей кишки накладывают 2 серозно-мышечных
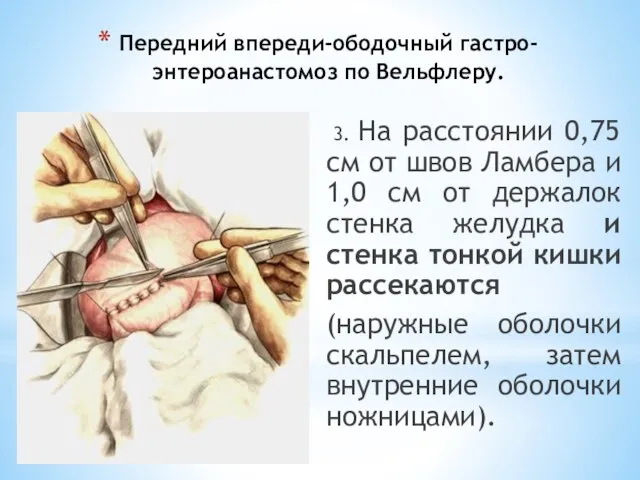
- 72. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. 3. На расстоянии 0,75 см от швов Ламбера и 1,0 см
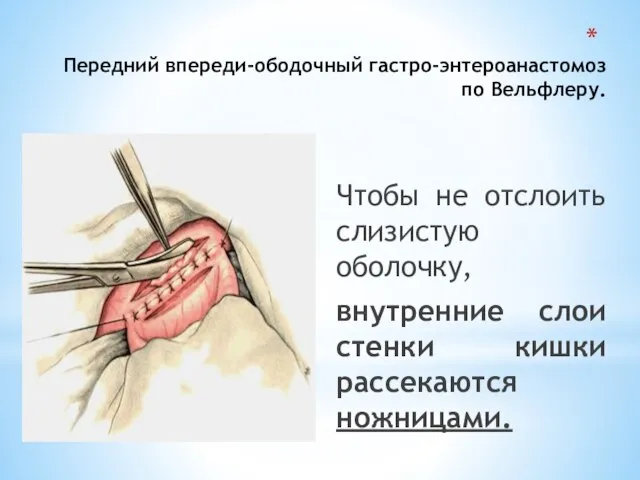
- 73. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. Чтобы не отслоить слизистую оболочку, внутренние слои стенки кишки рассекаются ножницами.
- 74. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. 4 – На заднюю губу анастомоза длинной кетгутовой нитью накладывают обычный
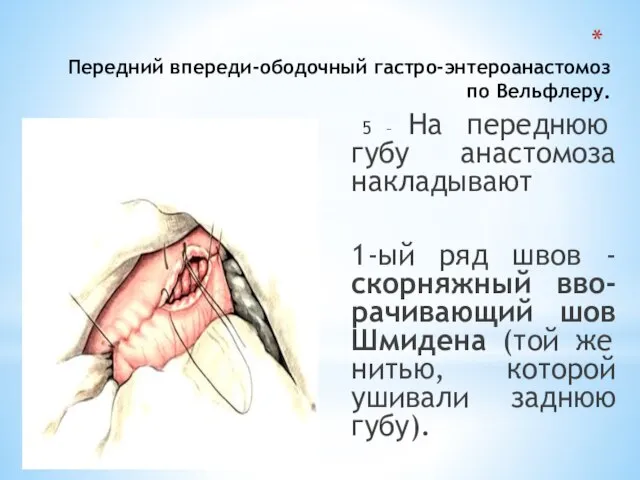
- 75. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. 5 – На переднюю губу анастомоза накладывают 1-ый ряд швов -
- 76. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. 6 – Поверх скорня-жного вворачиваю-щего шва Шмидена накладывают 2-ой ряд швов
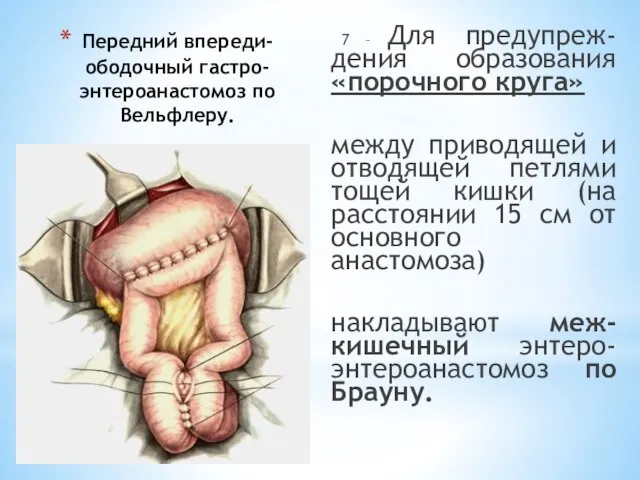
- 77. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. 7 – Для предупреж-дения образования «порочного круга» между приводящей и отводящей
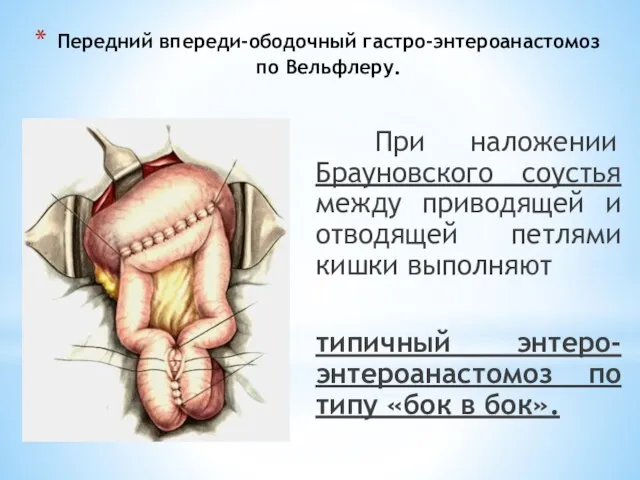
- 78. Передний впереди-ободочный гастро-энтероанастомоз по Вельфлеру. При наложении Брауновского соустья между приводящей и отводящей петлями кишки выполняют
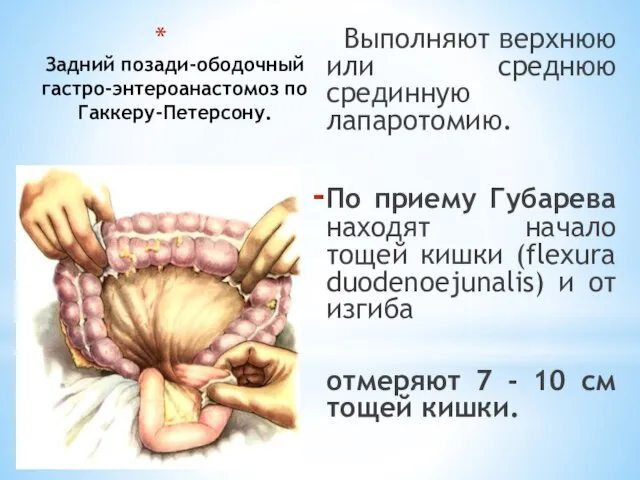
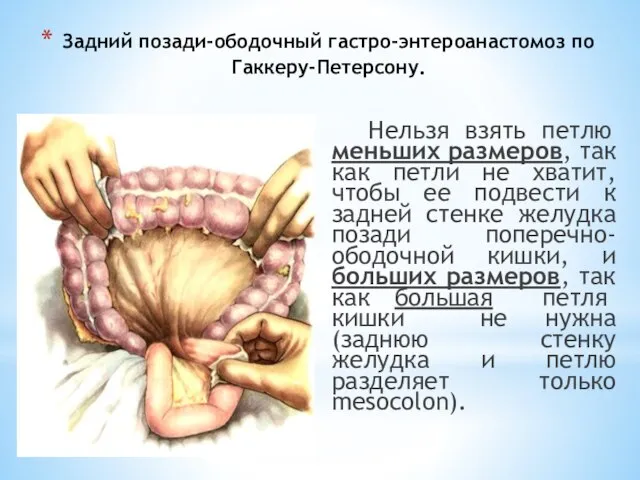
- 79. Задний позади-ободочный гастро-энтероанастомоз по Гаккеру-Петерсону. Выполняют верхнюю или среднюю срединную лапаротомию. По приему Губарева находят начало
- 80. Задний позади-ободочный гастро-энтероанастомоз по Гаккеру-Петерсону. Нельзя взять петлю меньших размеров, так как петли не хватит, чтобы
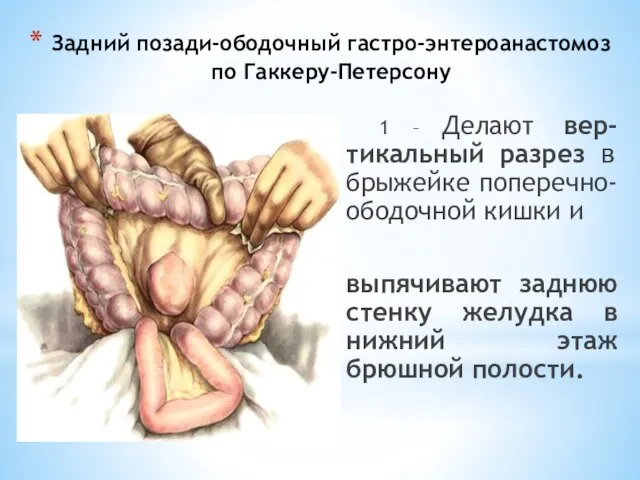
- 81. Задний позади-ободочный гастро-энтероанастомоз по Гаккеру-Петерсону 1 – Делают вер-тикальный разрез в брыжейке поперечно-ободочной кишки и выпячивают
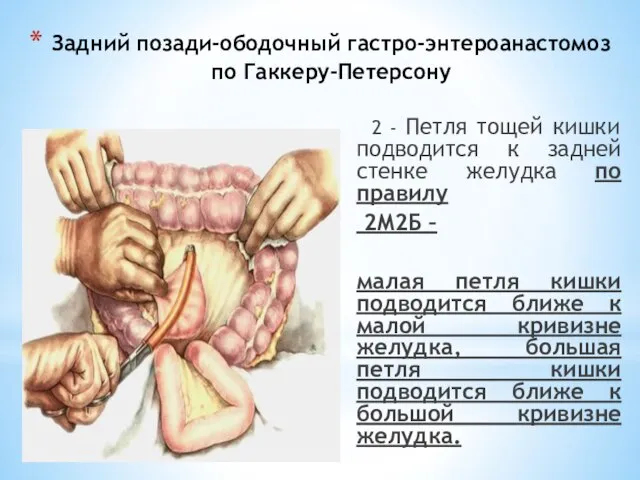
- 82. Задний позади-ободочный гастро-энтероанастомоз по Гаккеру-Петерсону 2 - Петля тощей кишки подводится к задней стенке желудка по
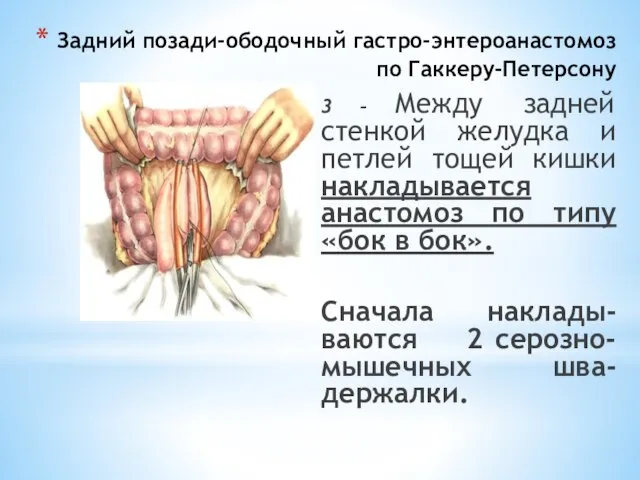
- 83. Задний позади-ободочный гастро-энтероанастомоз по Гаккеру-Петерсону 3 – Между задней стенкой желудка и петлей тощей кишки накладывается
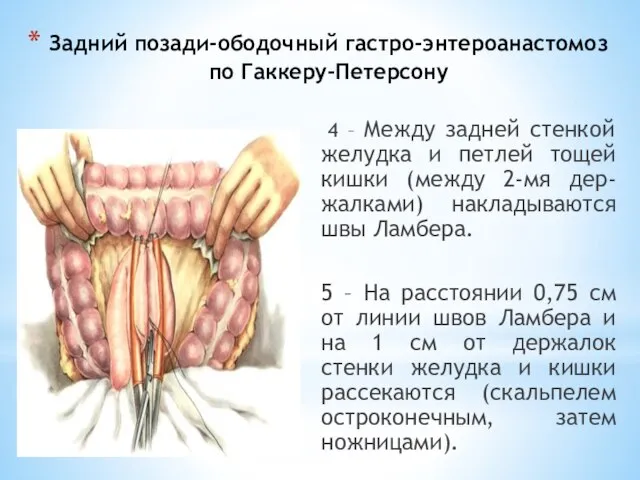
- 84. Задний позади-ободочный гастро-энтероанастомоз по Гаккеру-Петерсону 4 – Между задней стенкой желудка и петлей тощей кишки (между
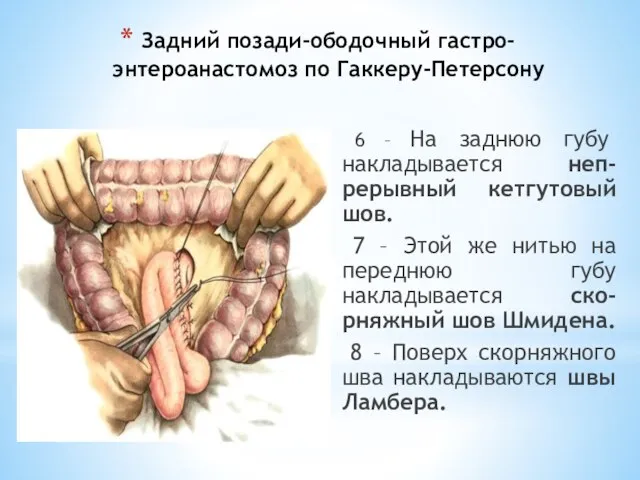
- 85. Задний позади-ободочный гастро-энтероанастомоз по Гаккеру-Петерсону 6 – На заднюю губу накладывается неп-рерывный кетгутовый шов. 7 –
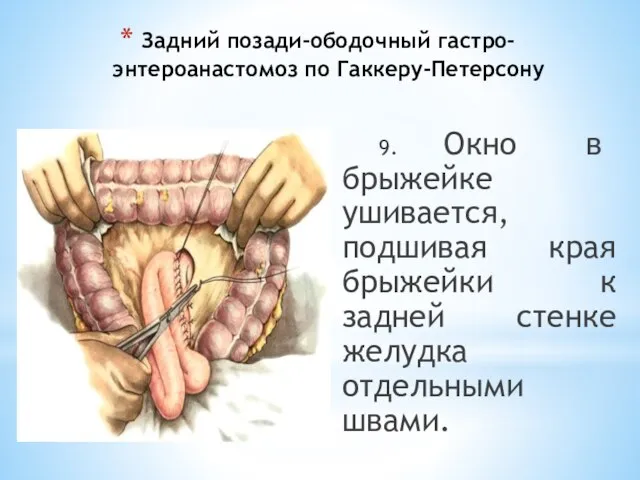
- 86. Задний позади-ободочный гастро-энтероанастомоз по Гаккеру-Петерсону 9. Окно в брыжейке ушивается, подшивая края брыжейки к задней стенке
- 87. Задний позади-ободочный гастро-энтероанастомоз по Гаккеру-Петерсону 9 – Для предупреждения образования «порочного круга» создается «шпора» - приводящая
- 88. Резекция желудка Самым распространенным оперативным вмешательством на желудке является его резекция. Ежегодно в странах СНГ выполняется
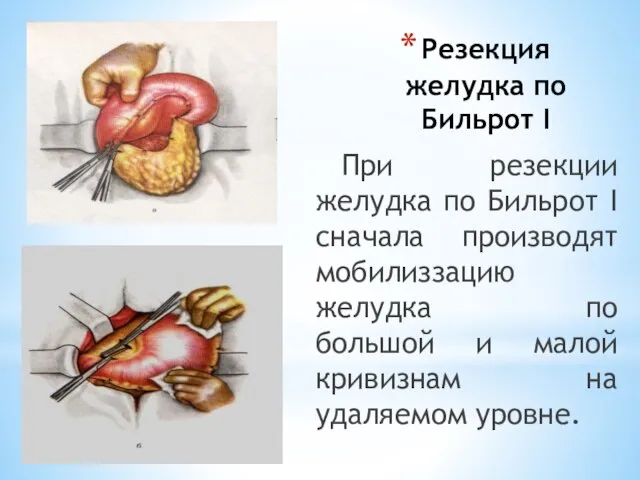
- 89. Резекция желудка При резекции желудка по Бильрот I выполняется верхняя срединная лапаротомия. Затем определяется уровень резекции
- 90. Резекция желудка по Бильрот I При резекции желудка по Бильрот I сначала производят мобилиззацию желудка по
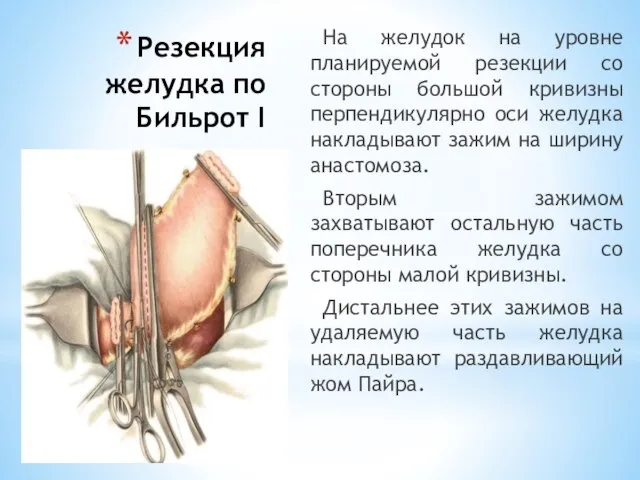
- 91. Резекция желудка по Бильрот I На желудок на уровне планируемой резекции со стороны большой кривизны перпендикулярно
- 92. Резекция желудка по Бильрот I На начальную часть двенадцатиперстной кишки накладывают 2 зажима Кохера, между которыми
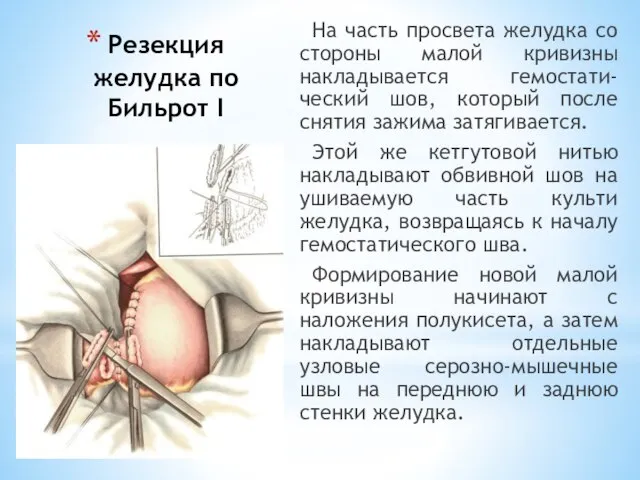
- 93. Резекция желудка по Бильрот I На часть просвета желудка со стороны малой кривизны накладывается гемостати-ческий шов,
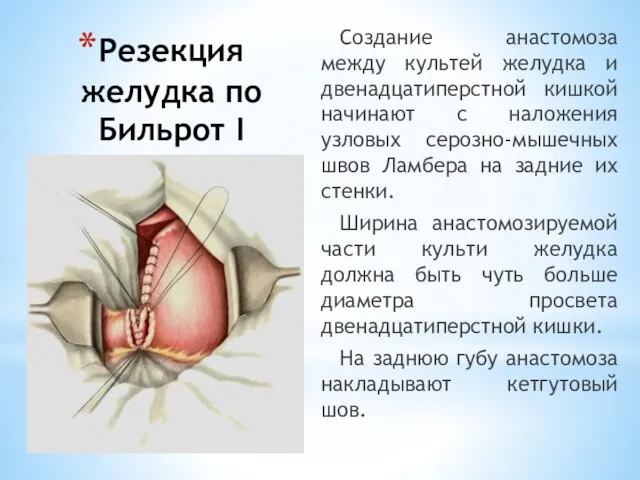
- 94. Резекция желудка по Бильрот I Создание анастомоза между культей желудка и двенадцатиперстной кишкой начинают с наложения
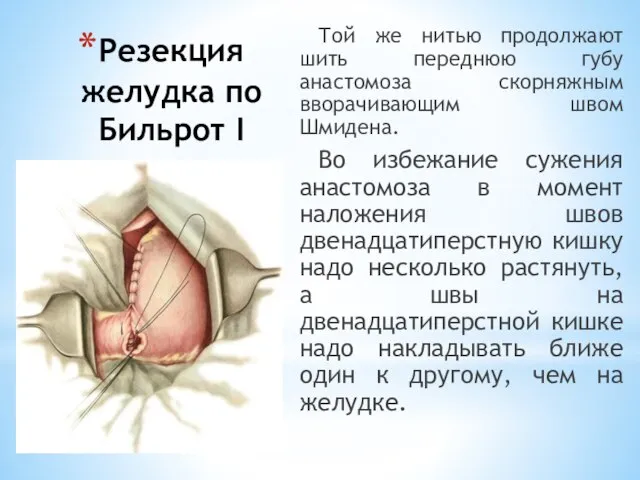
- 95. Резекция желудка по Бильрот I Той же нитью продолжают шить переднюю губу анастомоза скорняжным вворачивающим швом
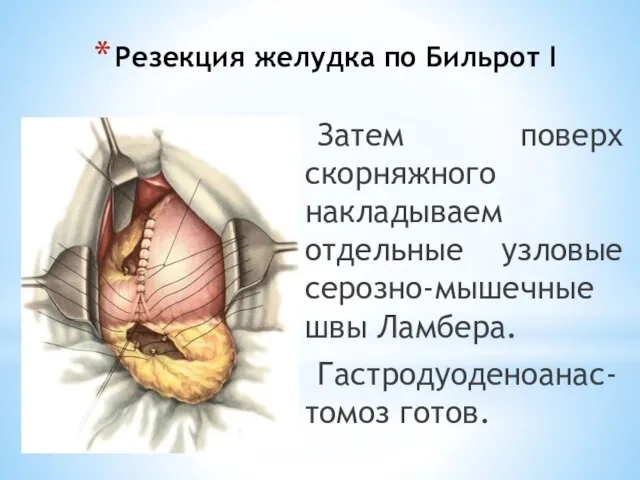
- 96. Резекция желудка по Бильрот I Затем поверх скорняжного накладываем отдельные узловые серозно-мышечные швы Ламбера. Гастродуоденоанас-томоз готов.
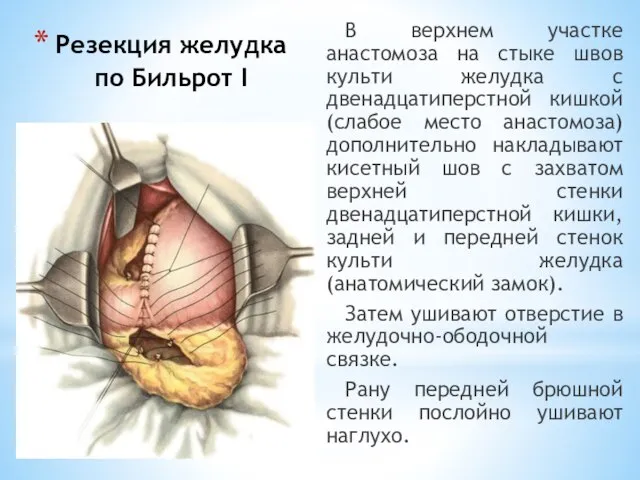
- 97. Резекция желудка по Бильрот I В верхнем участке анастомоза на стыке швов культи желудка с двенадцатиперстной
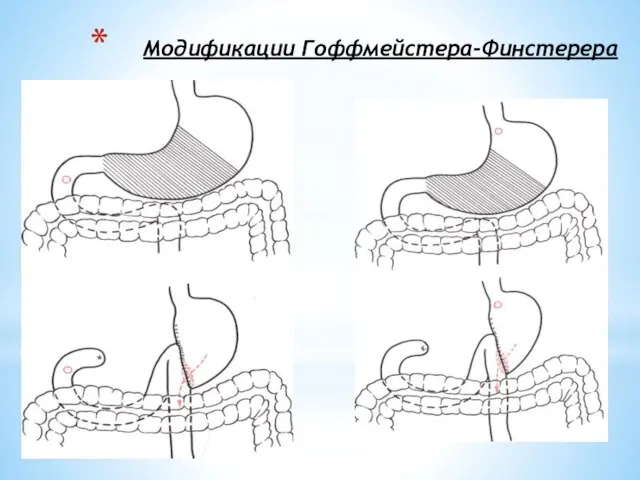
- 98. Резекция желудка Резекция желудка по Бильрот II совершенствовалась на всем протяжении развития желудочной хирургии. Так Микулич
- 99. Модификации Гоффмейстера-Финстерера
- 100. Резекция желудка по Бильрот IIв модификации Гоффмейстера-Финстерера Выполняют верхнюю срединную лапаротомию. Мобилизацию желудка по большой и
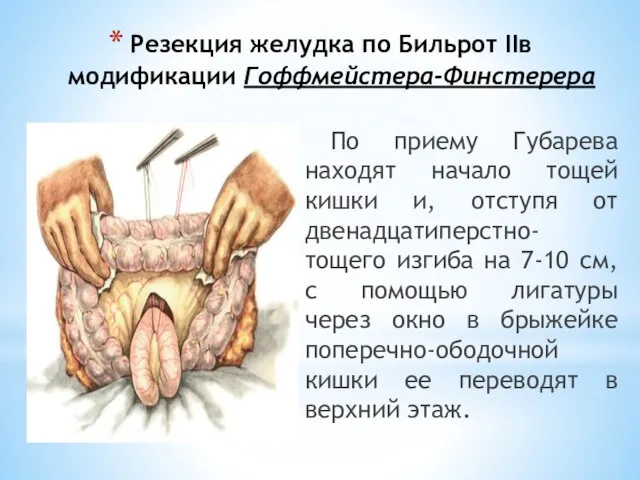
- 101. Резекция желудка по Бильрот IIв модификации Гоффмейстера-Финстерера По приему Губарева находят начало тощей кишки и, отступя
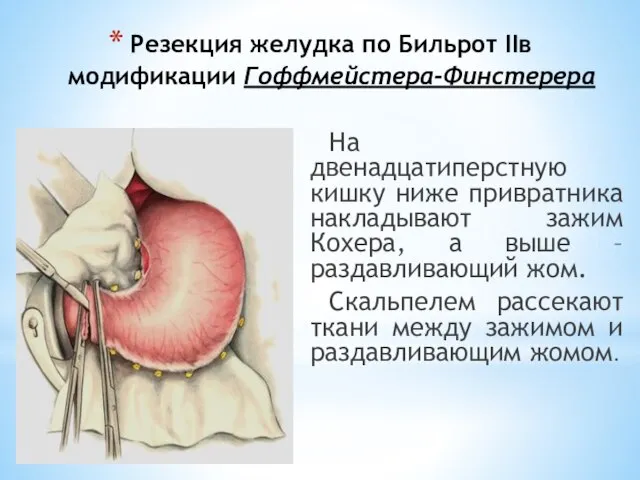
- 102. Резекция желудка по Бильрот IIв модификации Гоффмейстера-Финстерера На двенадцатиперстную кишку ниже привратника накладывают зажим Кохера, а
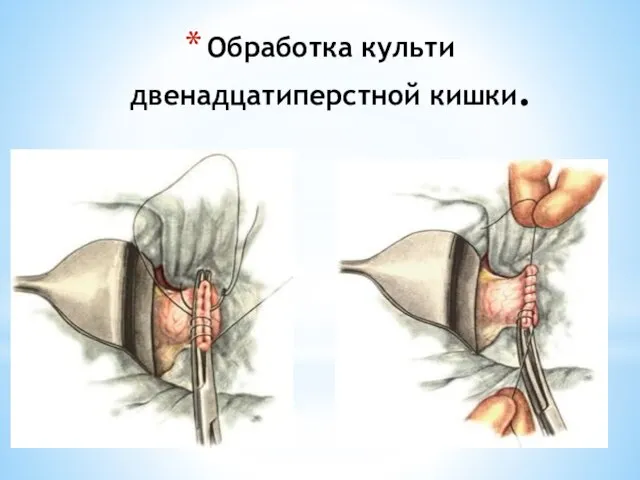
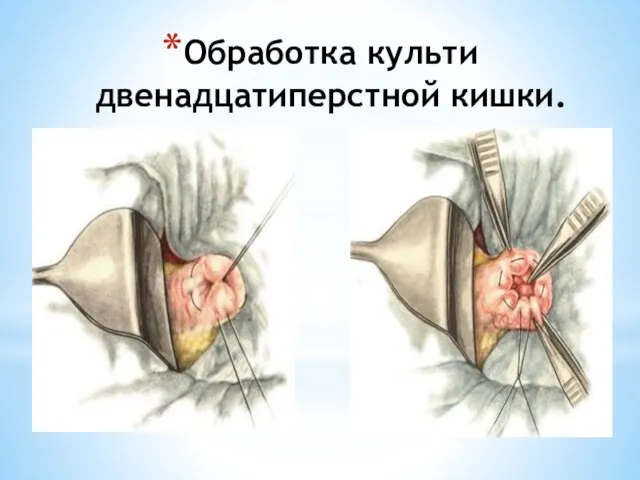
- 103. Обработка культи двенадцатиперстной кишки.
- 104. Обработка культи двенадцатиперстной кишки.
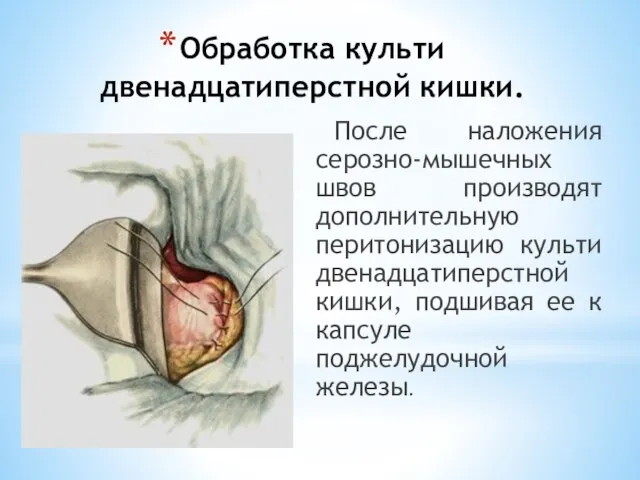
- 105. Обработка культи двенадцатиперстной кишки. После наложения серозно-мышечных швов производят дополнительную перитонизацию культи двенадцатиперстной кишки, подшивая ее
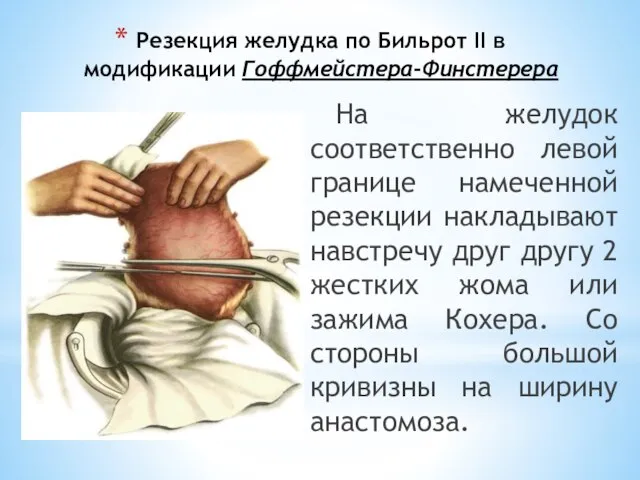
- 106. Резекция желудка по Бильрот II в модификации Гоффмейстера-Финстерера На желудок соответственно левой границе намеченной резекции накладывают
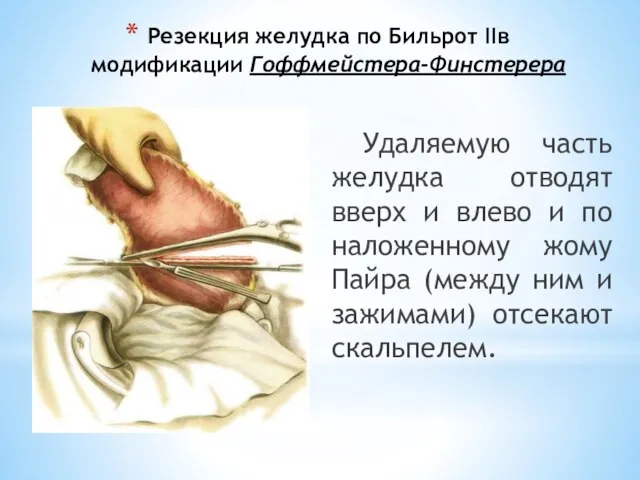
- 107. Резекция желудка по Бильрот IIв модификации Гоффмейстера-Финстерера Удаляемую часть желудка отводят вверх и влево и по
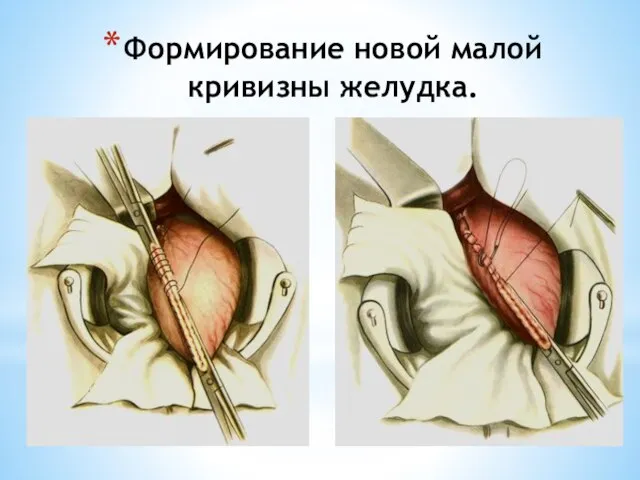
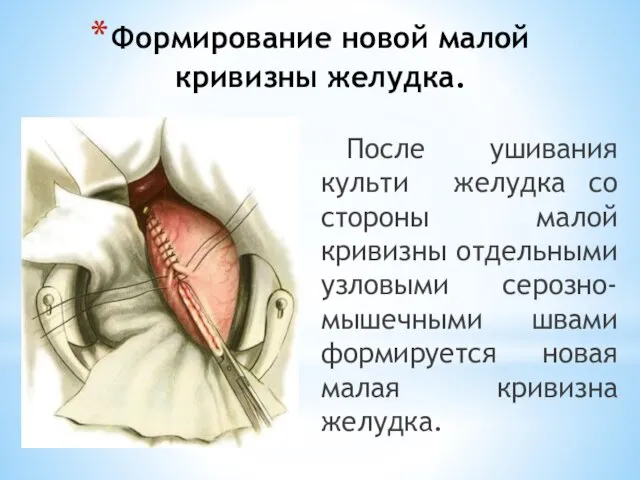
- 108. Формирование новой малой кривизны желудка.
- 109. Формирование новой малой кривизны желудка. После ушивания культи желудка со стороны малой кривизны отдельными узловыми серозно-мышечными
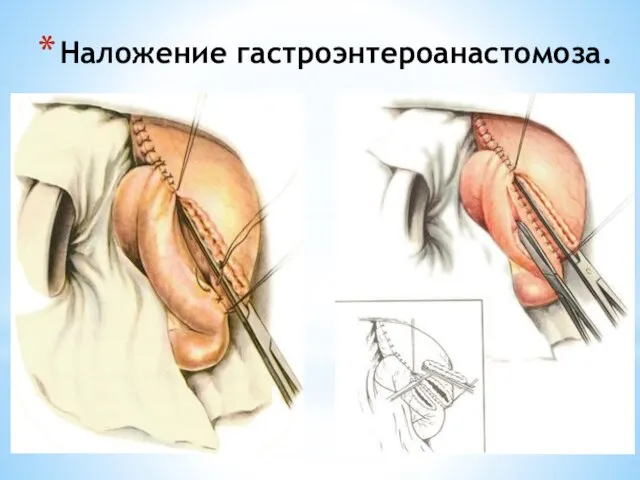
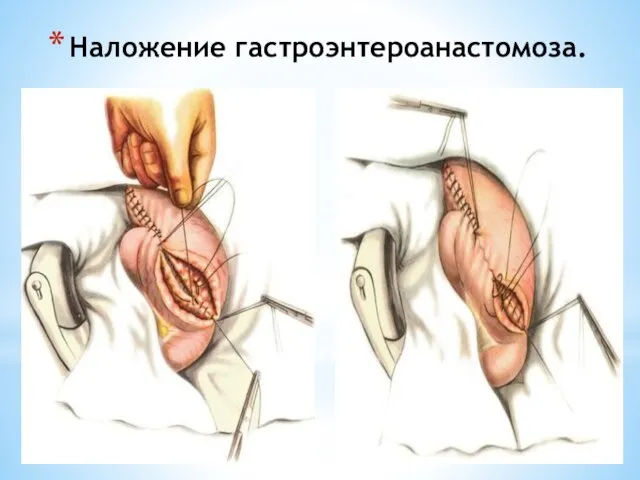
- 110. Наложение гастроэнтероанастомоза.
- 111. Наложение гастроэнтероанастомоза.
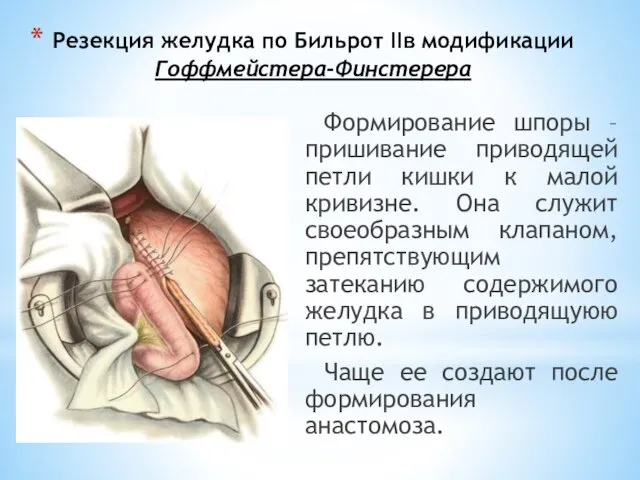
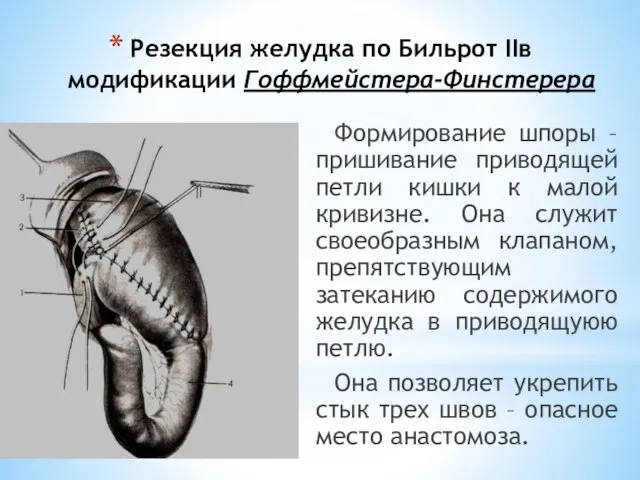
- 112. Резекция желудка по Бильрот IIв модификации Гоффмейстера-Финстерера Формирование шпоры – пришивание приводящей петли кишки к малой
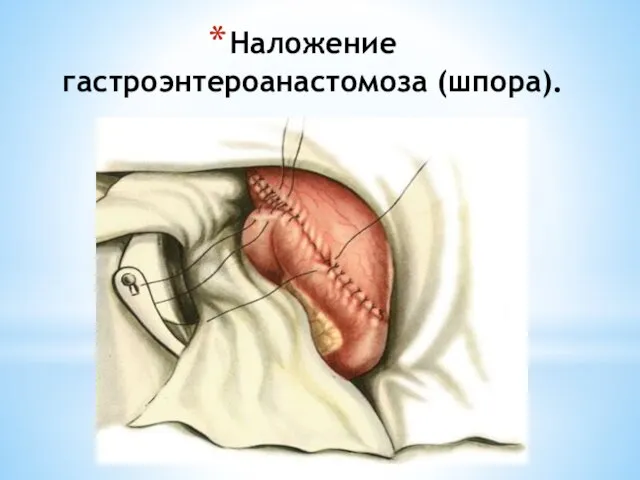
- 113. Наложение гастроэнтероанастомоза (шпора).
- 114. Резекция желудка по Бильрот IIв модификации Гоффмейстера-Финстерера Формирование шпоры – пришивание приводящей петли кишки к малой
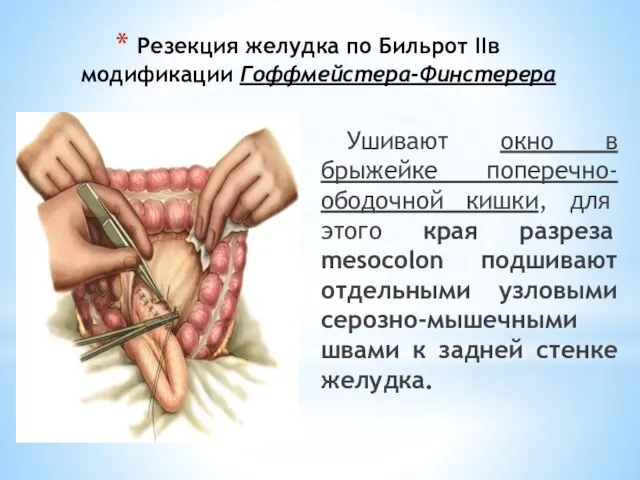
- 115. Резекция желудка по Бильрот IIв модификации Гоффмейстера-Финстерера Ушивают окно в брыжейке поперечно-ободочной кишки, для этого края
- 116. Резекция желудка В последние годы получили распространение, так называемые, пилоросохраняющие резекции желудка. Они выполняются, когда локализация
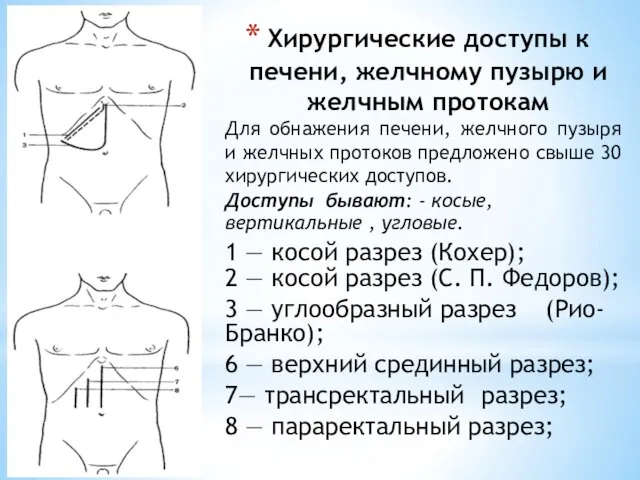
- 117. Хирургические доступы к печени, желчному пузырю и желчным протокам Для обнажения печени, желчного пузыря и желчных
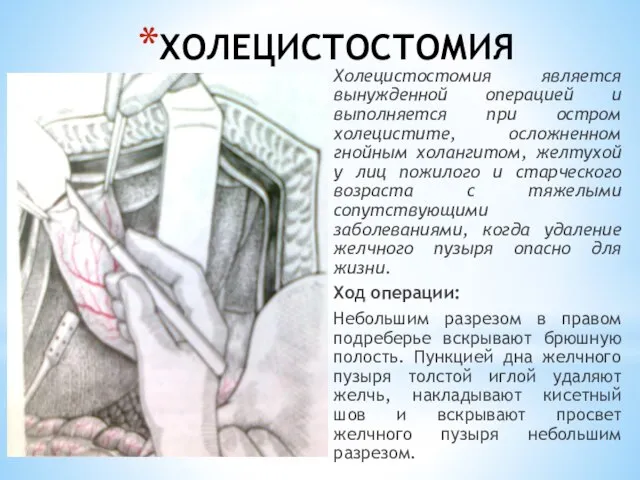
- 118. ХОЛЕЦИСТОСТОМИЯ Холецистостомия является вынужденной операцией и выполняется при остром холецистите, осложненном гнойным холангитом, желтухой у лиц
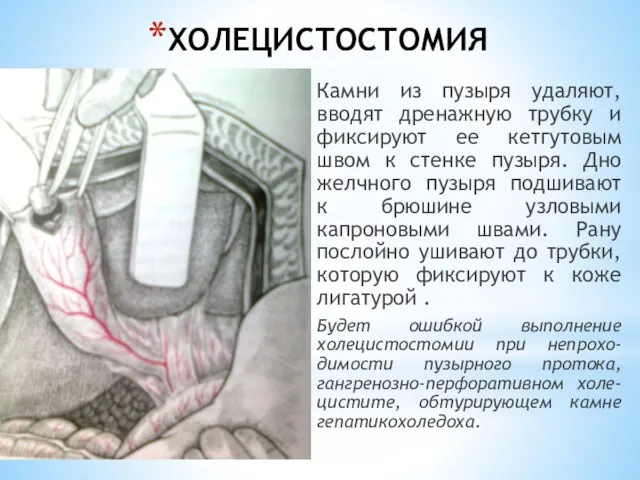
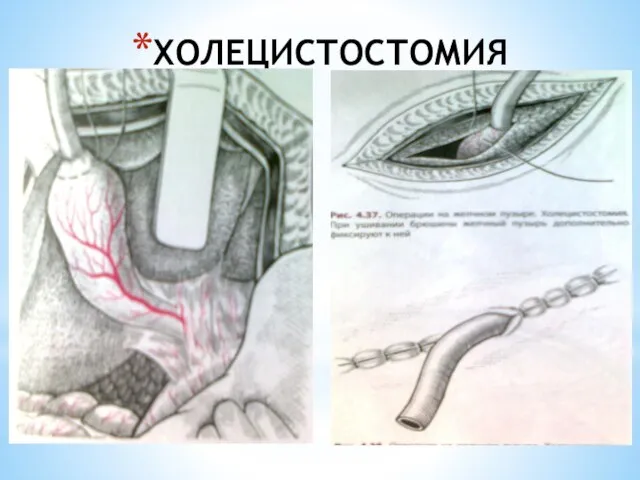
- 119. ХОЛЕЦИСТОСТОМИЯ Камни из пузыря удаляют, вводят дренажную трубку и фиксируют ее кетгутовым швом к стенке пузыря.
- 120. ХОЛЕЦИСТОСТОМИЯ
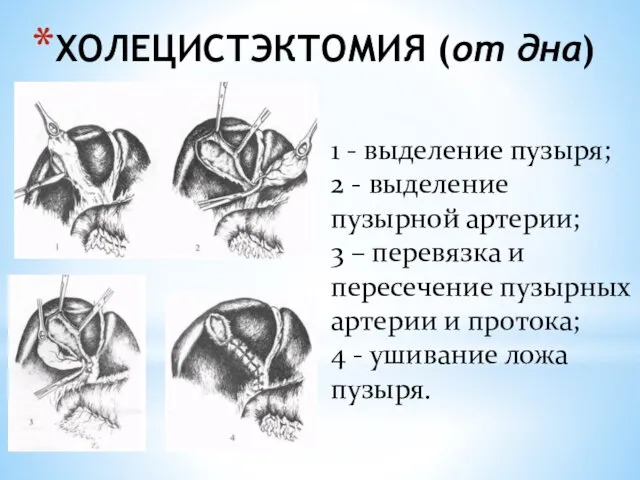
- 121. ХОЛЕЦИСТЭКТОМИЯ (от дна) 1 - выделение пузыря; 2 - выделение пузырной артерии; 3 – перевязка и
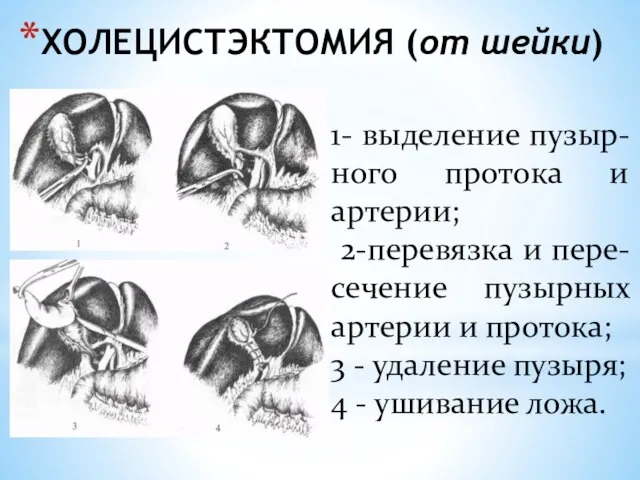
- 122. ХОЛЕЦИСТЭКТОМИЯ (от шейки) 1- выделение пузыр-ного протока и артерии; 2-перевязка и пере-сечение пузырных артерии и протока;
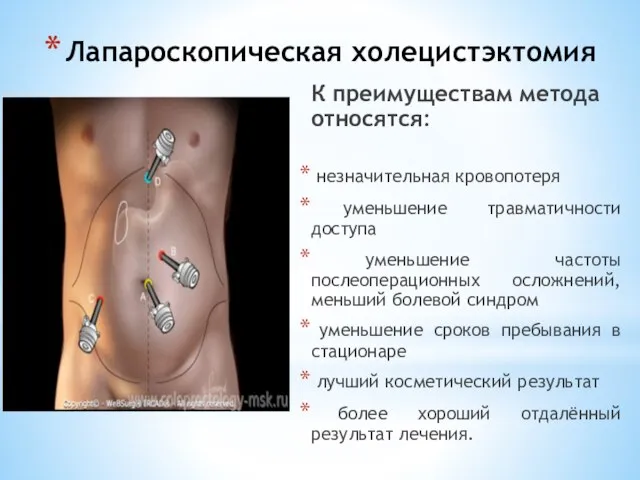
- 123. Лапароскопическая холецистэктомия К преимуществам метода относятся: незначительная кровопотеря уменьшение травматичности доступа уменьшение частоты послеоперационных осложнений, меньший
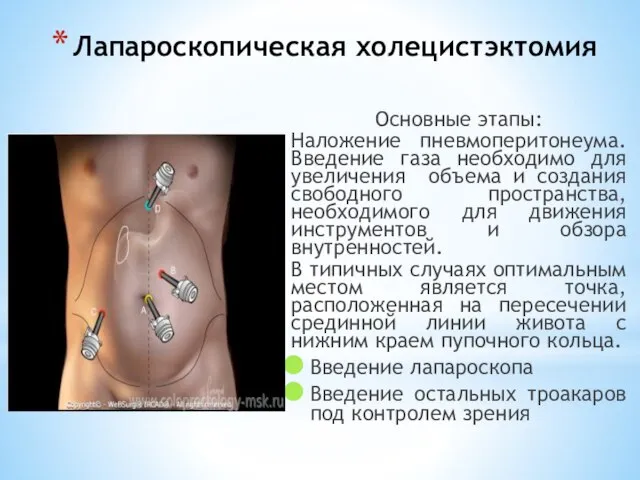
- 124. Лапароскопическая холецистэктомия Основные этапы: Наложение пневмоперитонеума. Введение газа необходимо для увеличения объема и создания свободного пространства,
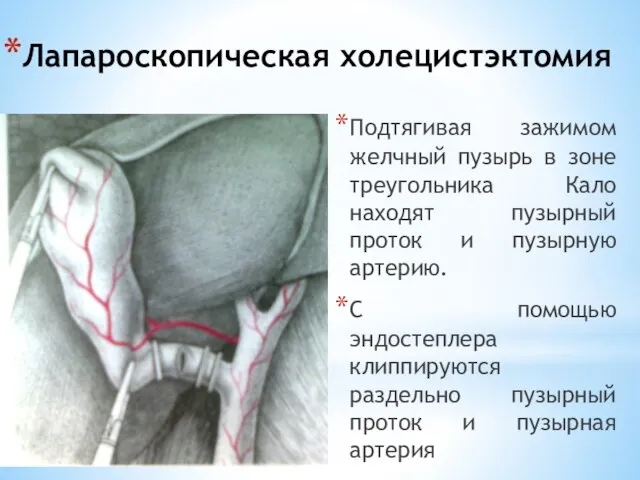
- 125. Лапароскопическая холецистэктомия Подтягивая зажимом желчный пузырь в зоне треугольника Кало находят пузырный проток и пузырную артерию.
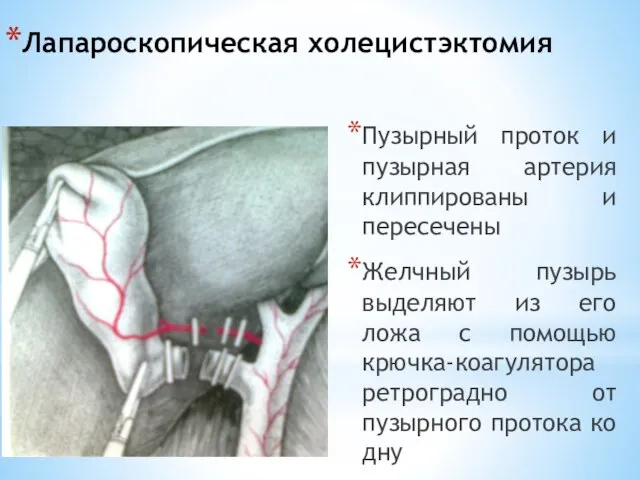
- 126. Лапароскопическая холецистэктомия Пузырный проток и пузырная артерия клиппированы и пересечены Желчный пузырь выделяют из его ложа
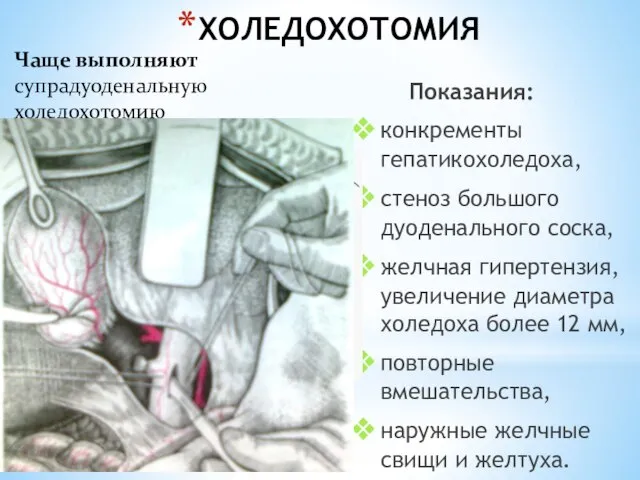
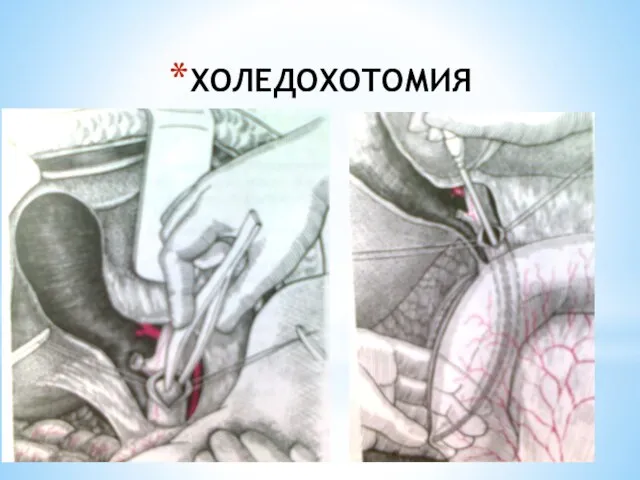
- 127. ХОЛЕДОХОТОМИЯ Показания: конкременты гепатикохоледоха, стеноз большого дуоденального соска, желчная гипертензия, увеличение диаметра холедоха более 12 мм,
- 128. ХОЛЕДОХОТОМИЯ
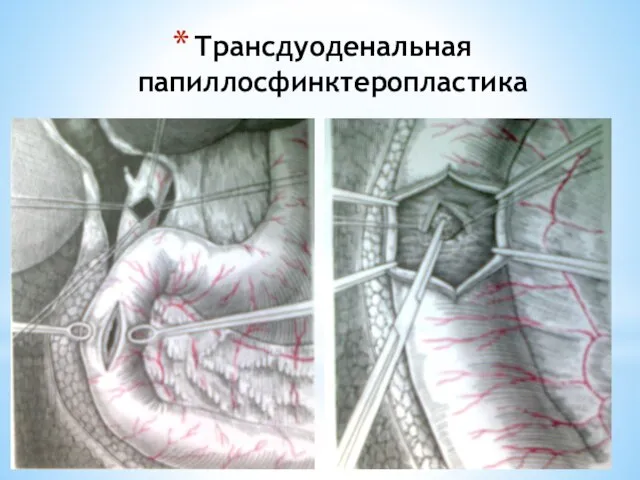
- 129. Трансдуоденальная папиллосфинктеропластика
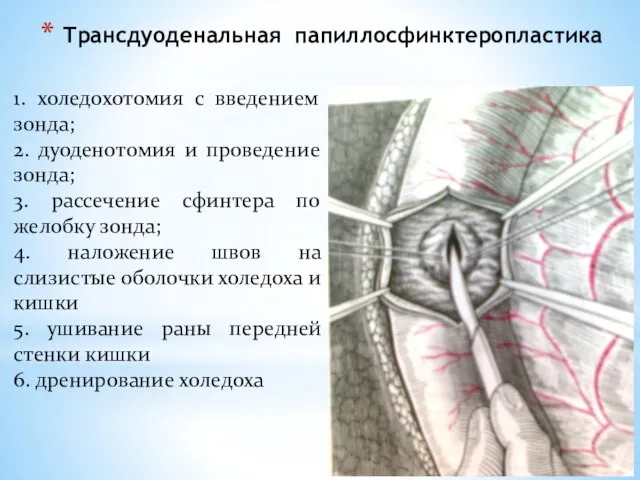
- 130. Трансдуоденальная папиллосфинктеропластика 1. холедохотомия с введением зонда; 2. дуоденотомия и проведение зонда; 3. рассечение сфинтера по
- 131. НАРУЖНОЕ ДРЕНИРОВАНИЕ ОБЩЕГО ЖЕЛЧНОГО ПРОТОКА Выбор метода наружного дренирования определяют индивидуально в зависимости от характера оперативного
- 132. ХОЛЕЦИСТОЕЮНОСТОМИЯ Показана для разрешения механической желтухи, вызванной сдавлением терминального сегмента общего желчного протока неоперабельной опухолью головки
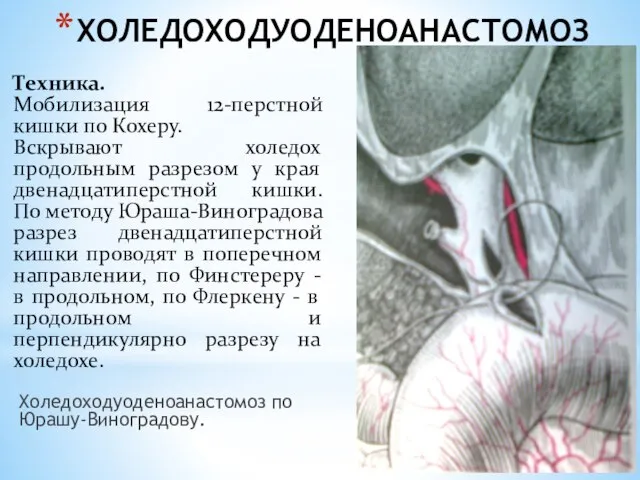
- 133. ХОЛЕДОХОДУОДЕНОАНАСТОМОЗ Холедоходуоденоанастомоз по Юрашу-Виноградову. Техника. Мобилизация 12-перстной кишки по Кохеру. Вскрывают холедох продольным разрезом у края
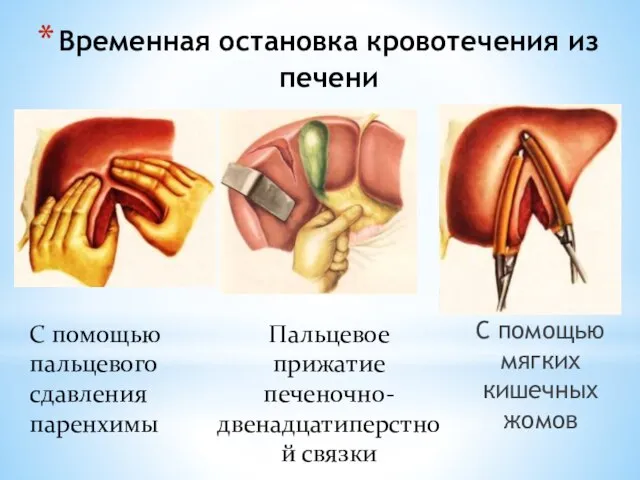
- 134. Временная остановка кровотечения из печени С помощью мягких кишечных жомов С помощью пальцевого сдавления паренхимы Пальцевое
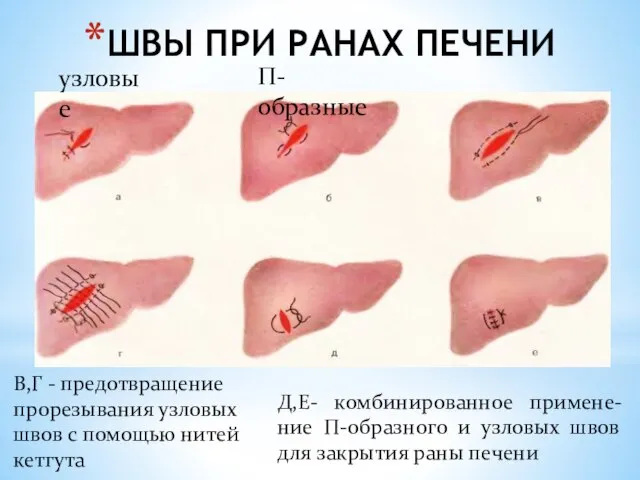
- 135. ШВЫ ПРИ РАНАХ ПЕЧЕНИ узловые П- образные В,Г - предотвращение прорезывания узловых швов с помощью нитей
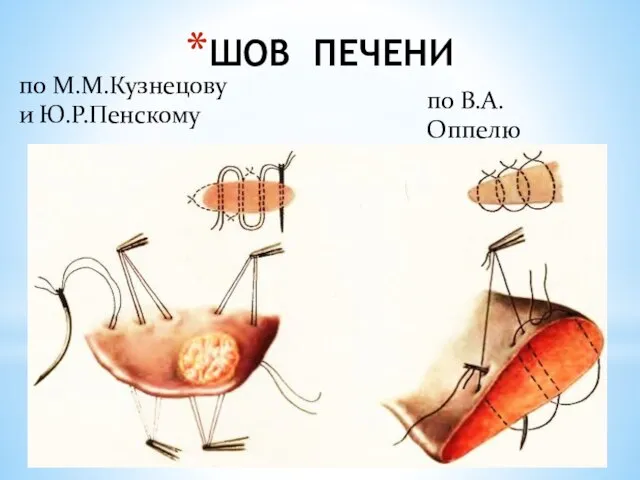
- 136. ШОВ ПЕЧЕНИ по В.А.Оппелю по М.М.Кузнецову и Ю.Р.Пенскому
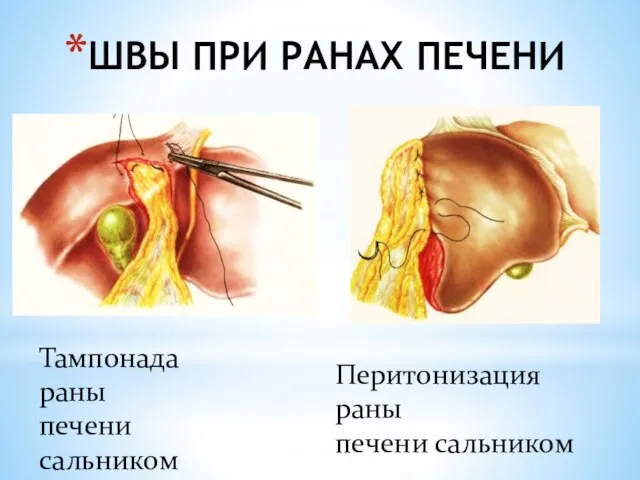
- 137. ШВЫ ПРИ РАНАХ ПЕЧЕНИ Тампонада раны печени сальником Перитонизация раны печени сальником
- 138. Резекция печени По принципу выполнения делят на: Типичные (анатомические центральные) Атипичные (или периферические) Типичные - это
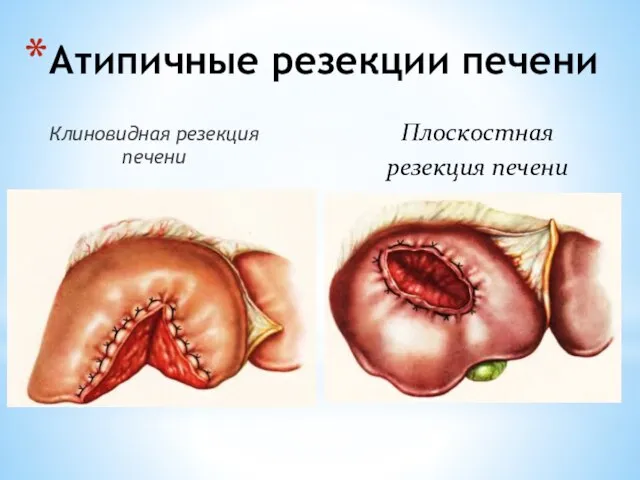
- 139. Атипичные резекции печени Клиновидная резекция печени Плоскостная резекция печени
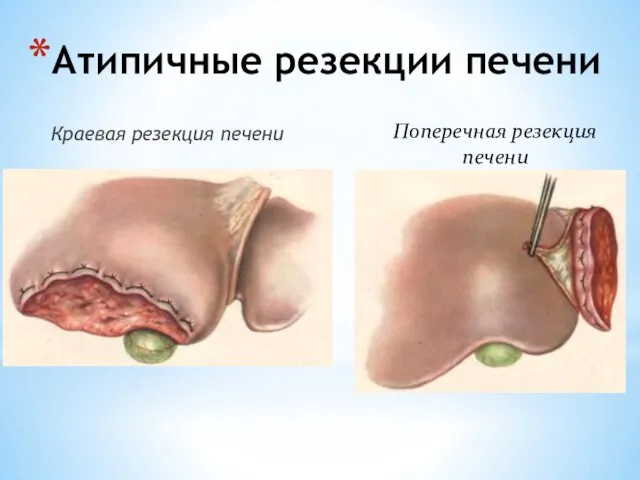
- 140. Атипичные резекции печени Краевая резекция печени Поперечная резекция печени
- 141. ПЕРЕСАДКА ПЕЧЕНИ Пересадка печени может быть: ортотопической (на место удаленной печени) гетеротопической (размещение трансплантанта в брюшной
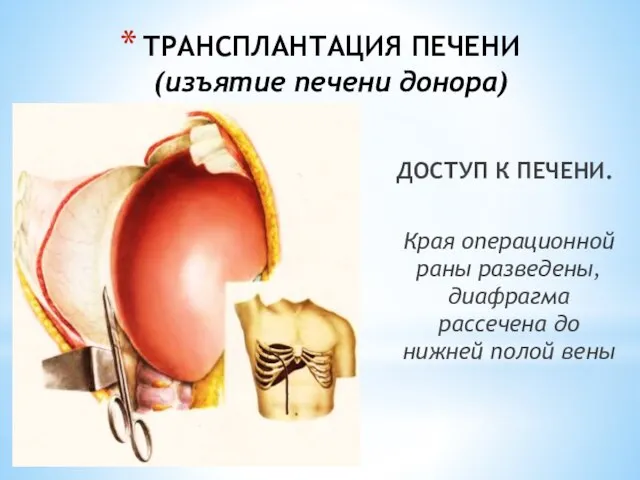
- 142. ТРАНСПЛАНТАЦИЯ ПЕЧЕНИ (изъятие печени донора) ДОСТУП К ПЕЧЕНИ. Края операционной раны разведены, диафрагма рассечена до нижней
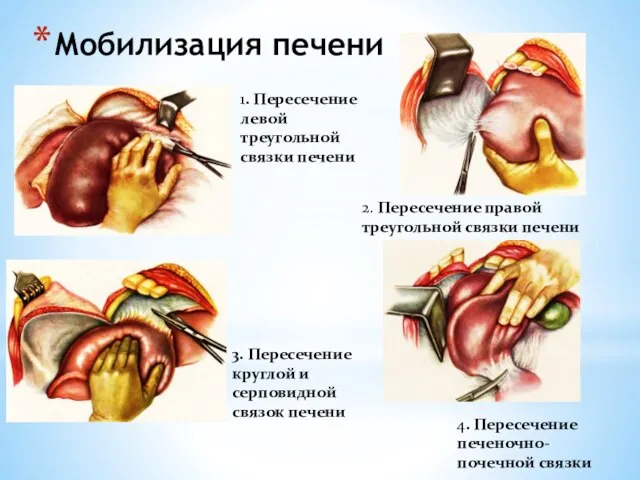
- 143. Мобилизация печени 1. Пересечение левой треугольной связки печени 2. Пересечение правой треугольной связки печени 3. Пересечение
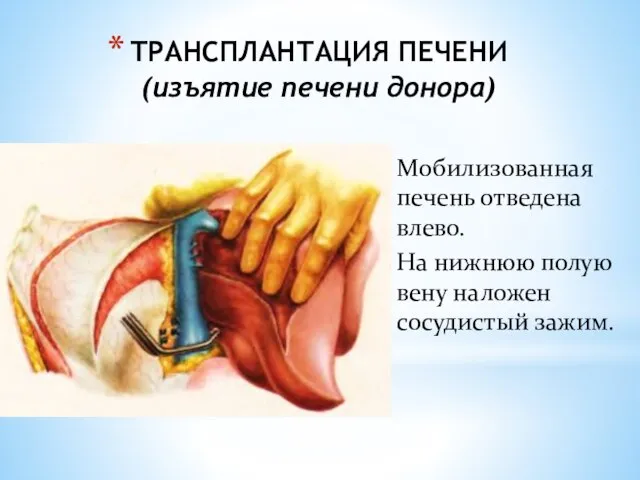
- 144. ТРАНСПЛАНТАЦИЯ ПЕЧЕНИ (изъятие печени донора) Мобилизованная печень отведена влево. На нижнюю полую вену наложен сосудистый зажим.
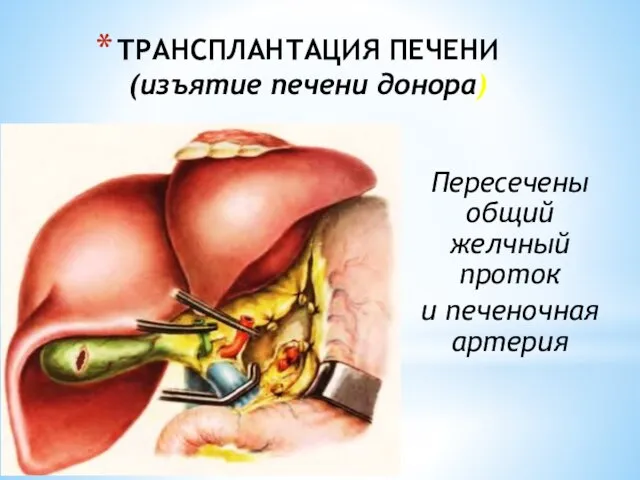
- 145. ТРАНСПЛАНТАЦИЯ ПЕЧЕНИ (изъятие печени донора) Пересечены общий желчный проток и печеночная артерия
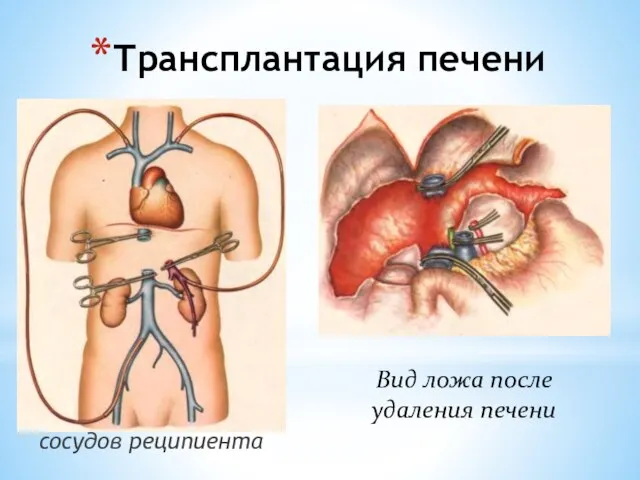
- 146. Трансплантация печени Схема шунтирования сосудов реципиента Вид ложа после удаления печени
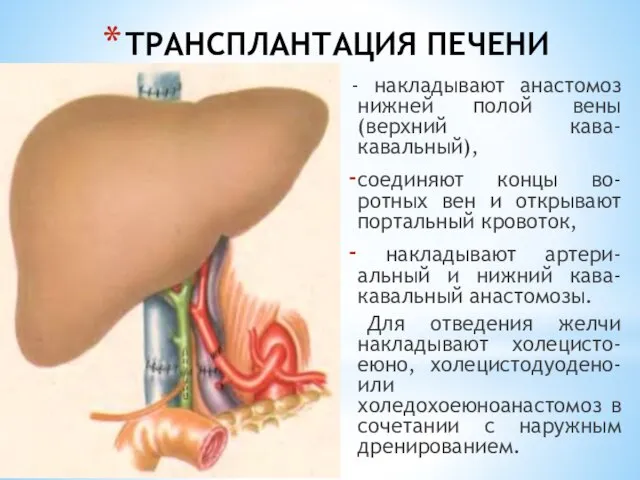
- 147. ТРАНСПЛАНТАЦИЯ ПЕЧЕНИ - накладывают анастомоз нижней полой вены (верхний кава-кавальный), соединяют концы во-ротных вен и открывают
- 148. Гетеротопическая трансплантация печени Гетеротопическую трансплантацию печени вначале производили путем сшивания воротной вены и печеночной артерии донора
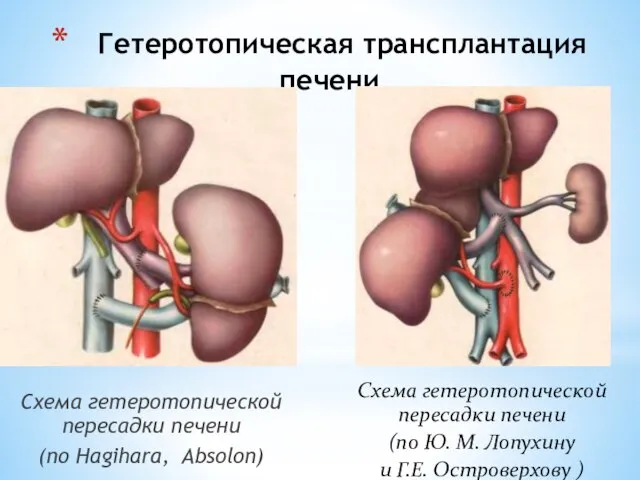
- 149. Гетеротопическая трансплантация печени Схема гетеротопической пересадки печени (по Hagihara, Absolon) Схема гетеротопической пересадки печени (по Ю.
- 150. ИСКУССТВЕННАЯ ПЕЧЕНЬ Создание экстракорпоральной “вспомогательной печени” необходимо в трансплантологии для лечения острой печеночной недостаточности, являющейся причиной
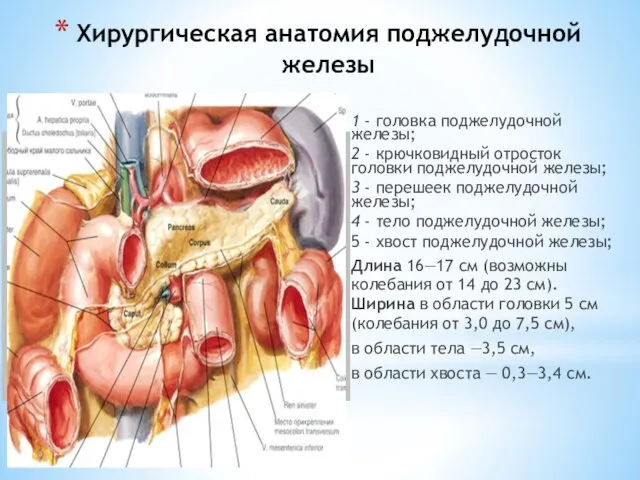
- 151. Хирургическая анатомия поджелудочной железы 1 - головка поджелудочной железы; 2 - крючковидный отросток головки поджелудочной железы;
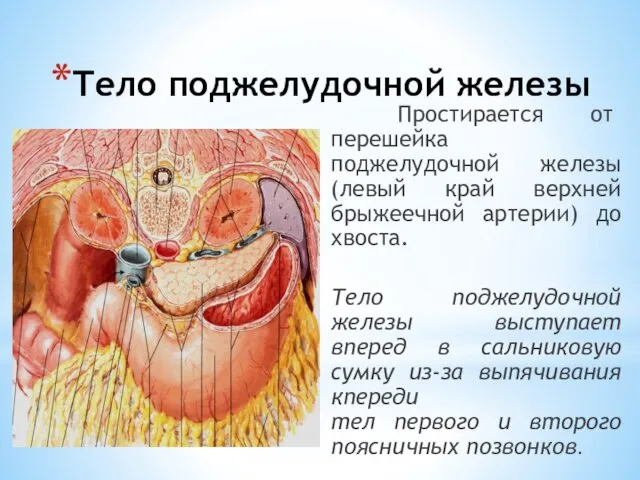
- 152. Тело поджелудочной железы Простирается от перешейка поджелудочной железы (левый край верхней брыжеечной артерии) до хвоста. Тело
- 153. ХВОСТ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Граница между телом и хвостом условная, среди сегментов поджелудочной железы. Это самый узкий
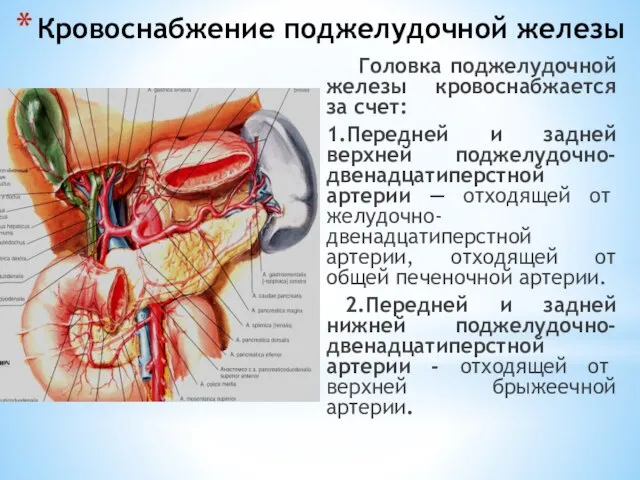
- 154. Кровоснабжение поджелудочной железы Головка поджелудочной железы кровоснабжается за счет: 1.Передней и задней верхней поджелудочно-двенадцатиперстной артерии —
- 155. Вены панкреатодуоденальной зоны Отток крови из поджелудочной железы в воротную вену происходит по собственным венам головки
- 156. Протоковая система Pancreas (ductus pancreaticus, Вирсунгов проток) Ductus pancreaticus, формируется путем слияния дольковых протоков располагается на
- 157. ПРОТОКОВАЯ СИСТЕМА PANCREAS (ductus pancreaticus accessorius) Добавочный проток поджелудочной железы, ductus pancreaticus accessorius, располагается в верхнепередних
- 158. показано тогда, когда киста быстро растет и существует угроза ее прорыва в брюшную полость. До тех
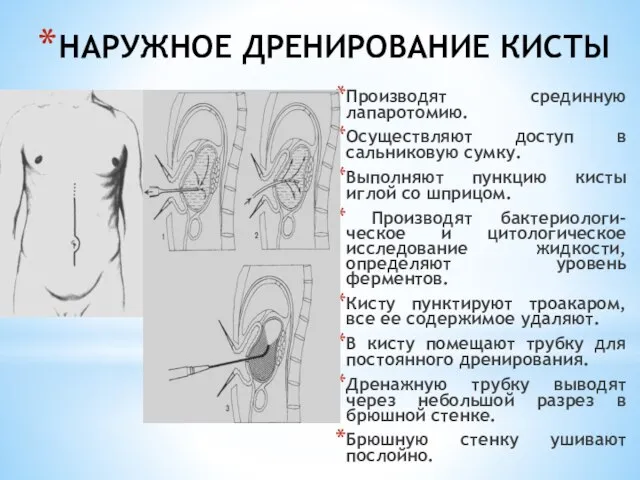
- 159. НАРУЖНОЕ ДРЕНИРОВАНИЕ КИСТЫ Производят срединную лапаротомию. Осуществляют доступ в сальниковую сумку. Выполняют пункцию кисты иглой со
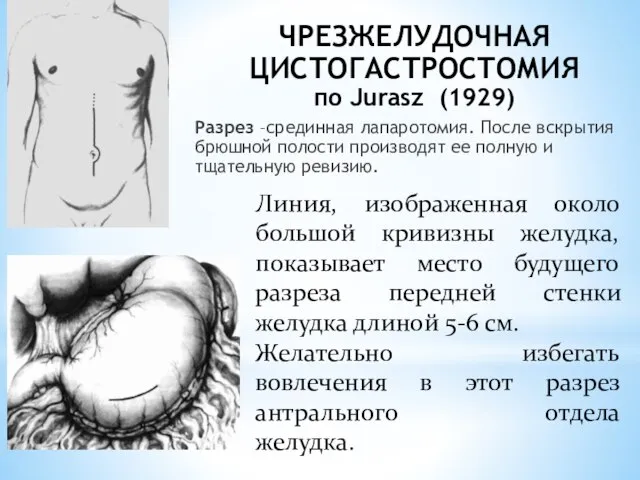
- 160. ЧРЕЗЖЕЛУДОЧНАЯ ЦИСТОГАСТРОСТОМИЯ по Jurasz (1929) Разрез –срединная лапаротомия. После вскрытия брюшной полости производят ее полную и
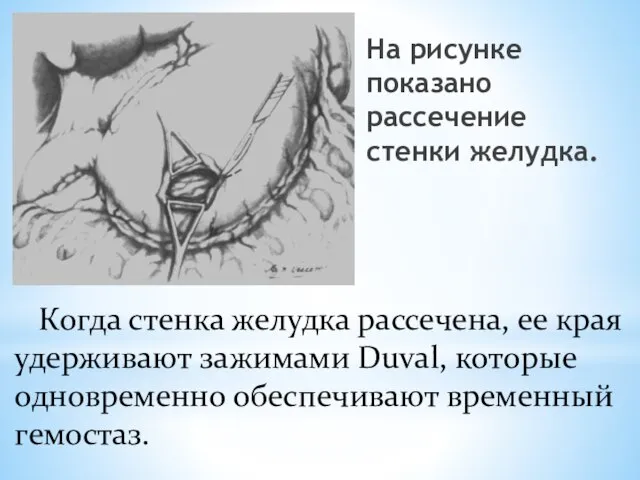
- 161. На рисунке показано рассечение стенки желудка. Когда стенка желудка рассечена, ее края удерживают зажимами Duval, которые
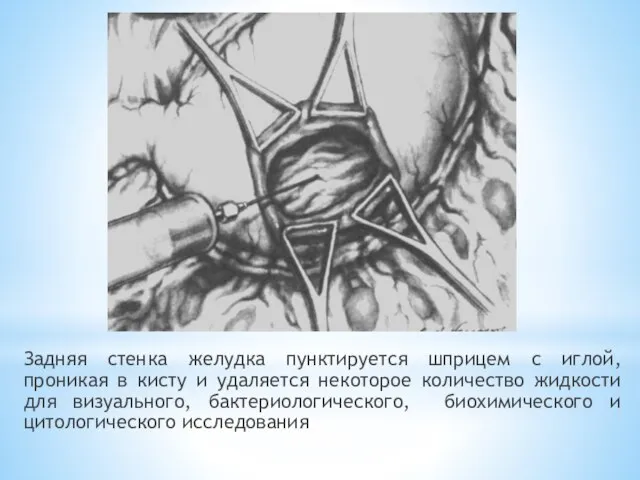
- 162. Задняя стенка желудка пунктируется шприцем с иглой, проникая в кисту и удаляется некоторое количество жидкости для
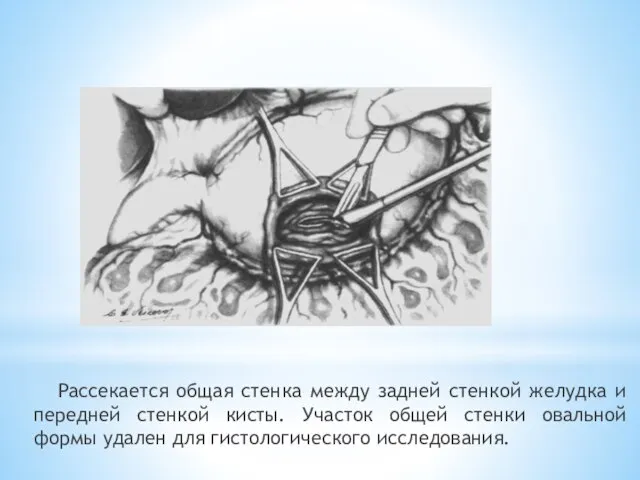
- 163. Рассекается общая стенка между задней стенкой желудка и передней стенкой кисты. Участок общей стенки овальной формы
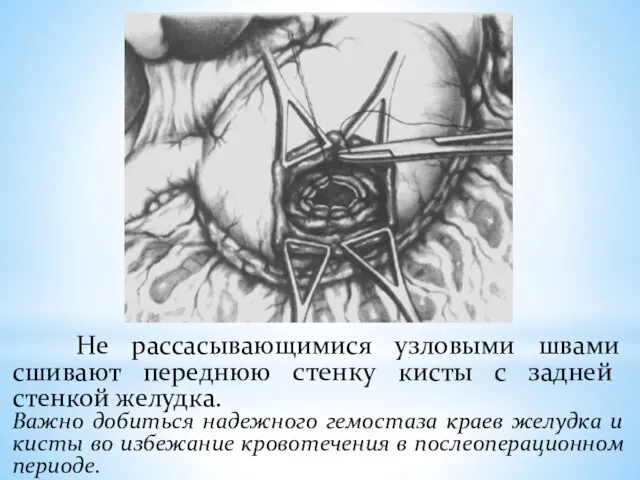
- 164. Не рассасывающимися узловыми швами сшивают переднюю стенку кисты с задней стенкой желудка. Важно добиться надежного гемостаза
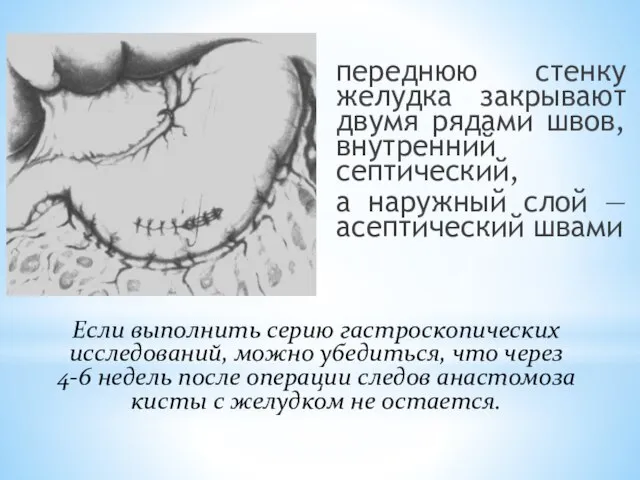
- 165. переднюю стенку желудка закрывают двумя рядами швов, внутренний септический, а наружный слой — асептический швами Если
- 166. Цистодуоденостомия показана при псевдокистах головки поджелудочной железы, прочно сращенных с внутренней стенкой двенадцатиперстной кишки в нисходящей
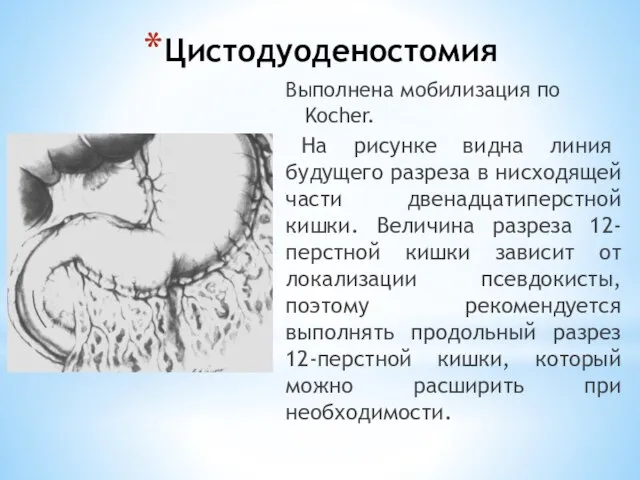
- 167. Цистодуоденостомия Выполнена мобилизация по Kocher. На рисунке видна линия будущего разреза в нисходящей части двенадцатиперстной кишки.
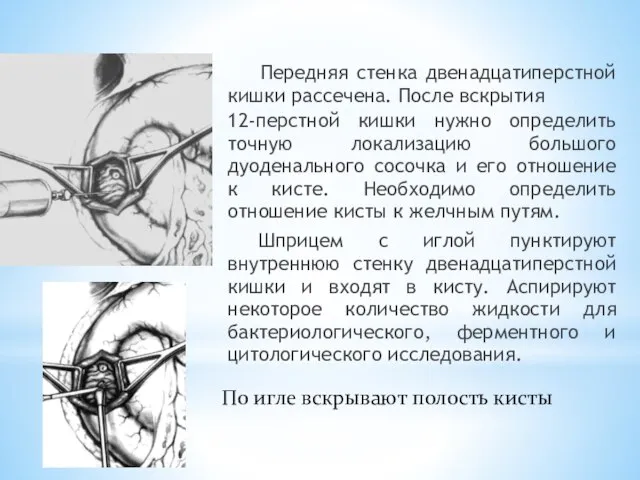
- 168. Передняя стенка двенадцатиперстной кишки рассечена. После вскрытия 12-перстной кишки нужно определить точную локализацию большого дуоденального сосочка
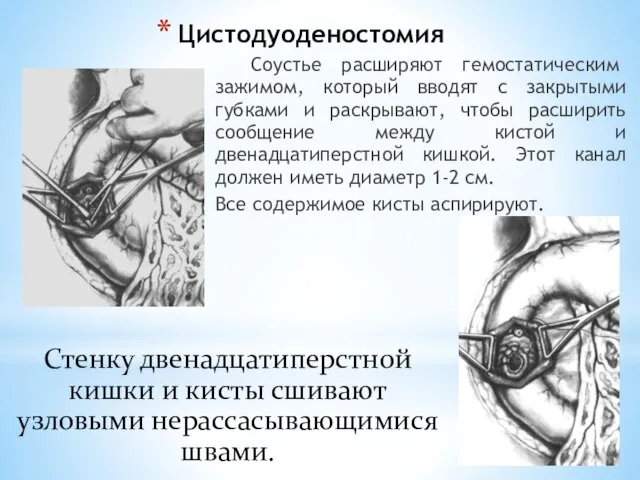
- 169. Цистодуоденостомия Соустье расширяют гемостатическим зажимом, который вводят с закрытыми губками и раскрывают, чтобы расширить сообщение между
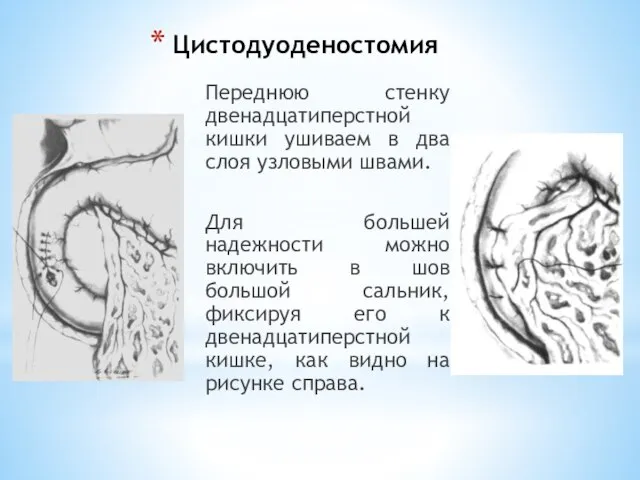
- 170. Цистодуоденостомия Переднюю стенку двенадцатиперстной кишки ушиваем в два слоя узловыми швами. Для большей надежности можно включить
- 171. Хирургия хронического панкреатита Для лечения тяжелого хронического панкреатита, сопровождающегося постоянными сильными болями, было предложено несколько хирургических
- 172. Показания к той или иной операции зависят от размера протока поджелудочной железы и состоя- ния ее
- 173. Важнейшим исследованием для определения диаметра панкреатического протока является ретроградная эндоскопическая холангиопанкреатография. Если она не была выполнена
- 174. «цепочки озер» Для определения диаметра панкреатического протока используется ретроградная эндоскопическая холангиопанкреатография. Если она не была выполнена
- 175. ПРОДОЛЬНАЯ ПАНКРЕАТОЕЮНОСТОМИЯ Когда расширенный проток поджелудочной железы обнаружен, его пунктируют, а затем в месте пункции производят
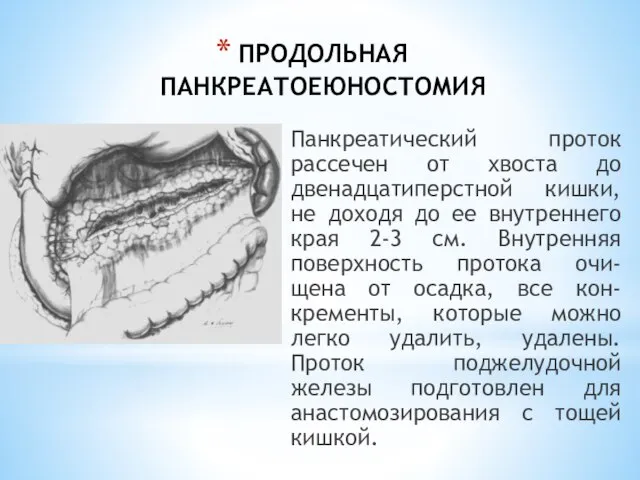
- 176. ПРОДОЛЬНАЯ ПАНКРЕАТОЕЮНОСТОМИЯ Панкреатический проток рассечен от хвоста до двенадцатиперстной кишки, не доходя до ее внутреннего края
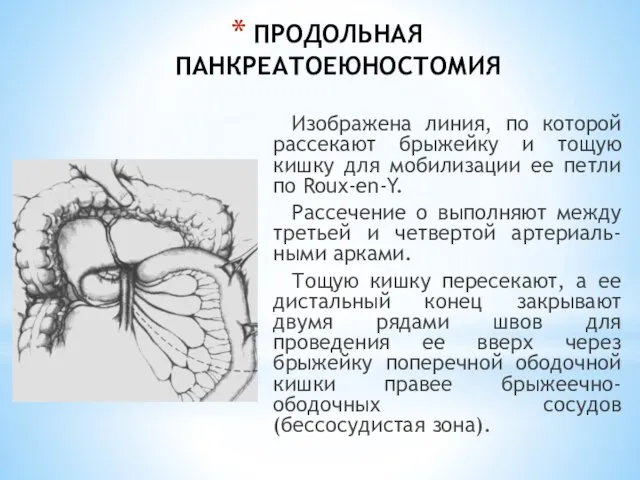
- 177. ПРОДОЛЬНАЯ ПАНКРЕАТОЕЮНОСТОМИЯ Изображена линия, по которой рассекают брыжейку и тощую кишку для мобилизации ее петли по
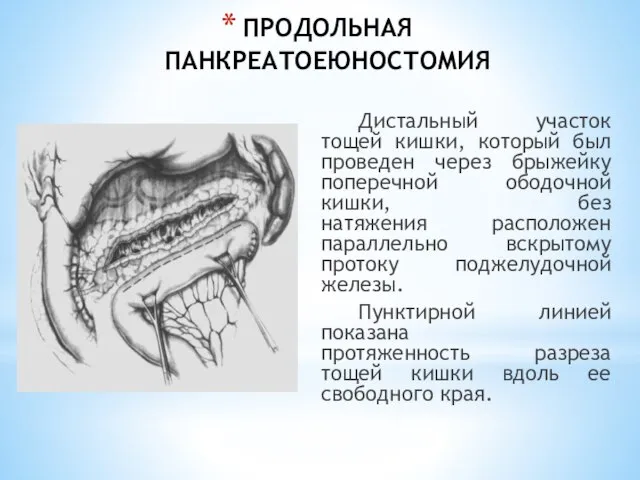
- 178. ПРОДОЛЬНАЯ ПАНКРЕАТОЕЮНОСТОМИЯ Дистальный участок тощей кишки, который был проведен через брыжейку поперечной ободочной кишки, без натяжения
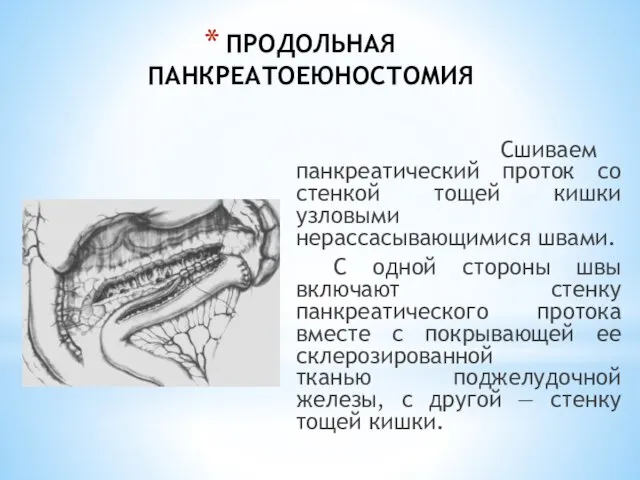
- 179. ПРОДОЛЬНАЯ ПАНКРЕАТОЕЮНОСТОМИЯ Сшиваем панкреатический проток со стенкой тощей кишки узловыми нерассасывающимися швами. С одной стороны швы
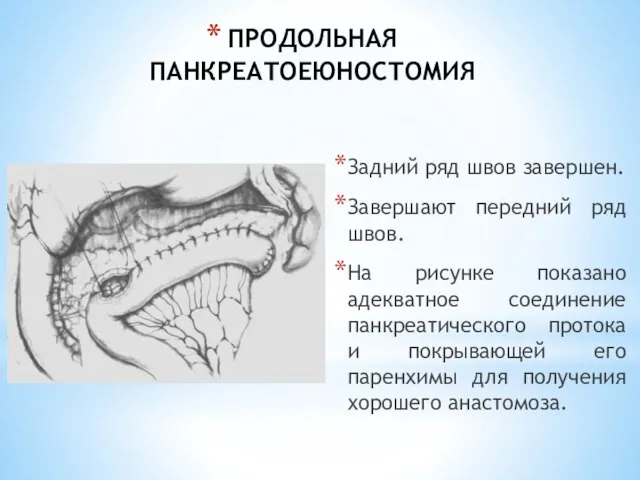
- 180. ПРОДОЛЬНАЯ ПАНКРЕАТОЕЮНОСТОМИЯ Задний ряд швов завершен. Завершают передний ряд швов. На рисунке показано адекватное соединение панкреатического
- 181. ПРОДОЛЬНАЯ ПАНКРЕАТОЕЮНОСТОМИЯ Изображен поперечный разрез панкреатоеюнального анастомоза.
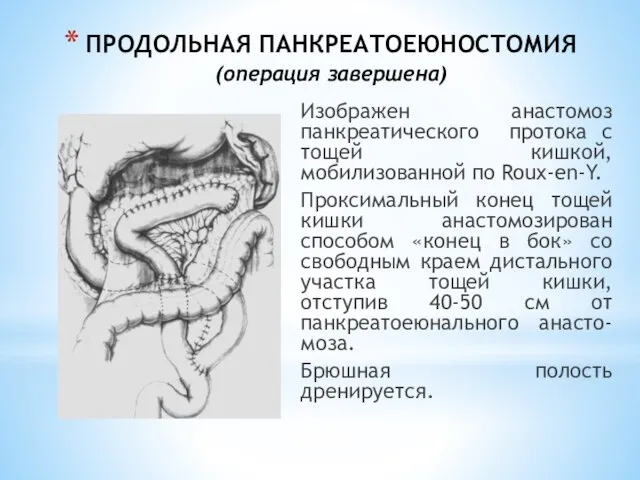
- 182. ПРОДОЛЬНАЯ ПАНКРЕАТОЕЮНОСТОМИЯ (операция завершена) Изображен анастомоз панкреатического протока с тощей кишкой, мобилизованной по Roux-en-Y. Проксимальный конец
- 183. ПАНКРЕАТОДУОДЕНАЛЬНАЯ РЕЗЕКЦИЯ (ПДР) Показания: рак головки поджелудочной железы, преампулярной части общего желчного протока и большого сосочка
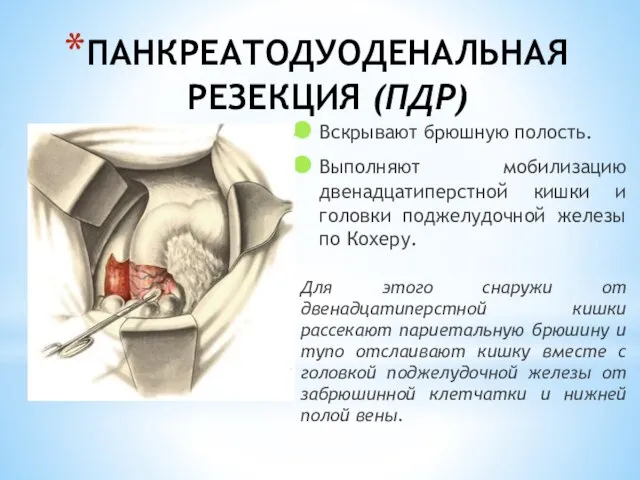
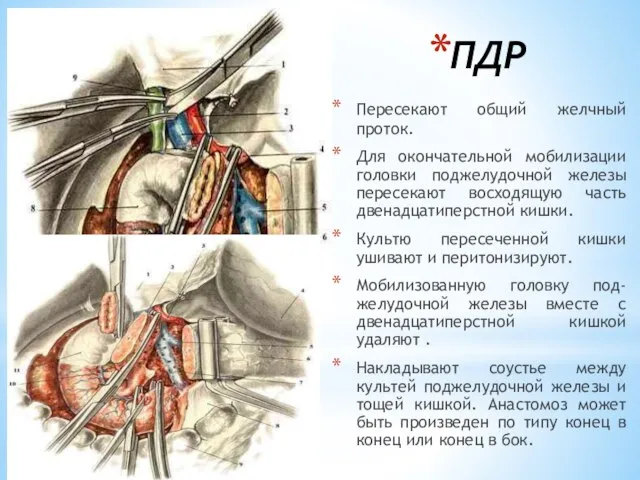
- 184. ПАНКРЕАТОДУОДЕНАЛЬНАЯ РЕЗЕКЦИЯ (ПДР) Вскрывают брюшную полость. Выполняют мобилизацию двенадцатиперстной кишки и головки поджелудочной железы по Кохеру.
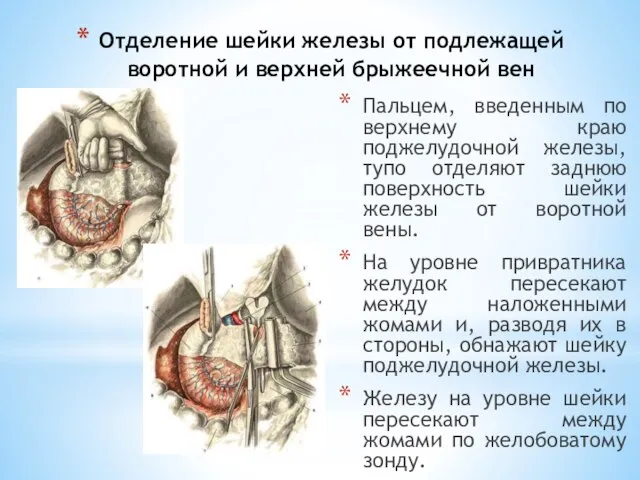
- 185. Отделение шейки железы от подлежащей воротной и верхней брыжеечной вен Пальцем, введенным по верхнему краю поджелудочной
- 186. ПДР Пересекают общий желчный проток. Для окончательной мобилизации головки поджелудочной железы пересекают восходящую часть двенадцатиперстной кишки.
- 187. Подшивание кишки к задней стенке культи железы Наложение анастомоза между культей железы и тонкой кишкой по
- 188. Подшивание кишки к задней стенке культи железы Подшивание передней губы разреза кишки к наружному краю культи
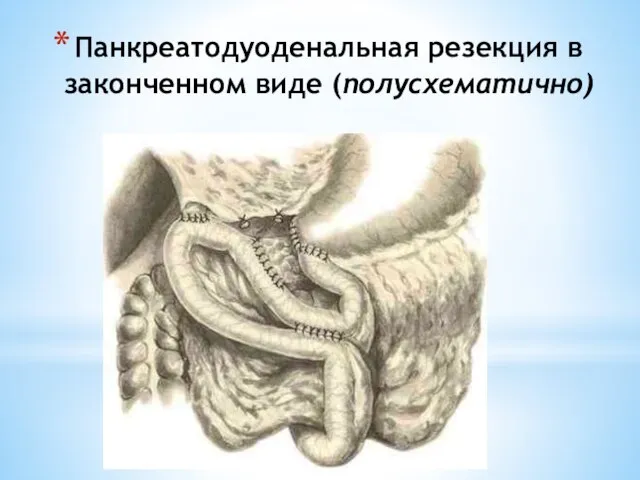
- 189. Панкреатодуоденальная резекция в законченном виде (полусхематично)
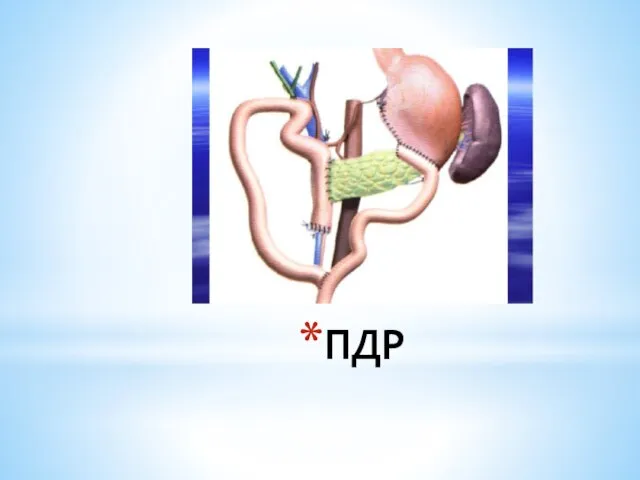
- 190. ПДР
- 191. Пересадка поджелудочной железы Первая пересадка поджелудочной железы осуществлена Келли в 1966 году, а в СССР –
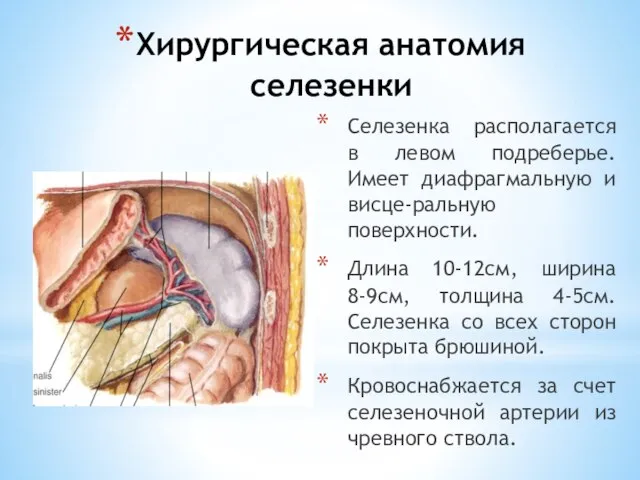
- 192. Хирургическая анатомия селезенки Селезенка располагается в левом подреберье. Имеет диафрагмальную и висце-ральную поверхности. Длина 10-12см, ширина
- 193. Спленэктомия при разрыве селезенки Доступ— верхняя срединная лапаротомия или косой лапаротомный разрез в левом подреберье параллельно
- 194. Аутотрансплантация (имплантация) ткани селезенки ПОКАЗАНИЯ: профилактика иммунодефицитных состояний. Для достижения клинического эффекта необходимо имплантировать не менее
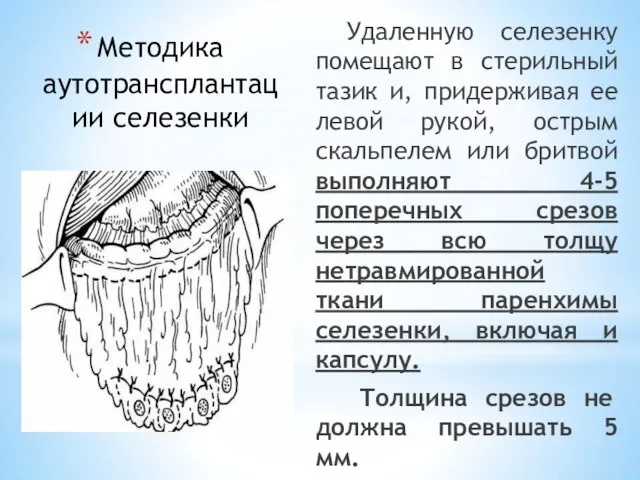
- 195. Методика аутотрансплантации селезенки Удаленную селезенку помещают в стерильный тазик и, придерживая ее левой рукой, острым скальпелем
- 196. Методика аутотрансплантации селезенки Полученные 4-5 фрагментов, имеющих размеры 4x4x0,15 см, помещают по периметру большого сальника, отступая
- 197. Операции на толстой кишке отличаются от операций на тонкой кишке рядом особенностей: -тонкость и нежность стенки;
- 198. Вместо двухрядного, на толстой кишке применяют трехрядный шов: - один внутренний (сквозной, грязный), - 2 серозно-мышечных
- 199. При наложении концевых анастомозов (т.е. «конец в конец») на толстой кишке иногда возникают краевые некрозы и
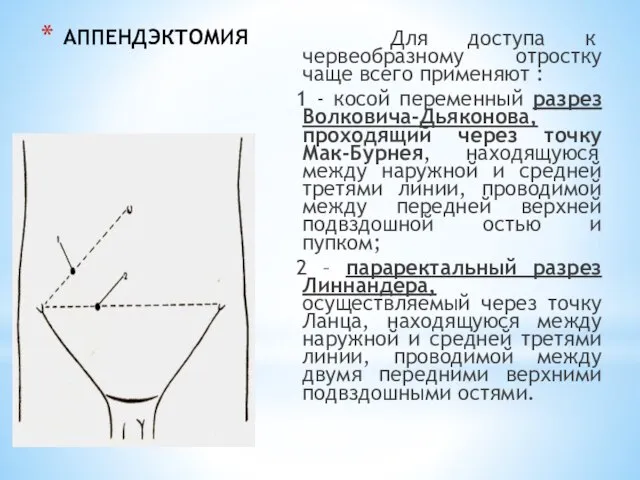
- 200. АППЕНДЭКТОМИЯ Для доступа к червеобразному отростку чаще всего применяют : 1 - косой переменный разрез Волковича-Дьяконова,
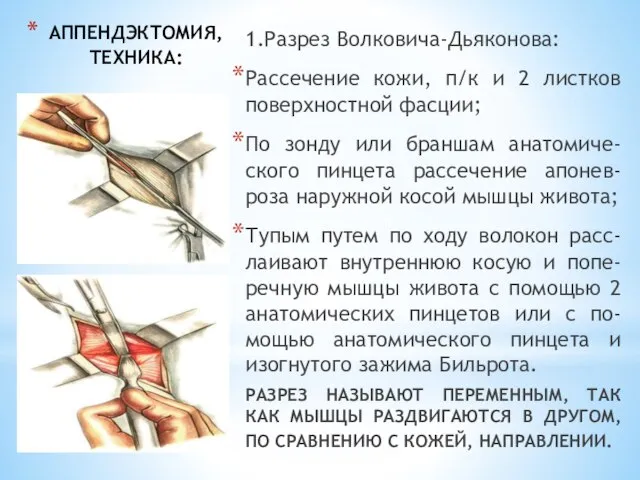
- 201. АППЕНДЭКТОМИЯ, ТЕХНИКА: 1.Разрез Волковича-Дьяконова: Рассечение кожи, п/к и 2 листков поверхностной фасции; По зонду или браншам
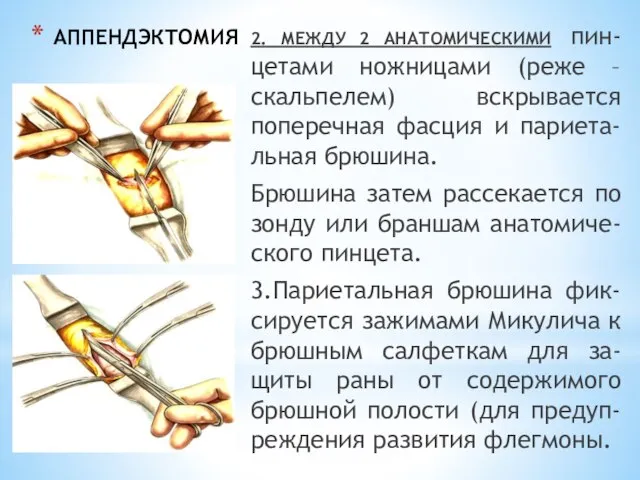
- 202. АППЕНДЭКТОМИЯ 2. МЕЖДУ 2 АНАТОМИЧЕСКИМИ пин-цетами ножницами (реже – скальпелем) вскрывается поперечная фасция и париета-льная брюшина.
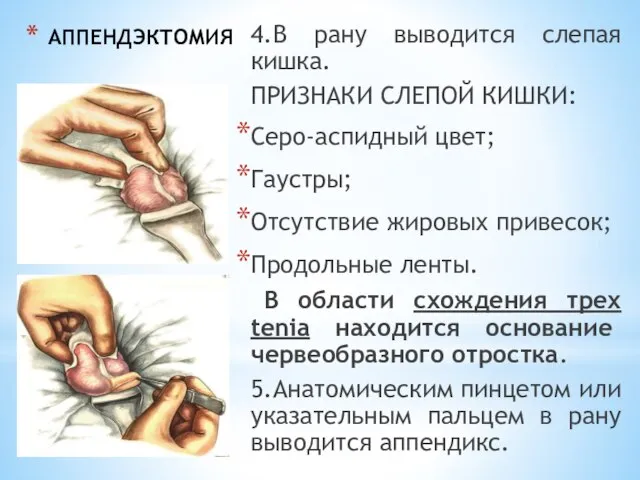
- 203. АППЕНДЭКТОМИЯ 4.В рану выводится слепая кишка. ПРИЗНАКИ СЛЕПОЙ КИШКИ: Серо-аспидный цвет; Гаустры; Отсутствие жировых привесок; Продольные
- 204. АППЕНДЭКТОМИЯ 6. На брыжейку отростка в области его верхушки накладывают зажим Кохера для фиксации аппендикса. 7.Для
- 205. АППЕНДЭКТОМИЯ 9.На основание отростка нак-ладывают зажим Кохера, кото-рый снимают, по образован-ной странгуляционной боро-зде завязывают кетготовую лигатуру.
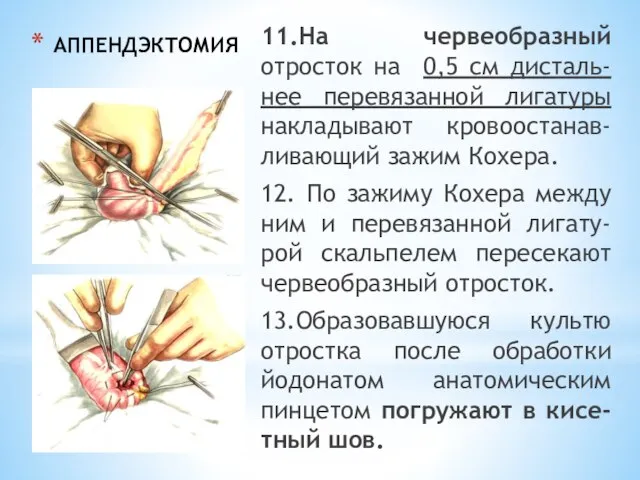
- 206. АППЕНДЭКТОМИЯ 11.На червеобразный отросток на 0,5 см дисталь-нее перевязанной лигатуры накладывают кровоостанав-ливающий зажим Кохера. 12. По
- 207. АППЕНДЭКТОМИЯ 14.Поверх кисетного шва после погружения в него культи отростка на купол слепой кишки накладывают серозно-мышечный
- 208. АППЕНДЭКТОМИЯ 15.Тщательно осушают брюшную полость от выпота (пра-вую подвздошную ямку, правый боковой канал, подпече-ночное пространство ,
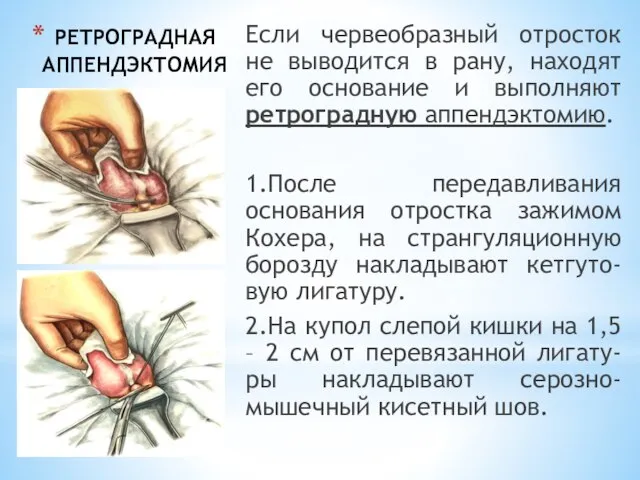
- 209. РЕТРОГРАДНАЯ АППЕНДЭКТОМИЯ Если червеобразный отросток не выводится в рану, находят его основание и выполняют ретроградную аппендэктомию.
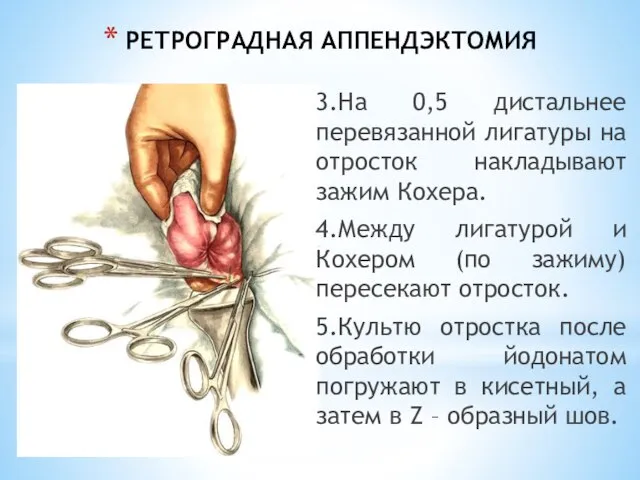
- 210. РЕТРОГРАДНАЯ АППЕНДЭКТОМИЯ 3.На 0,5 дистальнее перевязанной лигатуры на отросток накладывают зажим Кохера. 4.Между лигатурой и Кохером
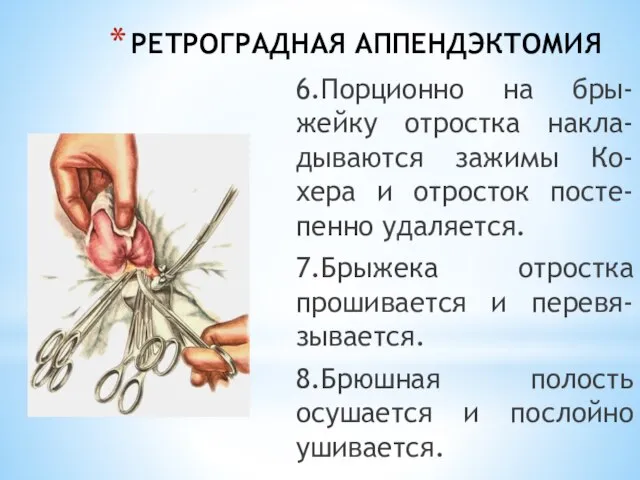
- 211. РЕТРОГРАДНАЯ АППЕНДЭКТОМИЯ 6.Порционно на бры-жейку отростка накла-дываются зажимы Ко-хера и отросток посте-пенно удаляется. 7.Брыжека отростка прошивается
- 212. РЕТРОЦЕКАЛЬНОЕ РАСПОЛОЖЕНИЕ ОТРОСТКА Вскрывается брюшина вдоль colon ascendens. Отросток выделяется из спаек. Выполняется аппендэктомия.
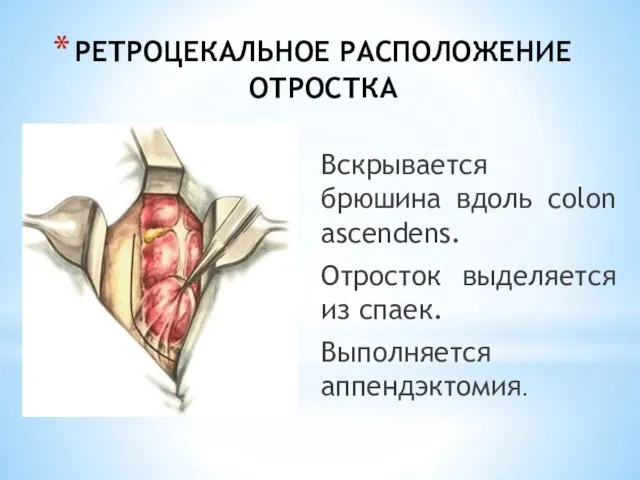
- 213. АППЕНДЭКТОМИЯ
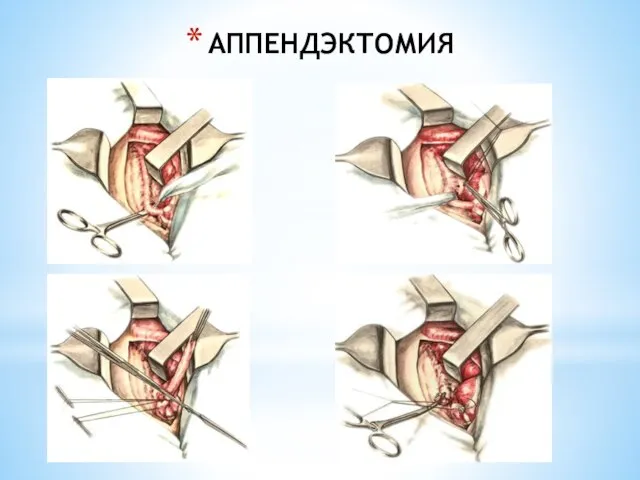
- 214. АППЕНДЭКТОМИЯ Париетальная брюшина ушивается кетгутом. Брюшная полость тщательно осушается. При несоответствии клиники и макроскопических изменений червеобразного
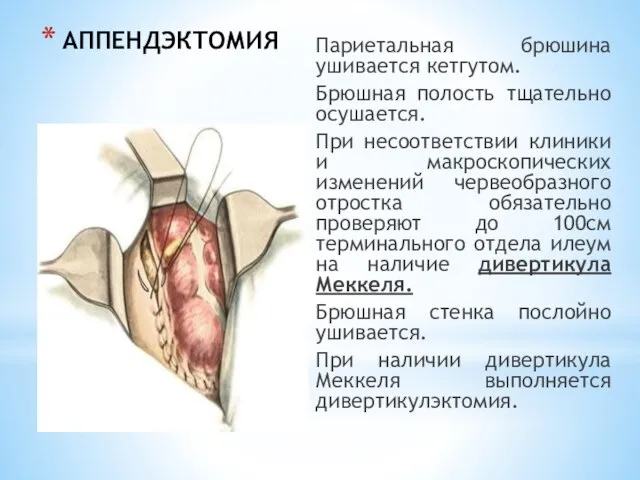
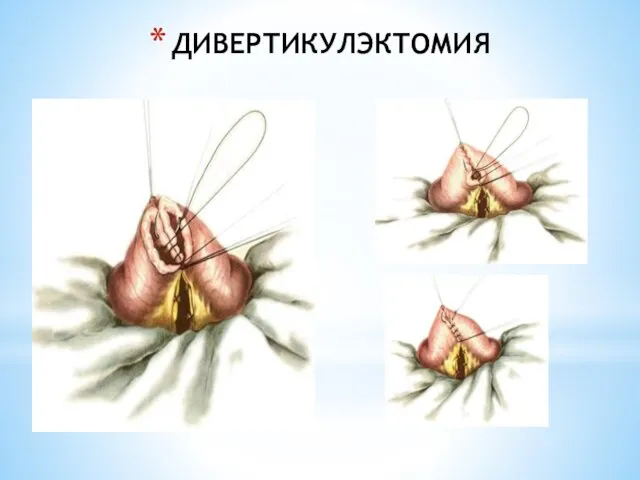
- 215. Дивертикулэктомия При наличии МД выполняют операцию – дивертикулэктомию. При узком основании МД (менее 1 см) выполняют
- 216. ДИВЕРТИКУЛЭКТОМИЯ
- 217. При травмах прямой кишки и при опухолях ее накладывают противоестественный задний проход. Одним из способов создания
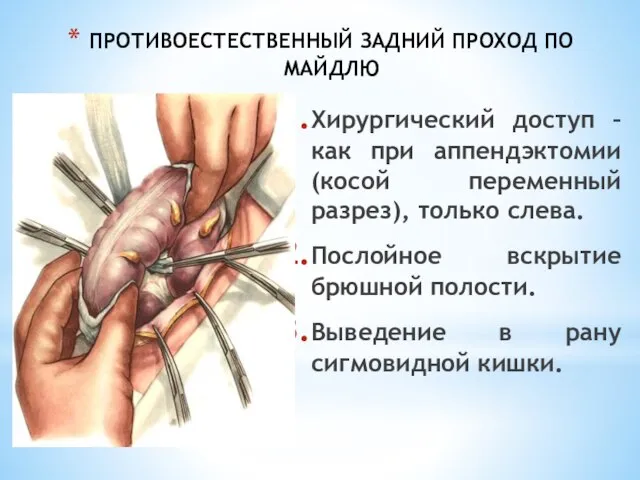
- 218. ПРОТИВОЕСТЕСТВЕННЫЙ ЗАДНИЙ ПРОХОД ПО МАЙДЛЮ Хирургический доступ – как при аппендэктомии (косой переменный разрез), только слева.
- 219. ПРОТИВОЕСТЕСТВЕННЫЙ ЗАДНИЙ ПРОХОД ПО МАЙДЛЮ 4.Сшивание париета-льной брюшины с кожей, для защиты раны (мышц и подкожной
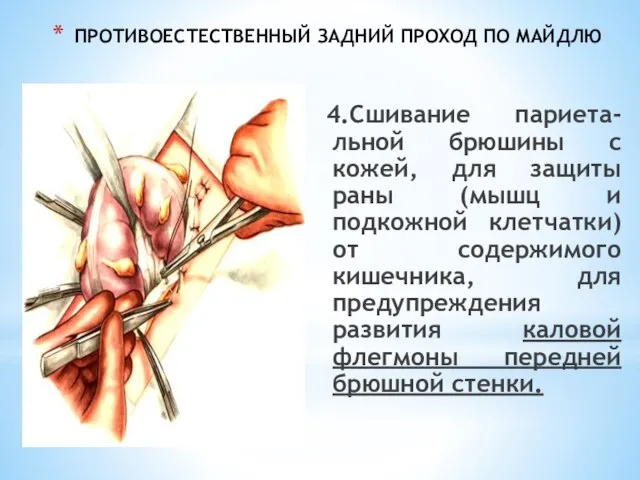
- 220. ПРОТИВОЕСТЕСТВЕННЫЙ ЗАДНИЙ ПРОХОД ПО МАЙДЛЮ 5.Создание «шпоры» - сшивание приводя-щей и отводящей «колен» петли сигмовидной кишки
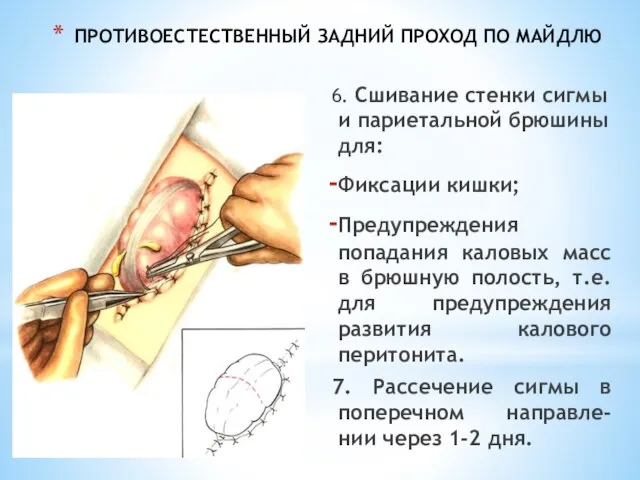
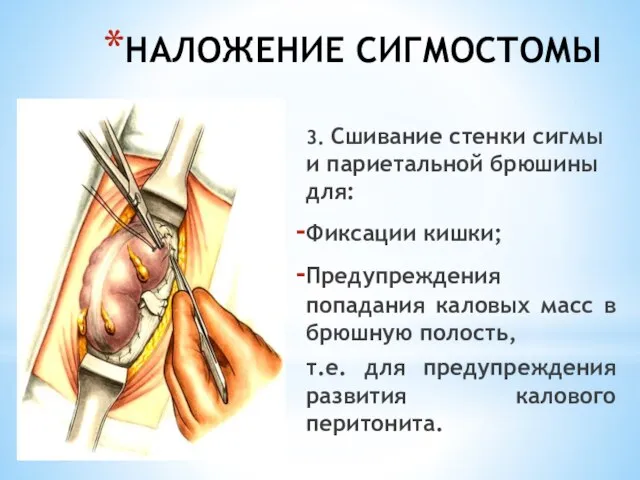
- 221. ПРОТИВОЕСТЕСТВЕННЫЙ ЗАДНИЙ ПРОХОД ПО МАЙДЛЮ 6. Сшивание стенки сигмы и париетальной брюшины для: Фиксации кишки; Предупреждения
- 222. Для разгрузки кишечника при кишеч-ной непроходимости накладывают кишечные свищи. Такой свищ можно накладывать на слепую (цекостома)
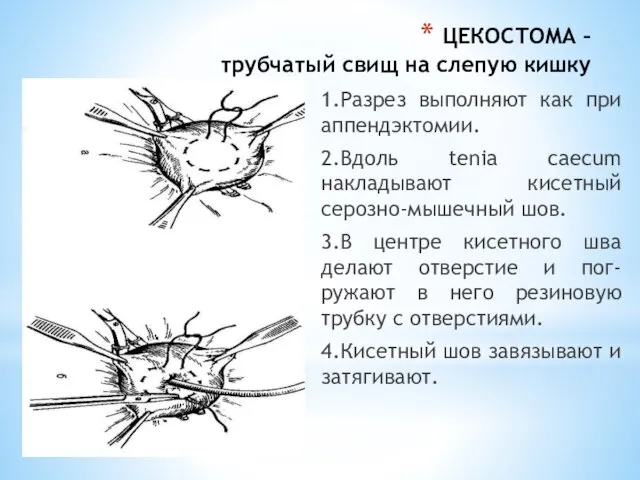
- 223. ЦЕКОСТОМА – трубчатый свищ на слепую кишку 1.Разрез выполняют как при аппендэктомии. 2.Вдоль tenia caecum накладывают
- 224. ЦЕКОСТОМА – трубчатый свищ на слепую кишку 5.Резиновую трубку укла-дывают и погружают ее отдельными узловыми швами
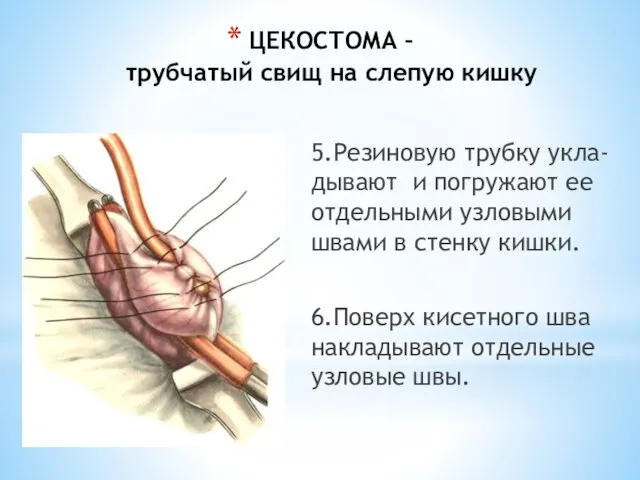
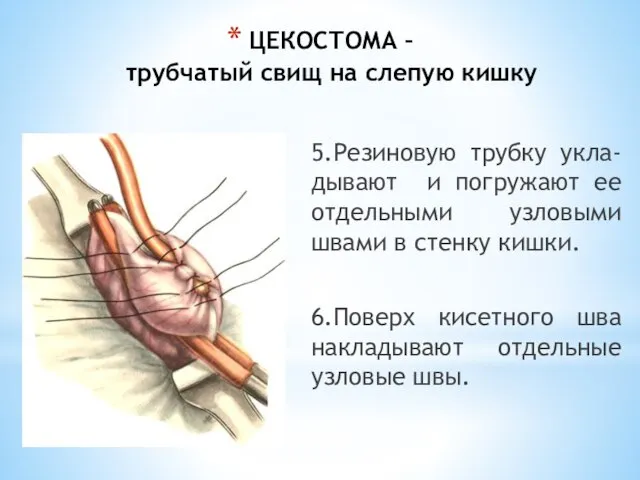
- 225. ЦЕКОСТОМА – трубчатый свищ на слепую кишку 5.Резиновую трубку укла-дывают и погружают ее отдельными узловыми швами
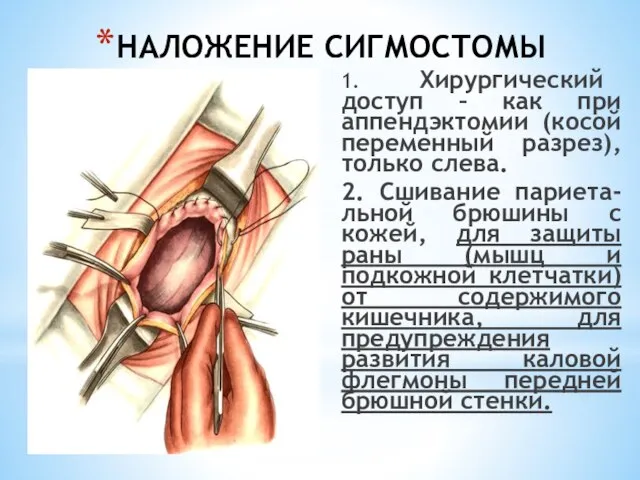
- 226. НАЛОЖЕНИЕ СИГМОСТОМЫ 1. Хирургический доступ – как при аппендэктомии (косой переменный разрез), только слева. 2. Сшивание
- 227. НАЛОЖЕНИЕ СИГМОСТОМЫ 3. Сшивание стенки сигмы и париетальной брюшины для: Фиксации кишки; Предупреждения попадания каловых масс
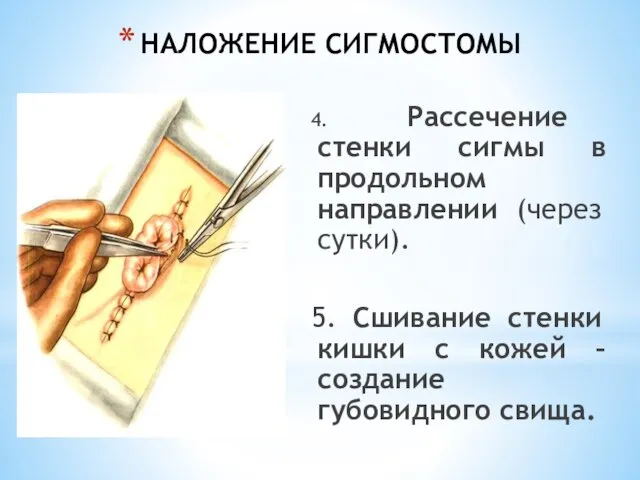
- 228. НАЛОЖЕНИЕ СИГМОСТОМЫ 4. Рассечение стенки сигмы в продольном направлении (через сутки). 5. Сшивание стенки кишки с
- 229. В последние годы, в связи с увеличением количества опухолей толстой кишки достаточно часто выполняют операцию гемиколэктомию.
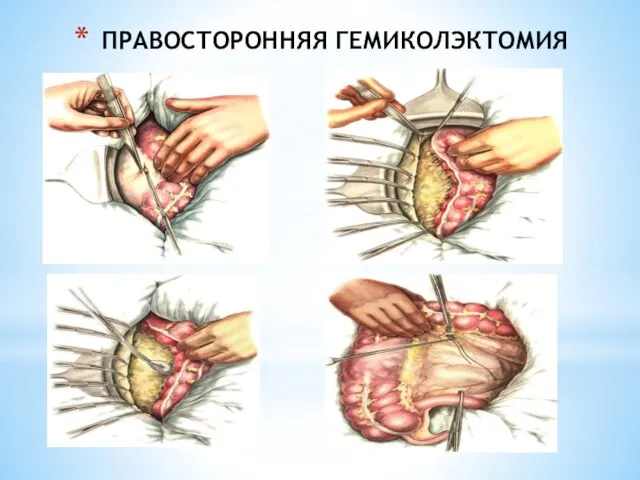
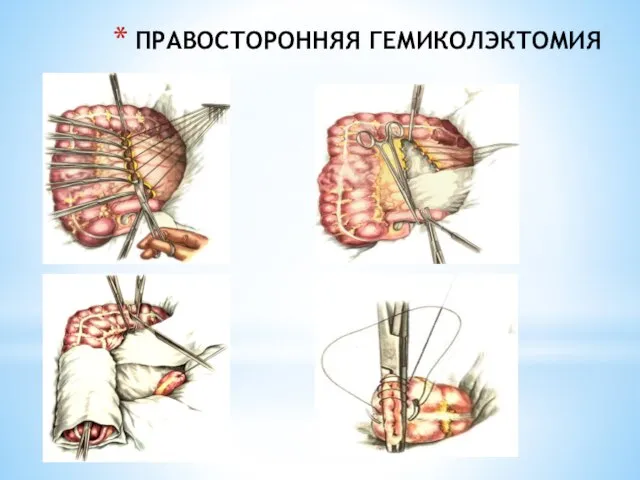
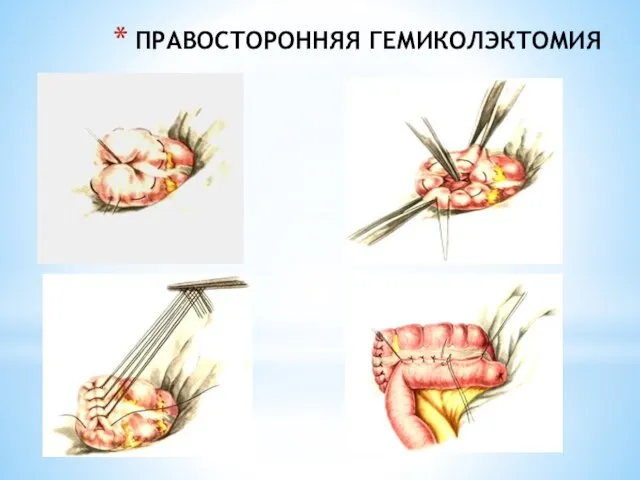
- 230. ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ
- 231. ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ
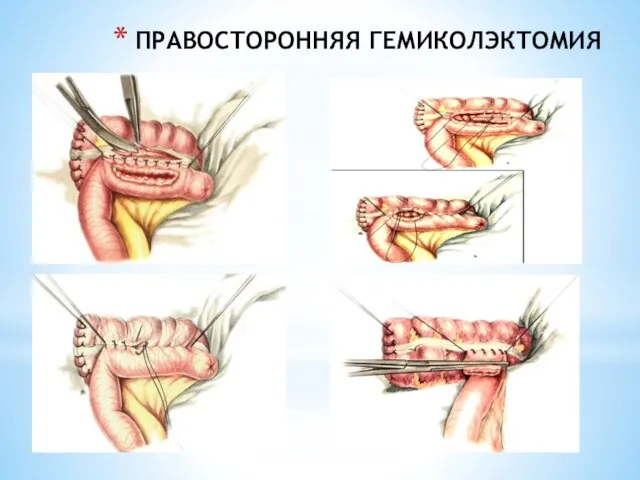
- 232. ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ
- 233. ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ
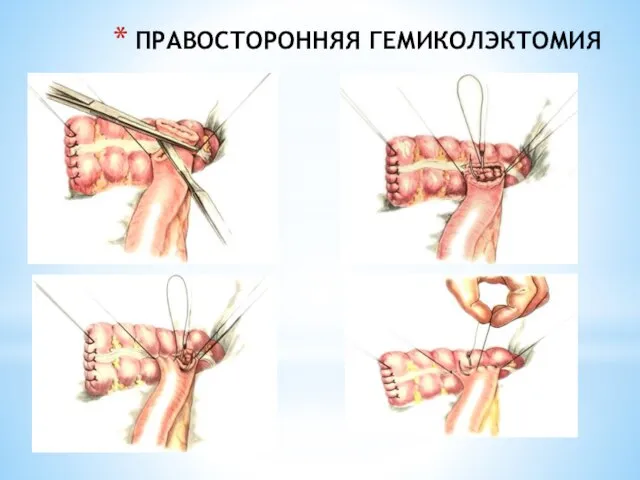
- 234. ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ
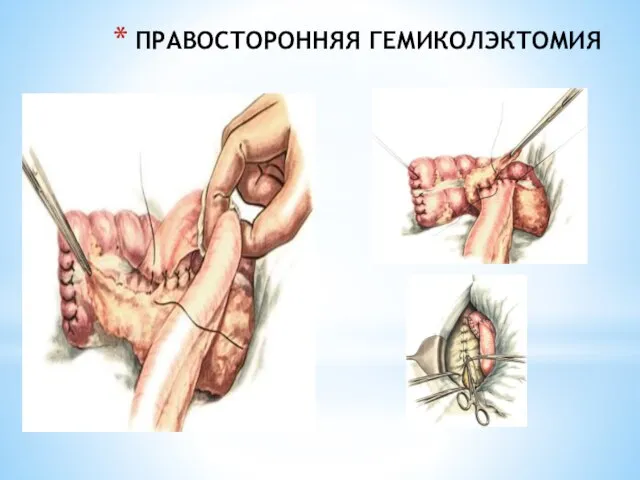
- 235. ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ
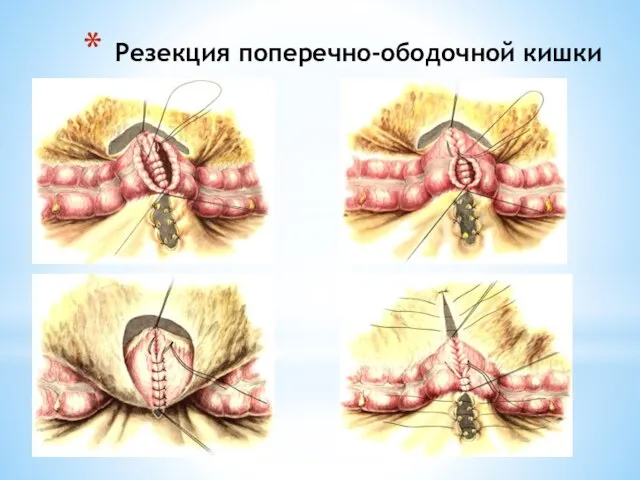
- 236. Резекция поперечно-ободочной кишки
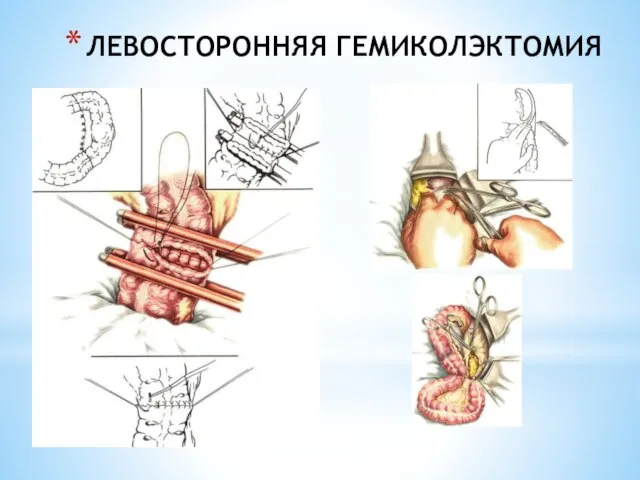
- 237. ЛЕВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ
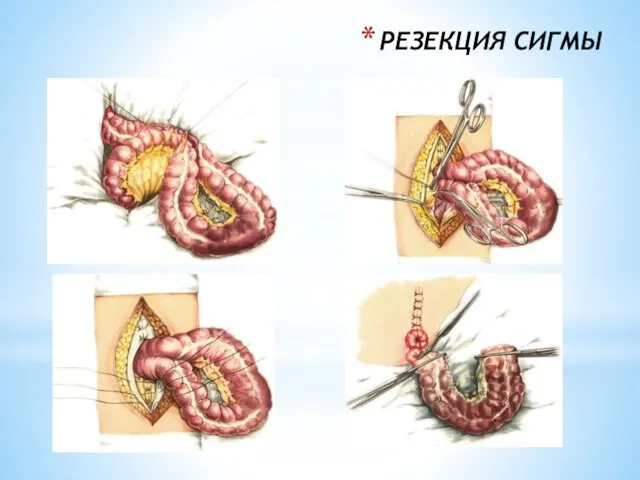
- 238. РЕЗЕКЦИЯ СИГМЫ
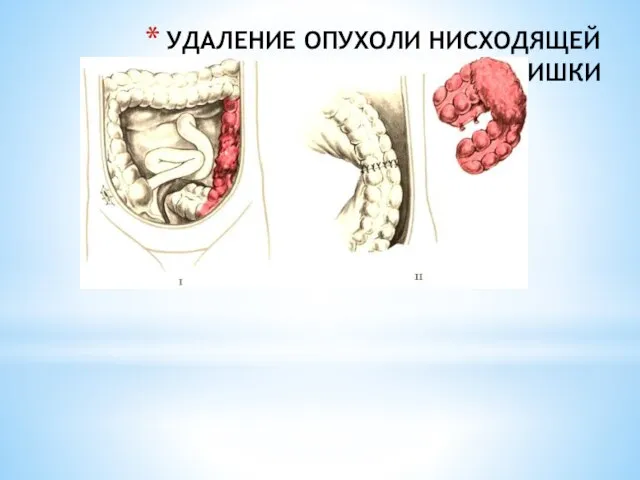
- 239. УДАЛЕНИЕ ОПУХОЛИ НИСХОДЯЩЕЙ ОБОДОЧНОЙ КИШКИ
- 240. Хирургическое лечение на поздних стадиях рака прямой кишки заключается в применении паллиативных, а в остальных случаях,
- 241. Резекция прямой кишки Среди радикальных операций чаще других применяют резекцию прямой кишки (внутри- или вне- брюшинную),
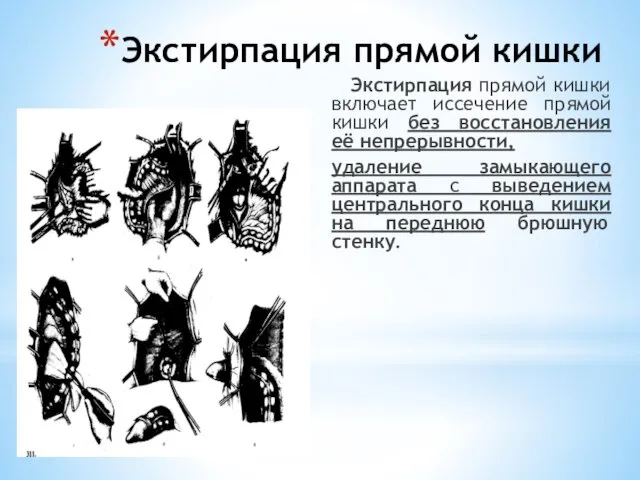
- 242. Экстирпация прямой кишки Экстирпация прямой кишки включает иссечение прямой кишки без восстановления её непрерывности, удаление замыкающего
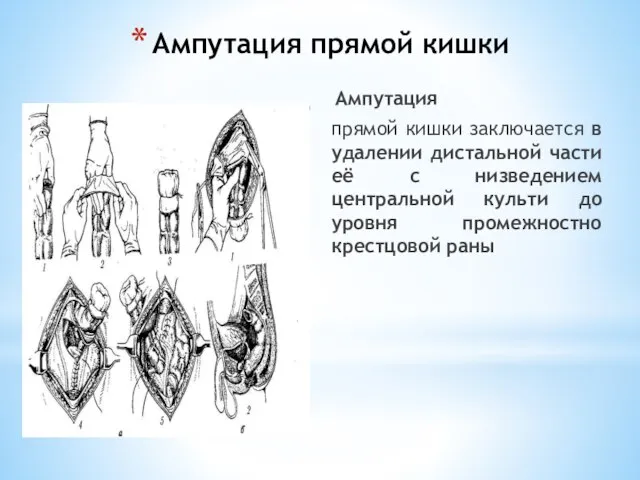
- 243. Ампутация прямой кишки Ампутация прямой кишки заключается в удалении дистальной части её с низведением центральной культи
- 245. Скачать презентацию




















































































 Корь
Корь Понятие об эпидемическом процессе Часть 1
Понятие об эпидемическом процессе Часть 1 Оценка пропорциональности развития ребенка. Расчет прибавки и массы детей
Оценка пропорциональности развития ребенка. Расчет прибавки и массы детей Симпатолитики
Симпатолитики Заболевания опорно-двигательной системы. Нарушения осанки
Заболевания опорно-двигательной системы. Нарушения осанки Дезагреганты. Показания к проведению антиагрегантной терапии
Дезагреганты. Показания к проведению антиагрегантной терапии Лучевая семиотика при заболеваниях зубочелюстной системы. 2 часть
Лучевая семиотика при заболеваниях зубочелюстной системы. 2 часть Лептоспироз. Классификация
Лептоспироз. Классификация Респираторная физиология с позиций респираторной поддержки
Респираторная физиология с позиций респираторной поддержки Уровень стоматологической санитарной культуры коренных малочисленных народов ЯНАО
Уровень стоматологической санитарной культуры коренных малочисленных народов ЯНАО Тәуелсіз сарапшылар
Тәуелсіз сарапшылар Организационное собрание секции Акушерство и гинекология НОМУС УГМУ
Организационное собрание секции Акушерство и гинекология НОМУС УГМУ Жизнь современного ребенка. Интенсивный рост. Школьные нагрузки. Стрессы
Жизнь современного ребенка. Интенсивный рост. Школьные нагрузки. Стрессы Ход операции - одноэтапная лапароскопическая орхипексия
Ход операции - одноэтапная лапароскопическая орхипексия Подготовительные и заключительные работы при процедуре салонного ухода
Подготовительные и заключительные работы при процедуре салонного ухода Физиология сердечно-сосудистой системы. Основы гемодинамики
Физиология сердечно-сосудистой системы. Основы гемодинамики Лабиринтит
Лабиринтит Инфекционные заболевания Тифозная мери (бациллоносительство)
Инфекционные заболевания Тифозная мери (бациллоносительство) Личная гигиена и здоровье
Личная гигиена и здоровье Аллергический ринит - выход есть!
Аллергический ринит - выход есть! Повреждения надплечья и грудной клетки. Тема №2
Повреждения надплечья и грудной клетки. Тема №2 Травма таза
Травма таза Заманауи фармакотерапиядағы дәлелді медицинаның рөлі. Мәселелік дәрілерге түсінік
Заманауи фармакотерапиядағы дәлелді медицинаның рөлі. Мәселелік дәрілерге түсінік Кровотечение. Гемостаз
Кровотечение. Гемостаз Аттестационная работа: Роль физических упражнений в формировании правильной осанки школьников
Аттестационная работа: Роль физических упражнений в формировании правильной осанки школьников Взаимодействие с автоматизированным устройством для внутримышечных инъекций Комарик
Взаимодействие с автоматизированным устройством для внутримышечных инъекций Комарик Обучение слушателей по программе Оказание первой доврачебной помощи на кафедре семейной медицины и поликлинической терапии
Обучение слушателей по программе Оказание первой доврачебной помощи на кафедре семейной медицины и поликлинической терапии Су факторымен байланысты аурулардың алдын алу жөніндегі шаралар
Су факторымен байланысты аурулардың алдын алу жөніндегі шаралар