Слайд 2ВИЧ - инфекция (СПИД)
ВИЧ - инфекция в стадии клинических проявлений называется синдромом

приобретенного иммунодефицита (СПИДом).
Само название болезни отражает основные особенности: сочетание признаков различных болезней и болезненных состояний на фоне вторичного (приобретенного), а не врожденного, грубого нарушения иммунной системы заболевшего.
Вследствие этого клетки иммунной системы человека не способны узнавать чужеродный антиген и в организме больного развиваются массивные инфекции или злокачественные новообразования.
Слайд 3Возбудитель болезни
вирус иммунодефицита человека (ВИЧ) - относится к семейству ретровирусов. Подсемейству
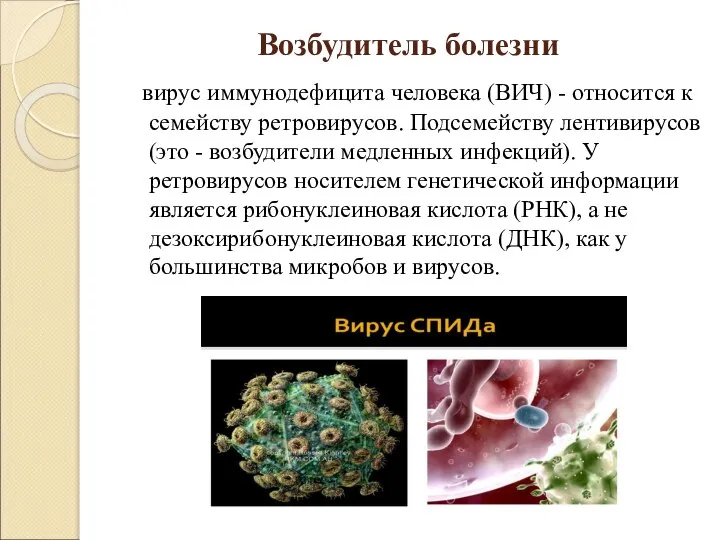
лентивирусов (это - возбудители медленных инфекций). У ретровирусов носителем генетической информации является рибонуклеиновая кислота (РНК), а не дезоксирибонуклеиновая кислота (ДНК), как у большинства микробов и вирусов.
Слайд 4ВИЧ очень изменчив: его изменчивость в 5-100 раз выше, чем у вируса
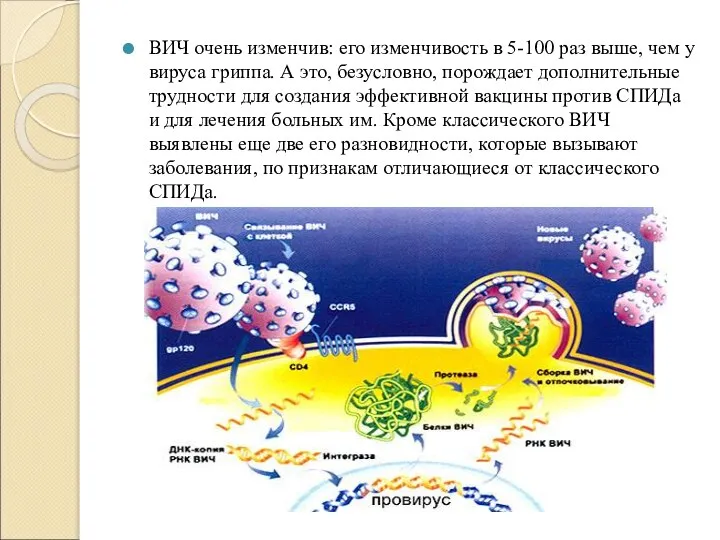
гриппа. А это, безусловно, порождает дополнительные трудности для создания эффективной вакцины против СПИДа и для лечения больных им. Кроме классического ВИЧ выявлены еще две его разновидности, которые вызывают заболевания, по признакам отличающиеся от классического СПИДа.
Слайд 5Устойчивость ВИЧ
во внешней среде относительно не высока. В среде с
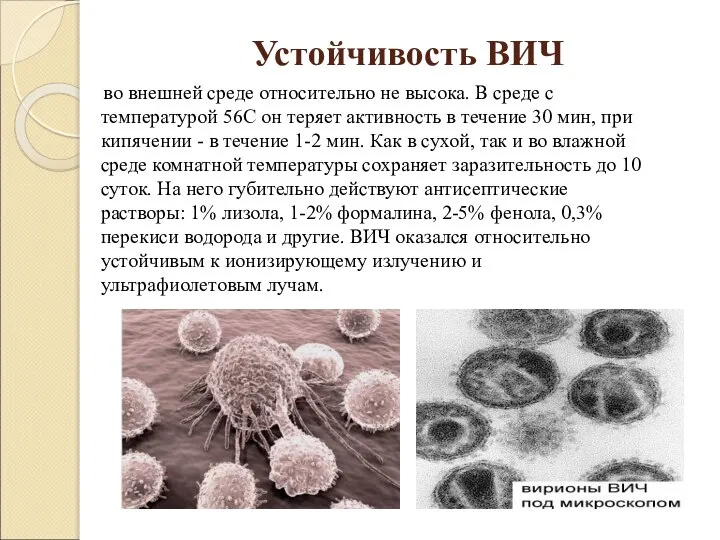
температурой 56С он теряет активность в течение 30 мин, при кипячении - в течение 1-2 мин. Как в сухой, так и во влажной среде комнатной температуры сохраняет заразительность до 10 суток. На него губительно действуют антисептические растворы: 1% лизола, 1-2% формалина, 2-5% фенола, 0,3% перекиси водорода и другие. ВИЧ оказался относительно устойчивым к ионизирующему излучению и ультрафиолетовым лучам.
Слайд 6Первые описания этой болезни были опубликованы в 1981 году в США.
Вирус

СПИДа впервые выделили в конце 1983 года во Франции, в институте Пастера, профессор Л.Монтанье и его сотрудники из увеличенного лимфатического узла мужчины с синдромом лимфаденопатии распространенным поражением лимфоузлов.
В начале 1984 года группа американских вирусологов во главе с профессором Р.Галло сообщила о выделении вируса из лимфоцитов периферической крови больных наркоманов и гомосексуалистов. В дальнейшем была доказана структурная и антигенная идентичность обоих выделенных вирусов.
Слайд 7Патогенез болезни
Источник инфекции - больной человек или вирусоноситель в течение всей жизни.

Основные пути заражения - различные половые контакты (в том числе аногенитальные, то есть контакты полового члена со слизистой оболочкой прямой кишки), через зараженную кровь или ее фракции при переливании, через загрязненные кровью больных, инструменты, шприцы, а также трансплацентарный путь, то есть больной СПИДом женщины развивающемуся плоду через плаценту (детское место).
ВИЧ обнаружен в лимфоцитах периферической крови, сперме, спинномозговой жидкости, секретах шейки матки и влагалища, в слюне, поте, грудном молоке, моче инфицированных людей, а также в лимфоузлах, тканях головного мозга, клетках костного мозга и в коже.
Возможность заражения через укусы кровососущих насекомых, через микротравмы и травмы кожи (при контакте "кровь-кровь") пока оспаривается
Слайд 8Течение болезни и ее проявления
Скрытый период: от 4-7 недель до 10 и
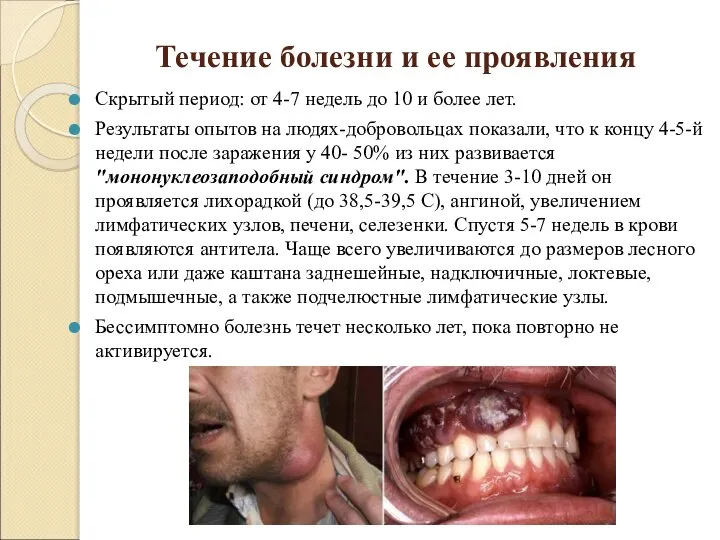
более лет.
Результаты опытов на людях-добровольцах показали, что к концу 4-5-й недели после заражения у 40- 50% из них развивается "мононуклеозаподобный синдром". В течение 3-10 дней он проявляется лихорадкой (до 38,5-39,5 С), ангиной, увеличением лимфатических узлов, печени, селезенки. Спустя 5-7 недель в крови появляются антитела. Чаще всего увеличиваются до размеров лесного ореха или даже каштана заднешейные, надключичные, локтевые, подмышечные, а также подчелюстные лимфатические узлы.
Бессимптомно болезнь течет несколько лет, пока повторно не активируется.
Слайд 9Течение болезни и ее проявления
20-50% ВИЧ-инфицированных заболевают СПИДом в первые 5 лет
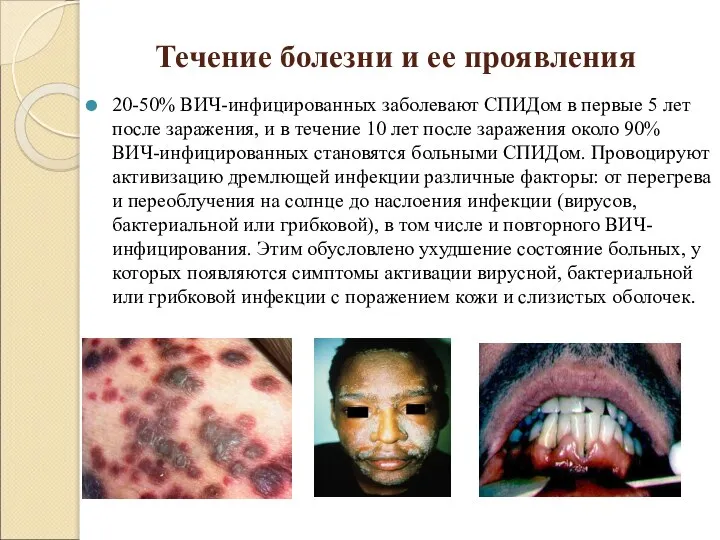
после заражения, и в течение 10 лет после заражения около 90% ВИЧ-инфицированных становятся больными СПИДом. Провоцируют активизацию дремлющей инфекции различные факторы: от перегрева и переоблучения на солнце до наслоения инфекции (вирусов, бактериальной или грибковой), в том числе и повторного ВИЧ-инфицирования. Этим обусловлено ухудшение состояние больных, у которых появляются симптомы активации вирусной, бактериальной или грибковой инфекции с поражением кожи и слизистых оболочек.
Слайд 10Течение болезни и ее проявления
Легочную форму, по данным ВОЗ, обнаруживают более чем
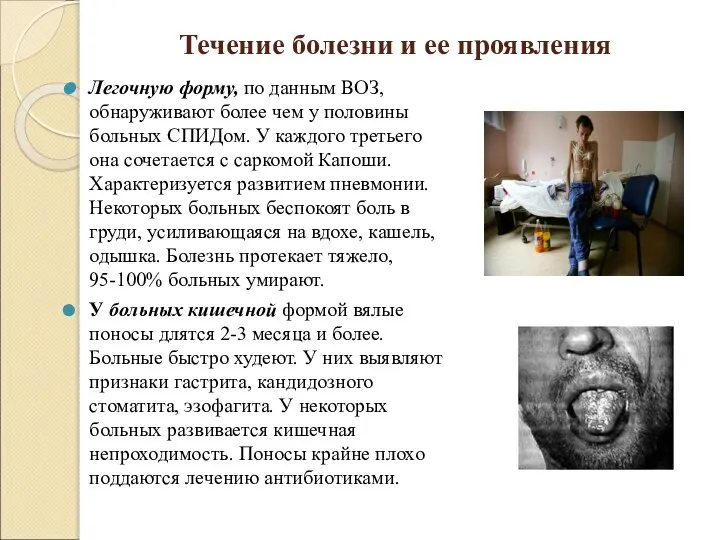
у половины больных СПИДом. У каждого третьего она сочетается с саркомой Капоши. Характеризуется развитием пневмонии. Некоторых больных беспокоят боль в груди, усиливающаяся на вдохе, кашель, одышка. Болезнь протекает тяжело, 95-100% больных умирают.
У больных кишечной формой вялые поносы длятся 2-3 месяца и более. Больные быстро худеют. У них выявляют признаки гастрита, кандидозного стоматита, эзофагита. У некоторых больных развивается кишечная непроходимость. Поносы крайне плохо поддаются лечению антибиотиками.
Слайд 11Течение болезни и ее проявления
Мозговая форма характеризуется развитием опухоли головного мозга, абсцессов
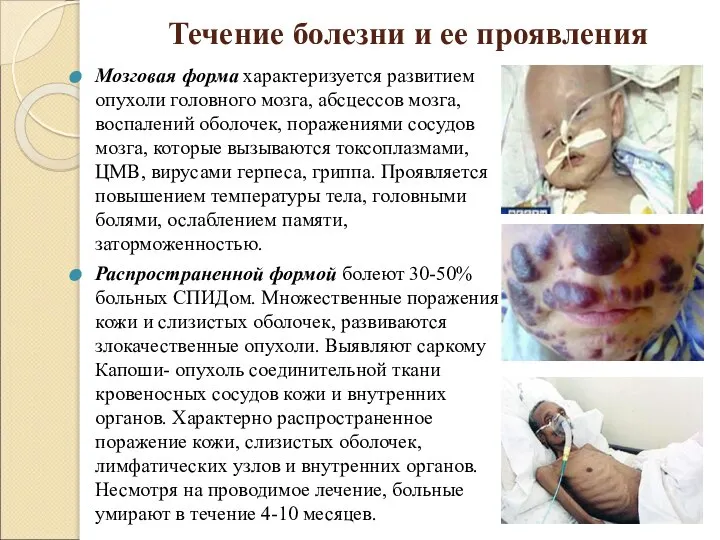
мозга, воспалений оболочек, поражениями сосудов мозга, которые вызываются токсоплазмами, ЦМВ, вирусами герпеса, гриппа. Проявляется повышением температуры тела, головными болями, ослаблением памяти, заторможенностью.
Распространенной формой болеют 30-50% больных СПИДом. Множественные поражения кожи и слизистых оболочек, развиваются злокачественные опухоли. Выявляют саркому Капоши- опухоль соединительной ткани кровеносных сосудов кожи и внутренних органов. Характерно распространенное поражение кожи, слизистых оболочек, лимфатических узлов и внутренних органов. Несмотря на проводимое лечение, больные умирают в течение 4-10 месяцев.
Слайд 12Течение болезни и ее проявления
Для недифференцированной формы СПИДа типична лихорадка, длящаяся 2-3

месяца и более, на фоне увеличения лимфоузлов, поноса, потери массы тела до 10% в месяц, резкого снижения работоспособности. В странах Африки эта форма известна как "болезнь худобы". Абсолютное большинство больных этими формами СПИДа умирают в течение года- двух лет.
Слайд 13Лабораторная диагностика ВИЧ
I этап - иммуноферментный анализ (ИФА): является скрининговым (отборочным) - отбор предположительно инфицированных

лиц. ИФА может дать положительный ответ у неинфицированных людей (ревматизм, системная красная волчанка). Возможны ложноотрицательные результаты - если инфицирование произошло относительно недавно и уровень антител еще очень низкий, или в терминальной стадии болезни (тяжелое поражение иммунной системы с глубоким нарушением процесса антителообразования.
II этап - иммуноблоттинг ): Выявляет антитела к отдельным структурным белкам ВИЧ (p24, gp120, gp41 и др.). Результаты считаются положительными, если выявляются антитела к трем белкам. Если обнаруживаются антитела к одному или двум белкам, результат считается сомнительным и требует подтверждения.
Антитела к ВИЧ появляются у 90-95% инфицированных в течение 3-х месяцев после заражения, у 5-9% - через 6 месяцев и у 0,5-1 % в более поздние сроки. В стадии СПИДа количество антител может снижаться, вплоть до полного исчезновения.
Слайд 14Генитальный герпес
Возбудитель болезни - вирус простого герпеса (ВПГ) - один из самых
распространенных вирусов, среди людей.
Известно 7 типов ВПГ. Чаще других встречаются типы (ВПГ-1), поражающий преимущественно ткани полости рта и лица, половых органов (у 8-43% больных), а иногда головного мозга, и ВПГ-2. Вирус типа 2 находят главным образом, в высыпаниях на наружных половых органах. Поражения нервной системы, вызываемые ВПГ-2, проявляются герпетическими менингитами
Слайд 15Патогенез
Развивается ВПГ внутри клеток, образуя внутриядерные включения.
В организм человека вирус внедряется через
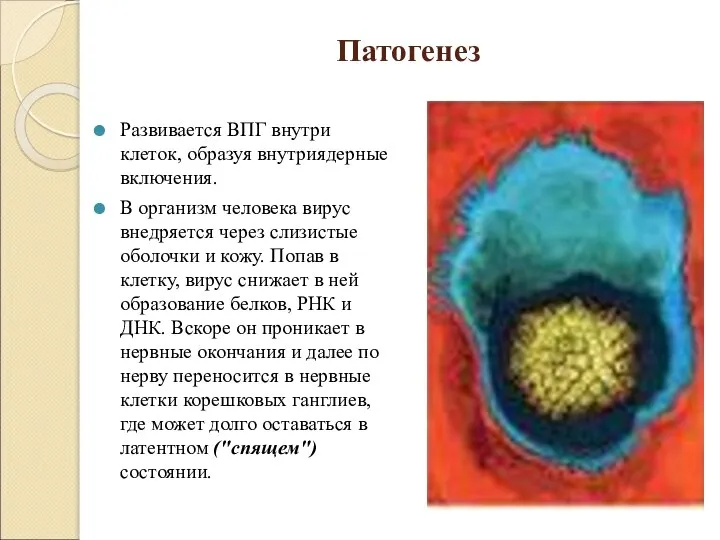
слизистые оболочки и кожу. Попав в клетку, вирус снижает в ней образование белков, РНК и ДНК. Вскоре он проникает в нервные окончания и далее по нерву переносится в нервные клетки корешковых ганглиев, где может долго оставаться в латентном ("спящем") состоянии.
Слайд 16Герпес по-гречески означает "ползучий". Подобные поражения половых органов впервые замечены в 1700
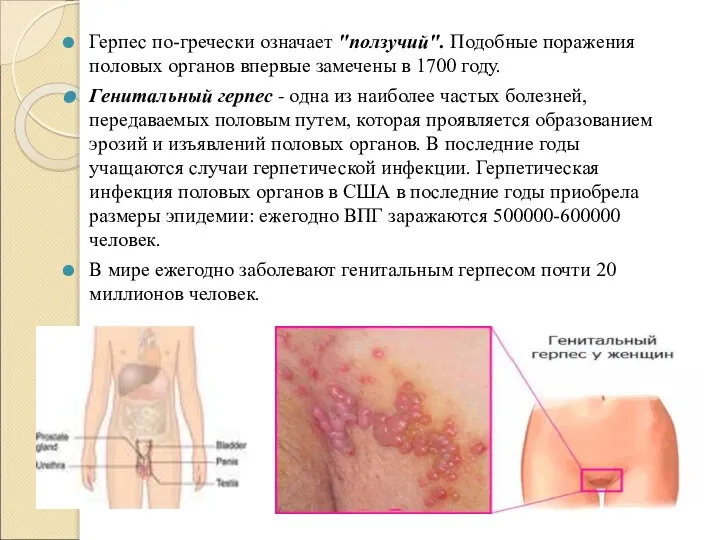
году.
Генитальный герпес - одна из наиболее частых болезней, передаваемых половым путем, которая проявляется образованием эрозий и изъявлений половых органов. В последние годы учащаются случаи герпетической инфекции. Герпетическая инфекция половых органов в США в последние годы приобрела размеры эпидемии: ежегодно ВПГ заражаются 500000-600000 человек.
В мире ежегодно заболевают генитальным герпесом почти 20 миллионов человек.
Слайд 17Пути заражения
Заражаются ВПГ во время генито-генитальных, орально-генитальных, генитально- анальных и орально-анальных контактов.
Не исключается возможность заражения вирусом через различные предметы. Доказано и заражение плода от инфицированной матери через плаценту, а также из родовых путей во время родов. Медицинские работники, особенно стоматологи, заражаются вследствие непосредственного соприкосновения со слюной и кровью больных.
Слайд 18
Течение болезни и ее проявления
Инкубационный период первичной инфекции тянется 2 до 18

дней. В конце этого периода краснеет кожа в месте внедрения вируса, а затем появляются сгруппированные пузыри. Через несколько часов пузырьки лопаются, возникают эрозии, иногда неглубокие язвочки, которые нередко сливаются. На поверхности этих высыпаний образуются корочки. Высыпаний на слизистой оболочке без корочек нет, а эрозированиая поверхность покрыта серовато пленкой. У некоторых больных паховые лимфоузлы несколько увеличиваются. Спустя 5 дней эрозированная поверхность обычно заживает. Иногда заживление затягивается до трёх недель. Рубчиков обычно не остается.
Первичный генитальный герпес чаще протекает бурно, а затем вирус впадает в латентное состояние. Не менее чем у 3/4 переболевших спустя несколько месяцев болезнь обостряется.
Слайд 19
Течение болезни и ее проявления
Вирус может оставаться жизнеспособным в организме человека в
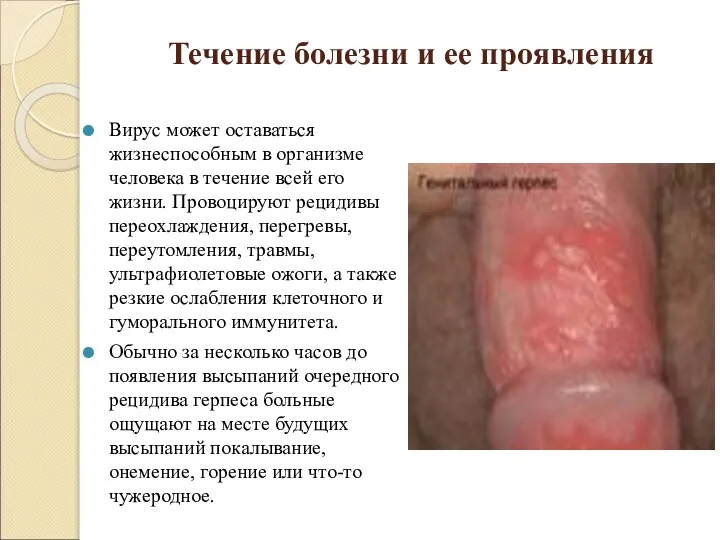
течение всей его жизни. Провоцируют рецидивы переохлаждения, перегревы, переутомления, травмы, ультрафиолетовые ожоги, а также резкие ослабления клеточного и гуморального иммунитета.
Обычно за несколько часов до появления высыпаний очередного рецидива герпеса больные ощущают на месте будущих высыпаний покалывание, онемение, горение или что-то чужеродное.
Слайд 20
Генитальный герпес и онкологические болезни
Вирус простого герпеса способствует превращению нормальных клеток человека
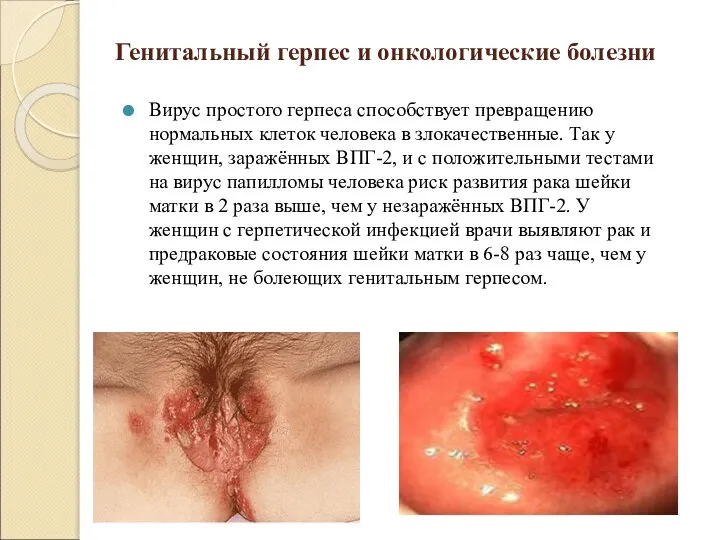
в злокачественные. Так у женщин, заражённых ВПГ-2, и с положительными тестами на вирус папилломы человека риск развития рака шейки матки в 2 раза выше, чем у незаражённых ВПГ-2. У женщин с герпетической инфекцией врачи выявляют рак и предраковые состояния шейки матки в 6-8 раз чаще, чем у женщин, не болеющих генитальным герпесом.
Слайд 21Распознавание болезни
У больных с типичным течением генитального герпеса определить болезнь опытному врачу
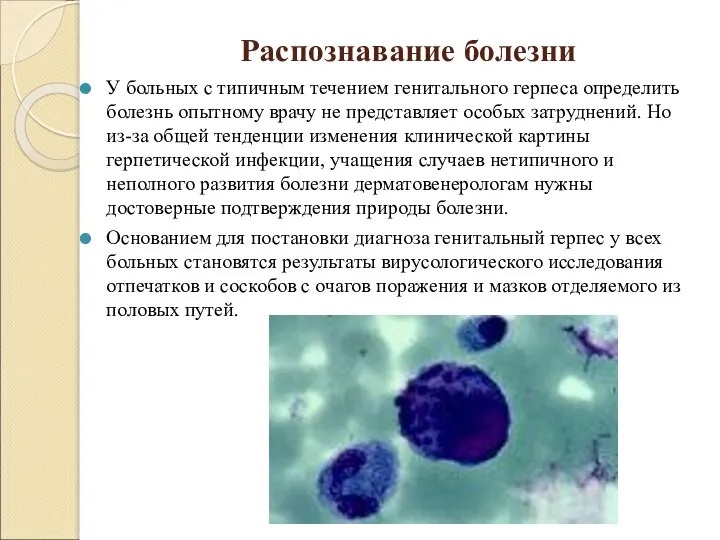
не представляет особых затруднений. Но из-за общей тенденции изменения клинической картины герпетической инфекции, учащения случаев нетипичного и неполного развития болезни дерматовенерологам нужны достоверные подтверждения природы болезни.
Основанием для постановки диагноза генитальный герпес у всех больных становятся результаты вирусологического исследования отпечатков и соскобов с очагов поражения и мазков отделяемого из половых путей.
Слайд 22
Распознавание болезни.
Для диагностики герпесвирусной инфекции используют лабораторные методы 6 групп:
вирусологические методы (заражение

клеточных культур, 12-13-дневных куриных зародышей и экспериментальных животных кроликов, морских свинок, хомячков, однодневных цыплят);
цитоморфологические методы световой и электронной микроскопии;
методы выявления антигенов ВПГ, которые служат прямым доказательством активности вирусов и однозначно подтверждают природу болезни (реакции связывания комплимента, нейтрализации, пассивной гемагглютинации, радиоиммунный и иммуноферментный анализы).
Слайд 23
Распознавание болезни
:
методы регистрации иммунного ответа к ВПГ (внутрикожные пробы на антигены ВПГ

путём введения коммерческой противогерпетической вакцины, выявление в сыворотке или других биологических жидкостях и секретах организма больного специфических противогерпетических антител. оценка специфического клеточного иммунитета к ВПГ реакцией бласттрансформации лимфоцитов на специфические антигены ВПГ);
метод молекулярно-генетической диагностики (полимеразная цепная реакция) - один из самых перспективных;
метод оценки иммунного статуса больных.
Слайд 24Распознавание болезни
Для лабораторной диагностики герпесвирусной инфекции используют содержимое пузырьков, мазки, мазки соскобы,

смывы с органов и тканей, биологические жидкости и секреты организма (кровь, слизь, мочу, спинномозговую жидкость и др.). У женщин чаще всего вирус выделяют из выделений шейки матки и наружных половых органов, у мужчин - из мочеиспускательного канала, предстательной железы, семенных пузырьков и из спермы.
Особо надо подчеркнуть, что одному отрицательному результату вирусологического исследования нельзя полностью исключить генитальиый герпес у больного. Для большой достоверности диагноза рекомендуют 3-4-кратное исследование больного с периодичностью 1 раз в 5-7 дней в течение месяца.























 Гиперкапнически – гипоксемическая (= вентиляционная) ДН II типа
Гиперкапнически – гипоксемическая (= вентиляционная) ДН II типа Лекарственные растения содержащие флавоноиды. Onosis arvensis (стальник полевой)
Лекарственные растения содержащие флавоноиды. Onosis arvensis (стальник полевой) Диагностические сыворотки
Диагностические сыворотки Нейрон
Нейрон Сыпь на коже
Сыпь на коже Психовегетативные жалобы в практике участкового врача
Психовегетативные жалобы в практике участкового врача Противопоказания фотоэпиляции
Противопоказания фотоэпиляции Соединения костей в селете (1)
Соединения костей в селете (1) ДБҚБ
ДБҚБ “Толық асқазан”проблемасы. Анестезия принциптері. Дайындау принципі
“Толық асқазан”проблемасы. Анестезия принциптері. Дайындау принципі Теміреткі. Теміреткінің негізгі белгісі
Теміреткі. Теміреткінің негізгі белгісі Общественная организация Общее дело. Алкоголь и табак убивают Россию
Общественная организация Общее дело. Алкоголь и табак убивают Россию Медициналық қызметтерді көрсету, дәрілік заттар, медициналық мақсаттағы бұйымдар
Медициналық қызметтерді көрсету, дәрілік заттар, медициналық мақсаттағы бұйымдар Биобанки
Биобанки DOC-20221018-WA0035
DOC-20221018-WA0035 Схема бактериологического выделения Clostridium botulinum
Схема бактериологического выделения Clostridium botulinum ВИЧ и его профилактика
ВИЧ и его профилактика Профессия – «Врач»
Профессия – «Врач» Санитарно-эпидемический. Режим массажный кабинет
Санитарно-эпидемический. Режим массажный кабинет Работа скорой медицинской помощи в период пандемии
Работа скорой медицинской помощи в период пандемии Кровь: состав и функции. Группы крови. Донор
Кровь: состав и функции. Группы крови. Донор Репродуктивное здоровье
Репродуктивное здоровье Экстрагенитальные заболевания и беременность
Экстрагенитальные заболевания и беременность Жалпы медицина. Ақпараттық-коммуникациялық технологиялар. Жаратылыстану ғылыми пәндер
Жалпы медицина. Ақпараттық-коммуникациялық технологиялар. Жаратылыстану ғылыми пәндер Клиническое наблюдение.Клиническое наблюдение
Клиническое наблюдение.Клиническое наблюдение Клинический разбор пациента
Клинический разбор пациента Медпрепараты для животных
Медпрепараты для животных Гепатит А
Гепатит А