Содержание
- 2. Зачем нужна? Нейрохирургия Пластическая и реконструктивная хирургия Оториноларингология Офтальмология Гинекология Урология Абдоминальная хирургия Травматология
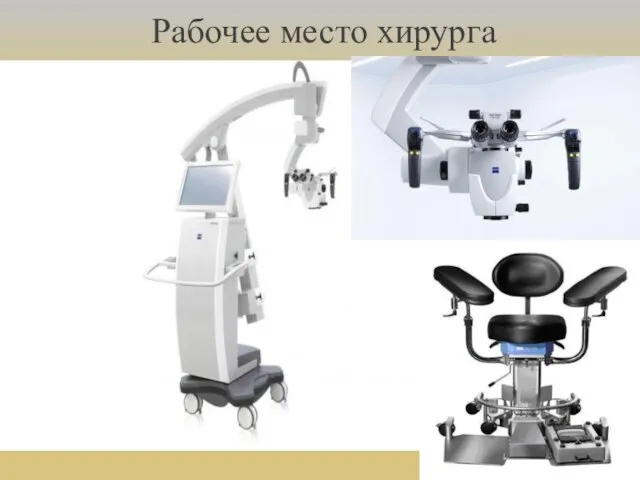
- 3. Рабочее место хирурга
- 4. Микрохирургические инструменты: Иглодержатели
- 5. Микрохирургические инструменты: Пинцеты
- 6. Микрохирургические инструменты: Ножницы
- 7. Микрохирургические инструменты: Зажимы
- 8. Шовный материал В основном нерассасывающийся Монофиламентный 7/0-12/0 Иглы колющие, режущие, шпательные
- 9. Нейлон(полиамид) -монофиламентная нерассасывающаяся искусственно синтезируемая нить Технические характеристики: Тип, цвет: Монофиламент синий, черный, неокрашенный - белый
- 10. Кровоснабжение головного мозга
- 11. ГМ снабжается артериальной кровью из трёх бассейнов: правого каротидного левого каротидного вертебрально-базилярного Каротидный бассейн обеспечивает ⅔
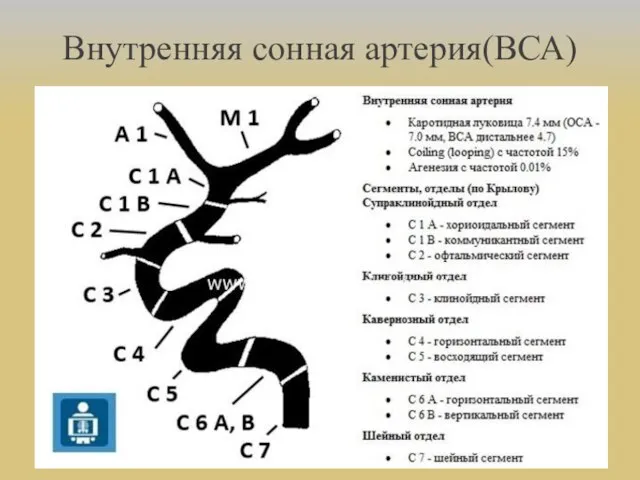
- 15. Внутренняя сонная артерия(ВСА)
- 16. Супраклиноидный отдел: a.ophthalmica ЗСоА передняя ворсинчатая артерия Кавернозый отдел: менинго-гипофизарный ствол 1)артерия мозжечкового намёта(a.Bernasconi-Cassinari) 2)дорсальная менингеальная
- 17. Передняя мозговая артерия(ПМА),a.cerebri anterior А1(прекоммуникационный)-от бифуркации ВСА до ПСоА А2(посткаммуникационный)-от ПСоА до каллезномаргинальной артерии А3-все ветви
- 18. ПМА кровоснабжает: Кору большого мозга и субкортикальное белое в-во медиальной поверхности лобной и теменной долей базальной
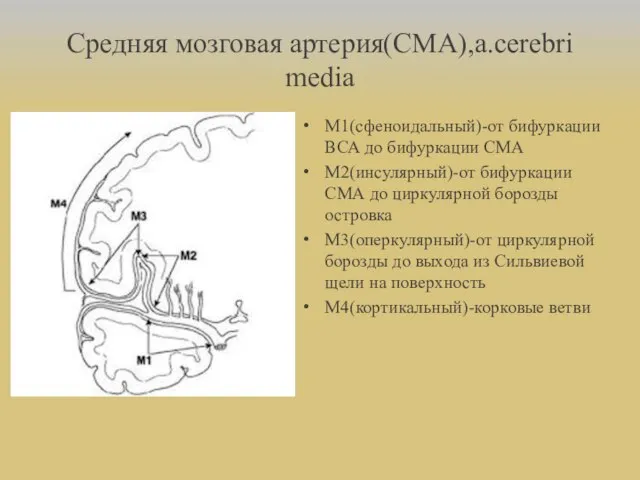
- 19. Средняя мозговая артерия(СМА),a.cerebri media М1(сфеноидальный)-от бифуркации ВСА до бифуркации СМА М2(инсулярный)-от бифуркации СМА до циркулярной борозды
- 20. СМА кровоснабжает: Кору большого мозга и подкоркового белого в-ва большей части наружной поверхности больших полушарий Колено
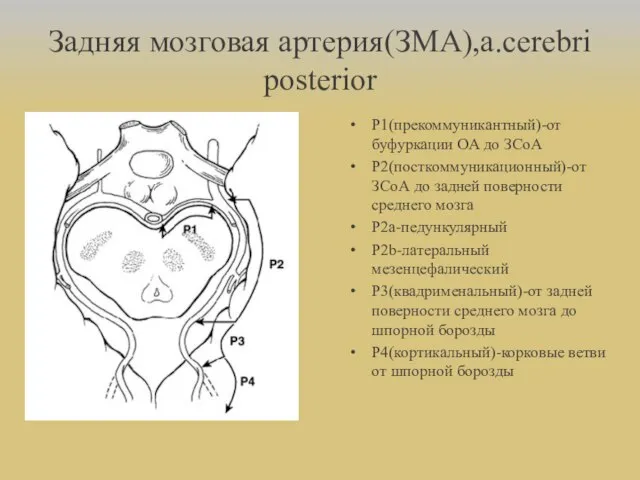
- 21. Задняя мозговая артерия(ЗМА),a.cerebri posterior Р1(прекоммуникантный)-от буфуркации ОА до ЗСоА Р2(посткоммуникационный)-от ЗСоА до задней поверности среднего мозга
- 22. ЗМА кровоснабжает: Кору большого мозга и субкортикальное белое в-во затылочной доли,заднего отдела теменной доли,нижней и задней
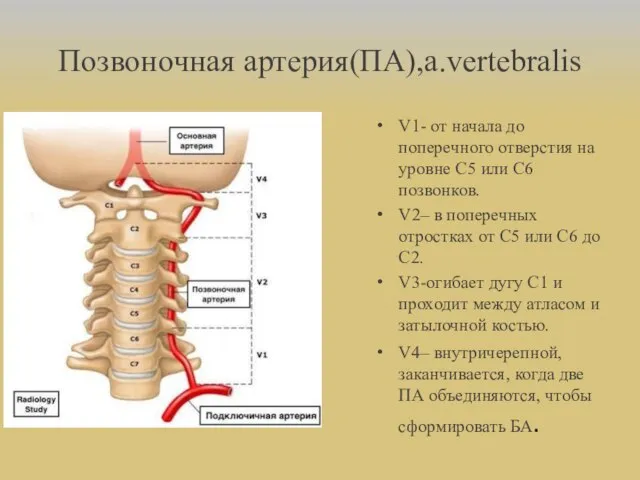
- 23. Позвоночная артерия(ПА),a.vertebralis V1- от начала до поперечного отверстия на уровне С5 или С6 позвонков. V2– в
- 24. Ветви интракраниального отдела ПА(сегмент V4): к ТМО задней черепной ямке передняя и задняя спиномозговые артерии задняя
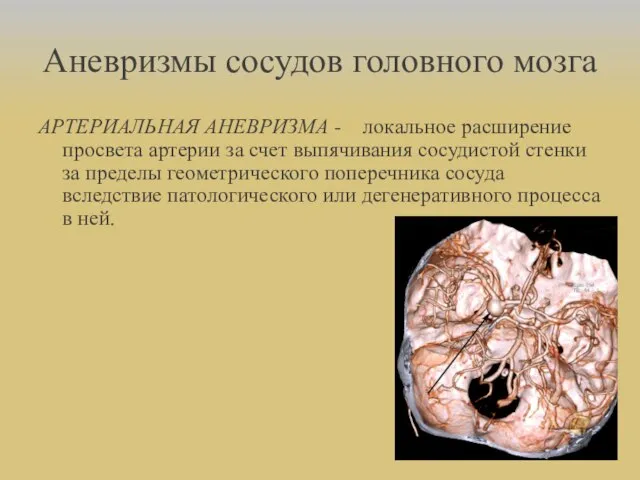
- 25. Аневризмы сосудов головного мозга АРТЕРИАЛЬНАЯ АНЕВРИЗМА - локальное расширение просвета артерии за счет выпячивания сосудистой стенки
- 26. ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ ФОРМИРОВАНИЯ АРТЕРИАЛЬНЫХ АНЕВРИЗМ Дефекты артериальной стенки, лежащие в основе формирования аневризмы: - дефект мышечного
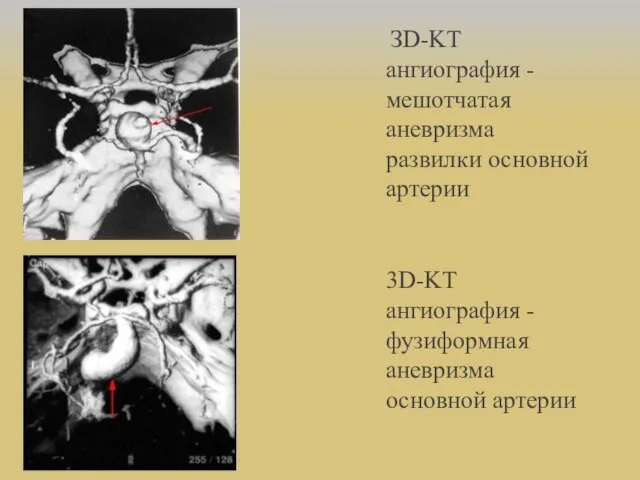
- 27. Классификация По форме: 1.Мешотчатые (одно-,многокамерные) 2.Веретенообразные(фузиформные)
- 28. ЗD-KT ангиография - мешотчатая аневризма развилки основной артерии 3D-KT ангиография - фузиформная аневризма основной артерии
- 29. Классификация аневризм по артерии, на которой они расположены. 1. На передней мозговой – передней соединительной артериях
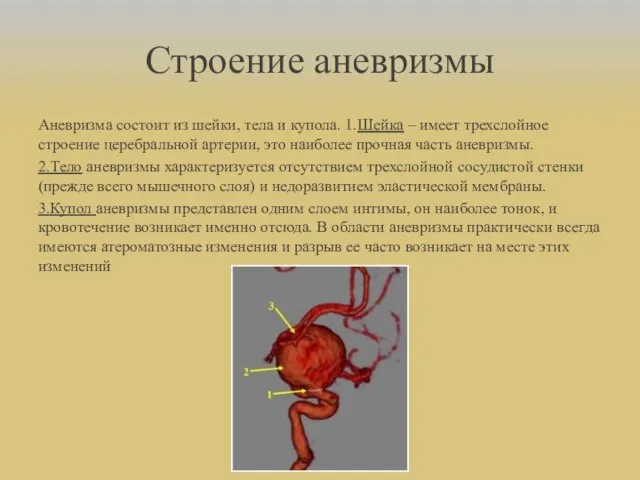
- 30. Строение аневризмы Аневризма состоит из шейки, тела и купола. 1.Шейка – имеет трехслойное строение церебральной артерии,
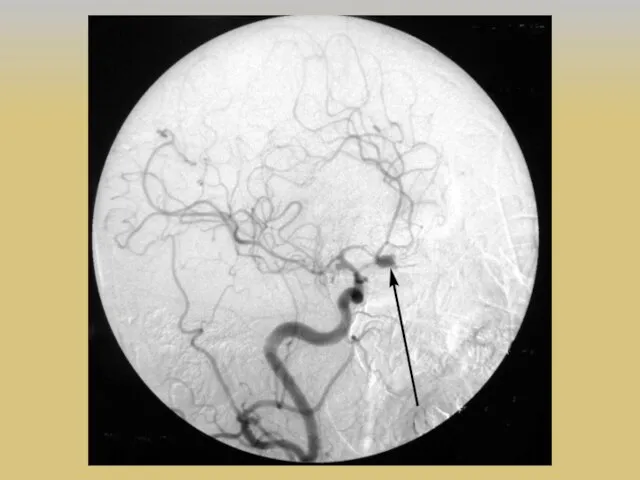
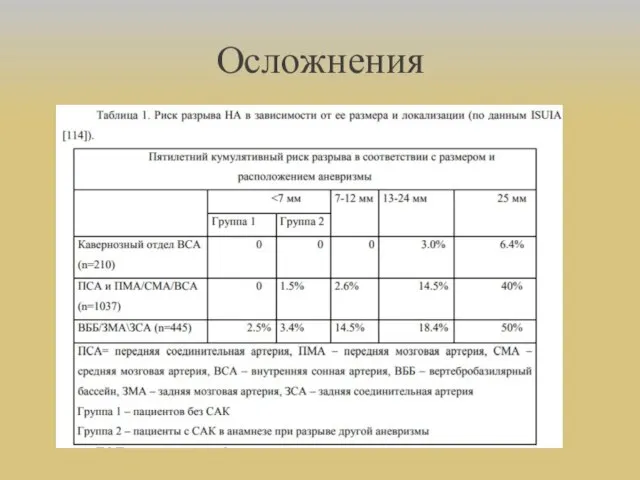
- 31. Клинические проявления НА В исследовании ISUIA неразорвавшаяся аневризма была выявлена у пациентов в ходе обследования по
- 32. Диагностика МР-ангиография К преимуществам данного метода,благодаря которым его можно использовать как метод выбора для скриннинга, направленного
- 34. Осложнения
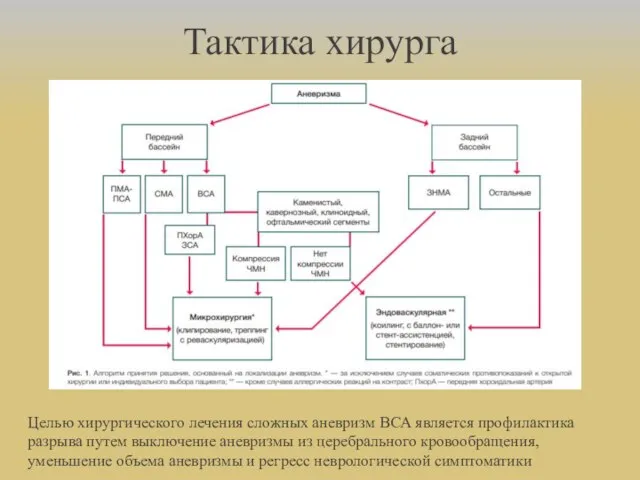
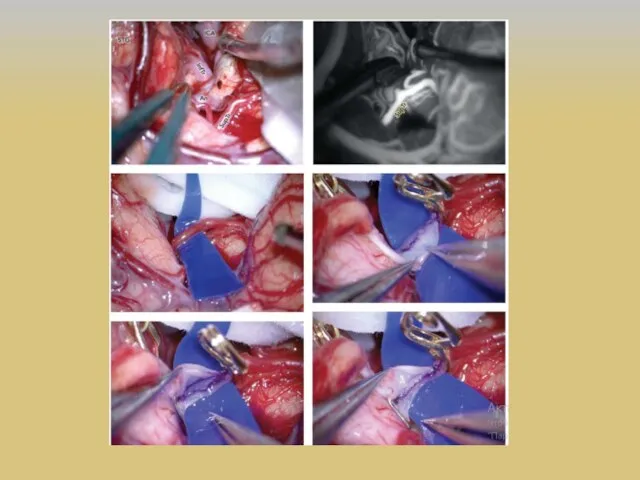
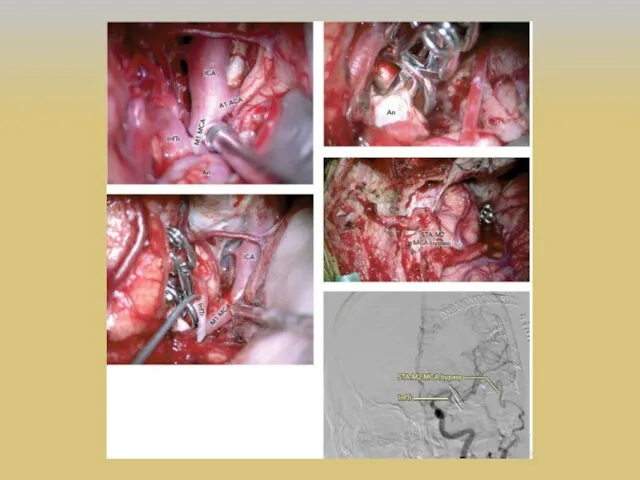
- 35. Тактика хирурга Целью хирургического лечения сложных аневризм ВСА является профилактика разрыва путем выключение аневризмы из церебрального
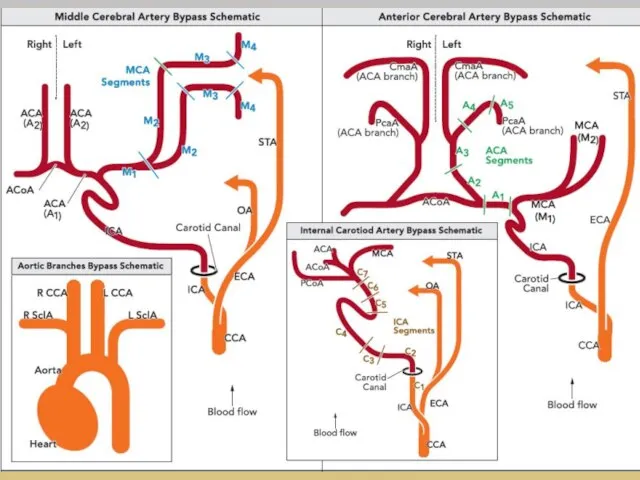
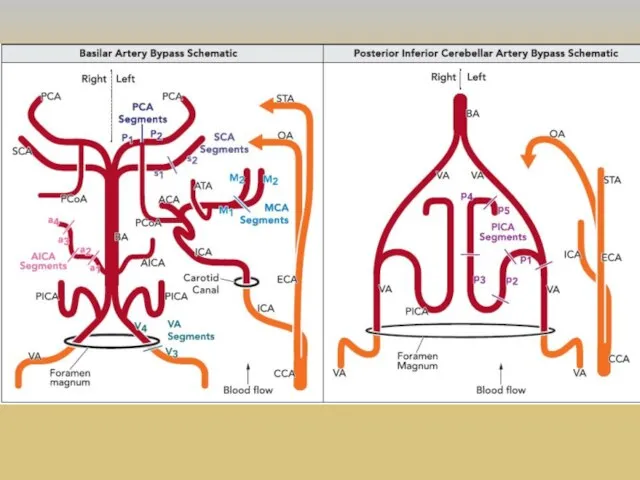
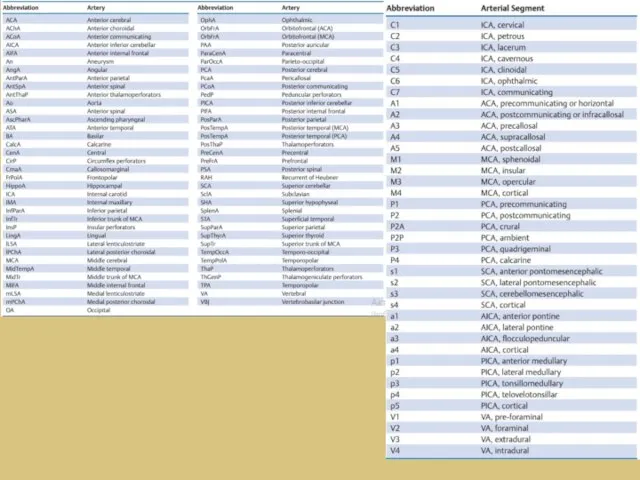
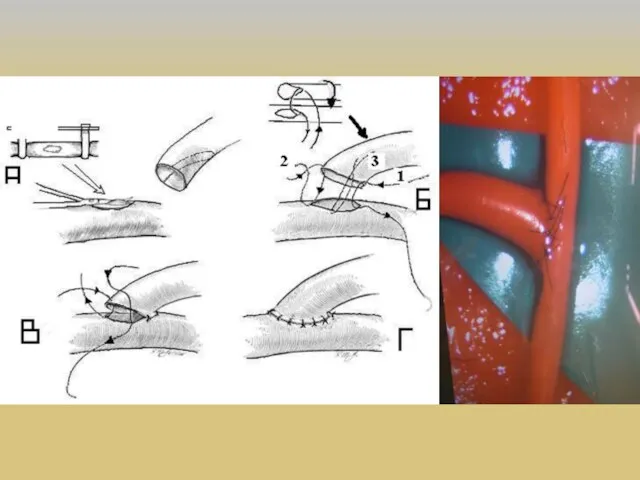
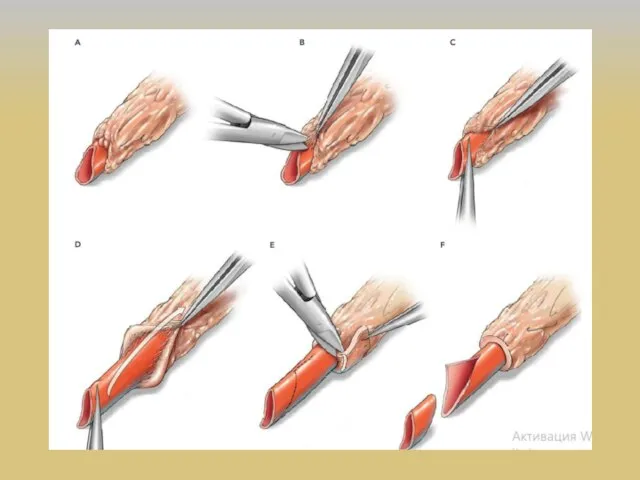
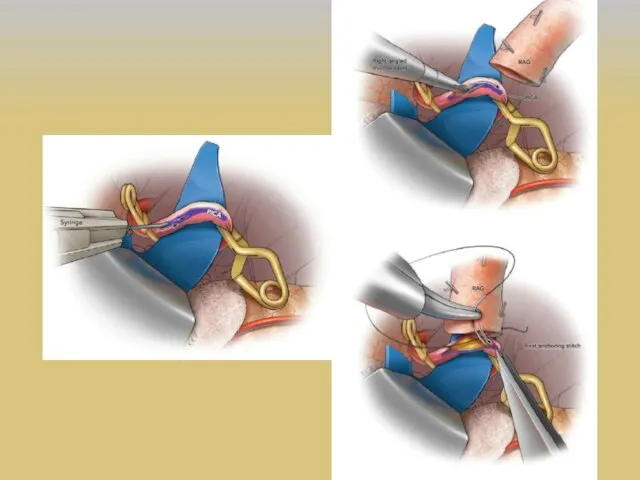
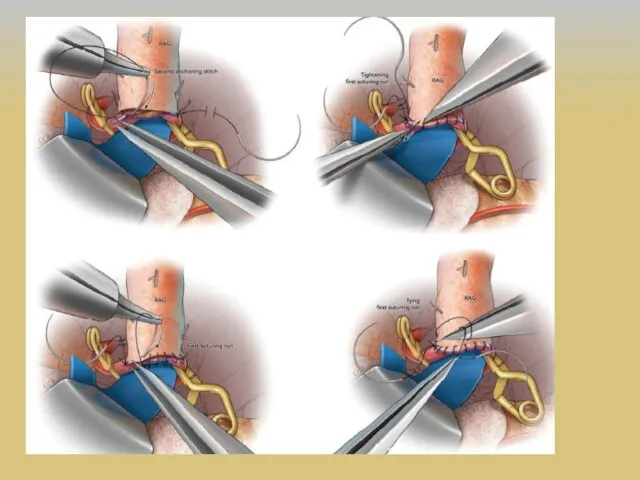
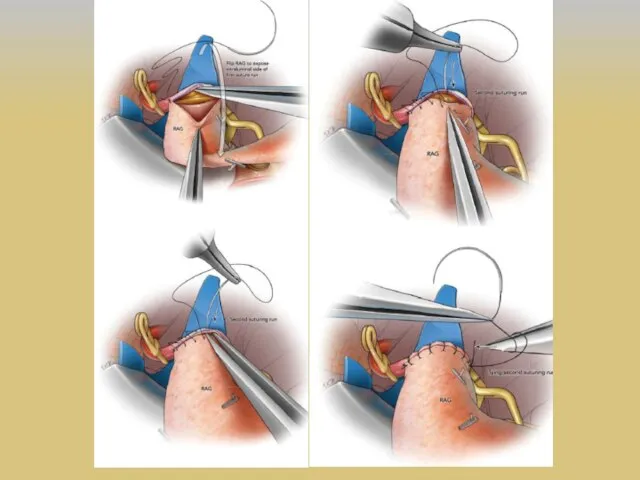
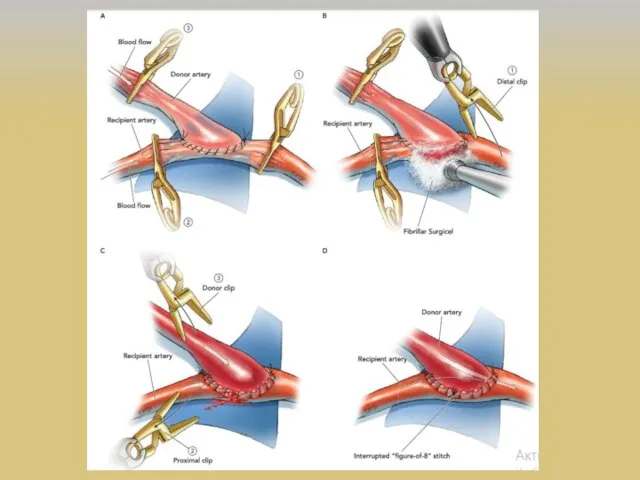
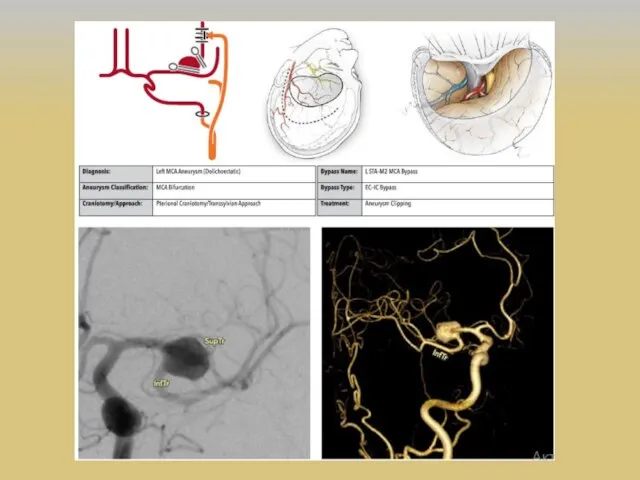
- 36. ЭИКМА M.G. Yasargil и 30 октября 1967 г. первым наложил экстракраниально-интракраниальный микрососудистый анастомоз (ЭИКМА), используя поверхностную
- 37. Развитие реваскуляризирующей хирургии головного мозга 1 этап – экстра-интракраниальный микроанастомоз (ЭИКМА) или «low-flow EC-IC bypass, STA-MCA
- 48. Скачать презентацию






















 Бронхоэктатическая болезнь у детей
Бронхоэктатическая болезнь у детей Балалардағы артериальды гипертензияның клиникалық белгілері
Балалардағы артериальды гипертензияның клиникалық белгілері Аноректальные пороки
Аноректальные пороки Массаж при сколиозе. Выбор приёмов в зависимости от тонуса мышц пациента
Массаж при сколиозе. Выбор приёмов в зависимости от тонуса мышц пациента Аюрведа: 5 шагов к здоровью. 1 день
Аюрведа: 5 шагов к здоровью. 1 день Маниакально-депрессивный психоз (биполярное аффективное расстройство)
Маниакально-депрессивный психоз (биполярное аффективное расстройство) Денсаулықпен байланысты өмір сапасы
Денсаулықпен байланысты өмір сапасы Гестозы. Классификация
Гестозы. Классификация Нормирование труда в здравоохранении
Нормирование труда в здравоохранении Le bloc opératoire
Le bloc opératoire Острый лейкоз
Острый лейкоз Частная психология
Частная психология Лечение экзо- и эндоцервицитов, ассоциированных с неспецифической микстинфекцией нижнего отдела гениталий у женщин
Лечение экзо- и эндоцервицитов, ассоциированных с неспецифической микстинфекцией нижнего отдела гениталий у женщин Эмбриологические аспекты программы ЭКО
Эмбриологические аспекты программы ЭКО Аптечка доврачебной помощи
Аптечка доврачебной помощи Алкоголизм и его влияние на развитие здоровой личности
Алкоголизм и его влияние на развитие здоровой личности Выявление факторов, влияющих на ожирение
Выявление факторов, влияющих на ожирение Медики в годы Великой Отечественной войны
Медики в годы Великой Отечественной войны Неотложные состояния в педиатрии
Неотложные состояния в педиатрии Защитно-приспособительные реакции при гипоксии
Защитно-приспособительные реакции при гипоксии Врачебная тактика при острой лихорадке неясного происхождения
Врачебная тактика при острой лихорадке неясного происхождения Этиопатогенез зубочелюстных аномалий
Этиопатогенез зубочелюстных аномалий Алыптасу кезеңіндегі (бозбалалық, бойжеткендік) негізгі проблемалар және оның шешу жолдары
Алыптасу кезеңіндегі (бозбалалық, бойжеткендік) негізгі проблемалар және оның шешу жолдары Кровотечения на фоне менопаузальной гормональной терапии (МГТ)
Кровотечения на фоне менопаузальной гормональной терапии (МГТ) Предмет, задачи и методы патологии. Понятие о болезни
Предмет, задачи и методы патологии. Понятие о болезни Безопасная беременность
Безопасная беременность Гипертоническая болезнь
Гипертоническая болезнь Сестринский уход при физиологической беременности
Сестринский уход при физиологической беременности