Содержание
- 2. План: 1. Понятие о нейроинфекции 2. Общие симптомы 3. Нейробруцеллёз 4. Нейросифилис 5. Использованная литература
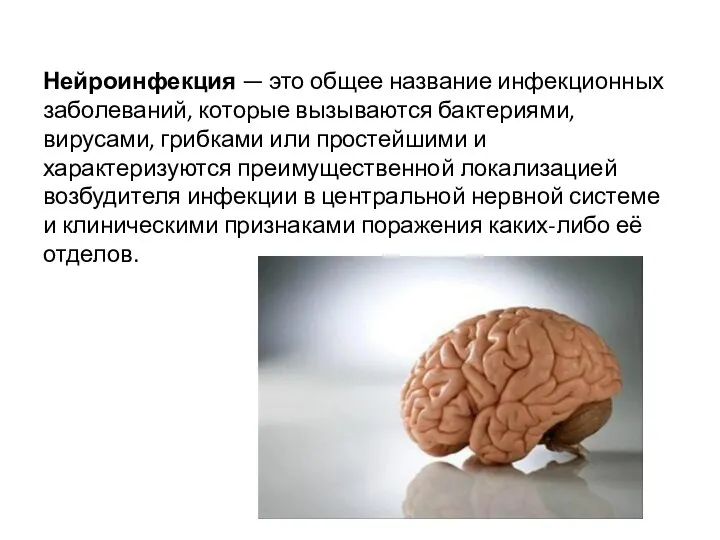
- 3. Нейроинфекция — это общее название инфекционных заболеваний, которые вызываются бактериями, вирусами, грибками или простейшими и характеризуются
- 4. Первичные — при изначальном поражении нервной системы. Вторичные — при заражении нервной системы из ранее существовавшего
- 5. 1. Общие клинические проявления нейроинфекций. Инфекционные заболевания, поражающие нервную систему человека, обладают как специфическими проявлениями, обусловленными
- 6. Инфекционный синдром. Общие инфекционные проявления присущи всем ней- роинфекциям. К инфекционному синдрому относятся: продромальный период, температурная
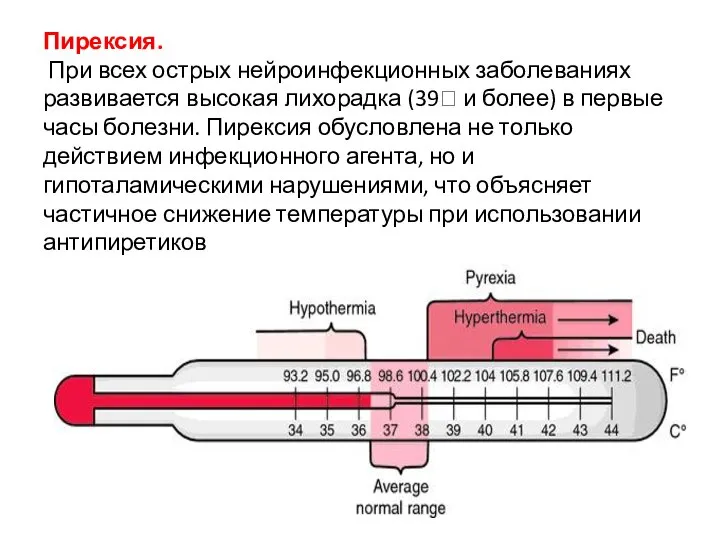
- 7. Пирексия. При всех острых нейроинфекционных заболеваниях развивается высокая лихорадка (39 и более) в первые часы болезни.
- 8. Токсические проявления. Развиваются вследствие повреждающего действия на ЦНС токсинов, комплексов антиген-антитело, а так же рефлекторным путем,
- 9. Соматические проявления. Некоторые нейроинфекции в остром периоде заболевания протекают на фоне воспалительных процессов верхних дыхательных путей,
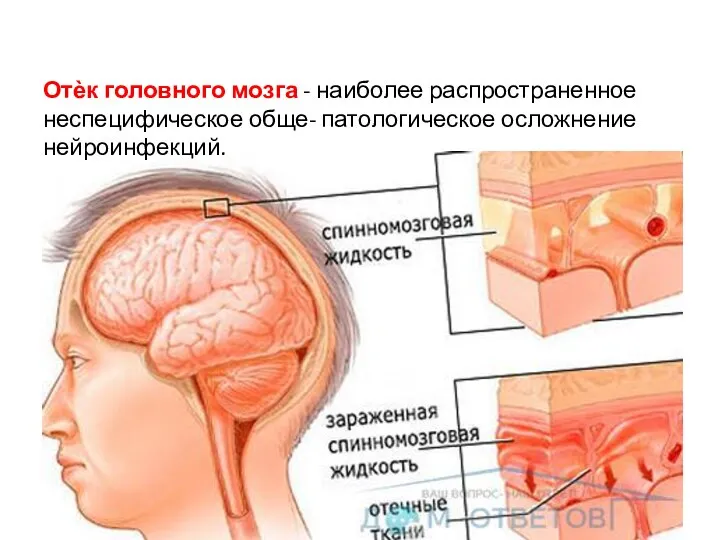
- 10. Отѐк головного мозга - наиболее распространенное неспецифическое обще- патологическое осложнение нейроинфекций.
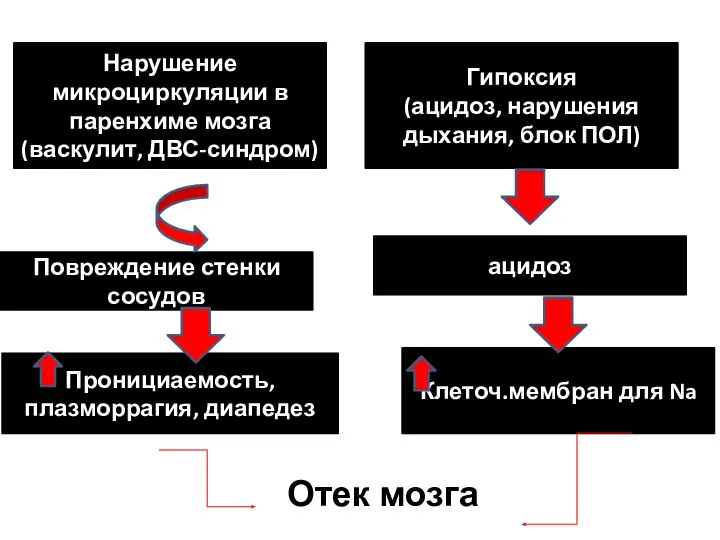
- 11. Отек мозга Нарушение микроциркуляции в паренхиме мозга (васкулит, ДВС-синдром) Гипоксия (ацидоз, нарушения дыхания, блок ПОЛ) Повреждение
- 12. Бруцеллез (нейробруцеллез) Бруцеллез (син.: мальтийская, средиземноморская лихорадка, болезнь Брюса, болезнь Банга; лат. brucellosis) - острое зоонозное
- 13. В организме бруцеллы распространяются гематогенно, лимфогенно, а также периневрально. Большую роль играют аутоиммунные реакции, приводящие к
- 14. По мере перехода острого бруцеллезного процесса в хронический довольно часто встречается поражение нервной системы - нейробруцеллез.
- 15. Клиническая картина бруцеллезного радикулита характеризуется очень острыми и довольно плохо локализующимися болями в пояснично-крестцовой области или
- 16. Основные проявления поражения зрительного нерва - потеря зрения (частичная или полная), или внезапное возникновение стертого или
- 17. Для лабораторной диагностики бруцеллеза у людей применяются три группы методов: первая - это тесты, позволяющие выявить
- 18. ■ изоляция Brucella spp. из крови или других биологических материалов (пунктат костного мозга или лимфатических узлов,
- 19. Нейросифилис
- 20. Этиология. Возбудитель – Treponema pallida семейство Spirochaetacea, порядок Spirochaetalis. Микробное тело удлиненное, имеется несколько завитков, является
- 21. Патогенез. Проникшие в организм возбудители распространяются по лимфотической системе, размножаются, а затем гематогенно заносятся в различные
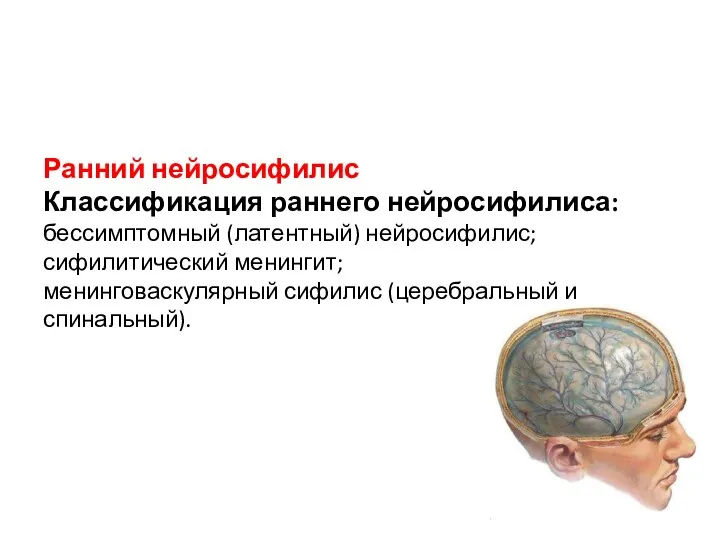
- 22. Ранний нейросифилис Классификация раннего нейросифилиса: бессимптомный (латентный) нейросифилис; сифилитический менингит; менинговаскулярный сифилис (церебральный и спинальный).
- 23. Бессимптомный нейросифилис можно назвать случайной находкой. Это состояние, когда клинических проявлений нет, а диагноз устанавливается только
- 24. Сифилитический менингит чаще встречается среди молодых людей, больных сифилисом. Симптомами этого состояния являются головная боль, тошнота
- 25. Менинговаскулярный сифилис – это проявление нарушений мозгового кровообращения, связанных с поражением сосудов мозга в виде васкулита
- 26. Поздний нейросифилис Среди форм позднего нейросифилиса выделяют: менинговаскулярный нейросифилис (такие же виды, как и при раннем
- 27. Прогрессивный паралич — это, по сути, хронический менингоэнцефалит. Он развивается через 5-15 лет от инфицирования сифилисом.
- 28. Спинная сухотка: эта форма нейросифилиса развивается при поражении задних корешков и задних канатиков спинного мозга. Чаще
- 29. У больных бывают так называемые табетические кризы: приступы болей в животе, промежности, гортани. Возможно развитие атрофии
- 30. Гуммозный нейросифилис – это проявление третичного сифилиса. Гуммы – это плотные округлые образования, образующиеся в результате
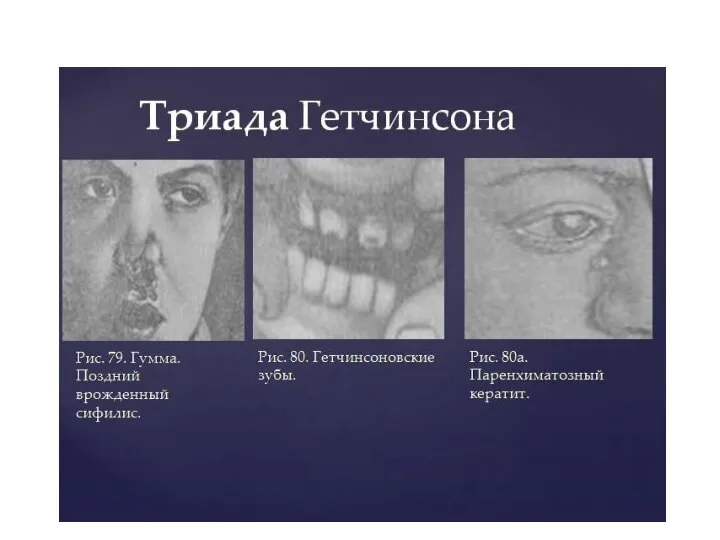
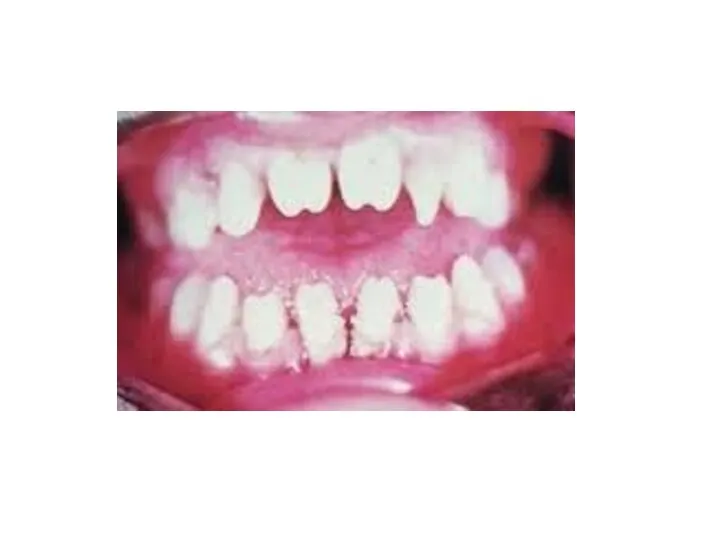
- 31. Врожденный сифилис. Триада Гетчинсона. Как мы уже упоминали, ранний врожденный сифилис (syphilis congenita praecox) принято делить
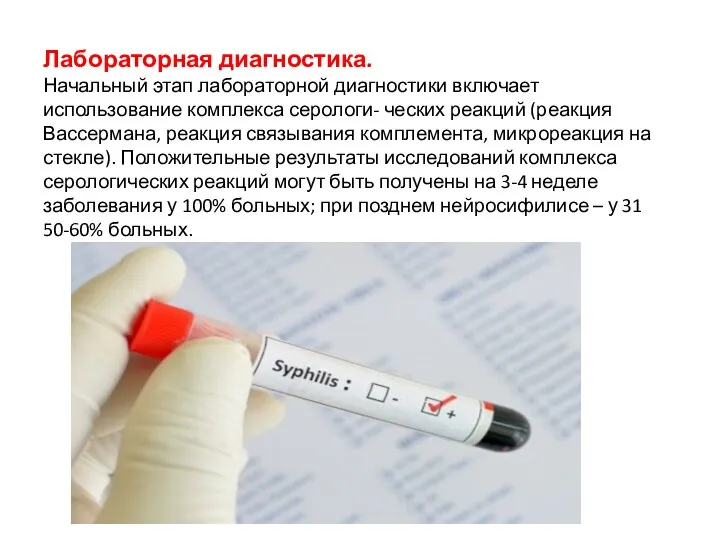
- 34. Лабораторная диагностика. Начальный этап лабораторной диагностики включает использование комплекса серологи- ческих реакций (реакция Вассермана, реакция связывания
- 35. Особенности терапии. При раннем нейросифилисе применяется бензилпенициллин – натриевая соль внутримы- шечно в дозе 1 млн.
- 37. Скачать презентацию

























 Экстремальные состояния
Экстремальные состояния Как влияют прививки на детей
Как влияют прививки на детей Урок здоровых зубов
Урок здоровых зубов Нейровоспаление. Микроглия
Нейровоспаление. Микроглия Государственное регулирование биотехнологии. Регулирование качества продукции
Государственное регулирование биотехнологии. Регулирование качества продукции Идиопатический легочный фиброз
Идиопатический легочный фиброз Нефропатия беременных
Нефропатия беременных 4_ortopedicheskie_metody_lechenia_perelomov
4_ortopedicheskie_metody_lechenia_perelomov Нейрональные цероидные липофусцинозы
Нейрональные цероидные липофусцинозы Перфоративная язвенная болезнь, желудочное кровотечение и не специфический язвенный колит
Перфоративная язвенная болезнь, желудочное кровотечение и не специфический язвенный колит Рак молочной железы: Характеристика болезни. Симптоматика. Особенности метастазирования. Клинико-морфологические типы
Рак молочной железы: Характеристика болезни. Симптоматика. Особенности метастазирования. Клинико-морфологические типы Риск сердечно-сосудистых заболеваний на амбулаторном этапе
Риск сердечно-сосудистых заболеваний на амбулаторном этапе Викторина В ритме сердца
Викторина В ритме сердца Сенсорная алалия
Сенсорная алалия Введение в эндокринологию
Введение в эндокринологию Загальна характеристика інфекцій дихальних шляхів. Грип
Загальна характеристика інфекцій дихальних шляхів. Грип медицинская услуга, медицинская помощь
медицинская услуга, медицинская помощь Сложные вопросы диагностики и ведения карциноидной болезни сердца
Сложные вопросы диагностики и ведения карциноидной болезни сердца Рассеянный склероз
Рассеянный склероз Уход за больным. Выдача листа нетрудоспособности
Уход за больным. Выдача листа нетрудоспособности CAS технологии. 3D-визуализация для планирования операций в хирургии
CAS технологии. 3D-визуализация для планирования операций в хирургии Лечебное питание в санаторно-курортной организации и комплексные предложения в аптечной организации
Лечебное питание в санаторно-курортной организации и комплексные предложения в аптечной организации Синдром Барттера
Синдром Барттера Антисептика. Виды антисептиков
Антисептика. Виды антисептиков Визначення вмісту консервантів та поживних речовин в продуктах харчування
Визначення вмісту консервантів та поживних речовин в продуктах харчування Порушення функцій ходи і стояння. Палиці, милиці, ходунки
Порушення функцій ходи і стояння. Палиці, милиці, ходунки Diagnostyka rodzaju skóry
Diagnostyka rodzaju skóry Реабилитация детей младшего школьного возраста при переломе лучевой кости в постиммобилизационном периоде
Реабилитация детей младшего школьного возраста при переломе лучевой кости в постиммобилизационном периоде