Содержание
- 2. Сердце (лат. cor греч. cardia) – полый фиброзно-мышечный орган, разделенный на 4 камеры Масса сердца взрослого
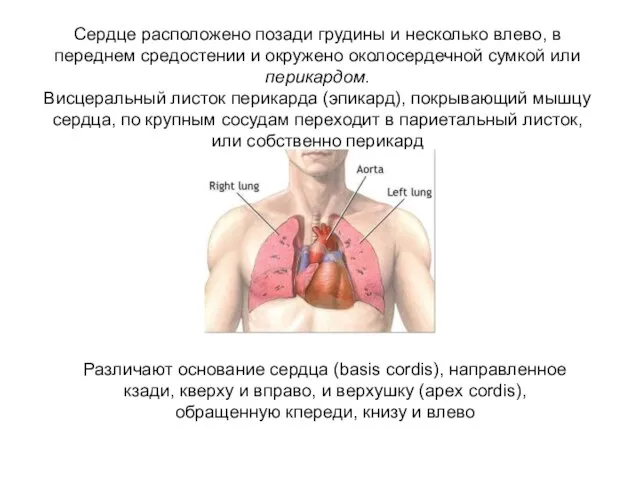
- 3. Сердце расположено позади грудины и несколько влево, в переднем средостении и окружено околосердечной сумкой или перикардом.
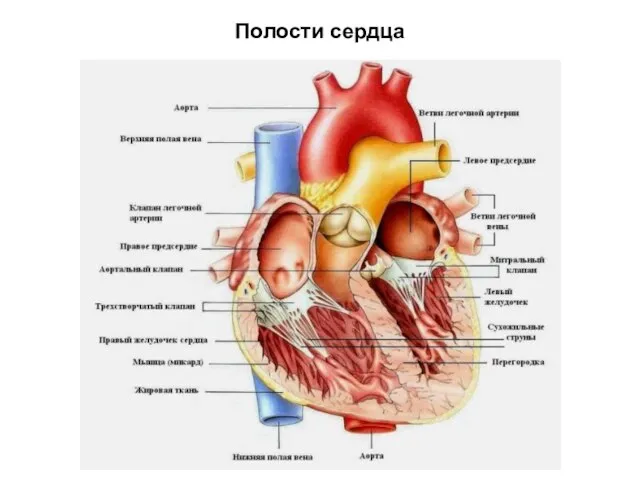
- 4. Полости сердца
- 5. Нормальная физиология сердца Нагнетание крови обеспечивается посредством попеременного сокращения (систола) и расслабления (диастола) миокарда. Волокна сердечной
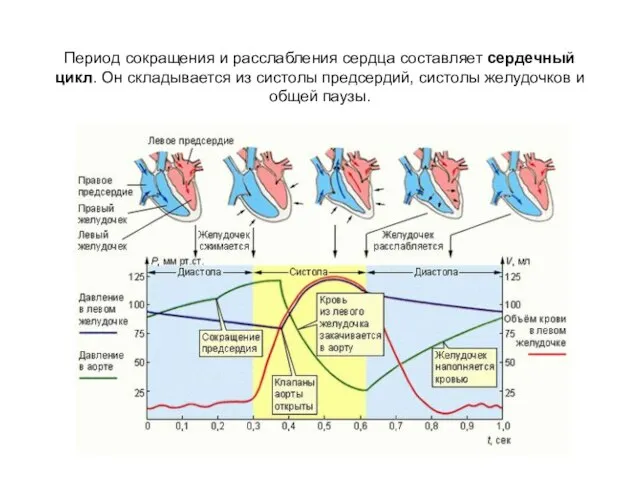
- 6. Период сокращения и расслабления сердца составляет сердечный цикл. Он складывается из систолы предсердий, систолы желудочков и
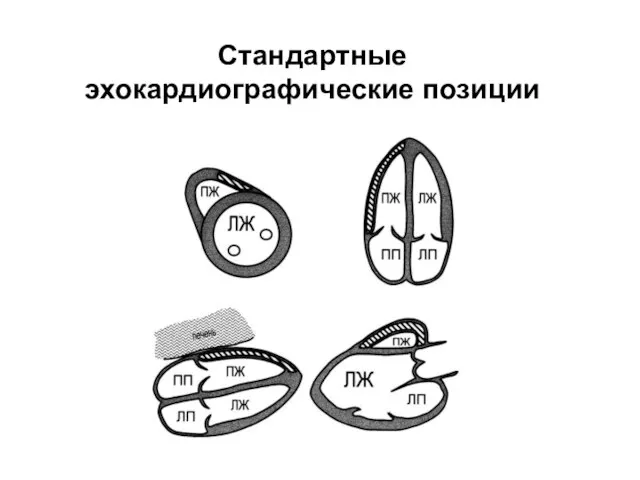
- 7. Стандартные эхокардиографические позиции
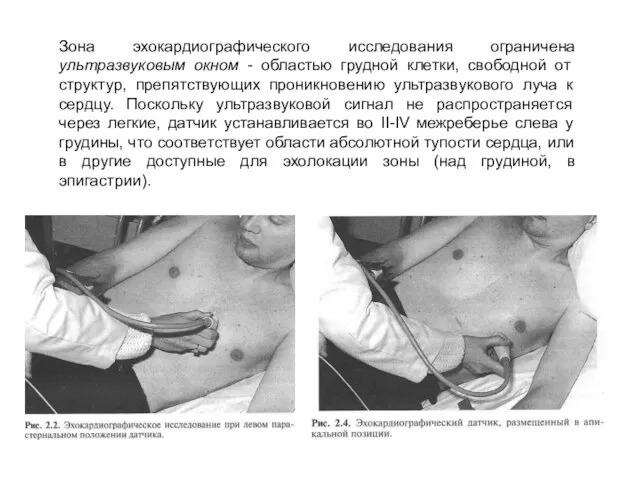
- 8. Зона эхокардиографического исследования ограничена ультразвуковым окном - областью грудной клетки, свободной от структур, препятствующих проникновению ультразвукового
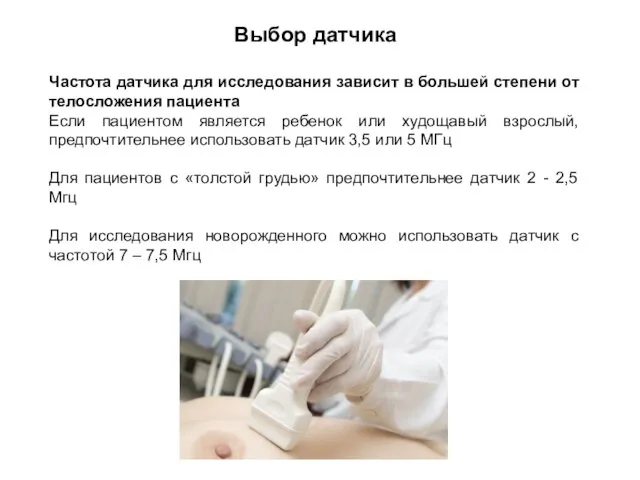
- 10. Выбор датчика Частота датчика для исследования зависит в большей степени от телосложения пациента Если пациентом является
- 11. Основные эхокардиографические позиции Исследование начинается вдоль левой стернальной границы – это левая парастернальная или просто стернальная
- 12. Ультразвуковые режимы исследования в эхокардиографии
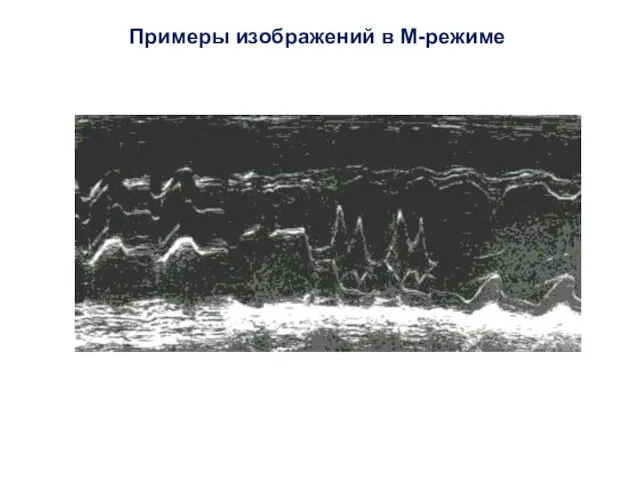
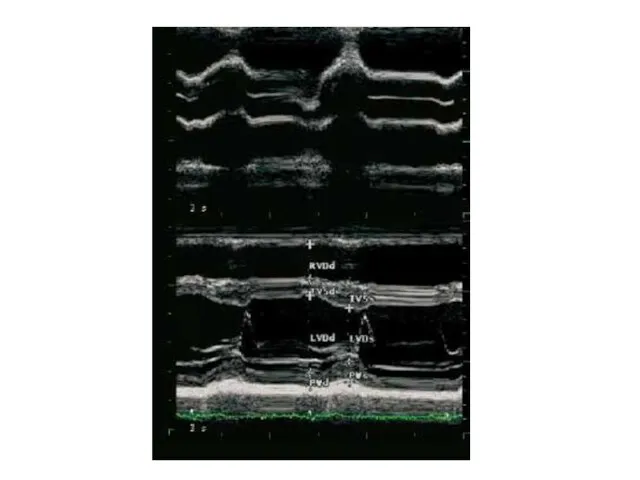
- 13. М-режим позволил впервые в реальном времени оценить размеры сердца и систолическую функцию желудочков. В настоящее время
- 14. Примеры изображений в М-режиме
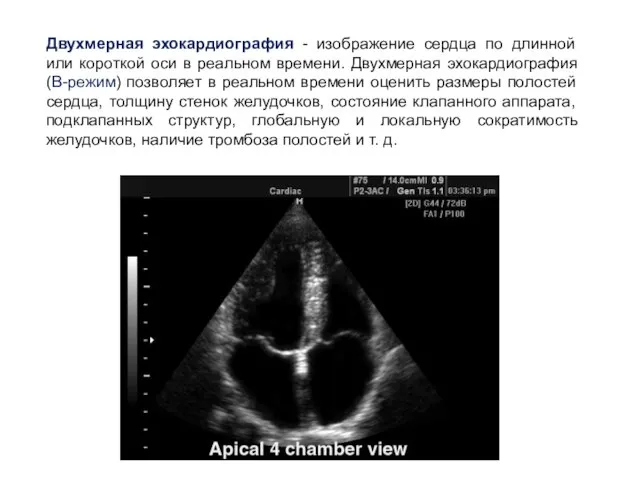
- 16. Двухмерная эхокардиография - изображение сердца по длинной или короткой оси в реальном времени. Двухмерная эхокардиография (В-режим)
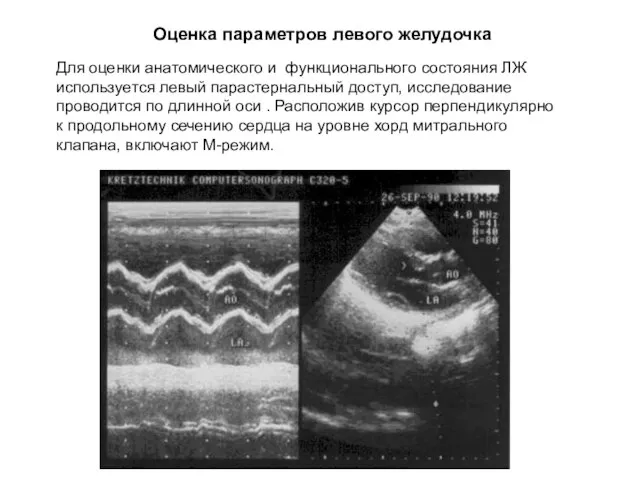
- 17. Оценка параметров левого желудочка Для оценки анатомического и функционального состояния ЛЖ используется левый парастернальный доступ, исследование
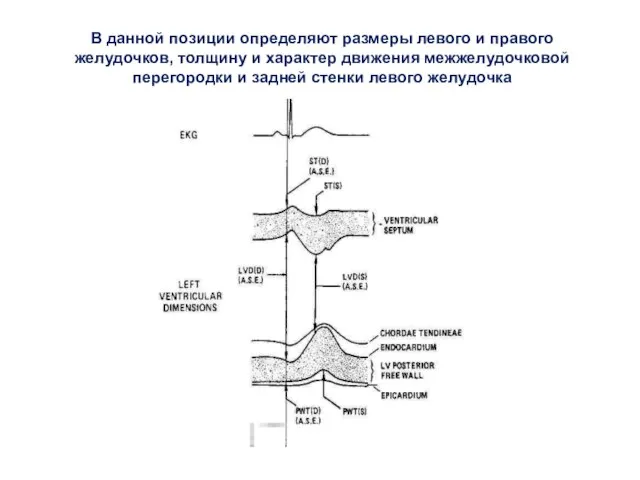
- 18. В данной позиции определяют размеры левого и правого желудочков, толщину и характер движения межжелудочковой перегородки и
- 20. конечно-диастолический диаметр левого желудочка (КДД) - дистанция от левожелудочковой поверхности межжелудочковой перегородки до эндокардиальной поверхности задней
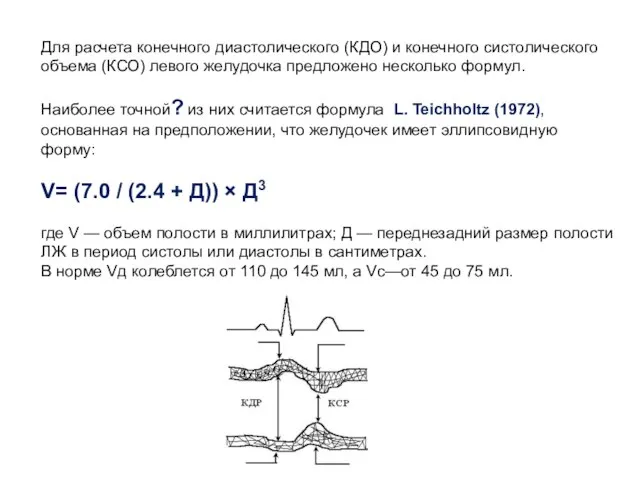
- 21. Для расчета конечного диастолического (КДО) и конечного систолического объема (КСО) левого желудочка предложено несколько формул. Наиболее
- 22. Разница конечного диастолического и конечного систолического объема определяет ударный объем левого желудочка. Минутный объем сердца определяется
- 23. Из полученных КСО и КДО легко рассчитать очень важный показатель – фракцию выброса (ФВ ЛЖ) ФВ
- 24. Относительно норм ФВ, определенной с помощью эхокардиографического метода, окончательной ясности нет. Нижняя граница нормального значения ФВ,
- 25. Доплеровские режимы исследования в эхокардиографии
- 26. Эффект Доплера Эффект Доплера описывает сдвиг частоты сигнала в зависимости от относительного движения источника и приемника.
- 27. Доплеровские режимы Импульсный доплер (PW - pulsed wave) – спектральный доплеровский анализ Импульсный высокочастотный доплер (HFPW
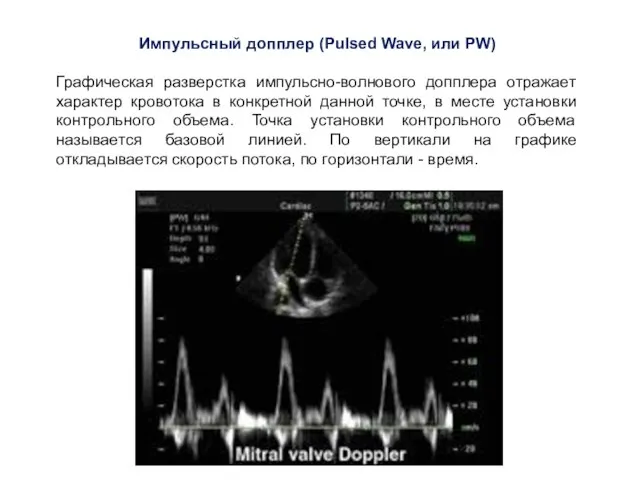
- 28. Импульсный допплер (Pulsed Wave, или PW) Графическая разверстка импульсно-волнового допплера отражает характер кровотока в конкретной данной
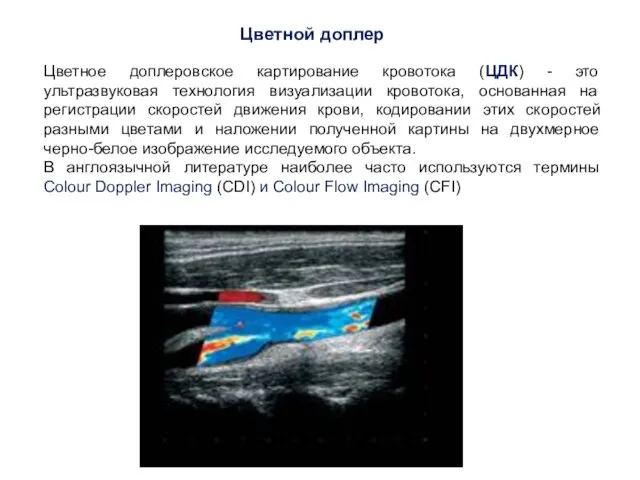
- 29. Цветное доплеровское картирование кровотока (ЦДК) - это ультразвуковая технология визуализации кровотока, основанная на регистрации скоростей движения
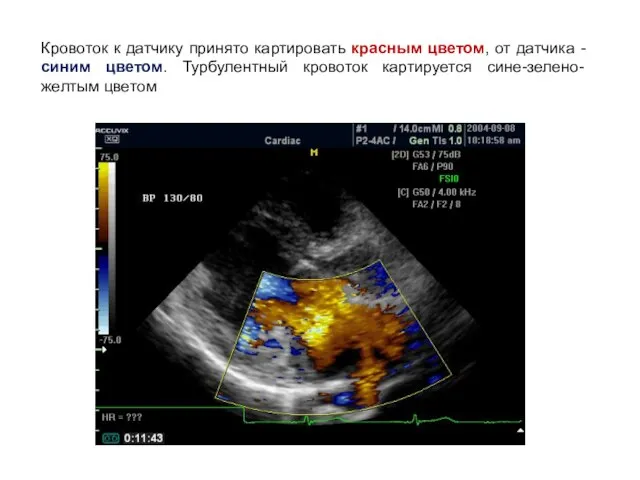
- 30. Кровоток к датчику принято картировать красным цветом, от датчика - синим цветом. Турбулентный кровоток картируется сине-зелено-желтым
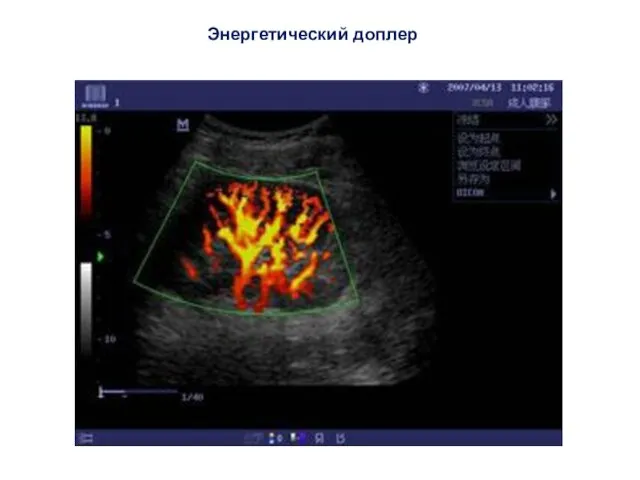
- 32. Энергетический доплер Энергетическое доплеровское картирование кровотока – ЭДК (power doppler) - качественная оценка низкоскоростного кровотока, применяется
- 33. Энергетический доплер
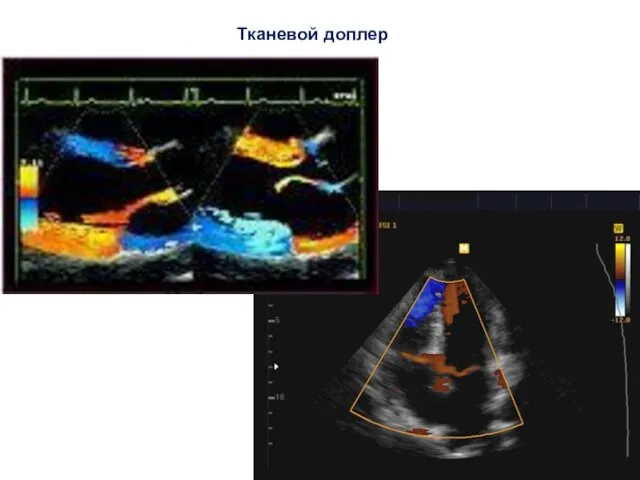
- 34. Тканевой доплер Тканевой допплер – или тканевая цветовая допплерография (Tissue Velocity Imaging) основан на картировании направления
- 35. Тканевой доплер
- 36. Области применения ДЭХОКГ: Выявляет регургитантные потоки Выявляет и количественно оценивает шунтовые потоки Выявляет и количественно оценивает
- 37. Наиболее информативно использование всех трех режимов эхокардиографического исследования Двухмерная Эхо-КГ (В-режим) обеспечивает достаточно большую область сканирования,
- 38. Возможности ультразвукового метода исследования в диагностике ИБС существенно расширяются при использовании метода стресс-эхокардиографии - регистрации нарушений
- 39. Показаниями для стресс-эхокардиографии являются следующие ситуации: Неинформативная электрокардиографическая проба с физической нагрузкой при подозрении на ишемическую
- 40. Двухмерные эхокардиограммы регистрируют в горизонтальном положении пациента до начала исследования и сразу после окончания нагрузки (60–90
- 41. Чреспищеводная эхокардиография ЧПЭхоКГ - метод, при котором ультразвуковой (УЗ) датчик располагается в пищеводе в непосредственной близости
- 42. Чреспищеводная эхокардиография Этот метод исследования дает максимальное разрешение структур сердца. В частности, только методом чреспищеводной эхокардиографии
- 45. Скачать презентацию






















 Наука о весе тела и питании человека
Наука о весе тела и питании человека Перенашивание беременности
Перенашивание беременности Причины и пути возникновения заболеваний. Рекомендации к решению проблем со здоровьем
Причины и пути возникновения заболеваний. Рекомендации к решению проблем со здоровьем Гепатит В
Гепатит В Гипоксия плода и новорожденного ребенка
Гипоксия плода и новорожденного ребенка Виртуальная книжно-иллюстративная выставка Скажи наркотикам нет
Виртуальная книжно-иллюстративная выставка Скажи наркотикам нет Классификация медицинских отходов по степени их эпидемической, токсикологической и радиационной опасности
Классификация медицинских отходов по степени их эпидемической, токсикологической и радиационной опасности Модный подход к преэклампсии
Модный подход к преэклампсии Грудное вскармливание - коллективная ответственность
Грудное вскармливание - коллективная ответственность Блокаторы периферического анионного сайта ацетилхолинэстеразы на основе пиримидина в качестве средства симптоматической терапии
Блокаторы периферического анионного сайта ацетилхолинэстеразы на основе пиримидина в качестве средства симптоматической терапии Оптимизация профилактики синдрома сухого глаза у лиц подросткового возраста
Оптимизация профилактики синдрома сухого глаза у лиц подросткового возраста Эффективность применения двучелюстных шин Тигерштедта по сравнению с фиксацией остеосинтезом
Эффективность применения двучелюстных шин Тигерштедта по сравнению с фиксацией остеосинтезом Первая доврачебная помощь при ДТП
Первая доврачебная помощь при ДТП Грипп. Клиника. Профилактика, принципы лечения
Грипп. Клиника. Профилактика, принципы лечения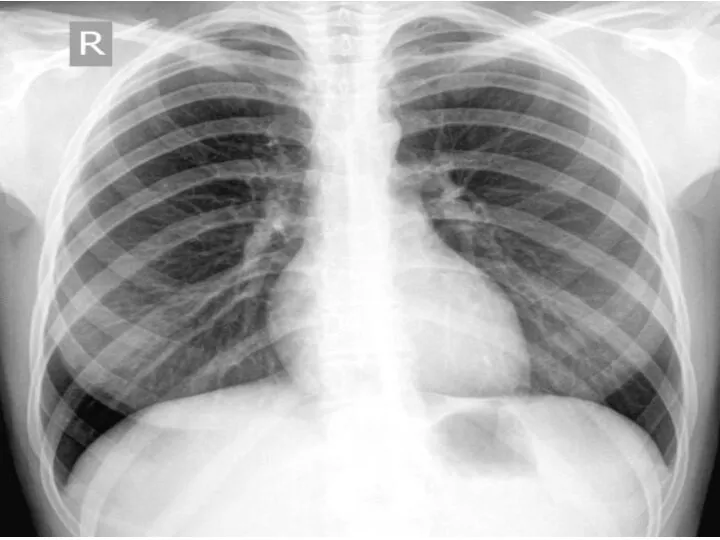 Ренгенограмма легких и бронхов
Ренгенограмма легких и бронхов Инструментальные методы исследования
Инструментальные методы исследования вичч
вичч Помощь пострадавшим при ДТП. Первая медицинская помощь
Помощь пострадавшим при ДТП. Первая медицинская помощь Интрондар. Ядролық мРНҚ гендерінің интрондары
Интрондар. Ядролық мРНҚ гендерінің интрондары Заболевания кожи и волос
Заболевания кожи и волос Рак легкого (Лекция №9)
Рак легкого (Лекция №9) Иммунитет
Иммунитет Наследуемые патологии нарушения обмена углеводов
Наследуемые патологии нарушения обмена углеводов Мочевыделительная система
Мочевыделительная система Энергетические напитки и их влияние на организм
Энергетические напитки и их влияние на организм Мегалобластные и аутоиммунная гемоллитическая анемия
Мегалобластные и аутоиммунная гемоллитическая анемия Алкоголизмның этнокультурасы және гендрлік ерекшеліктері
Алкоголизмның этнокультурасы және гендрлік ерекшеліктері Организм как единая саморазвивающаяся и саморегулирующаяся биологическая система
Организм как единая саморазвивающаяся и саморегулирующаяся биологическая система