Содержание
- 2. Острая почечная недостаточность (ОПН) Это клинический синдром различной этиологии с внезапной временной или необратимой утратой гомеостатических
- 3. Для ОПН характерны следующие отклонения: нарушение выделения из организма воды; нарастающая азотемия; электролитный дисбаланс; декомпенсированный метаболический
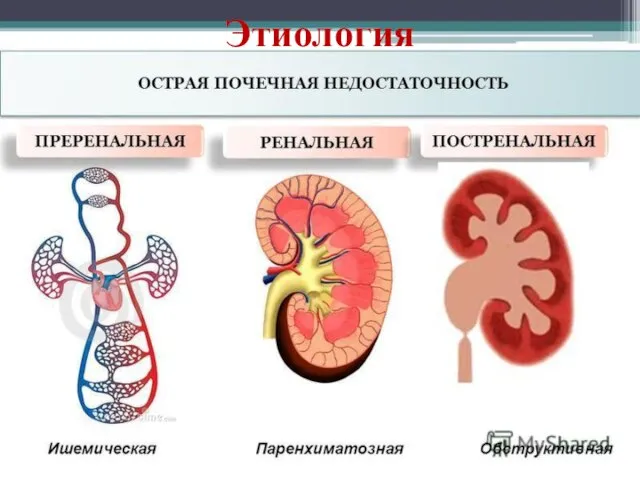
- 4. Этиология
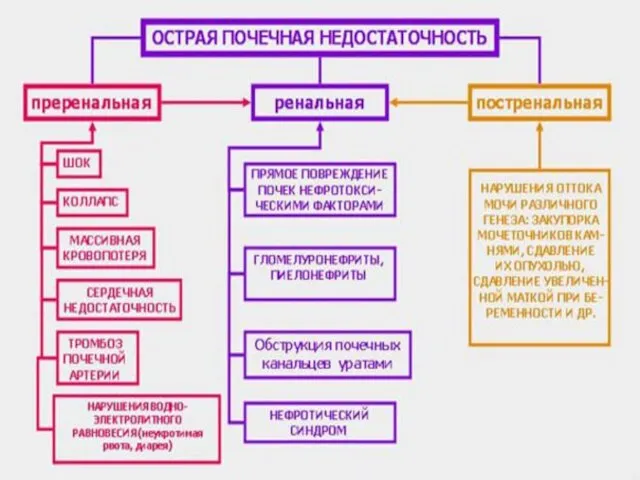
- 6. Этиология 1. Преренальные причины (приводят к почечной гипоперфузии): гиповолемия и/или гипотензия, обусловленные шоком любой этиологии (септический,
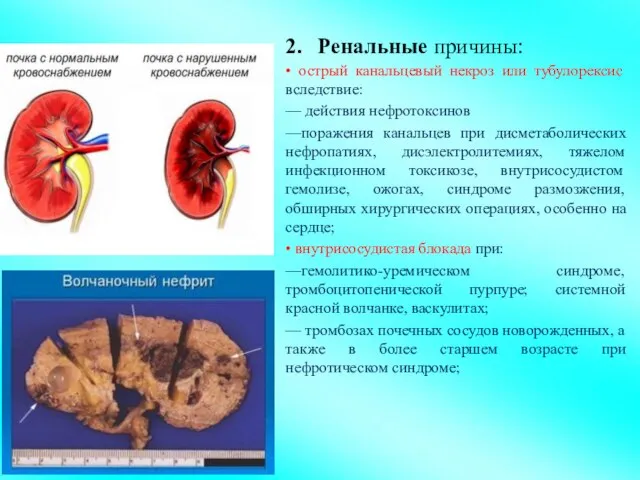
- 7. 2. Ренальные причины: • острый канальцевый некроз или тубулорексис вследствие: — действия нефротоксинов —поражения канальцев при
- 8. • гломерулонефриты; •первичный или вторичный интерстициальный нефрит (ИН); •обструкция канальцев (уратная, оксалатная, ксантиновая, сульфаниламидная нефропатия, пигментурия);
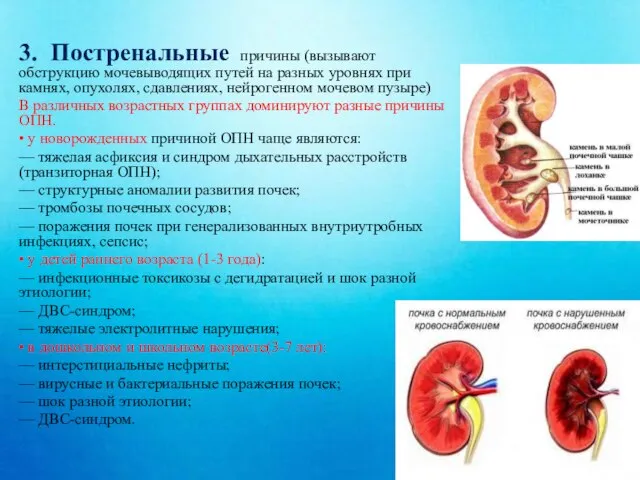
- 9. 3. Постренальные причины (вызывают обструкцию мочевыводящих путей на разных уровнях при камнях, опухолях, сдавлениях, нейрогенном мочевом
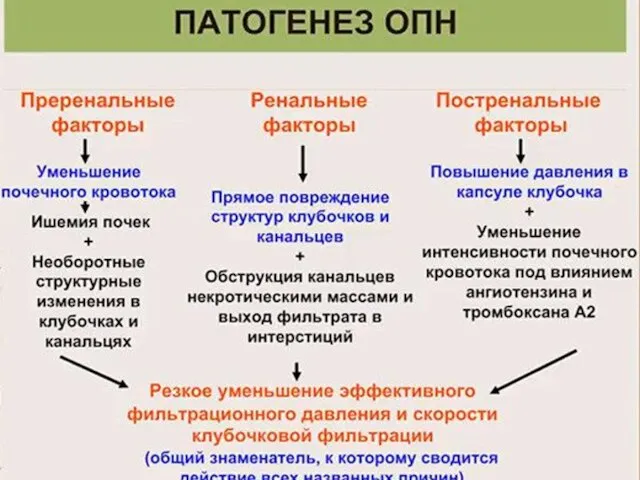
- 11. Патогенез ОПН развивается вследствие резкого снижения скорости клубочковой фильтрации — СКФ (менее 5—10% от нормальной) и
- 12. Классификация RIFLE у детей А. Аkcan- Arican, M. Zappitelli, LL. Loftis, K.K. Washburn, L.S. Jefferson and
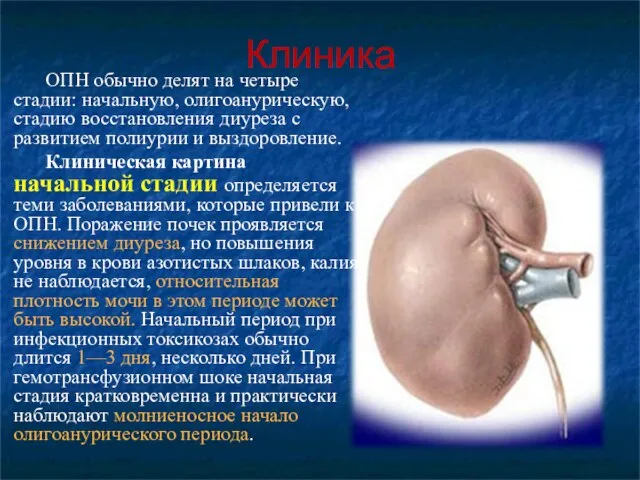
- 13. Клиника ОПН обычно делят на четыре стадии: начальную, олигоанурическую, стадию восстановления диуреза с развитием полиурии и
- 14. Олигоануригескую стадию характеризуют: — резкое снижение диуреза (менее 25% нормы при низкой относительной плотности мочи —
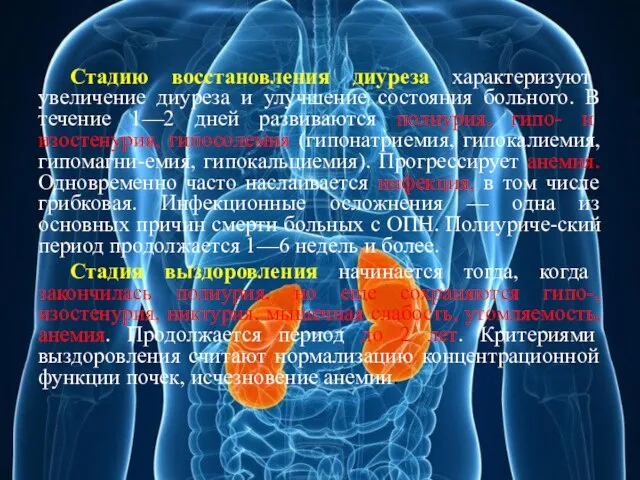
- 15. Стадию восстановления диуреза характеризуют увеличение диуреза и улучшение состояния больного. В течение 1—2 дней развиваются полиурия,
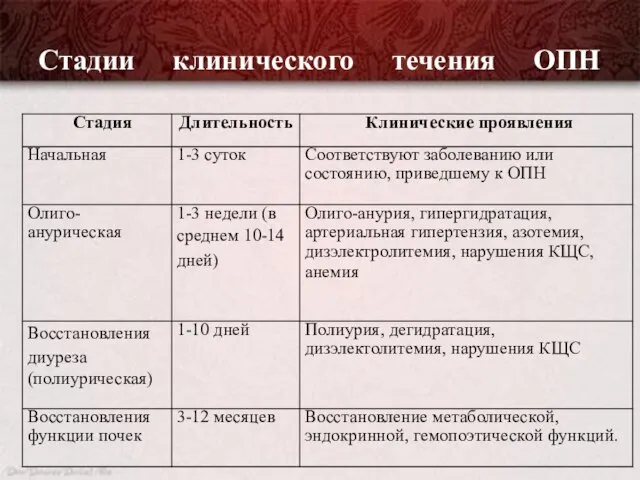
- 16. Стадии клинического течения ОПН
- 17. План обследования Основные диагностические мероприятия: Общий анализ крови Определение креатинина, мочевины, общего белка; Определение калия, натрия,
- 18. Дополнительные диагностические мероприятия Определение белковых фракций, С-реактивного белка Определение АЛТ, АСТ, холестерина, билирубина, общих липидов Определение
- 19. 10.ПЦР на HBV-ДНК и HCV-РНК 11.ИФА на содержание иммуноглобулинов А, М, G, E 12.Исследование крови на
- 20. В биохимическом анализе крови для ОПН характерны — азотемия с увеличением концентрации остаточного азота (более 30
- 21. Лечение Цель лечения: Преренальная ОПН - восстановление ОЦК. Ренальная ОПН - устранить причину ОПН, катаболизм и
- 22. Лечение В начальной стадии основа лечения — воздействие на этиологический фактор: • при гиповолемии и шоке:
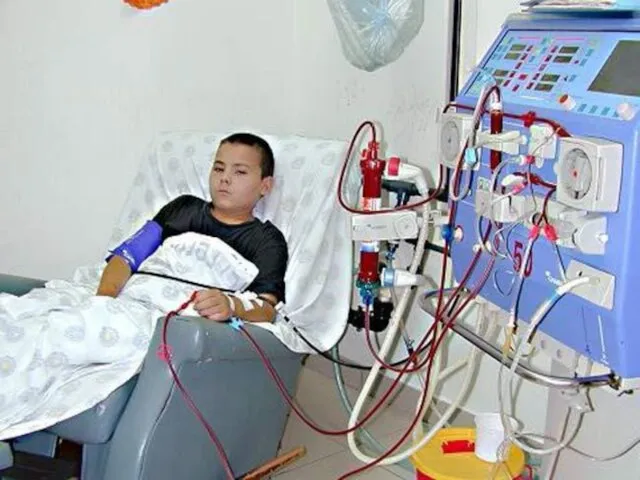
- 23. В олигурической стадии альтернативным методом терапии является гемодиализ. Показаниями к проведению гемодиализа считают: • повышение в
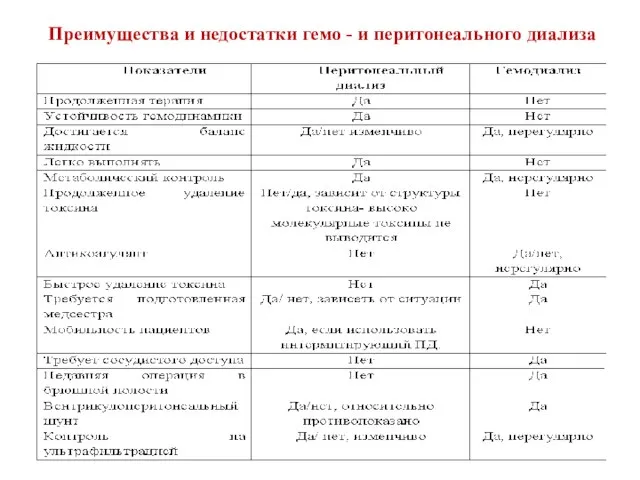
- 26. Преимущества и недостатки гемо - и перитонеального диализа
- 27. Для снижения гиперкалиемии - внутривенное введение 20% раствора глюкозы (4—5 мл/кг) с инсулином (1 ЕД на
- 28. В стадии полиурии диету обогащают солями калия, кальция, магния, натрия, но ограничение белка еще необходимо, жидкость
- 30. Диспансерное наблюдение осуществляют в течение 2 лет: —ежемесячно осмотр, контроль артериального давления; анализы мочи и крови,
- 32. Скачать презентацию














 Знаменитые люди с ОВЗ
Знаменитые люди с ОВЗ Трепанация черепа (краниотомия)
Трепанация черепа (краниотомия) Энтеровирус инфекциясына салыстырмалы диагногстика
Энтеровирус инфекциясына салыстырмалы диагногстика Регуляция обмена воды. Органы мишени. Эффект действия. Гипофункция. Гиперфункция
Регуляция обмена воды. Органы мишени. Эффект действия. Гипофункция. Гиперфункция Определение вида осанки в зависимости от степени выраженности изгибов позвоночника. Антропометрия. Типы телосложения
Определение вида осанки в зависимости от степени выраженности изгибов позвоночника. Антропометрия. Типы телосложения Хирургический инструментарий
Хирургический инструментарий Медицинская визуализация. Современные методы обследования человеческого организма
Медицинская визуализация. Современные методы обследования человеческого организма Возможности лечения пенополиуретановым медицинским покрытием ЛОКУС ран различной этиологии
Возможности лечения пенополиуретановым медицинским покрытием ЛОКУС ран различной этиологии Як взяти емоції під контроль і діяти відповідно головної мети
Як взяти емоції під контроль і діяти відповідно головної мети Правило “6H” и “5T”
Правило “6H” и “5T” Парапротеинемиялық гемобластоздар
Парапротеинемиялық гемобластоздар Клинический случай. Гиперплазия коры надпочечников
Клинический случай. Гиперплазия коры надпочечников Дәстүрлі медицинаның концепциясы
Дәстүрлі медицинаның концепциясы FGOS_4_Organizatsia_LEO
FGOS_4_Organizatsia_LEO Денсаулықпен байланысты өмір сапасы
Денсаулықпен байланысты өмір сапасы История учреждений здравоохранения Центрального района Санкт-Петербурга (на примере поликлиники №37)
История учреждений здравоохранения Центрального района Санкт-Петербурга (на примере поликлиники №37) Йога – источник здоровья моей семьи
Йога – источник здоровья моей семьи Кандидоз полости рта у детей
Кандидоз полости рта у детей Блокады нервов на уровне запястья и голеностопного сустава
Блокады нервов на уровне запястья и голеностопного сустава Аномалии развития и заболевания органов речи у детей
Аномалии развития и заболевания органов речи у детей СПИД. Пути передачи
СПИД. Пути передачи Клиническое применение роллов в контексте метода Фельденкрайз
Клиническое применение роллов в контексте метода Фельденкрайз Деформация зубных рядов и прикуса, связанная с патологией твердых тканей зубов при сохраненных зубных рядах
Деформация зубных рядов и прикуса, связанная с патологией твердых тканей зубов при сохраненных зубных рядах Сестринская помощь при бронхитах. Лекция 2
Сестринская помощь при бронхитах. Лекция 2 В фармацевты я б пошла, пусть меня научат…
В фармацевты я б пошла, пусть меня научат… Жидкие среды организма, кровообращение в капиллярах, лимфообращение. Глава 12
Жидкие среды организма, кровообращение в капиллярах, лимфообращение. Глава 12 IV международный студенческий турнир медиков 2018. Задача №3. Статистическая стройность. Команда DNA
IV международный студенческий турнир медиков 2018. Задача №3. Статистическая стройность. Команда DNA Математические расчеты в сестринском деле
Математические расчеты в сестринском деле