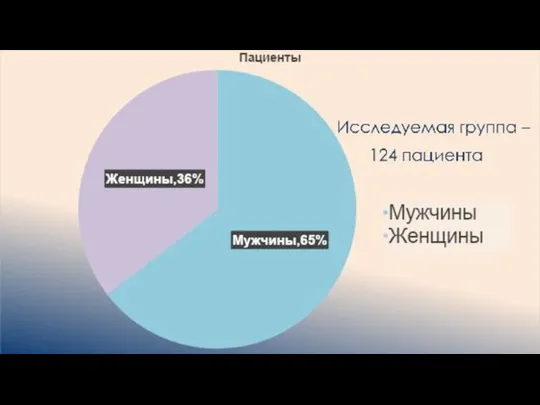
Слайд 2Местнораспространенные формы рака желудка наиболее часто протекают с вовлечением в опухолевый процесс

поджелудочной железы, что требует выполнения травматичных комбинированных операций.
Целесообразность выполнения комбинированных вмешательств зависит от возможности радикального удаления опухоли.
Слайд 3Цель исследования:
анализ непосредственных и отдаленных результатов лечения местнораспространенного рака желудка с

вовлечением поджелудочной железы
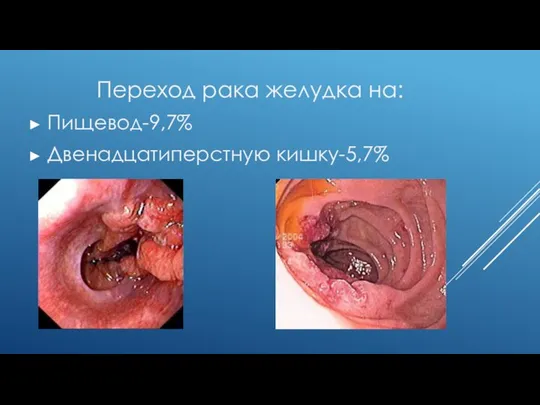
Слайд 6 Переход рака желудка на:
Пищевод-9,7%
Двенадцатиперстную кишку-5,7%
Слайд 7Истинное врастание опухоли в поджелудочную железу-83,9%
Паратуморозный воспалительный инфильтрат – 16,1%

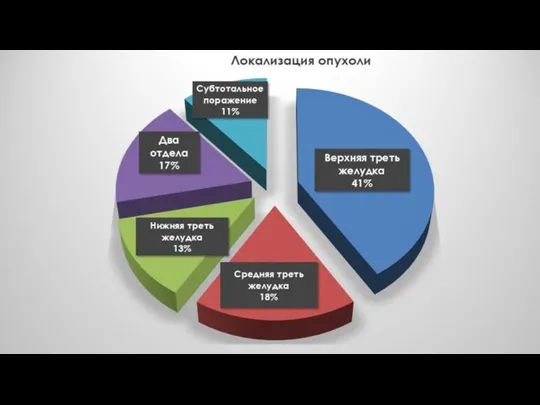
Слайд 9ПРОРАСТАНИЕ РАКА ЖЕЛУДКА
Только в поджелудочную железу – у 41 (33,1%) пациентов,
Также

в ободочную кишку – в 35 (28,2%),
- печень – в 11 (8,9%)
- селезенку – в 5 (4%)
Реже опухоль распространялась на диафрагму, надпочечник, желчный пузырь, нижнюю полую вену.
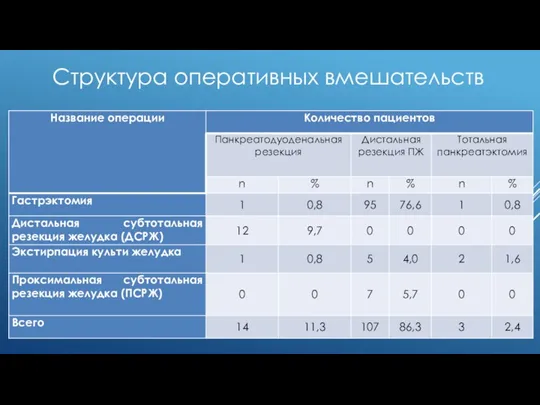
Слайд 10Структура оперативных вмешательств
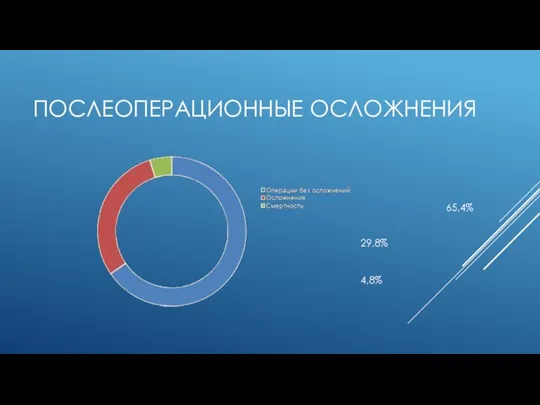
Слайд 11ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ
4,8%
29,8%
65,4%
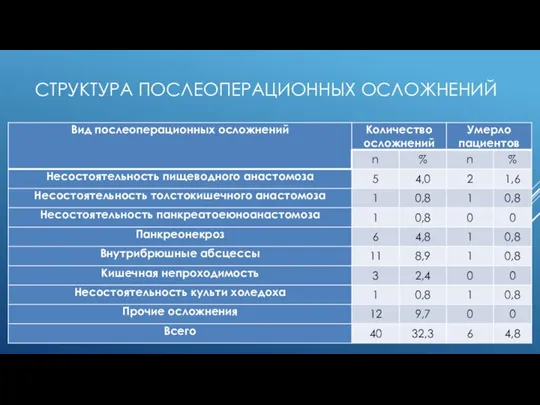
Слайд 12СТРУКТУРА ПОСЛЕОПЕРАЦИОННЫХ ОСЛОЖНЕНИЙ
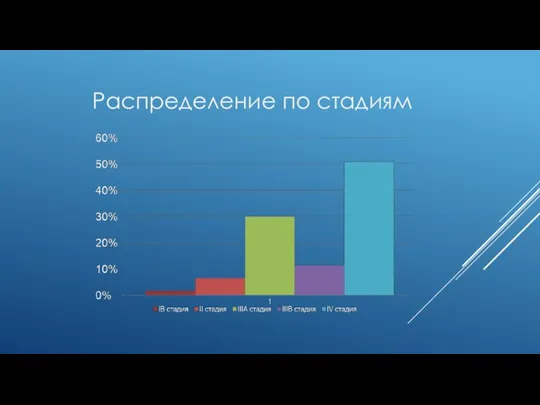
Слайд 13ПЯТИЛЕТНЯЯ ВЫЖИВАЕМОСТЬ ПАЦИЕНТОВ
С учетом послеоперационной летальности - 20,2±4,0%
Без учета умерших больных -

21,3±4,2%
После радикальных и условно-радикальных (R0) операций - 24,4±4,9%
Слайд 14После паллиативных операций в связи с гистологическим обнаружением в крае резекции опухолевых

клеток (R1) медиана выживаемости составила 10,0 мес., после операций макроскопически определяемой опухоли (R2) - 3 мес.
Слайд 15ВЫВОДЫ
Комбинированные операции с резекцией поджелудочной железы при раке желудка характеризуются удовлетворительными непосредственными

результатами.
Пятилетняя выживаемость пациентов составила, с учетом послеоперационной летальности, 20,2±4,0%, без учета умерших больных – 21,3±4,2%.
Выполнение комбинированных операций по поводу рака желудка оптимально при возможности достижения полной циторедукции (R0).
Паллиативные (R1) операции оправданны.
Нецелесообразно выполнение паллиативных (R2) комбинированных вмешательств.











 Синдром Крювелье-баумгартена. Болезнь бадда-киари
Синдром Крювелье-баумгартена. Болезнь бадда-киари Комплекс дыхательных упражнений по методике А.Н. Стрельниковой
Комплекс дыхательных упражнений по методике А.Н. Стрельниковой Сосудистый шов
Сосудистый шов Коронавирус
Коронавирус Рентгенодиагностика острых заболеваний и повреждений органов брюшной полости
Рентгенодиагностика острых заболеваний и повреждений органов брюшной полости Техника сверления имплантов ARDS. Введение
Техника сверления имплантов ARDS. Введение Переломы. Линии перелома
Переломы. Линии перелома Поиск объективных физиологических индикаторов чувства тошноты
Поиск объективных физиологических индикаторов чувства тошноты Губчаста нирка
Губчаста нирка Инфекционные заболевания и их профилактика
Инфекционные заболевания и их профилактика Острый коронарный синдром
Острый коронарный синдром Острая почечная недостаточность при инфекционных заболеваниях
Острая почечная недостаточность при инфекционных заболеваниях Полисомнография. Сущность метода. Показания к проведению исследования
Полисомнография. Сущность метода. Показания к проведению исследования История крупнейших эпидемий
История крупнейших эпидемий Молекулярные механизмы нефросклероза
Молекулярные механизмы нефросклероза Сальмонеллез. Характеристика сальмонелл
Сальмонеллез. Характеристика сальмонелл Ранняя реабилитация пострадавших на производстве в Саратовской области
Ранняя реабилитация пострадавших на производстве в Саратовской области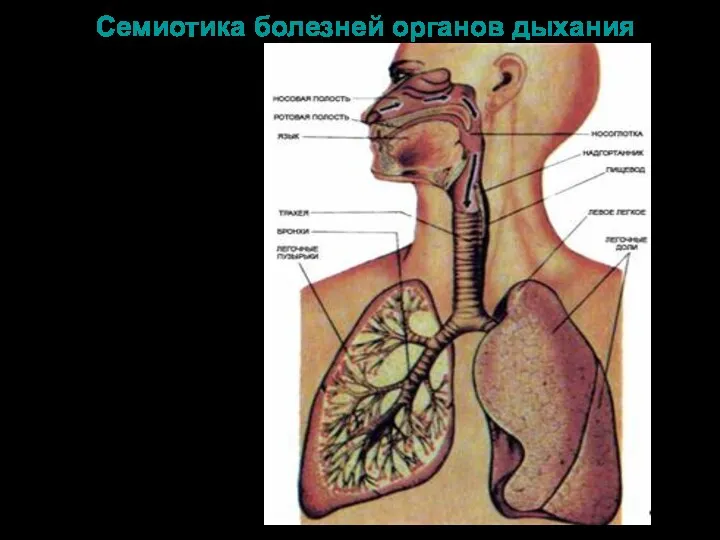 Семиотика болезней системы дыхания
Семиотика болезней системы дыхания Пассивная артикуляционная гимнастика
Пассивная артикуляционная гимнастика Жүректің дамуы
Жүректің дамуы Роль медицинской сестры в профилактике осложнений сахарного диабета
Роль медицинской сестры в профилактике осложнений сахарного диабета Ерошевский Тихон Иванович
Ерошевский Тихон Иванович Заболевания сердечно-сосудистой системы и их предупреждение
Заболевания сердечно-сосудистой системы и их предупреждение Варикоцеле. Эпидемиология, этиология, патогенез
Варикоцеле. Эпидемиология, этиология, патогенез Crown lengthening 11 - 8mm
Crown lengthening 11 - 8mm Адаптивный иммунитет
Адаптивный иммунитет Афферентные пути. Чувствительность
Афферентные пути. Чувствительность Мой новый мир. Медицинский центр Надежные руки
Мой новый мир. Медицинский центр Надежные руки