Слайд 2САХАРНЫЙ ДИАБЕТ 2 типа
это хроническое заболевание, обусловленное уменьшением чувствительности тканей организма человека

к инсулину. Характерным проявлением сахарного диабета является нарушение углеводного обмена с нарастанием уровня глюкозы (сахара) в крови.
Слайд 3САХАРНЫЙ ДИАБЕТ 2 типа
заболевание эндокринной системы, обусловленное абсолютной или относительной недостаточностью в

организме гормона поджелудочной железы- инсулина и проявляющееся глубокими нарушениями углеводного, жирового и белкового обменов.
Слайд 4ЭТИОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ НАРУШЕНИЙ ГЛИКЕМИИ (ВОЗ 1999)
1 Сахарный диабет типа I (деструкция β-клеток,

обычно приводящая к абсолютной инсулиновой недостаточности)
аутоиммунный
Идиопатический
2 Сахарный диабет II типа
3 Другие специфические типы диабета
генетические дефекты β-клеточной функции:
генетические дефекты в действии инсулина
болезни экзокринной части поджелудочной железы
эндокринопатии:
диабет, индуцированный лекарствами или химикалиями
необычные формы иммунно-опосредованного диабета
другие генетические синдромы, иногда сочетающиеся с диабетом
4 Гестационный сахарный диабет
Слайд 5 Генеалогические и популяционно –генетические исследования помогают установить тип наследования различных клинических форм

СД, а также ответить на вопрос об их генетической самостоятельности или, иными словами, выделить нозологические самостоятельные формы болезни.
Слайд 6Дифференциальная диагностика типов сахарного диабета

Слайд 7Генетические факторы в формировании разных форм СД

Слайд 81-й и 2-й типы сахарного диабета являются патогенетически различными, генетически самостоятельными заболеваниями

и наследуются независимо друг от друга.
Слайд 9ЦЕЛЕВЫЕ УРОВНИ ПОКАЗАТЕЛЕЙ ЛИПИДНОГО ОБМЕНА

Слайд 10ТРЕБОВАНИЯ К ФОРМУЛИРОВКЕ ДИАГНОЗА ПРИ САХАРНОМ ДИАБЕТЕ
Сахарный диабет 1 типа (2 типа)

или Сахарный диабет вследствие (указать причину) или Гестационный сахарный диабет
Диабетические микроангиопатии: – ретинопатия (указать стадию на правом глазу, на левом глазу); – состояние после лазеркоагуляции сетчатки или оперативного лечения (если проводились) от… года – нефропатия (указать стадию хронической болезни почек и альбуминурии)
Диабетическая нейропатия (указать форму)
Синдром диабетической стопы (указать форму)
Диабетическая нейроостеоартропатия (указать стадию)
Диабетические макроангиопатии: – ИБС (указать форму) – Цереброваскулярные заболевания (указать какие) – Заболевания артерий нижних конечностей (указать критическую ишемию)
Сопутствующие заболевания, в том числе: – Ожирение (указать степень) – Артериальная гипертензия (указать степень, риск сердечно-сосудистых осложнений) – Дислипидемия – Хроническая сердечная недостаточность (указать функциональный класс) – Неалкогольная жировая болезнь печени (указать форму)
Слайд 11Клиника
1.Классические cимптомы (признаки) сахарного диабета 2 типа:
сильная жажда (постоянное желание пить

воду в больших количествах),
полиурия (усиленное мочеотделение),
утомляемость (постоянная общая слабость),
раздражительность,
частые инфекции (особенно кожи и мочеполовых органов).
2.Прочие симптомы:
онемение или кожный зуд в ногах или руках,
снижение остроты зрения (ухудшение или затуманивание зрения).
3.Осложнения (могут быть первыми признаками сахарного диабета):
кандидозный (грибковый) вульвовагинит и баланит (воспаление половых органов у женщин и мужчин);
плохо заживающие язвы или стафилококковые инфекции на коже (гнойничковые высыпания, в том числе фурункулез на коже);
полинейропатия (поражение нервных волокон, проявляющиеся парестезией - ползание мурашек и онемение в области ног;
эректильная дисфункция (снижение эрекции полового члена у мужчин);
ангиопатия (уменьшение проходимости артерий сердца с болями в области сердца инижних конечностей, что проявляется болями и чувством мерзнутья стоп).
Классические симптомы (признаки) сахарного диабета, приведенные выше наблюдаются не всегда. ГЛАВНАЯ ЖАЛОБА - СЛАБОСТЬ ! Сахарный диабет часто протекает бессимптомно, поэтому от семейного врача требуется большая настороженность.
Слайд 13ЛЕЧЕНИЕ
Первостепенной задачей лечения СД 2 является достижение компенсации заболевания на протяжении длительного

времени.
Снижение уровня HbA1c на 1% приводит к уменьшению общей смертности на 21%, сердечно-сосудистой заболеваемости — на 14%, нарушений микроциркуляторного русла — на 37%. Вместе с тем при снижении уровня HbA1c на 2 и 3% риск смерти при СД 2 уменьшается на 42 и 63% соответственно.
Слайд 14ЛЕЧЕНИЕ (продолжение)
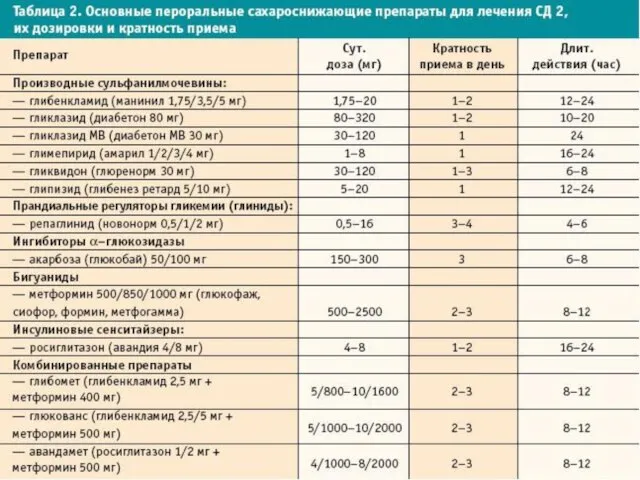
Основными принципами лечения СД 2 в настоящее время являются:диетотерапия;
физическая

нагрузка; назначение пероральных сахароснижающих препаратов (ПССП) и инсулина; обучение больных, в т. ч. самоконтролю уровня гликемии; профилактика и раннее начало лечения диабетических осложнений.
Если физические нагрузки и диетотерапия не могут привести к удовлетворительной компенсации углеводного обмена, то следующим этапом лечения СД 2 является терапия одним или комбинацией ПССП.
Слайд 15ЛЕЧЕНИЕ (продолжение)
Механизмы действия ПССП различны, но в целом направлены на устранение трех

основных метаболических нарушений, приводящих к гипергликемии. Это нарушение секреции инсулина поджелудочной железой (ПЖЖ), периферическая инсулинорезистентность, избыточная продукция глюкозы печенью. Еще один механизм действия ПССП — замедление всасывания глюкозы в тонком кишечнике, снижающее постпрандиальную гликемию.
Слайд 18Роль инсулина в организме
Инсулин и его сигнальная система:
Энергетический обмен
Заживление ран
Рост и развитие

организма
Пролиферация клеток
Выживание организма
Репродукция
Слайд 20КРИТЕРИИ КОМПЕНСАЦИИ УГЛЕВОДНОГО ОБМЕНА
1) оптимальное состояние углеводного обмена и жирового обмена;
2) адекватное

физическое и половое развитие;
3) отсутствие осложнений
Слайд 21Самоконтроль
Понятие самоконтроля включает в себя
проведение пациентами или членами их семей регулярных

анализов гликемии, глюкозурии,
анализ полученных результатов,
учёт режима питания и физической активности,
умение корригировать инсулинотерапию в зависимости от меняющихся условий дня.
Слайд 22Средства самоконтроля
Глюкометры
Визуальные тест – полоски
Глюкосенсоры

Слайд 231 ХЕ – хлебная единица – это 10—12 граммов усваиваемых углеводов
1 ХЕ,

съеденная в любом виде, повышает сахар крови в среднем на 1,5 – 2 ммоль/л
Слайд 26Положительные эффекты физических нагрузок при сахарном диабете
Улучшение чувствительности к инсулину
Улучшение сердечно-сосудистой

деятельности
Повышение работоспособности
Уменьшение риска развития ИБС и смерти от неё
Снижение риска развития артериальной гипертонии
Повышение активности фибринолиза
Уменьшение отложений жировой ткани, увеличение мышечной массы
Снижение риска остеопороза и развития ограниченной подвижности суставов
Улучшение качества жизни и самооценки
Уменьшение эмоционального напряжения или депрессии
Слайд 27Неотложные состояния при сахарном диабете.
К острым осложнениям сахарного диабета (СД) относятся

коматозные состояния, возникающие вследствие декомпенсации заболевания (кетоацидотическая, гиперосмолярная комы) либо введения большой дозы инсулина или сахароснижающих пероральных препаратов (гипогликемическая кома).
У больных СД могут развиваться кетоацидотическая, гиперосмолярная, гипогликемическая и лактацидемическая комы – состояния, непосредственно связанные и специфически обусловленные основным заболеванием.
Слайд 28ГИПЕРОСМОЛЯРНОЕ ГИПЕРГЛИКЕМИЧЕСКОЕ СОСТОЯНИЕ
ГГС – острая декомпенсация СД, с резко выраженной гипергликемией

(как правило, уровень глюкозы плазмы > 35 ммоль/л), высокой осмолярностью плазмы и резко выраженной дегидратацией, при отсутствии кетоза и ацидоза
Слайд 29Клиническая картина:
выраженная полиурия (впоследствии часто олиго- и анурия), выраженная жажда (у пожилых

может отсутствовать), слабость, головные боли; выраженные симптомы дегидратации и гиповолемии: сниженный тургор кожи, мягкость глазных яблок при пальпации, тахикардия, позднее – артериальная гипотензия, затем нарастание недостаточности кровообращения, вплоть до коллапса и гиповолемического шока; сонливость, сопор и кома. Запаха ацетона и дыхания Куссмауля нет. Особенность клиники ГГС – полиморфная неврологическая симптоматика (судороги, дизартрия, двусторонний спонтанный нистагм, гипер- или гипотонус мышц, парезы и параличи; гемианопсия, вестибулярные нарушения и др.), которая не укладывается в какой-либо четкий синдром, изменчива и исчезает при нормализации осмолярности.
Крайне важен дифференциальный диагноз с отеком мозга во избежание ОШИБОЧНОГО назначения мочегонных ВМЕСТО РЕГИДРАТАЦИИ.
Слайд 30Регидратация :
• в первый час – 1 л 0,9 % раствора

NaCl, затем – в зависимости от уровня Na+ (УУР А, УДД 1):
- при скорректированном Na+ >165 ммоль/л: солевые растворы противопоказаны, регидратацию начинают с 2,5 % раствора глюкозы; - при скорректированном Na+ 145–165 ммоль/л: регидратацию проводят 0,45 % (гипотоническим) раствором NaCl;
- при снижении скорректированного Na+ до < 145 ммоль/л переходят на 0,9 % раствор NaCl.
• При гиповолемическом шоке (АД < 80/50 мм рт. ст.) вначале в/в очень быстро вводят 1 л 0,9 % раствора NaCl или коллоидные растворы. Скорость регидратации: 1-й час – 1–1,5 л жидкости, 2-й и 3-й час – по 0,5–1 л, затем по 0,25–0,5 л (под контролем ЦВД; объем вводимой за час жидкости не должен превышать часового диуреза более, чем на 0,5–1 л)
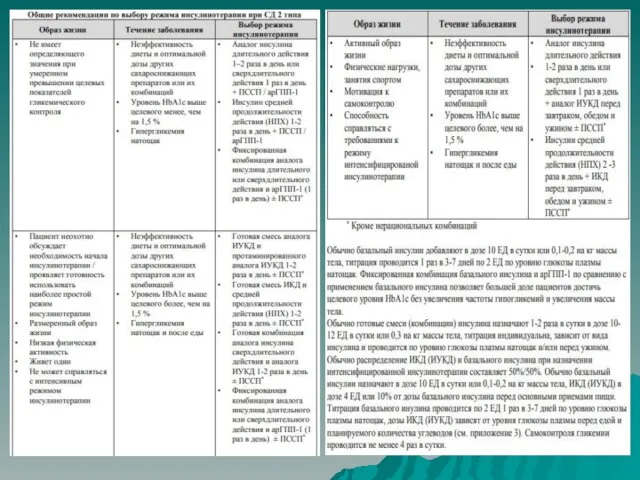
Слайд 31Особенности инсулинотерапии:
• С учетом высокой чувствительности к инсулину при ГГС, в

начале инфузионной терапии инсулин не вводят или вводят в очень малых дозах – 0,5–2 ЕД/ч, максимум 4 ед/ч в/в .
• Если через 4–5 ч от начала инфузии, после частичной регидратации и снижения уровня Na+ сохраняется выраженная гипергликемия, переходят на режим дозирования инсулина, рекомендованный для лечения ДКА.
• Если одновременно с началом регидратации 0,45 % (гипотоническим) раствором NaCl ошибочно вводятся более высокие дозы ИКД (≥ 6 ЕД/ч), возможно быстрое снижение осмолярности плазмы с развитием отека легких и отека мозга. Уровень ГП не следует снижать быстрее, чем на 4 ммоль/л/ч, осмолярность плазмы – не более, чем на 3–5 мосмоль/л/ч, а уровень натрия – не более, чем на 10 ммоль/л в сутки
Слайд 32Гипогликемия и гипогликемическая кома
Гипогликемия- наиболее частое острое осложнение сахарного диабета. Это

тот уровень сахара в крови, при котором появляются симптомы нейрофизиологической дисфункции
Слайд 33Клинические проявления гипогликемий
I. Симптомы нейрогликопении:
Снижение интеллектуальной деятельности
Растерянность
Дезориентация
Вялость, сонливость
Агрессивность
Немотивированные посту-
пки
Эйфория
Головная боль, головокружения
«Туман»

ли мелькание «мушек» перед глазами
Резкое чувство голода
Слайд 34Клинические проявления гипогликемий
II. Симптомы гиперкатехоламинемии:
тахикардия
Повышение АД
Потливость
Бледность кожных покровов
Тремор конечностей и чувство

внутренней дрожи
Чувство страха и тревоги
Слайд 35Лабораторные показатели гипогликемий
Уровень сахара в крови 2,2-2,8 ммоль/л
У новорождённых – менее

1,7 ммоль/л
У недоношенных – менее 1,1 ммоль/л
Уровень сахара в крови, при котором наблюдается ухудшение самочувствия – 2,6-3,5 ммоль/л
Слайд 36Легкая гипогликемия (не требующая помощи другого лица) Прием 1-2 ХЕ быстро усваиваемых

углеводов: сахар (2-4 куска по 5 г, лучше растворить), или мед или варенье (1–1,5 столовых ложки), или 100–200 мл фруктового сока, или 100–200 мл лимонада на сахаре, или 4-5 больших таблеток глюкозы (по 3–4 г), или 1-2 тубы с углеводным сиропом (по 10 г углеводов). Если через 15 минут гипогликемия не купируется, повторить лечение. Если гипогликемия вызвана пролонгированным инсулином, особенно в ночное время, то дополнительно съесть 1-2 ХЕ медленно усваиваемых углеводов (хлеб, каша и т.д.).
Тяжелая гипогликемия (потребовавшая помощи другого лица, с потерей сознания или без нее)
• Пациента уложить на бок, освободить полость рта от остатков пищи. При потере сознания нельзя вливать в полость рта сладкие растворы (опасность асфиксии!).
• В/в струйно ввести 40 – 100 мл 40 % раствора глюкозы, до полного восстановления сознания
• Альтернатива – 1 мг (маленьким детям 0,5 мг) глюкагона п/к или в/м (вводится родственником больного) .
• Если сознание не восстанавливается после в/в введения 100 мл 40 % раствора глюкозы – начать в/в капельное введение 5–10 % раствора глюкозы и госпитализировать.
• Если причиной является передозировка ПССП с большой продолжительностью действия, в/в капельное введение 5–10 % раствора глюкозы продолжать до нормализации гликемии и полного выведения препарата из организма.
Слайд 37Лактацидемическая кома
Лактацидемическая кома не является специфическим острым осложнением СД и может развиваться

при ряде состояний, характеризующихся явлениями аноксии и шока (инфаркт миокарда, заболевания печени, почек, лейкемия, ферментативные расстройства и др.).
Состояние лактацидоза может быть констатировано при повышении уровня молочной кислоты в плазме крови свыше 5 ммоль/л и снижении рН артериальной крови ниже 7,2.
Лактатацидоз – метаболический ацидоз с большой анионной разницей (≥10 ммоль/л) и уровнем молочной кислоты в крови > 4 ммоль/л (по некоторым определениям > 2 ммоль/л).
Слайд 38Симптомы лактацидоза обусловлены сдвигами кислотно-щелочного состояния. В клинической картине на первый план

выступают быстро прогрессирующая сердечно-сосудистая недостаточность, ведущая к развитию коллапса, артериальной гипотонии, гипоксии мозга и нарушению сознания. Характерна гипервентиляция, однако дегидратация выражена не резко. Уровень глюкозы крови может значительно варьировать, у некоторых пациентов может отмечаться гипогликемия. Поскольку симптомы лактацидоза не специфичны, диагноз лактацидемической комы должен быть заподозрен у больного СД с гипотензией или в состоянии шока в случае, если выраженность ацидоза не соответствует степени кетоза. Хотя у всех больных с лактацидозом имеется некоторое повышение уровня кетоновых тел в крови, этот уровень обычно не превышает 1/3 общего содержания органических кислот. Таким образом, диагноз лактацидемической комы – это диагноз исключения. Окончательный диагноз лактацидоза устанавливается на основании определения содержания молочной кислоты в крови.



































 Расти и развиваться здоровыми. Почему мы иногда болеем
Расти и развиваться здоровыми. Почему мы иногда болеем Состояние острой интоксикации ПАВ. Синдром отмены ПАВ
Состояние острой интоксикации ПАВ. Синдром отмены ПАВ Немедикаментозные методы коррекции эмоциональных нарушений
Немедикаментозные методы коррекции эмоциональных нарушений Антиагрегантная терапия в лечении хронических цереброваскулярных нарушений
Антиагрегантная терапия в лечении хронических цереброваскулярных нарушений Гидролазы (13 подклассов)
Гидролазы (13 подклассов) В.П. Демихов - основоположник мировой трансплантологии
В.П. Демихов - основоположник мировой трансплантологии Холера. История
Холера. История Блокады сердца
Блокады сердца Рецепт
Рецепт Нәтижелер мен талқылаулар, қорытынды
Нәтижелер мен талқылаулар, қорытынды Антикоагулянты 2022 МИД
Антикоагулянты 2022 МИД Гиперосмолярная кома
Гиперосмолярная кома Вскармливание детей грудного возраста
Вскармливание детей грудного возраста Нанохімія та нанотехнології в медицині. Токсичність нанооб'єктів
Нанохімія та нанотехнології в медицині. Токсичність нанооб'єктів Анатомо-фізіологічні особливості ендокринної системи у дітей та семіотика уражень
Анатомо-фізіологічні особливості ендокринної системи у дітей та семіотика уражень Массаж для новорожденных
Массаж для новорожденных Вспомогательные репродуктивные технологии. Нормативно-правовое регулирование
Вспомогательные репродуктивные технологии. Нормативно-правовое регулирование Сидячие ванночки
Сидячие ванночки Ангиогенез и его роль в развитии опухоли
Ангиогенез и его роль в развитии опухоли Воспалительные процессы в сердце
Воспалительные процессы в сердце Жүйке талшықтарының физиологиялық қасиеттері. Парабиоз
Жүйке талшықтарының физиологиялық қасиеттері. Парабиоз Добровольное медицинское страхование в РФ
Добровольное медицинское страхование в РФ Моя мама - фармацевт
Моя мама - фармацевт Artificial heart
Artificial heart Эпизоотии и эпифитотии
Эпизоотии и эпифитотии Перитонит. Классификация
Перитонит. Классификация Хроническая болезнь почек
Хроническая болезнь почек Фотодерматоз
Фотодерматоз