Содержание
- 2. Содержание: Сестринский уход при заболеваниях органов мочевыделения: Пиелонефрит. Причины, факторы риска, нарушенные потребности, проблемы пациента. Клинические
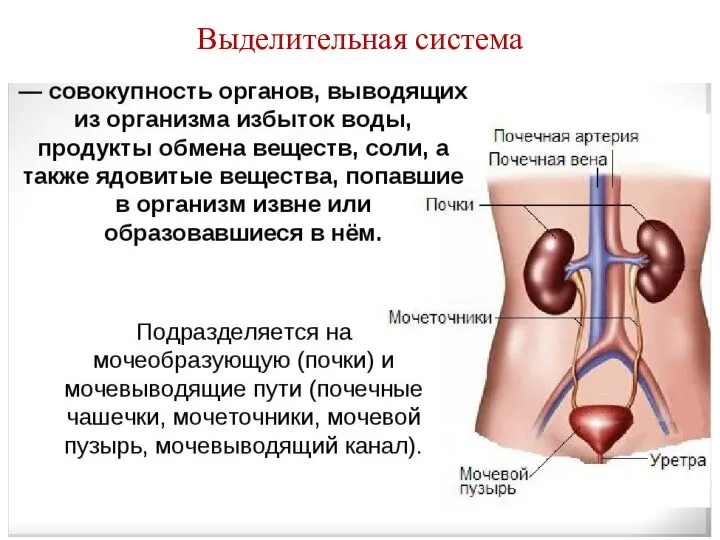
- 3. Выделительная система
- 4. Функции почек
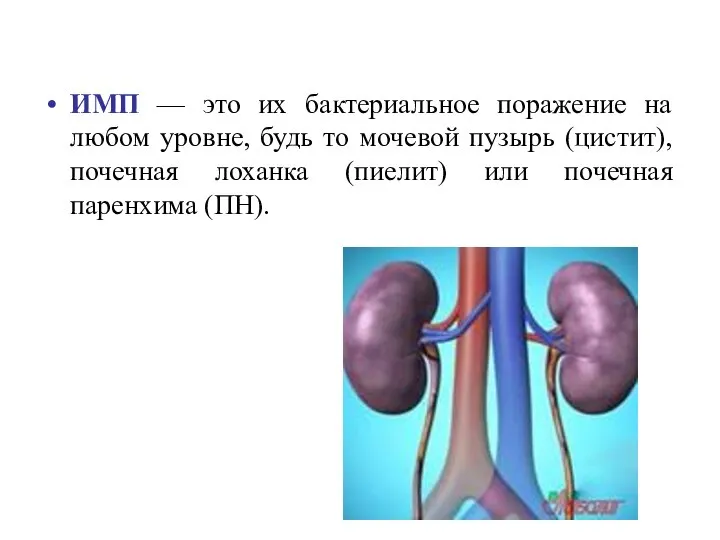
- 7. ИМП — это их бактериальное поражение на любом уровне, будь то мочевой пузырь (цистит), почечная лоханка
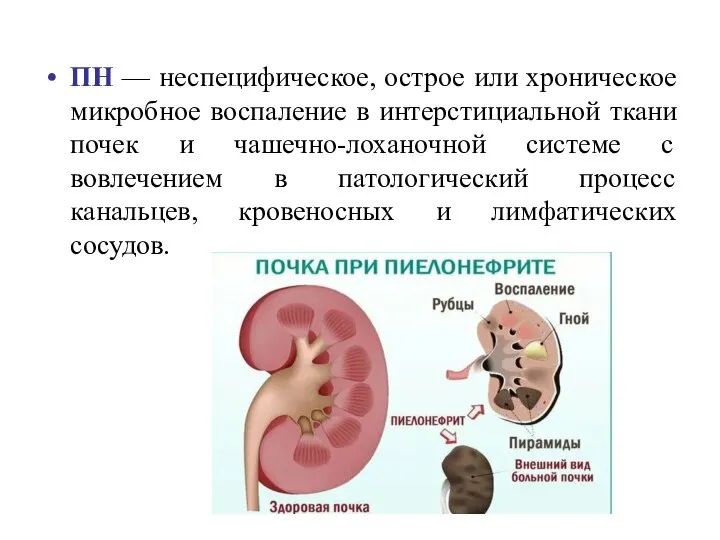
- 8. ПН — неспецифическое, острое или хроническое микробное воспаление в интерстициальной ткани почек и чашечно-лоханочной системе с
- 9. Важность проблемы ПН обусловлена такими факторами, как: ПН занимает второе место по частоте встречаемости после острых
- 10. Возможность рецидивирования и прогрессирования процесса. Риск рецидивов ИМП высок и составляет, по данным различных источников, до
- 11. Риск осложнений с развитием артериальной гипертонии и хронической почечной недостаточности (ХПН). ПН занимает третье место среди
- 12. На основании результатов клинико-лабораторных и инструментальных методов исследования идентифицируется форма ПН Первичный ПН — микробно-воспалительный процесс
- 13. Вторичный ПН — микробно-воспалительный процесс в интерстиции и чашечно-лоханочной системе почки, развивающийся на фоне аномалии развития
- 14. Факторы и состояния, предрасполагающие к развитию ИМП Отягощенный акушерско-гинекологический анамнез матери (гестозы, угроза прерывания, анемия, хронические
- 15. Данные патологические состояния приводят к формированию морфо-функциональной незрелости, развитию внутриутробного инфицирования, острой и хронической гипоксии плода
- 16. Наличие гипотрофии и рахита, которые снижают сопротивляемость и реактивность организма у детей первого полугодия жизни. Предрасполагает
- 17. При внедрившейся инфекции развитию ПН способствуют анатомо-физиологические особенности мочевой системы детей грудного возраста, приводящие к стазу
- 18. Любые состояния, препятствующие полному опорожнению мочевого пузыря, несут риск развития ИМП. К ним относятся запор, нейрогенная
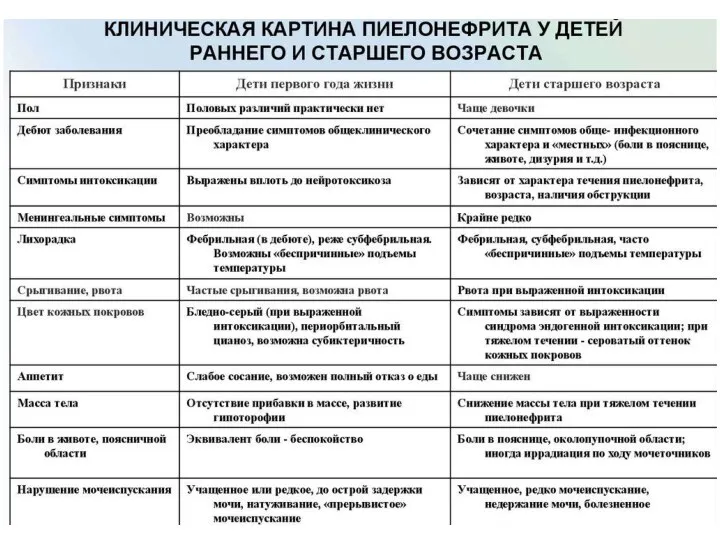
- 21. Клиника Клиническая картина ПН полиморфна, может быть достаточно стертой и меняться с возрастом. Основным симптомокомплексом ПН
- 23. Склонность болезни к скрытому течению на протяжении длительного периода, большие компенсаторные возможности детского организма в целом
- 24. Наиболее часто хронический ПН у детей проявляется клинически в возрасте 5–7 лет. В действительности у большинства
- 25. У детей грудного возраста в клинической картине, как правило, отсутствуют симптомы, характерные для воспаления мочевых путей.
- 26. Иногда можно выявить указания на нарушения ритма и характера мочеиспускания. Хотя эти симптомы неспецифичны, с тех
- 27. У детей в возрасте до 90 суток с лихорадкой неизвестного происхождения в 5–10% случаев выявляют ИМП.
- 28. У детей, умеющих говорить и самостоятельно пользоваться горшком, диагностика проще. При цистите присутствуют все или многие
- 29. При ПН часты: высокая температура, выраженная интоксикация, рвота, боль в животе или пояснице. Симптомы поражения как
- 31. Диагностика В алгоритм исследований при подозрении на ПН включают: анализ жалоб больного, тщательный сбор анамнеза (обращается
- 32. Обязательные лабораторные исследования: Клинический анализ крови. Биохимический анализ крови (общий белок, белковые фракции, мочевина, фибриноген, С-реактивный
- 33. Обязательные методы исследования проводятся всем больным, дополнительные — по специальным показаниям. У больных с преобладанием выраженной
- 34. В подобных случаях наиболее информативными являются экскреторная урография и микционная цистография, которые сразу позволяют выявить указанные
- 35. При выявлении уродинамических нарушений выполняется микционная цистография. Если при этом выявляется пузырно-мочеточниковый рефлюкс, то ребенок подлежит
- 36. В проблеме ИМП и ПН существуют два однозначных направления — диагностика причин их развития и выбор
- 37. Лечение ПН должно быть комплексным, длительным, индивидуальным и включать следующие аспекты: ликвидация микробно-воспалительного процесса в почечной
- 38. Общие принципы лечения острого пиелонефрита. Режим : постельный, полупостельный (на период выраженной активности микробно-воспалительного процесса). Диетотерапия.
- 39. На период выраженной активности микробно-воспалительного процесса (на весь период лихорадки) рекомендуется постельный режим. Расширяют режим начиная
- 40. Особенности ухода и лечения при пиелонефрите Режим . Необходимо обеспечить соблюдение ребенком постельного режима. Постель должна
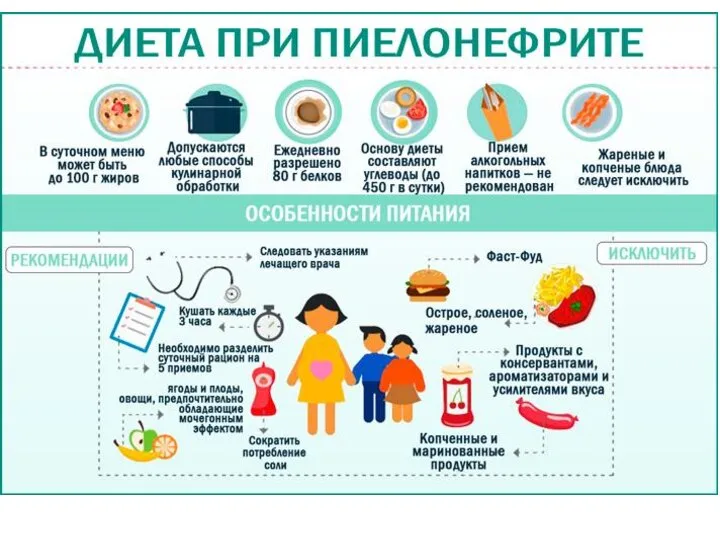
- 41. Диета По возрасту, сбалансированная по основным питательным элементам, без ограничения по белку. Ограничение экстрактивных веществ, пряностей,
- 42. Диета при пиелонефрите В активной фазе ограничение продуктов, содержащих большое количество белка и экстрактивных веществ (перец,
- 43. У детей грудного возраста необходимо сохранение грудного вскармливания или использование молочных смесей с уровнем белка близким
- 44. Стол №5 по Певзнеру. Пища принимается в теплом виде, горячее и холодное исключено. Способ приготовления: варение,
- 45. Продукты, удовлетворяющие требованиям диеты №5: Молочные и вегетарианские супы, нежирные отварные рыбные и мясные блюда, овощи
- 47. Питьевой режим при ПН. В течение 10-14 дней рекомендуется принимать количество жидкости на 50% превышающую возрастную
- 48. Рекомендуемый суточный обьем жидкости: Детям первого года жизни 300-400 мл в сутки; До 3 лет –
- 49. Обильное питье ( на 50% больше возрастной нормы) с чередованием слабощелочных минеральных вод («Славяновская», «Смирновская» 2-3
- 50. Соблюдение режима «регулярных» мочеиспусканий (через 2-3 часа- в зависимости от возраста). Необходимо следить за опорожнением кишечника.
- 51. Лечебная физкультура проводится лежа или сидя- в зависимости от тяжести заболевания и состояния ребенка.
- 52. — Симптоматическая терапия: жаропонижающая, дезинтоксикационная, инфузионная — обычно проводится в первые 1-3 дня;
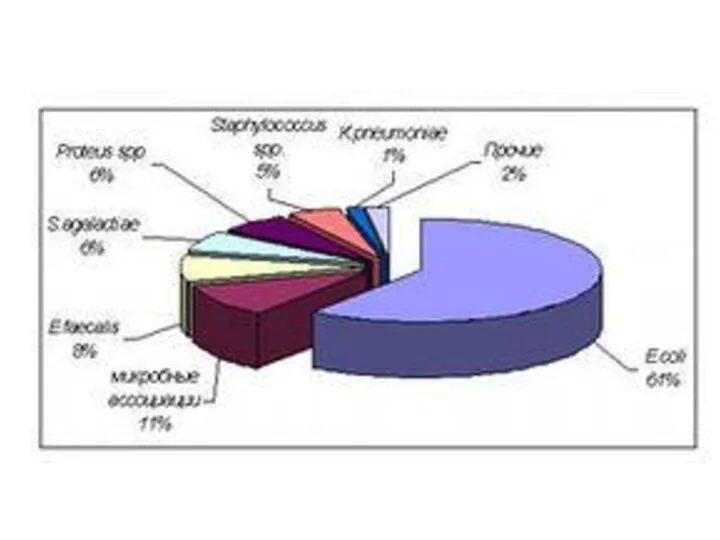
- 53. У большинства больных с острым течением пиелонефрита до выделения возбудителя «стартовая» антибактериальная терапия назначается эмпирически, то
- 55. — При пиелонефрите у детей антибактериальная терапия проводится в 3 этапа: 1 этап – антибиотикотерапия –
- 56. 1 этап – антибактериальная терапия (10-14 дней). Эмпирический (стартовый) выбор антибиотиков : «Защищенные» пенициллины: амоксициллина/клавуланат, амоксициллина/
- 57. Тяжелое течение: Аминогликозиды: нетромицин, амикацин, гентамицин; Карбапенемы: имипенем, меропенем; Цефалоспорины IV поколения (цефепим).
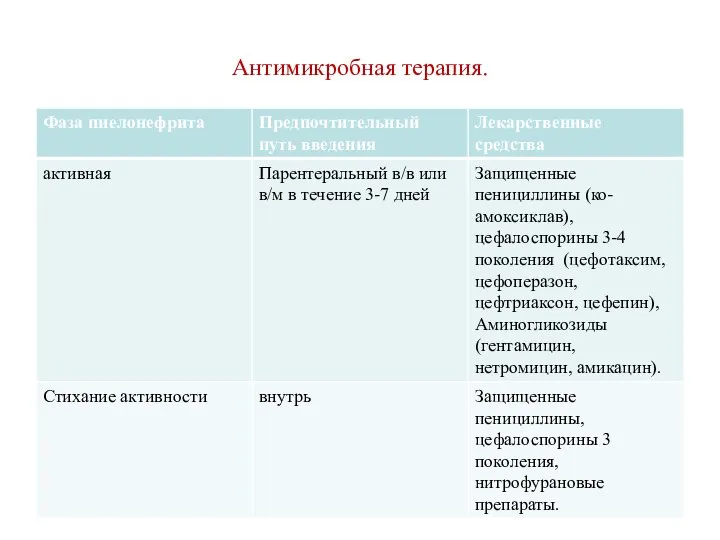
- 58. Антимикробная терапия.
- 59. Длительность антибактериальной терапии должна быть оптимальной до полного подавления активности возбудителя: При ПН не менее 10-14
- 60. Показания для парентеральной терапии. возраст тяжелое состояние ребенка: выраженная активность инфекционно-воспалительного процесса или клиническое подозрение на
- 61. Длительность антибактериальной терапии: Тяжелое течение (лихорадка 39°, дегидратация, повторная рвота): антибиотики в/в до нормализации температуры (в
- 62. «Защищенные» пенициллины Амоксициллина/клавуланат* 40-60 мг/кг/24 ч (по амоксициллину) в 2-3 приема внутрь и в/в Амоксициллина/сульбактам 40-60
- 63. Цефалоспорины III поколения Цефотаксим Дети до 3 мес – 50 мг/кг/8 ч, Дети старше 3 мес
- 64. Цефалоспорины IV поколения Цефипим Дети >2 мес — 50 мг/кг/24 ч 3 раза в сутки; в/в.
- 65. Аминогликозиды Гентамицин дети до 3 мес – 2,5 мг/кг/8 ч; дети старше 3 мес — 3-5
- 66. Второй этап лечения: Уросептическая терапия- длительность от 2 до 6 недель. При 3 и более рецидивах
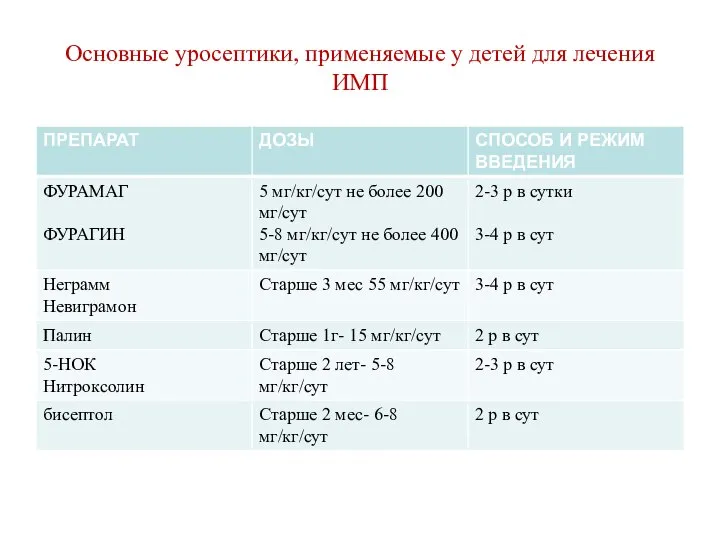
- 67. Основные уросептики, применяемые у детей для лечения ИМП
- 68. Для профилактики рецидивов возможно применение фитотерапии Канефрон- комбинированный лекарственный препарат растительного происхождения (золототысячник, розмарин, любисток). Антисептическое,
- 69. Фитотерапия применяется для профилактики рецидивов как компонент комплексной терапии курсами по 15-30 дней. При составлении сборов
- 70. — мочегонное действие, зависящее от содержания эфирных масел, сапонинов, силикатов (можжевельник, петрушка, листья березы, укроп, корень
- 71. — противовоспалительное действие, связанное с присутствием танинов и арбутина (листья брусники, толокнянка, хвощ полевой, земляничный лист,
- 72. — антисептическое действие, обусловленное фитонцидами (ромашка, мята перечная, можжевеловые ягоды и др.).
- 73. Клюква: применение экстракта или сока клюквы уменьшает адгезивные свойства уропатогенных штаммов E.сoli и уменьшается число рецидивов
- 74. Пробиотики При длительном применении уменьшают риск рецидивов ИМП. Нормобакт L, Линекс, Аципол, РиоФлора иммуно, Баксет и
- 75. Пробиотики (Аципол, Линекс и др.) назначаютсяпри наличии дисбиоза кишечника. Их назначение патогенетически оправданно, поскольку бактерии, входящие
- 76. Антиоксидантная терапия. По мере стихания процесса в почечной ткани через 3-5 дней от начала антибактериальной терапии
- 77. Иммунокорригирующая терапия обычно назначается при рецидивируюшем течении пиелонефрита у детей. В последние годы стали чаще использовать
- 78. Особенности ухода. Обеспечить тактичное отношение к ребенку с энурезом, нельзя ругать и наказывать за мокрую постель.
- 79. Тщательно следить за гигиеной наружных мочеполовых органов. Для туалета половых органов использовать pH- нейтральные моющие средства.
- 80. Наблюдение за больным. Моча: цвет, частота мочеиспусканий. Измерение температуры тела 3 раза в день. Поддержание водного
- 81. Диспансерное наблюдение за детьми, перенесшими острый пиелонефрит, осуществляется в течение 5 лет в случае однократного эпизода
- 82. План диспансерного наблюдения детей с пиелонефритом Медицинские мероприятия Кратность 1 . Врачебные осмотры 1 раз в
- 83. Показаниями к санаторно-курортному лечению у больных пиелонефритом являются: период стихания острого пиелонефрита (через 3 месяца от
- 84. Прогноз Острый пиелонефрит у детей заканчивается полным выздоровлением в 80% случаев. Осложнения и летальные исходы возможны
- 86. Скачать презентацию









































































 О доступности медицинских услуг пациентам с ограниченными возможностями здоровья
О доступности медицинских услуг пациентам с ограниченными возможностями здоровья Общая патология инфекционных болезней
Общая патология инфекционных болезней Хирургическое лечение патологии ветвей дуги аорты
Хирургическое лечение патологии ветвей дуги аорты Lymphatic and Immune Systems
Lymphatic and Immune Systems Эндопротезирование ТБС
Эндопротезирование ТБС Неотложные состояния в педиатрии
Неотложные состояния в педиатрии Технология, делающая реабилитацию доступной
Технология, делающая реабилитацию доступной Питание пловца
Питание пловца Кейбір тағамдық заттектердің жақпауы
Кейбір тағамдық заттектердің жақпауы Возникновение онкологических новообразований
Возникновение онкологических новообразований Осанка - стройная спина
Осанка - стройная спина Закаливание организма. Гигиена одежды. 8 класс
Закаливание организма. Гигиена одежды. 8 класс Всемирный День Сердца
Всемирный День Сердца Сестринская помощь при одышке
Сестринская помощь при одышке Лечение премоляра НЧ
Лечение премоляра НЧ Гестоз. Патогенез, классификация и клиническое течение гестоза
Гестоз. Патогенез, классификация и клиническое течение гестоза Зондовые процедуры
Зондовые процедуры Менструация циклі
Менструация циклі Клиникалық электрокардиография
Клиникалық электрокардиография Псевдомиксома брюшины
Псевдомиксома брюшины Қазақстанда еңбек төлемдерінің жаңа жүйесін ендіру
Қазақстанда еңбек төлемдерінің жаңа жүйесін ендіру Що таке дискордантна пара
Що таке дискордантна пара Экспериментальная апробация отечественного перфторорганического соединения на основе перфтор-1,3-диметилциклогексана
Экспериментальная апробация отечественного перфторорганического соединения на основе перфтор-1,3-диметилциклогексана Лихорадоподобные состояния
Лихорадоподобные состояния Анаболики
Анаболики Covid-19: диагностика, инновационные методы лечения, клеточная терапия
Covid-19: диагностика, инновационные методы лечения, клеточная терапия Считаем ЧСС (пульс)
Считаем ЧСС (пульс) Основы иммуногематологии: группы крови системы Резус
Основы иммуногематологии: группы крови системы Резус