Содержание
- 2. Пациентка Н. , 74 года обратилась к офтальмологу с жалобами на отсутствие зрения правым глазом; на
- 3. Цель исследования — разработать технику новой эффективной методики хирургического лечения глаукомы и сравнить ее результаты с
- 4. PICO P- Пациентка Н. , 74 года обратилась к офтальмологу с жалобами на отсутствие зрения правым
- 5. Материал и методы За основу предлагаемой нами методики оперативного вмешательства с гипотензивной целью при ОУГ взята
- 6. Рисунок 1. Схема этапов операции субсклерального удаления наружной стенки шлеммова канала в микрофистулизирующем вариан
- 7. Все больные проходили комплексное офтальмологическое обследование, включавшее в себя измерение остроты зрения по таблицам Сивцева —
- 8. Выводы 1. Предлагаемая технология микрофистулизирующей операции субсклерального удаления наружной стенки шлеммова канала является технически простой, безопасной
- 12. Скачать презентацию
Слайд 2Пациентка Н. , 74 года обратилась к офтальмологу с жалобами на отсутствие
Пациентка Н. , 74 года обратилась к офтальмологу с жалобами на отсутствие

зрения правым глазом; на снижение зрения левым глазом, «туман» перед глазами. Anamnesis morbi: считает себя больной с 1987 г., когда впервые заметил снижение зрения правым глазом. Наблюдалась и лечилась амбулаторно. Со слов больного, был выставлен диагноз глаукома. Был назначен окупресс, который больной получал регулярно. В 1990 г. проходил стац. лечение по поводу указанного диагноза. Затем курсового лечения не получал. Постепенно происходило снижение зрения, особенно выраженное в последние 5-6 лет. С весны 2017 г. отмечает снижение зрения на левом глазу. Повторно обратился в ноябре 2017 г. по поводу отсутствия зрения на правом глазу и снижения зрения на левом. Выставлен диагноз: ОD – терминальная глаукома. OS – ОУГ, осложненная катаракта.
Слайд 3Цель исследования — разработать технику новой эффективной методики хирургического лечения глаукомы и
Цель исследования — разработать технику новой эффективной методики хирургического лечения глаукомы и

сравнить ее результаты с микроинвазивной непроникающей глубокой склерэктомией (МНГСЭ).
Слайд 4PICO
P- Пациентка Н. , 74 года обратилась к офтальмологу с жалобами на
PICO
P- Пациентка Н. , 74 года обратилась к офтальмологу с жалобами на

отсутствие зрения правым глазом; на снижение зрения левым глазом, «туман» перед глазами
I - Микрофистулизирующая операция СУСС включает субсклеральное иссечение наружной стенки шлеммова канала на первом этапе и лазерную гониопунктуру в зоне операции на втором этапе
C – микроинвазивная непроникающая глубокая склеротомия
О - Через год после СУСС отмечалось статистически достоверное улучшение корригированной остроты зрения с 0,6±0,31 до 0,7±0,32 (р=0,03). В группе МНГСЭ визус значимо не изменялся.
I - Микрофистулизирующая операция СУСС включает субсклеральное иссечение наружной стенки шлеммова канала на первом этапе и лазерную гониопунктуру в зоне операции на втором этапе
C – микроинвазивная непроникающая глубокая склеротомия
О - Через год после СУСС отмечалось статистически достоверное улучшение корригированной остроты зрения с 0,6±0,31 до 0,7±0,32 (р=0,03). В группе МНГСЭ визус значимо не изменялся.
Слайд 5Материал и методы За основу предлагаемой нами методики оперативного вмешательства с гипотензивной
Материал и методы За основу предлагаемой нами методики оперативного вмешательства с гипотензивной

целью при ОУГ взята операция
Микрофистулизирующая операция СУСС (рис. 1) включает субсклеральное иссечение наружной стенки шлеммова канала на первом этапе и лазерную гониопунктуру в зоне операции на втором этапе. В ходе первого этапа рассекают конъюнктиву в 6 мм от лимба и отсепаровывают ее до лимба. Далее выкраивают поверхностный склеральный лоскут размером 2х2 мм основанием к лимбу, наружную стенку шлеммова канала иссекают по предложенному нами зонду [5], с последующим удалением его наружной стенки в зоне операции. Склеральный лоскут подшивается к склере одним узловым швом (шовным материалом темного цвета, например, нейлоном) и узелок продергивается через поверхностный склеральный лоскут с таким расчетом, чтобы узелок оказался между склеральными поверхностями и в дальнейшем отчетливо был виден гониоскопически. Второй этап, лазерную гониопунктуру, выполняют точно в зоне хирургического вмешательства, которая легко определяется по просвечиваемому через трабекулу шовному материалу. Оптимальные сроки выполнения лазерной операции — 7–14-й день после хирургического вмешательства, что объясняется сроками заживления конъюнктивальных и склеральных тканей. В ходе исследования проанализировано 23 случая СУСС (группа I) и проведено сравнение с результатами МНГСЭ (группа II) у пациентов с ОУГ. Средний возраст больных в группе I и II составил, соответственно, 68±7,4 и 69±8,9 года. Глаукома нередко сочеталась с другими заболеваниями, такими как катаракта, близорукость, гиперметропия, диабетическая ретинопатия и др.
Микрофистулизирующая операция СУСС (рис. 1) включает субсклеральное иссечение наружной стенки шлеммова канала на первом этапе и лазерную гониопунктуру в зоне операции на втором этапе. В ходе первого этапа рассекают конъюнктиву в 6 мм от лимба и отсепаровывают ее до лимба. Далее выкраивают поверхностный склеральный лоскут размером 2х2 мм основанием к лимбу, наружную стенку шлеммова канала иссекают по предложенному нами зонду [5], с последующим удалением его наружной стенки в зоне операции. Склеральный лоскут подшивается к склере одним узловым швом (шовным материалом темного цвета, например, нейлоном) и узелок продергивается через поверхностный склеральный лоскут с таким расчетом, чтобы узелок оказался между склеральными поверхностями и в дальнейшем отчетливо был виден гониоскопически. Второй этап, лазерную гониопунктуру, выполняют точно в зоне хирургического вмешательства, которая легко определяется по просвечиваемому через трабекулу шовному материалу. Оптимальные сроки выполнения лазерной операции — 7–14-й день после хирургического вмешательства, что объясняется сроками заживления конъюнктивальных и склеральных тканей. В ходе исследования проанализировано 23 случая СУСС (группа I) и проведено сравнение с результатами МНГСЭ (группа II) у пациентов с ОУГ. Средний возраст больных в группе I и II составил, соответственно, 68±7,4 и 69±8,9 года. Глаукома нередко сочеталась с другими заболеваниями, такими как катаракта, близорукость, гиперметропия, диабетическая ретинопатия и др.
Слайд 6Рисунок 1. Схема этапов операции субсклерального удаления наружной стенки шлеммова канала в
Рисунок 1. Схема этапов операции субсклерального удаления наружной стенки шлеммова канала в
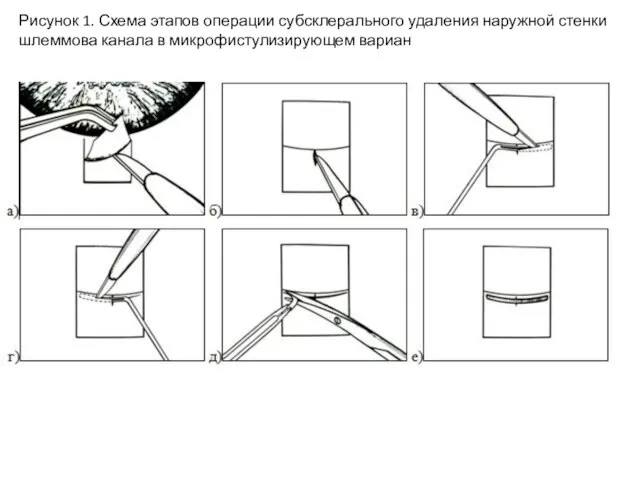
микрофистулизирующем вариан
Слайд 7Все больные проходили комплексное офтальмологическое обследование, включавшее в себя измерение остроты зрения
Все больные проходили комплексное офтальмологическое обследование, включавшее в себя измерение остроты зрения

по таблицам Сивцева — Головина, поля зрения на проекционном периметре, внутриглазного давления тонометром Маклакова, биомикроскопию переднего отрезка глаза и глазного дна, гониоскопию, а также переднюю оптическую когерентную томографию (ОКТ) зоны операции. Визометрия, биомикроскопия, гониоскопия и тонометрия выполнялись до операции и при каждой последующей явке. Поле зрения определяли перед операцией, при выписке и через 12 месяцев после хирургии. Через год после операции проводили ОКТ фильтрационной полости с замером ее объема. Корригированная острота зрения до операции равнялась 0,6±0,31 в группе СУСС и 0,5±0,32 в группе МНГСЭ. Суммарные значения поля зрения, измеренные на проекционном периметре в 8 меридианах, составили 406±114 и 390±117 градусов соответственно. В среднем значения ВГД равнялись в I — группе 30,5±6,3 мм рт. ст., а во II — группе 31,5±5,9 мм рт. ст. В зависимости от стадии ОУГ распределение глаз было следующим: I стадия — 26,1%, II стадия — 21,7%, III стадия — 52,2% в группе I и, соответственно, 13,3; 26,7 и 60% в группе II. В обеих группах в 30% случаев пациенты инстиллировали один гипотензивный препарат, в 70 — 2 и более. Лазерная трабекулопластика (ЛТП) была уже выполнена у 8,7% пациентов в группе I и у 13,3% пациентов в группе II. Кроме того, в группе II на 6,7% глаз была сделана лазерная иридэктомия (ЛИЭ).
Слайд 8Выводы 1. Предлагаемая технология микрофистулизирующей операции субсклерального удаления наружной стенки шлеммова канала
Выводы 1. Предлагаемая технология микрофистулизирующей операции субсклерального удаления наружной стенки шлеммова канала

является технически простой, безопасной и высокоэффективной. 2. Благодаря особенностям техники СУСС дает возможность плавно снижать ВГД, что положительно влияет на состояние зрительного нерва у больного глаукомой. 3. Возможность своевременного проведения лазерного вмешательства вторым этапом с хорошей визуализацией зоны хирургического вмешательства (благодаря темному просвечиваемому через трабекулу шовному материалу) позволяет осуществить лазерную гониопунктуру максимально точно, что повышает эффективность операции. 4. Микрофистулизирующая методика дает возможность минимизировать повреждение тканей в зоне фильтрации, благодаря чему уменьшается объем рубцевания и сохраняется более стойкий гипотензивный эффект после вмешательства.


 Репродуктивное здоровье как составляющая часть здоровья человека и общества
Репродуктивное здоровье как составляющая часть здоровья человека и общества Витамин В12 - фолиеводефицитные анемии
Витамин В12 - фолиеводефицитные анемии Диагностика расщепления позвоночника Spina Bifida посредством “lemon” sign
Диагностика расщепления позвоночника Spina Bifida посредством “lemon” sign Основные заболевания, сопровождающиеся отеками
Основные заболевания, сопровождающиеся отеками Артериальные доступы в рентгенохирургии. Методы гемостаза
Артериальные доступы в рентгенохирургии. Методы гемостаза Вирусы – возбудители клещевого энцефалита, бешенства, краснухи
Вирусы – возбудители клещевого энцефалита, бешенства, краснухи Ларингоспазм. Бронхоспазм
Ларингоспазм. Бронхоспазм Как сохранить здоровье
Как сохранить здоровье Опорно-двигательная система
Опорно-двигательная система Общие аспекты видеоэндоскопических операций
Общие аспекты видеоэндоскопических операций Образец оформления отчета о прохождении производственной практики
Образец оформления отчета о прохождении производственной практики Средства механизации ветеринарносанитарных работ для влажной и аэрозольной дезинфекции. Портативные аппараты
Средства механизации ветеринарносанитарных работ для влажной и аэрозольной дезинфекции. Портативные аппараты Polycystic Ovary Syndrome (PCOS)
Polycystic Ovary Syndrome (PCOS) Синдром Элерса-Данлоса
Синдром Элерса-Данлоса Патологоанатомиялық зерттеу материалдарын емдеу-профилактика мекемелерінің қызметін бағалау критериі ретінде қолдану
Патологоанатомиялық зерттеу материалдарын емдеу-профилактика мекемелерінің қызметін бағалау критериі ретінде қолдану Травматические повреждения костей средней зоны лица у детей
Травматические повреждения костей средней зоны лица у детей Возрастные особенности мышечной системы. Часть 2
Возрастные особенности мышечной системы. Часть 2 Кариес цемента
Кариес цемента Кері байланыс сұрақтары
Кері байланыс сұрақтары Микозы. Классификация
Микозы. Классификация Болевой синдром
Болевой синдром Отдел разработки лекарственных средств
Отдел разработки лекарственных средств Железодефицитная анемия
Железодефицитная анемия Дәнекер тіннің алмасуының бұзылысымен жүретін тұқым қуалайтын аурулар Марфан синдромы
Дәнекер тіннің алмасуының бұзылысымен жүретін тұқым қуалайтын аурулар Марфан синдромы Проблема зайвої ваги в контексті вікових та фізіологічних особливостей
Проблема зайвої ваги в контексті вікових та фізіологічних особливостей Лечение хронического риносинусита
Лечение хронического риносинусита Хвороби цивілізації. 7 клас
Хвороби цивілізації. 7 клас Вовлечение пациента в процессе диагностики и лечения
Вовлечение пациента в процессе диагностики и лечения