Содержание
- 2. Пациент, перенесший 5 очевидных эпизодов ТЭЛА на фоне ранее диагностированного венозного тромбоза с формированием хронической посттромбоэмболической
- 3. Нераспознанные эпизоды ТЭЛА и подмена диагноза
- 4. Другие диагностические ошибки Все ЭКГ в амбулаторной карте неправильно описаны Неправильно интерпретирована ЭхоКГ и не измерено
- 5. Пациент с 3 эпизодами ТЭЛА в течении 2 недель, но которому повезло
- 6. Пациент П., 38 лет Переведен в ОРИТ КРКД из ОРИТ ЭГБ Анамнез: в начале сентября повышение
- 7. ЭКГ – SI-QIII (какая интересная ЭКГ, снятая бригадой СП у пациента с одышкой в покое)
- 8. Госпитализирован в ЭГБ 9.09.12. Рентген – инфильтрация S6 справа, диагностирована пневмония. 18.09.12 – ухудшение – нарастает
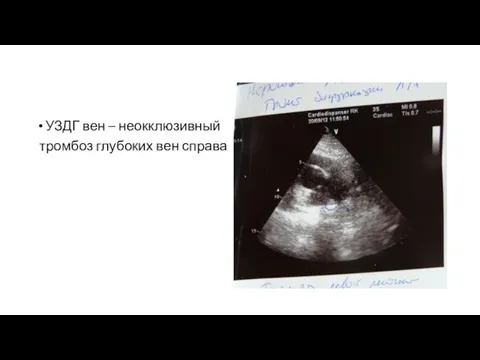
- 9. УЗДГ вен – неокклюзивный тромбоз глубоких вен справа
- 10. Что было дальше? Консилиум решал вопрос: эмболэктомия или тромболизис? У пациента на этот момент была стабильная
- 11. Пациентка, которой очень повезло
- 12. Рецидивирующая ТЭЛА у пациентки с БА Пациентка Н., 49 лет Жалобы на одышку при ходьбе до
- 13. Немножко дифференциального диагноза
- 14. Клиническая ситуация, в которой высокий уровень Д-димера был использован для подтверждения диагноза ТЭЛА и увел врачей
- 15. Пациентка М., 62 года Лечение в РКД с 12.08.12 по 20.09.12 (с 12.08 по 16.08 в
- 16. Анамнез Ухудшение с июля 2012 года, стала нарастать слабость в ногах, одышка, сердцебиение. В августе одышка
- 17. Д-димер 1000-2000 (15/08/12) Тропонин I 0,0 нг/мл (14/08/12)
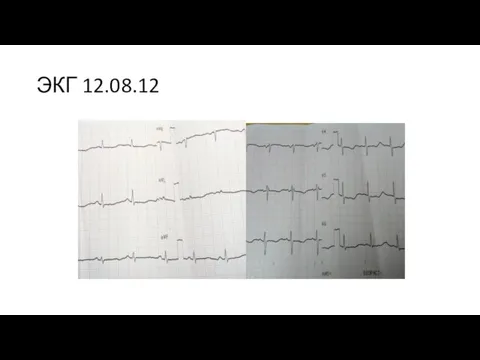
- 18. ЭКГ 12.08.12
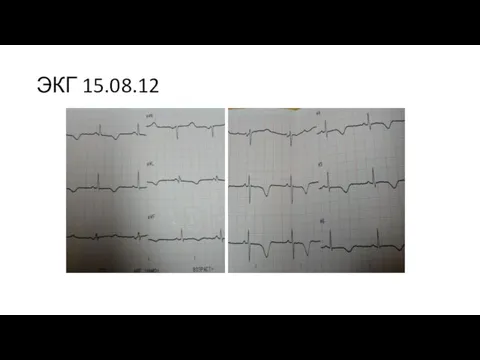
- 19. ЭКГ 15.08.12
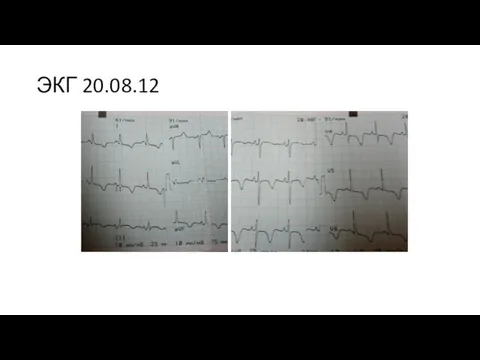
- 20. ЭКГ 20.08.12
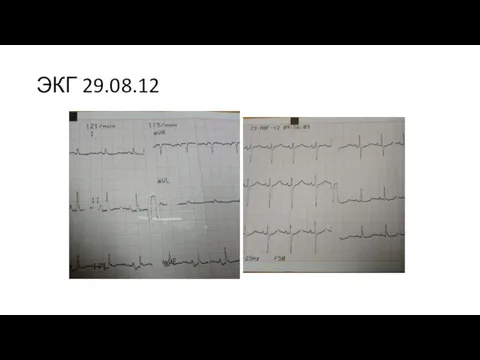
- 21. ЭКГ 29.08.12
- 22. ЭхоКГ 13.08.12 Дилатация ЛП (38*52) и ПП (44*49) ФВ 66% СДЛА 77 мм рт.ст. Диастолическая дисфункция
- 23. Дуплексное сканирование магистральных вен нижних конечностей, 13.08.12 Признаков флеботромбоза НПВ, магистарльных вен нижних конечностей не выявлено.
- 24. Снижение веса на 10 кг Сильная дрожь в руках и во всем теле Сильная слабость в
- 27. ТТГ 0,01 мЕд/мл (28/08/12) ТТГ 0,01 мЕд/мл (19/09/12) Т4св 64,4 В мае 2012 обследовалась у эндокринолога
- 28. Еще немного дифференциального диагноза
- 29. Если врач любой специальности имеет настороженность в отношении ВГТ и ТЭЛА и правильно пользуется диагностическими алгоритмами,
- 30. Инфаркт легкого? …Finally, even if they do not affect haemodynamics, small distal emboli may create areas
- 31. Почему исходно немассивная ТЭЛА может стать массивной и фатальной
- 32. Факторы риска ТЭЛА
- 33. Факторы риска при ТЭЛА (Сыктывкар, 2014) У 33% пациентов факторов риска не выявлялось (идиопатическая ТЭЛА)
- 34. ТЭЛА и ТГВ 10% с ТЭЛА не имели доказанного ТГВ (КДРК)
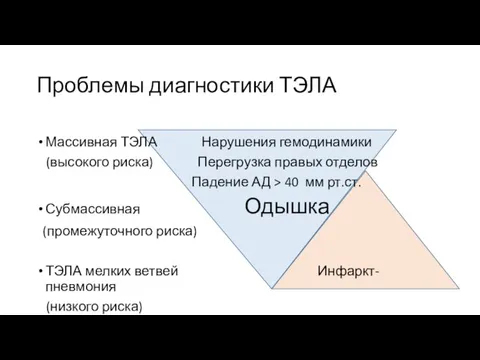
- 35. Проблемы диагностики ТЭЛА Массивная ТЭЛА Нарушения гемодинамики (высокого риска) Перегрузка правых отделов Падение АД > 40
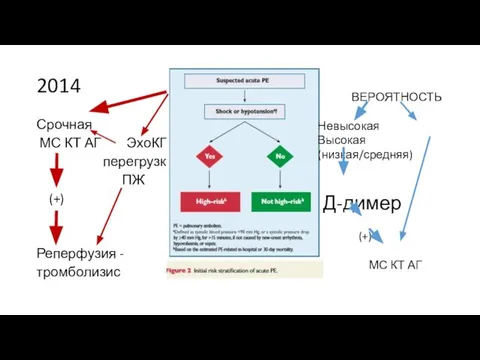
- 36. 2014
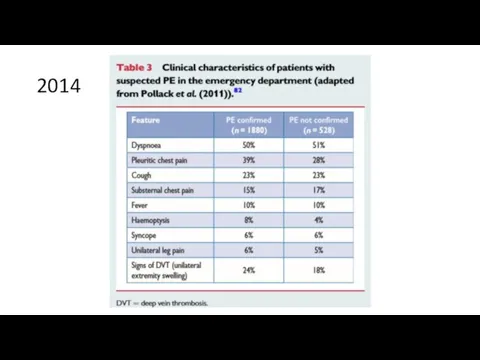
- 37. 2014 PE is suspected on the basis of dyspnoea, chest pain, pre-syncope or syncope, and/or haemoptysis
- 38. 2014
- 39. Arterial hypotension and shock are rare but important clinical pre- sentations, since they indicate central PE
- 40. Особенности одышки при ТЭЛА Острая и тяжелая одышка при центральной ТЭЛА Рецидивирующая одышка Умеренная прогрессирующая одышка
- 41. Особенности боли в груди при ТЭЛА Чаще плевральная боль, как проявление плевральной реакции при “инфаркте легкого”
- 42. Finally, PE may be completely asymptomatic and be discovered incidentally during diagnostic work-up for another disease
- 43. Газы крови Hypoxaemia is considered a typical finding in acute PE, but up to 40% of
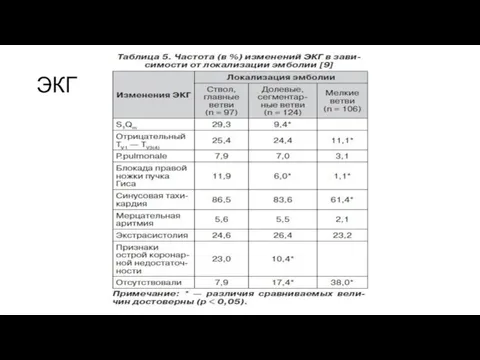
- 44. ЭКГ
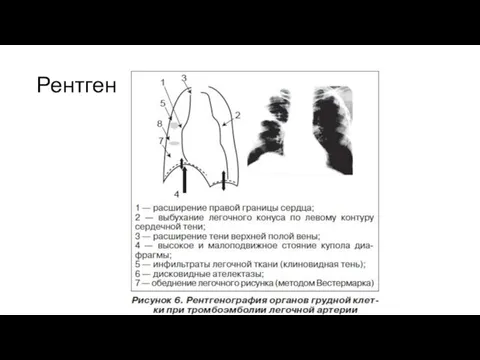
- 45. Рентген
- 46. Рентген
- 47. The chest X-ray is frequently abnormal and, although its findings are usually non-specific in PE, it
- 48. Оценка клинической вероятности ТЭЛА Используется только у пациентов без шока или гипотензии Не является методом подтверждения
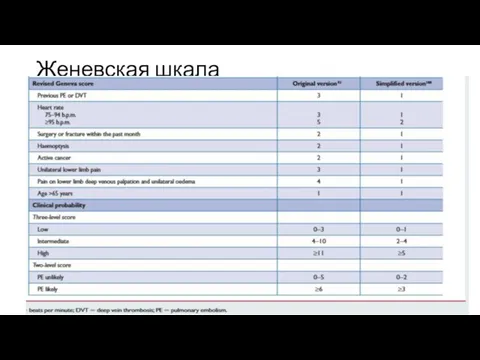
- 50. Женевская шкала
- 51. Среди пациентов с низкой вероятностью ТЭЛА в итоге диагностируется в 10% случаев При средней вероятности –
- 52. Д-димер Чувствительность 95% Специфичность 50% Высокая диагностическая ценность отрицательного результата Хорошо исключает ТЭЛА при отрицательном результате
- 53. Точка разделения для Д-димера Для пациентов старше 50 лет – возраст*10 мкг/л
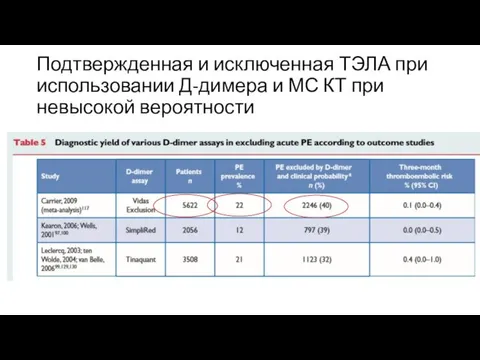
- 54. Подтвержденная и исключенная ТЭЛА при использовании Д-димера и МС КТ при невысокой вероятности
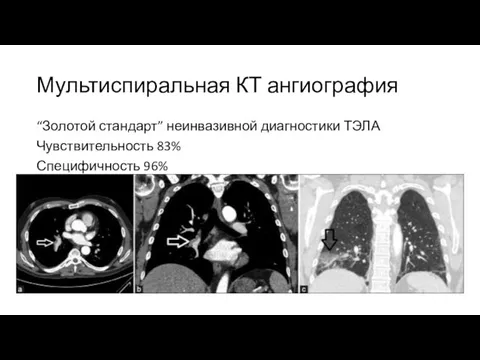
- 55. Мультиспиральная КТ ангиография “Золотой стандарт” неинвазивной диагностики ТЭЛА Чувствительность 83% Специфичность 96%
- 56. Вентиляционная перфузионная сцинтиграфия
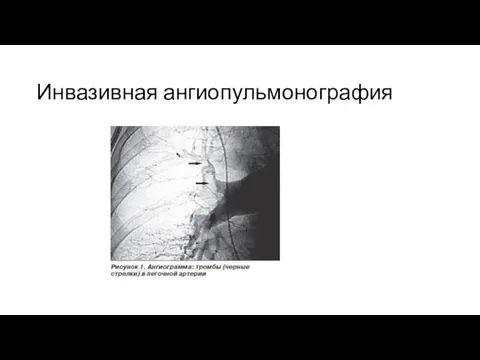
- 57. Инвазивная ангиопульмонография
- 58. Эхокардиография ЭхоКГ признаки перегрузки и дисфункции ПЖ Предсказующая ценность отрицательного результата только 50% и нормальное ЭхоКГ
- 59. Echocardiographic examination is not recommended as part of the diagnostic work-up in haemodynamically stable, normotensive patients
- 60. Компрессионная венозная ультрасонография 30% пациентов с верифицированной ТЭЛА не имеют признаков венозного тромбоза Выявление проксимального тромбоза
- 61. Общий алгоритм ведения пациентов с ТЭЛА
- 62. 2014 Срочная МС КТ АГ ЭхоКГ перегрузка ПЖ (+) Реперфузия - тромболизис ВЕРОЯТНОСТЬ Невысокая Высокая (низкая/средняя)
- 66. Лечение Гемодинамическая и респираторная поддержка (вазопрессоры, О2) параллельно или в ожидании реперфузии Антикоагулянты – назначаются на
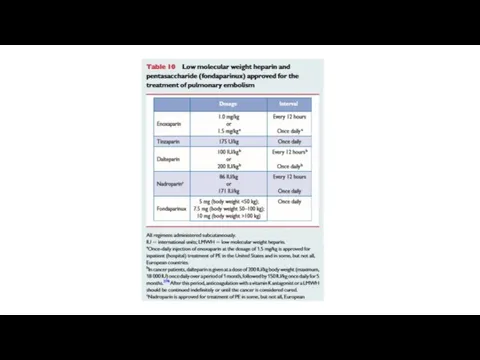
- 67. Антикоагулянты Within this period, acute-phase treatment consists of administering parenteral anticoagulation (UFH, LMWH or fondaparinux over
- 68. In patients with high or intermediate clinical probability for PE parenteral anticoagulation should be initiated whilst
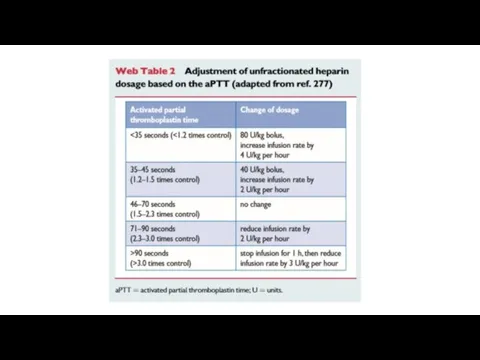
- 69. UFH is recommended for patients in whom primary reperfusionis considered, as well as for those with
- 72. Антагонисты витамина К Oral anticoagulants should be initiated as soon as possible, and preferably on the
- 75. Скачать презентацию
























































 Аборти. Розвиток дитини в утробі матері
Аборти. Розвиток дитини в утробі матері Ботаниканың фармациядағы маңызы
Ботаниканың фармациядағы маңызы Первая помощь при травмах опорно-двигательного аппарата
Первая помощь при травмах опорно-двигательного аппарата Принцип действия микросфер на организм человека
Принцип действия микросфер на организм человека Дети с умственной отсталостью
Дети с умственной отсталостью Разработка программно-аппаратного комплекса для электрической стимуляции блуждающего нерва
Разработка программно-аппаратного комплекса для электрической стимуляции блуждающего нерва Голосовые решения для медицинских организаций, iVoice
Голосовые решения для медицинских организаций, iVoice Послание Президента РФ Владимира Путина Федеральному собранию
Послание Президента РФ Владимира Путина Федеральному собранию Препарат Венофлекс. Хроническая венозная недостаточность
Препарат Венофлекс. Хроническая венозная недостаточность Кость как орган. Соединения костей
Кость как орган. Соединения костей Сферическая теория артикуляции Монсона
Сферическая теория артикуляции Монсона Стоматогенный очаг инфекции. Очагово-обусловенные заболевания
Стоматогенный очаг инфекции. Очагово-обусловенные заболевания Группа крови
Группа крови История антисептики
История антисептики Мальчик без лица Натаниэль Ньюман
Мальчик без лица Натаниэль Ньюман Анализ статистических данных влияния потребления кофе и энергетических напитков в состоянии стресса у студентов в академии
Анализ статистических данных влияния потребления кофе и энергетических напитков в состоянии стресса у студентов в академии Модели отношений между пациентом и врачом
Модели отношений между пациентом и врачом Реабилитационная комната для паллиативного отделения Городской детской больницы №3
Реабилитационная комната для паллиативного отделения Городской детской больницы №3 Сестринская помощь при изжоге
Сестринская помощь при изжоге Инфаркт миокарда
Инфаркт миокарда Здоровое питание
Здоровое питание Что такое COVID-19?
Что такое COVID-19? Идиопатический легочный фиброз
Идиопатический легочный фиброз Пролежни: профилактика и уход
Пролежни: профилактика и уход НОА (неспорообразующие анаэробы)
НОА (неспорообразующие анаэробы) Заболевания крови
Заболевания крови Неврогенді сипаттағы жөтелдің диагностикалық белгілері және дәрігердің әрекеті
Неврогенді сипаттағы жөтелдің диагностикалық белгілері және дәрігердің әрекеті Понятия здоровье и норма в стоматологии. (Лекция 2)
Понятия здоровье и норма в стоматологии. (Лекция 2)