Содержание
- 2. Івано-Франківський національний медичний університет Кафедра онкології РАК ЛЕГЕНЬ
- 3. Відомі люди Король Великобританії ГЕОРГ VI (1895 -1952) Абель Р.І. (ФішерВ.Г.) легендарний розвідник
- 4. Кінорежисери С. Параджанов А. Тарковський
- 5. Діячі культури Уолт Дисней Марк Бернес
- 6. Актори А. Гоміашвілі Р. Биков
- 7. Актори Г. Жженов А. Абдулов
- 8. Письменники і композитори Б. Пастернак Д. Шостакович
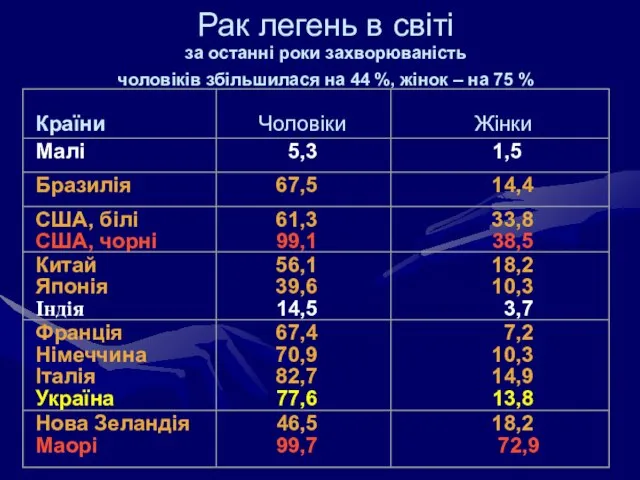
- 9. Рак легень в світі за останні роки захворюваність чоловіків збільшилася на 44 %, жінок – на
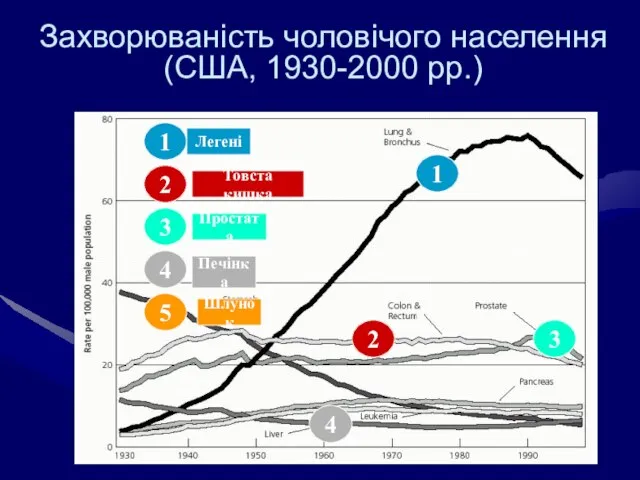
- 10. Захворюваність чоловічого населення (США, 1930-2000 рр.) 1 5 2 3 4 1 2 3 4 Легені
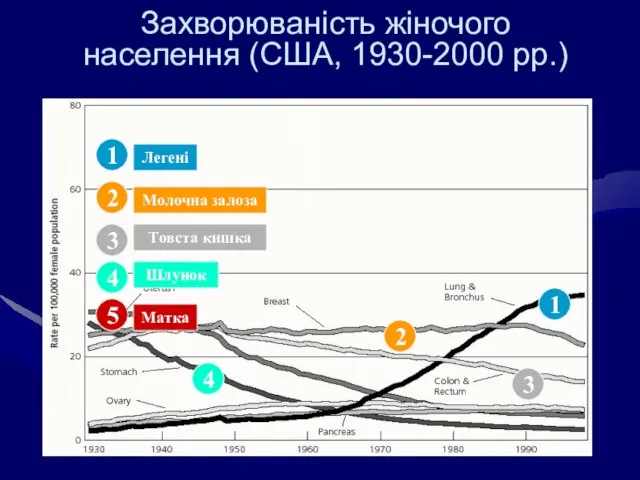
- 11. Захворюваність жіночого населення (США, 1930-2000 рр.) 3 2 2 5 1 1 Легені Матка Шлунок Товста
- 12. Причини виникнення раку легень Куріння - основна причина раку легень: 75% пухлин легень у чоловіків і
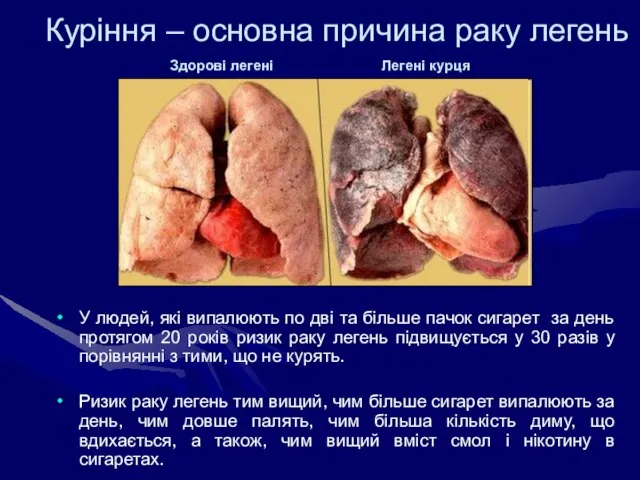
- 13. Куріння – основна причина раку легень У людей, які випалюють по дві та більше пачок сигарет
- 14. Куріння – основна причина раку легенів: 75% - у чоловіків і 45% - у жінок «Пасивне
- 15. Куріння – основна причина раку легень (легені курця) 5 років 10 років 15 років 20 років
- 16. Основні періоди розвитку злоякісної пухлини легень Латентний період розвитку пухлини – час від початку дії канцерогенів
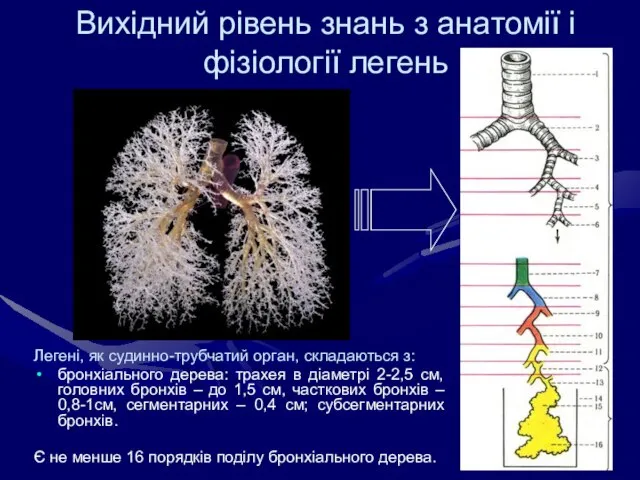
- 17. Вихідний рівень знань з анатомії і фізіології легень Легені, як судинно-трубчатий орган, складаються з: бронхіального дерева:
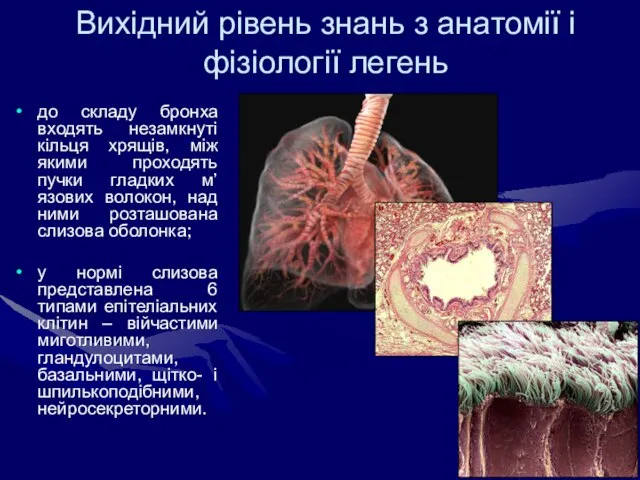
- 18. Вихідний рівень знань з анатомії і фізіології легень до складу бронха входять незамкнуті кільця хрящів, між
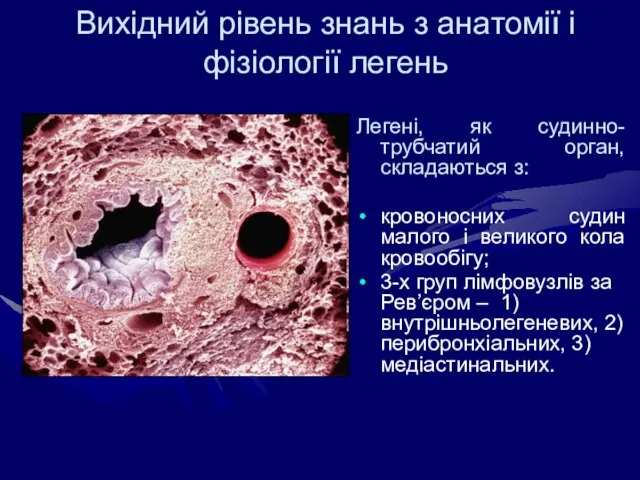
- 19. Вихідний рівень знань з анатомії і фізіології легень Легені, як судинно-трубчатий орган, складаються з: кровоносних судин
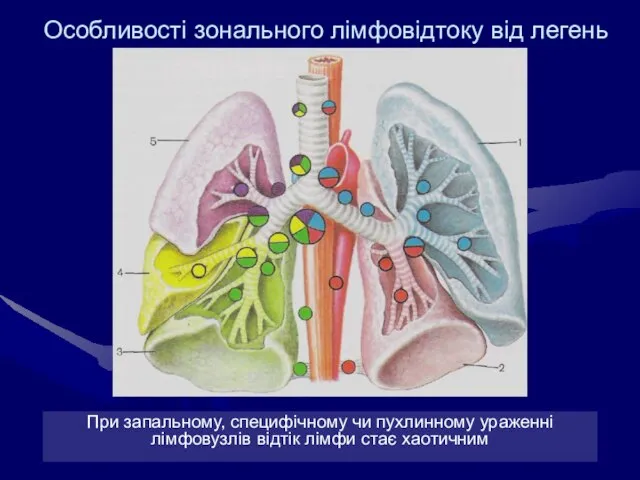
- 20. Особливості зонального лімфовідтоку від легень При запальному, специфічному чи пухлинному ураженні лімфовузлів відтік лімфи стає хаотичним
- 21. Морфологічна класифікація раку легень 1) Дрібноклітинний рак легень (20 %). 2) Недрібноклітинний: Плоскоклітинний рак (30%): папілярний,
- 22. Клінічні форми раку легень Центральний рак легень (40-60 %) – пухлина розвивається із слизової бронха крупного
- 23. Клінічні форми раку легень Атипові форми раку легень (5-10 %): медіастинальна форма – проростання середостіння і
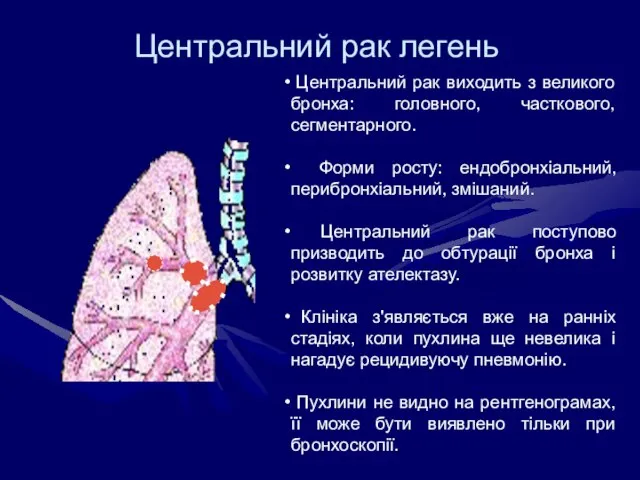
- 24. Центральний рак легень Центральний рак виходить з великого бронха: головного, часткового, сегментарного. Форми росту: ендобронхіальний, перибронхіальний,
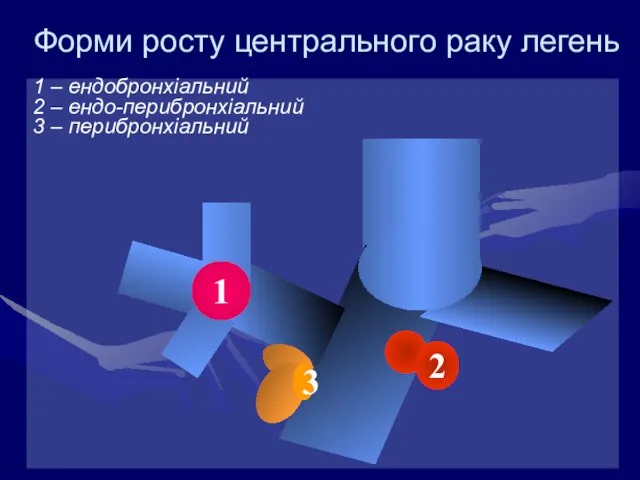
- 25. Форми росту центрального раку легень 1 – ендобронхіальний 2 – ендо-перибронхіальний 3 – перибронхіальний 1 2
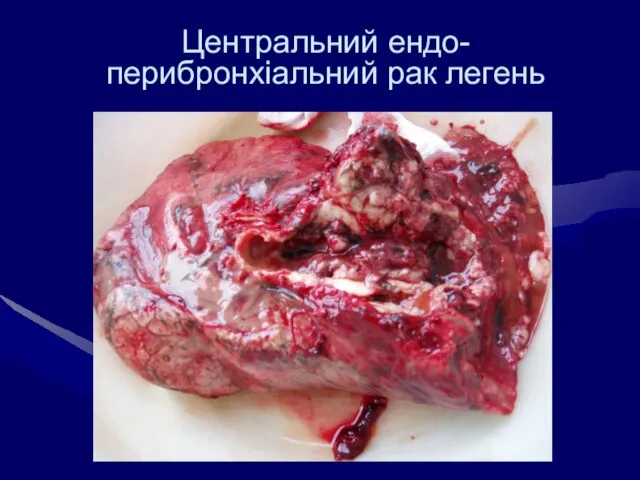
- 26. Центральний ендо-перибронхіальний рак легень
- 27. Патогенез симптомів раку легень Симптоми, пов’язані з первинною пухлиною кашель – подразнення рецепторів слизової бронха пухлиною,
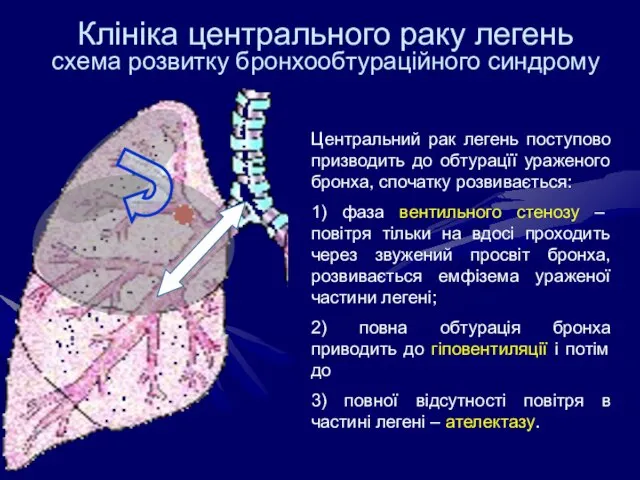
- 28. Клініка центрального раку легень схема розвитку бронхообтураційного синдрому Центральний рак легень поступово призводить до обтурацїї ураженого
- 29. Клініка центрального раку легень Початковий ріст ендобронхіальної пухлини: кашель, виділення мокроти, кровохаркання, субфебрилітет. Загальний стан, як
- 30. Клініка центрального раку легень Порушення вентиляції (гіповентиляція, ателектаз) і розвиток обтураційного пневмоніту (пневмонії): задишка, загальна слабість.
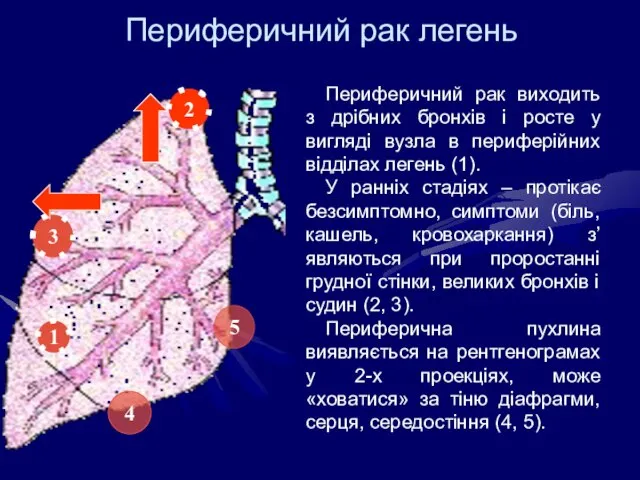
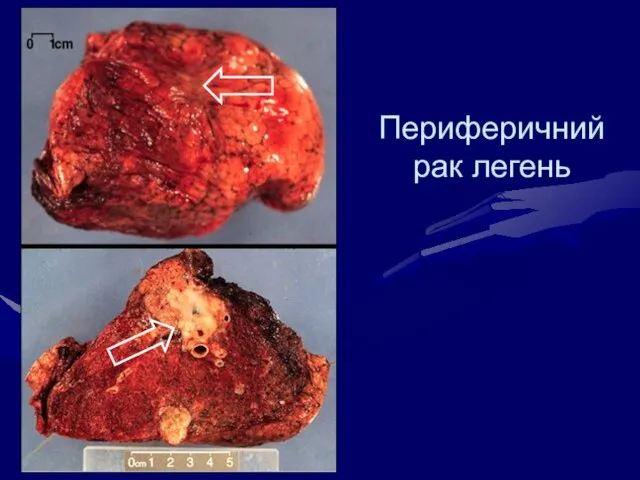
- 31. Периферичний рак легень 1 3 5 2 4 Периферичний рак виходить з дрібних бронхів і росте
- 32. Периферичний рак легень
- 33. Симптоми локального поширення раку легень Інвазія в нерви: Біль (інтеркостальні нерви); охриплість голосу (поворотний нерв); параліч
- 34. Дрібноклітинний рак легень Метастатичне ураження шкіри і м’яких тканин обличчя
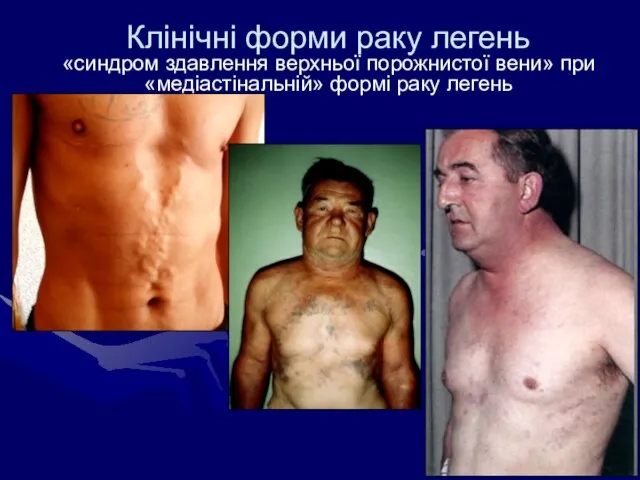
- 35. Клінічні форми раку легень «синдром здавлення верхньої порожнистої вени» при «медіастінальній» формі раку легень
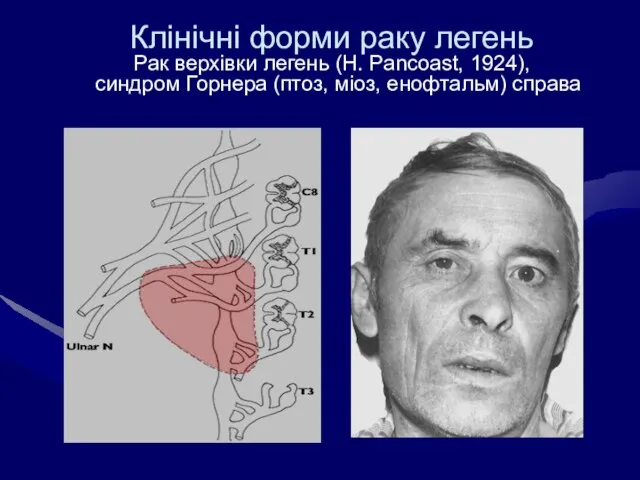
- 36. Клінічні форми раку легень Рак верхівки легень (H. Pancoast, 1924), синдром Горнера (птоз, міоз, енофтальм) справа
- 37. Паранеопластичні синдроми при раку легень Системні синдроми: анорексія, кахексія, втрата маси тіла, лихоманка, ортостатична гіпотонія, небактерійний
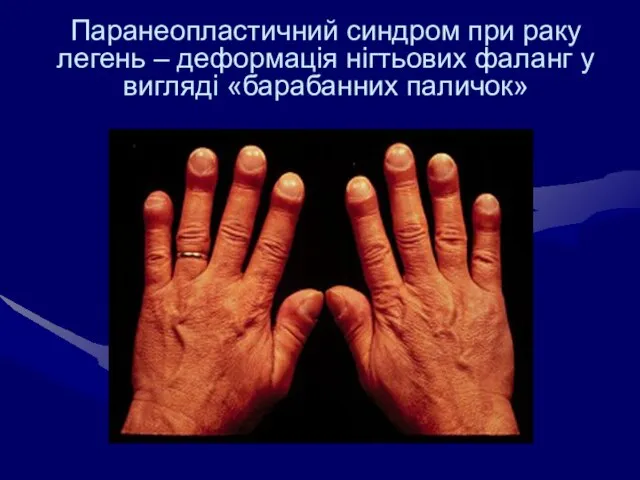
- 38. Паранеопластичний синдром при раку легень – деформація нігтьових фаланг у вигляді «барабанних паличок»
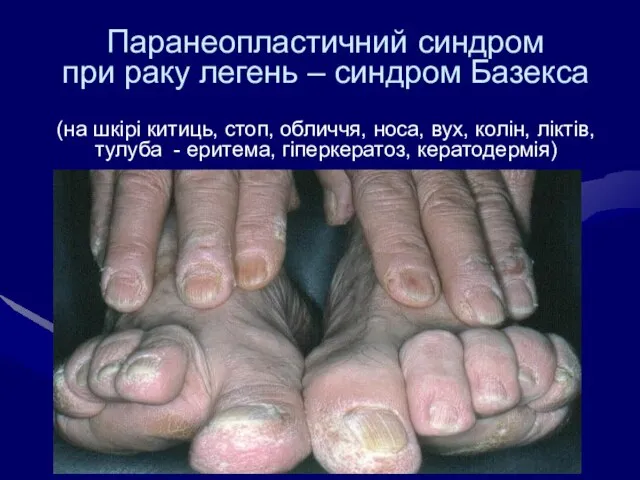
- 39. Паранеопластичний синдром при раку легень – синдром Базекса (на шкірі китиць, стоп, обличчя, носа, вух, колін,
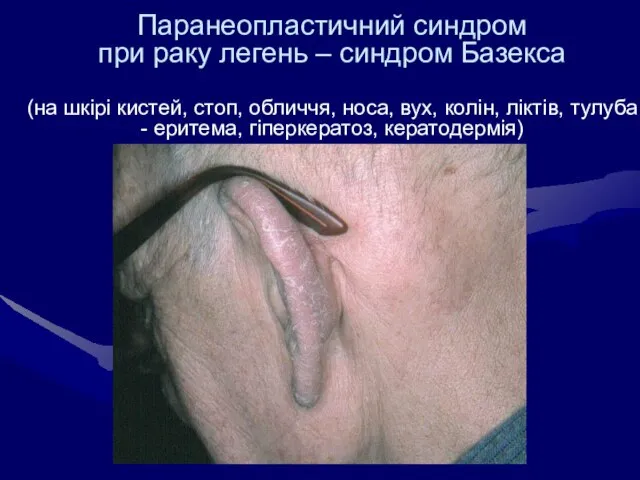
- 40. Паранеопластичний синдром при раку легень – синдром Базекса (на шкірі кистей, стоп, обличчя, носа, вух, колін,
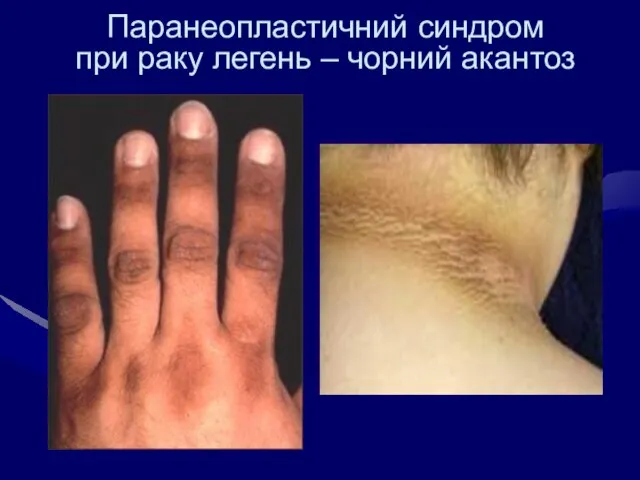
- 41. Паранеопластичний синдром при раку легень – чорний акантоз
- 42. Метастазування раку легень метастази в печінку - у 40 % хворих, метастази в мозок - у
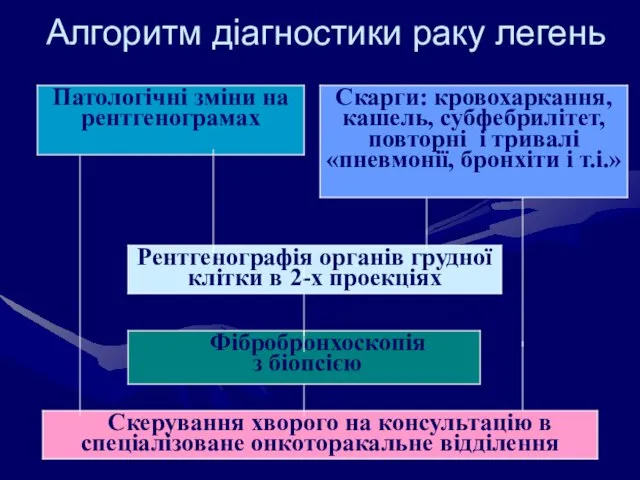
- 43. Алгоритм діагностики раку легень
- 44. Своєчасна діагностика раку легень Для своєчасного виявлення раку легень необхідні: - онконастороженість, при підозрі на рак
- 45. Первинна діагностика раку легень Завдання: - визначення клініко-анатомічної форми, - гістологічної структури і - ступеня диференціювання
- 46. Діагностика раку легень стадіювання за ТNM; функціональний стан пацієнта; визначення показань і протипопоказань до лікування Методи
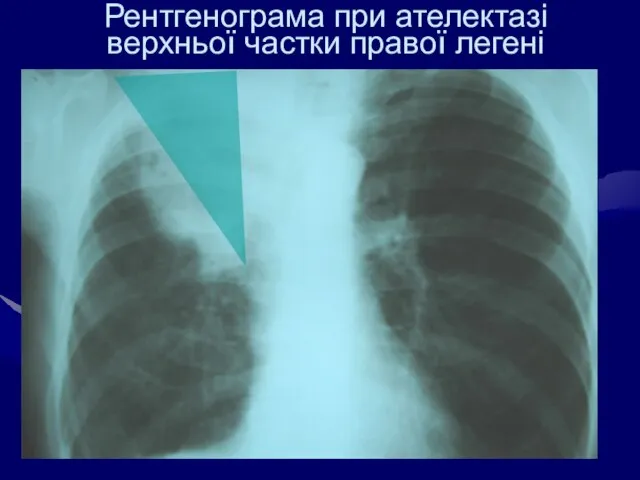
- 47. Рентгенограма при ателектазі верхньої частки правої легені
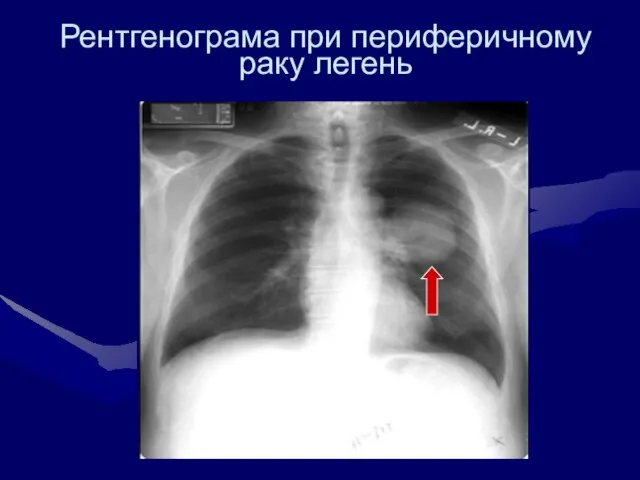
- 48. Рентгенограма при периферичному раку легень
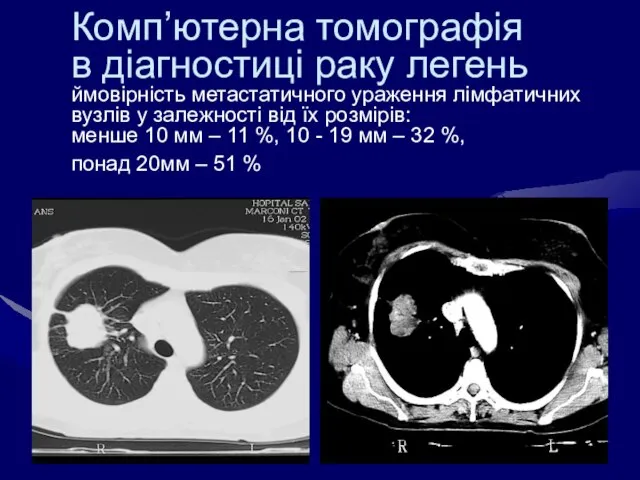
- 49. Комп’ютерна томографія в діагностиці раку легень ймовірність метастатичного ураження лімфатичних вузлів у залежності від їх розмірів:
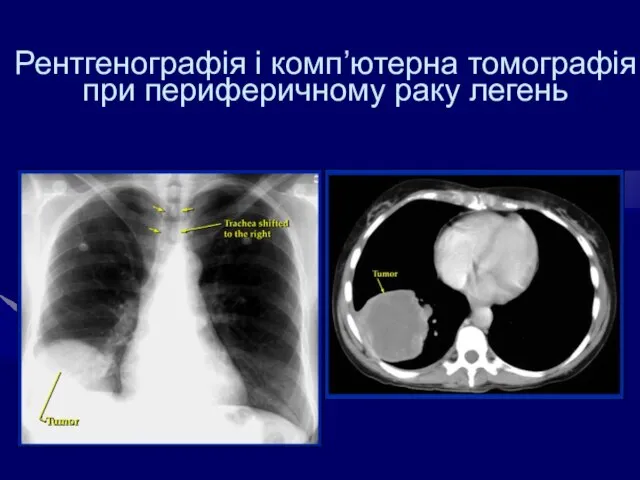
- 50. Рентгенографія і комп’ютерна томографія при периферичному раку легень
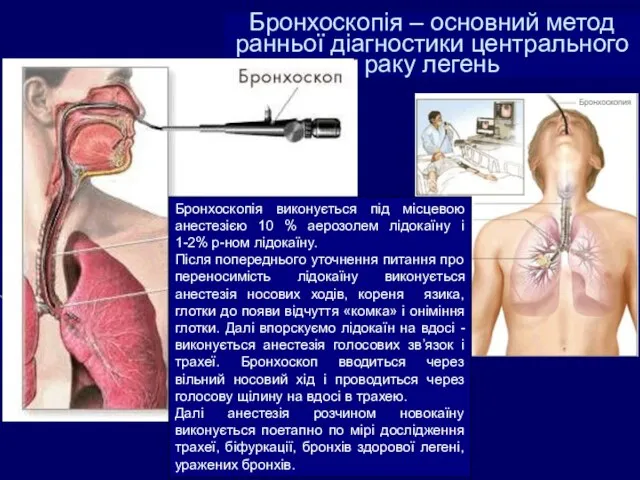
- 51. Бронхоскопія – основний метод ранньої діагностики центрального раку легень Бронхоскопія виконується під місцевою анестезією 10 %
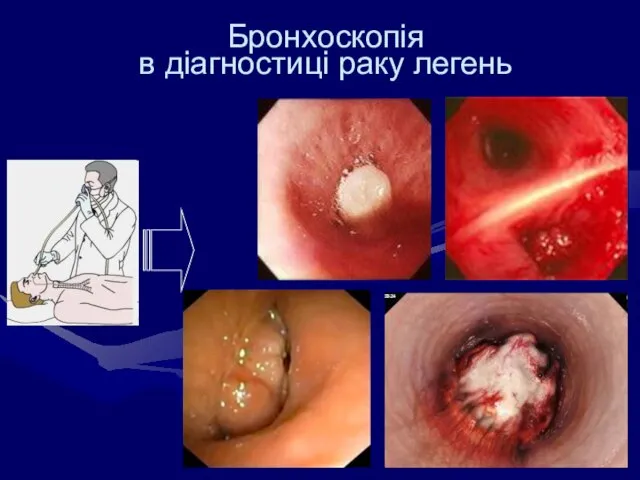
- 52. Бронхоскопія в діагностиці раку легень
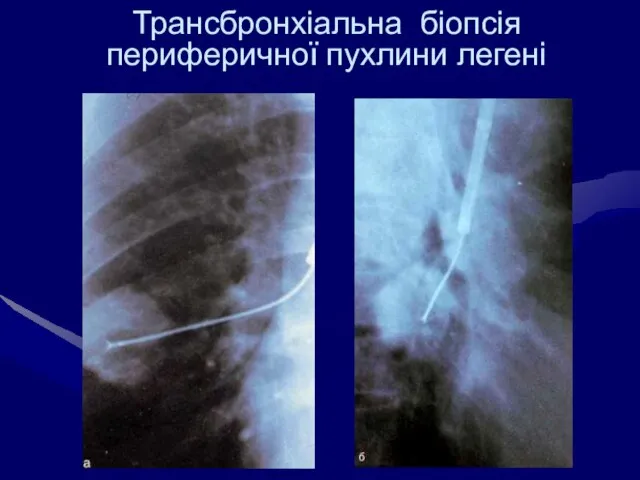
- 53. Трансбронхіальна біопсія периферичної пухлини легені
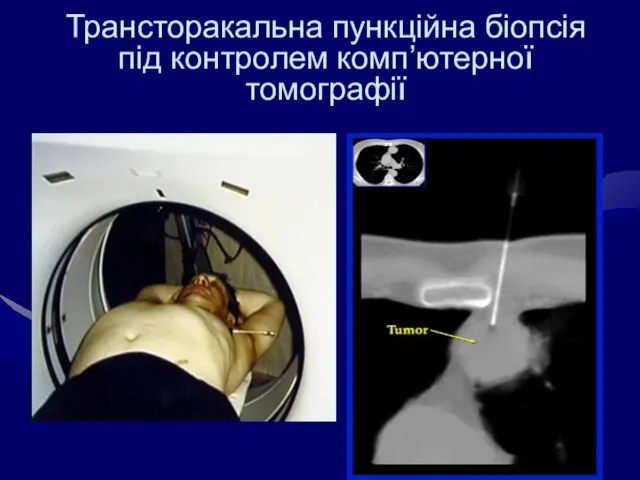
- 54. Трансторакальна пункційна біопсія під контролем комп’ютерної томографії
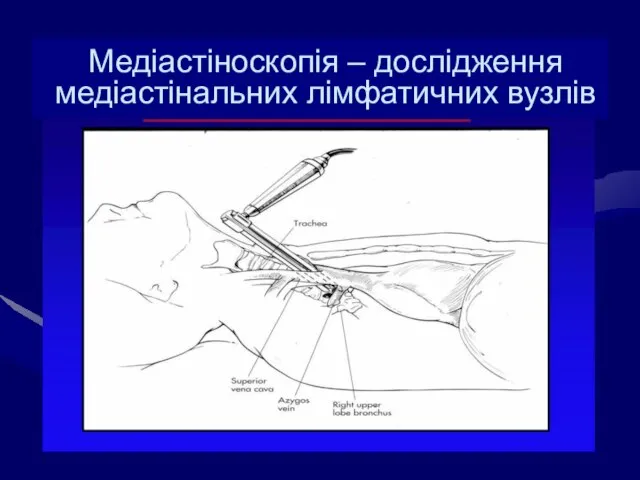
- 55. Медіастіноскопія – дослідження медіастінальних лімфатичних вузлів
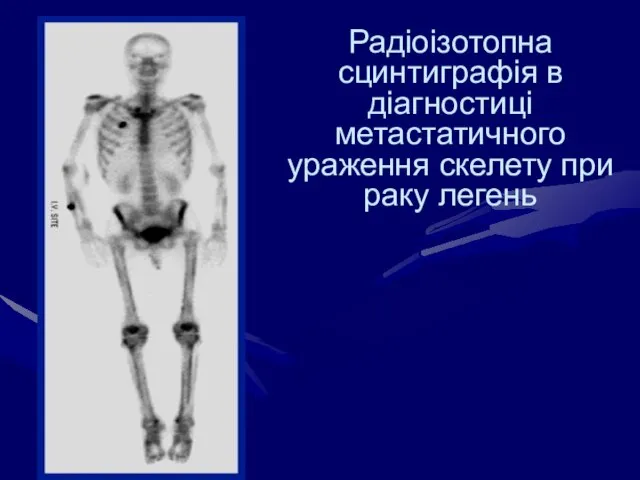
- 56. Радіоізотопна сцинтиграфія в діагностиці метастатичного ураження скелету при раку легень
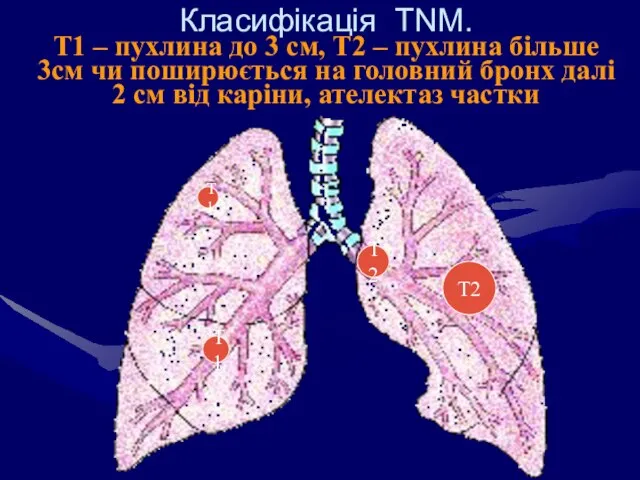
- 57. Класифікація TNM. Т1 – пухлина до 3 см, Т2 – пухлина більше 3см чи поширюється на
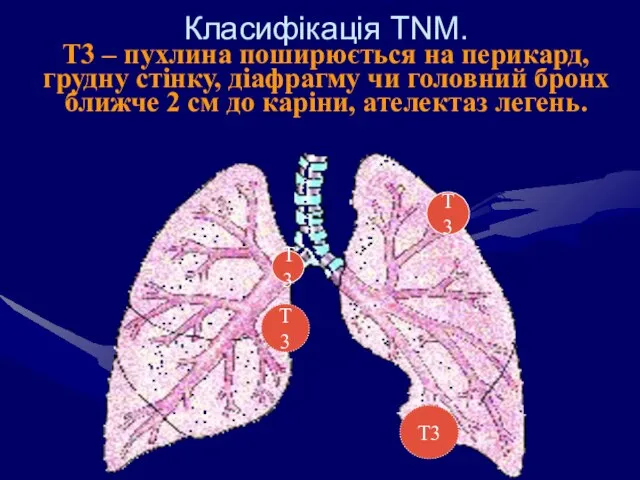
- 58. Класифікація ТNM. Т3 – пухлина поширюється на перикард, грудну стінку, діафрагму чи головний бронх ближче 2
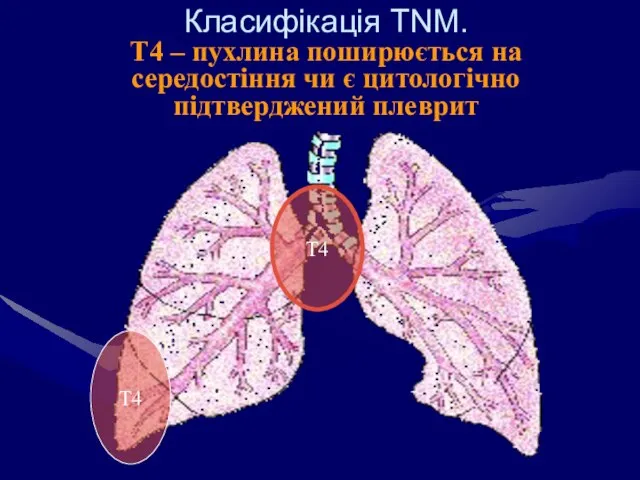
- 59. Класифікація ТNM. Т4 – пухлина поширюється на середостіння чи є цитологічно підтверджений плеврит Т4 Т4
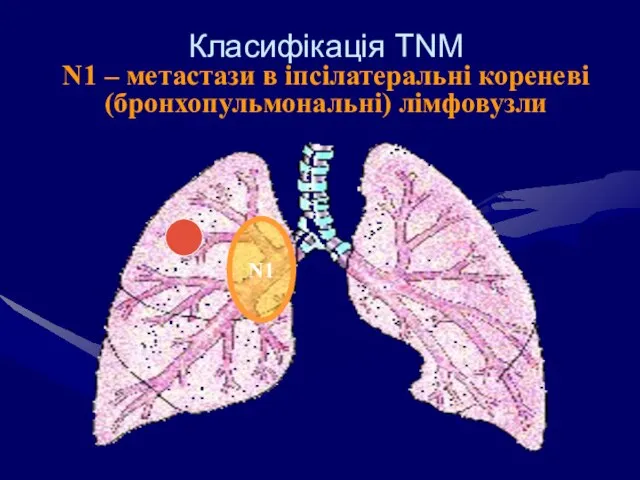
- 60. Класифікація ТNM N1 – метастази в іпсілатеральні кореневі (бронхопульмональні) лімфовузли N1
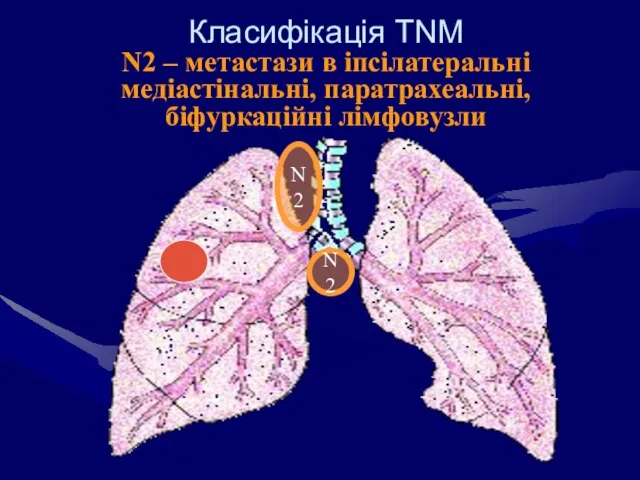
- 61. Класифікація ТNM N2 – метастази в іпсілатеральні медіастінальні, паратрахеальні, біфуркаційні лімфовузли N2 N2
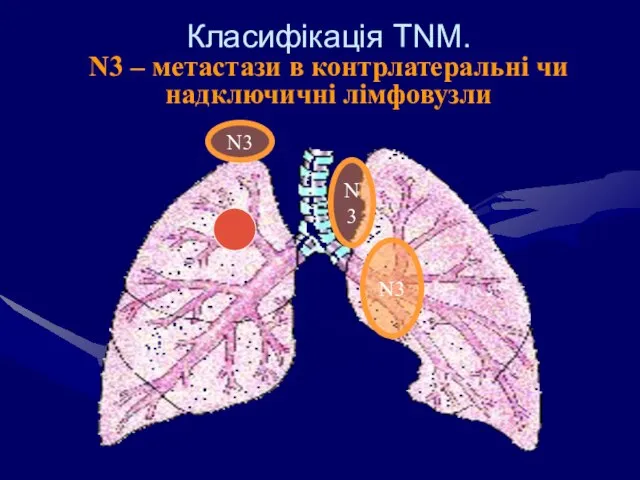
- 62. Класифікація ТNM. N3 – метастази в контрлатеральні чи надключичні лімфовузли N3 N3 N3
- 63. Стандарти лікування недрібноклітинного раку легень I-II стадії Стадія 0 (ТisN0М0) – сегментектомія чи лобектомія, допустима фізична
- 64. Стандарти лікування недрібноклітинного раку легень IIIА стадії Стадія IIIА (Т1-2N2М0, Т3N1–2М0) – передопераційна (індукційна) поліхіміотерапія, потім
- 65. Сучасні методи консервативного лікування недрібноклітинного раку легень Стадії IIIВ – IV (Т1-4N3М0, Т1-4N1-3М1) – при поширеному
- 67. Рак молочної залози
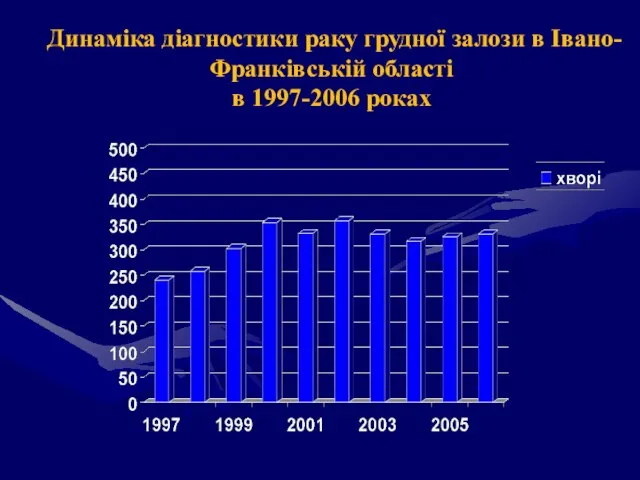
- 68. Динаміка діагностики раку грудної залози в Івано-Франківській області в 1997-2006 роках
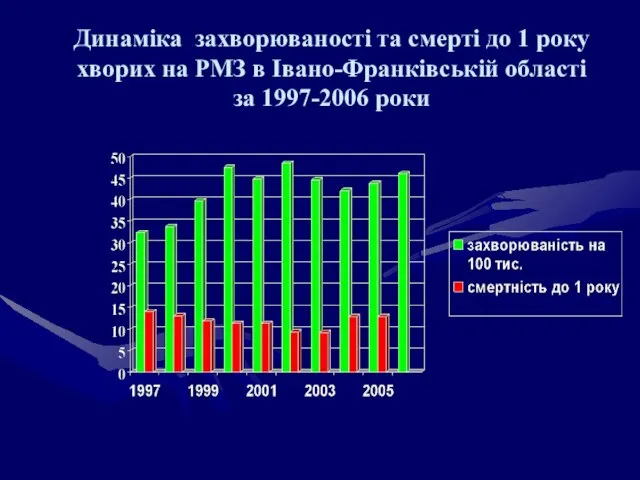
- 69. Динаміка захворюваності та смерті до 1 року хворих на РМЗ в Івано-Франківській області за 1997-2006 роки
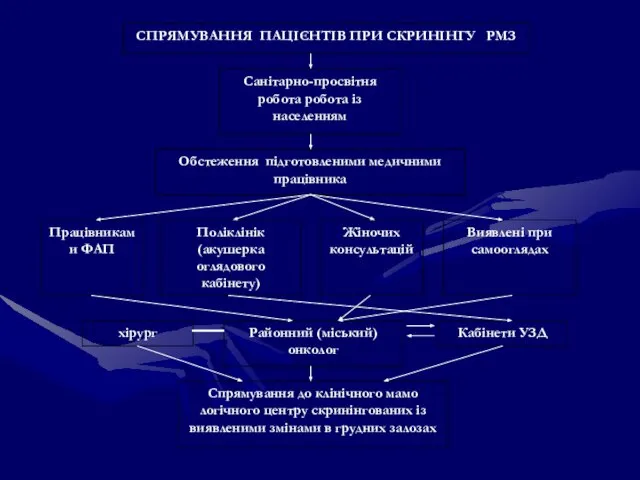
- 70. Санітарно-просвітня робота робота із населенням Обстеження підготовленими медичними працівника Поліклінік (акушерка оглядового кабінету) Жіночих консультацій Виявлені
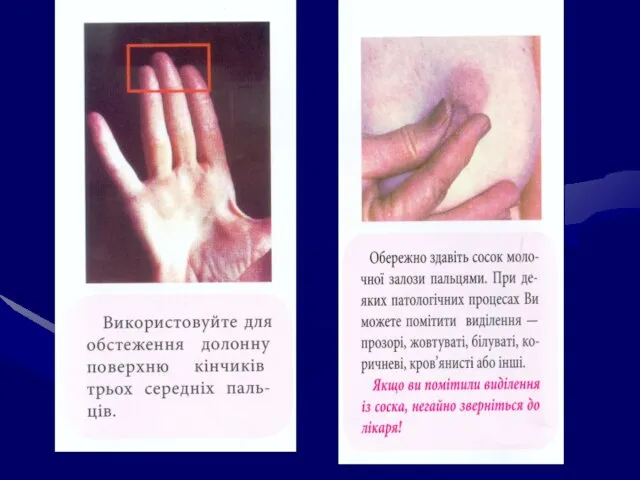
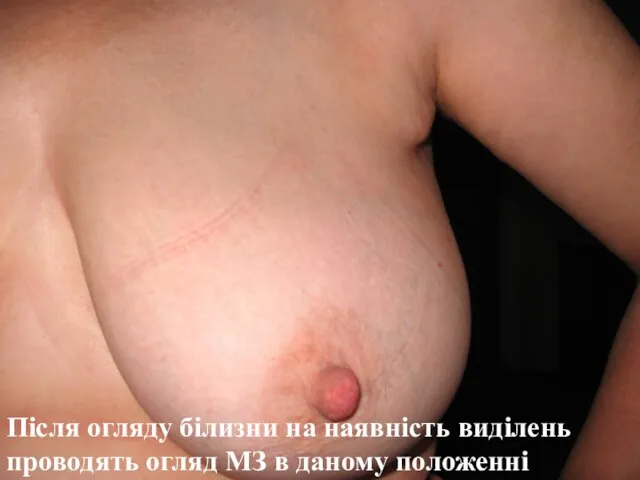
- 72. Після огляду білизни на наявність виділень проводять огляд МЗ в даному положенні
- 73. Огляд при підніманні рук .При даному прийомі можлива поява симптома умбілікації , який видно на межі
- 74. РМЗ – на межі зовнішніх квадрантів ЛМЗ втяжіння шкіри незначно виражене. На слідуючому слайді №49 ця
- 75. Різке посилення клінічних ознак РМЗ
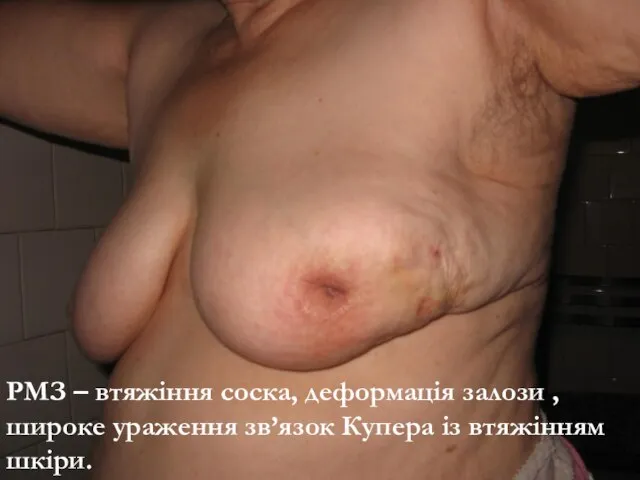
- 76. РМЗ – втяжіння соска, деформація залози , широке ураження зв’язок Купера із втяжінням шкіри.
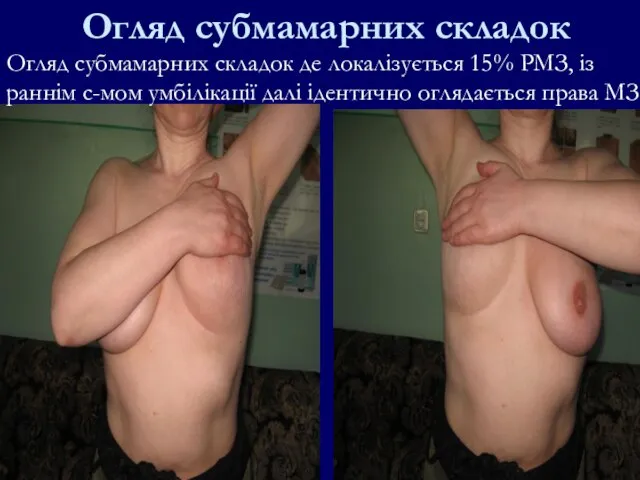
- 77. Огляд субмамарних складок Огляд субмамарних складок де локалізується 15% РМЗ, із раннім с-мом умбілікації далі ідентично
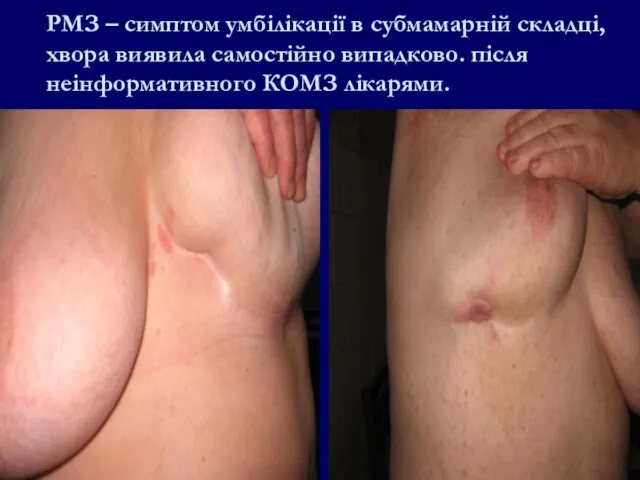
- 78. РМЗ – симптом умбілікації в субмамарній складці, хвора виявила самостійно випадково. після неінформативного КОМЗ лікарями.
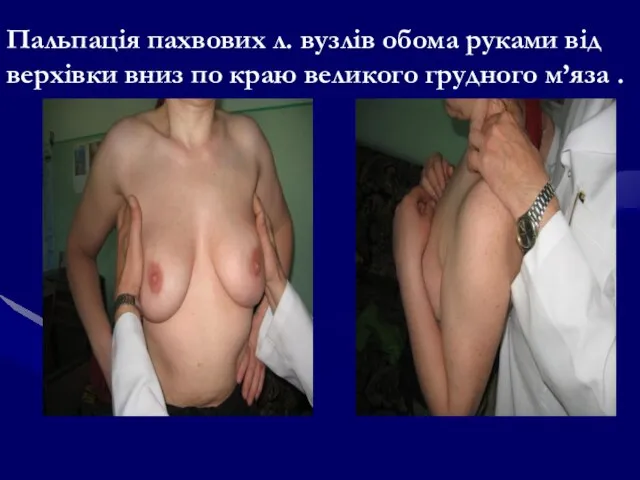
- 79. Пальпація пахвових л. вузлів обома руками від верхівки вниз по краю великого грудного м’яза .
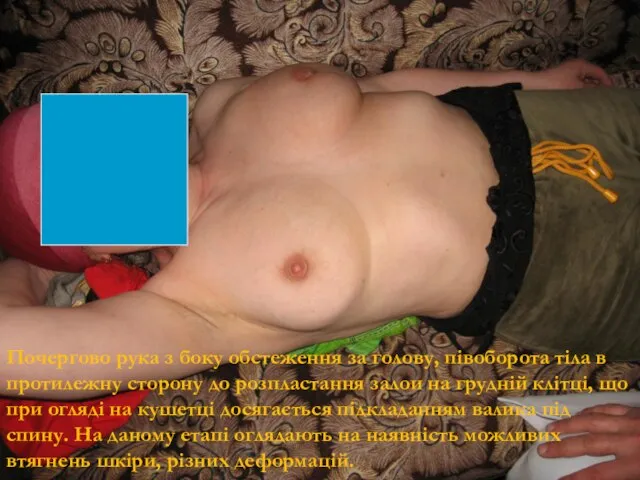
- 80. Почергово рука з боку обстеження за голову, півоборота тіла в протилежну сторону до розпластання залои на
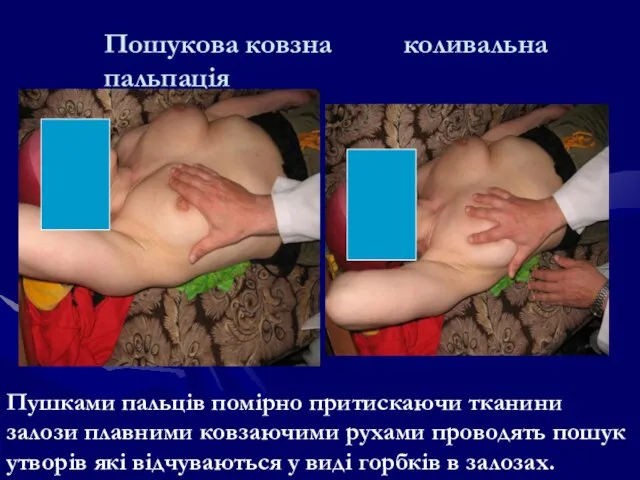
- 81. Пошукова ковзна коливальна пальпація Пушками пальців помірно притискаючи тканини залози плавними ковзаючими рухами проводять пошук утворів
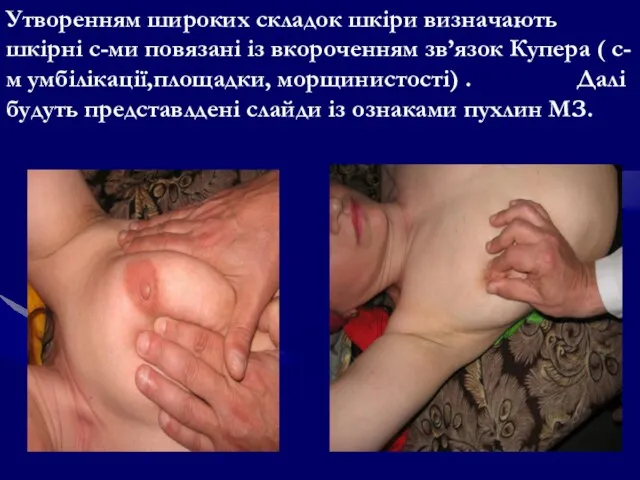
- 82. Утворенням широких складок шкіри визначають шкірні с-ми повязані із вкороченням зв’язок Купера ( с-м умбілікації,площадки, морщинистості)
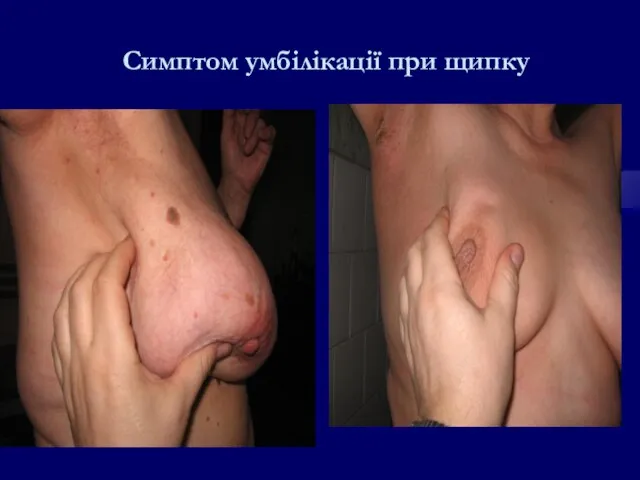
- 83. Симптом умбілікації при щипку
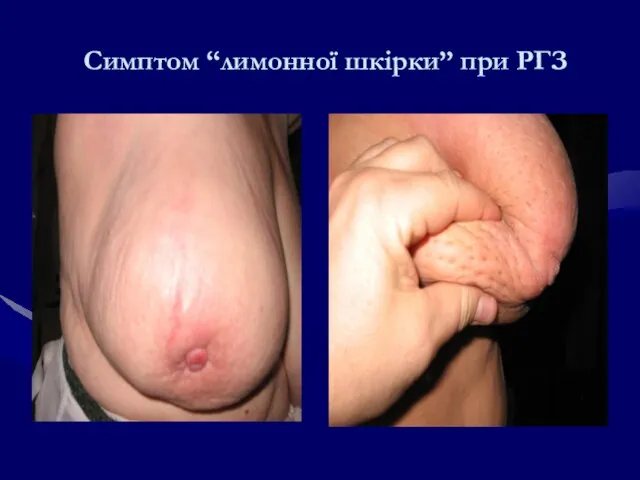
- 84. Симптом “лимонної шкірки” при РГЗ
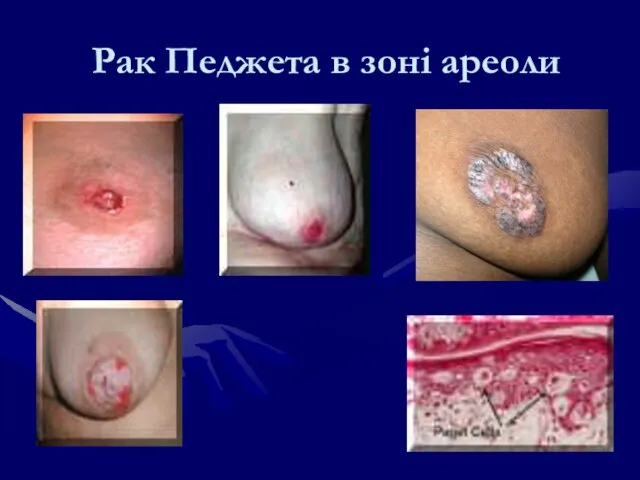
- 85. Рак Педжета в зоні ареоли
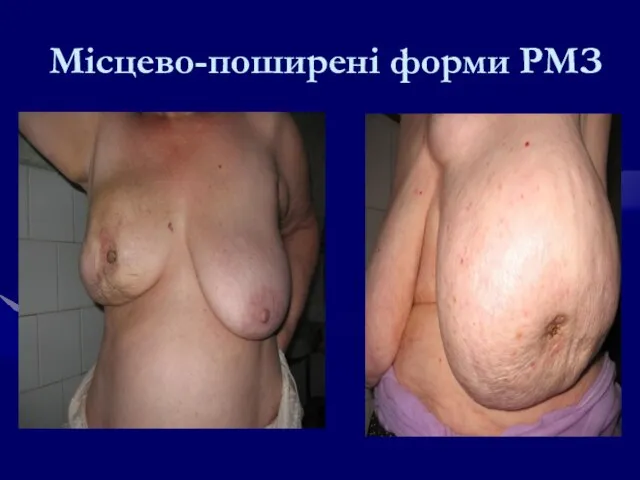
- 86. Місцево-поширені форми РМЗ
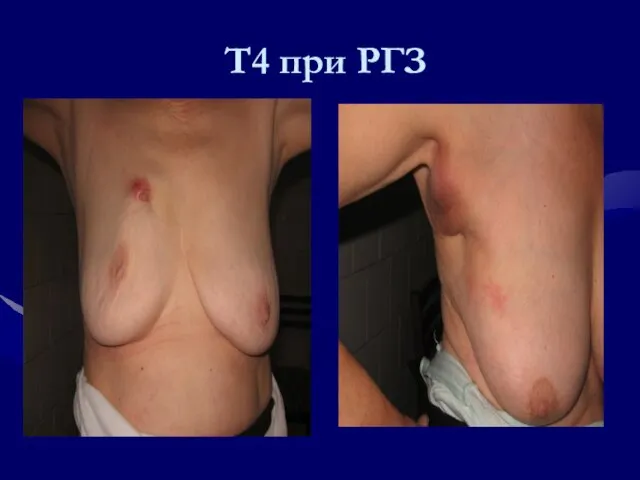
- 87. Т4 при РГЗ
- 88. РАК ГРУДНОЇ ЗАЛОЗИ В УКРАЇНІ • з 1977 року займає перше місце серед жіночих онкологічних захворювань
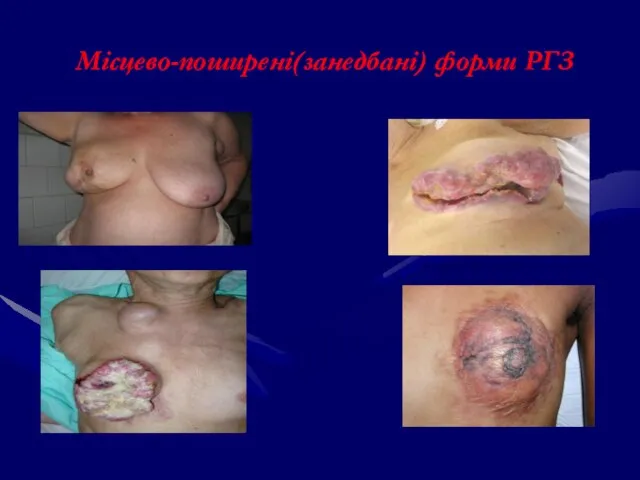
- 89. Місцево-поширені(занедбані) форми РГЗ
- 90. Етіологія раку грудної залози Рак – це тривалий багатостадійний процес ( ініціації, промоції, росту утвору). час
- 91. Фактори ризику РГЗ 66 % жінок із РГЗ, не мали факторів ризику Фактори, пов’язані зі станом
- 92. Ендокринні і метаболічні фактори, пов’язані з супутніми або перенесеними захворюваннями : - ожиріння; - цукровий діабет;
- 93. Генетичні субстрати РГЗ BRCA-1 - експресія > ризик РГЗ до 80 %,та ризик РЯ на 40
- 94. Екзогенні фактори: Гормональні фактори замісна гормонотерапія збільшує ризик РГЗ під час проведення в 2 рази; особливо
- 95. - регулярне самообстеження; - КОГЗ, з 20-літнього віку; - щорічна маммографія з 25-35 років, або -
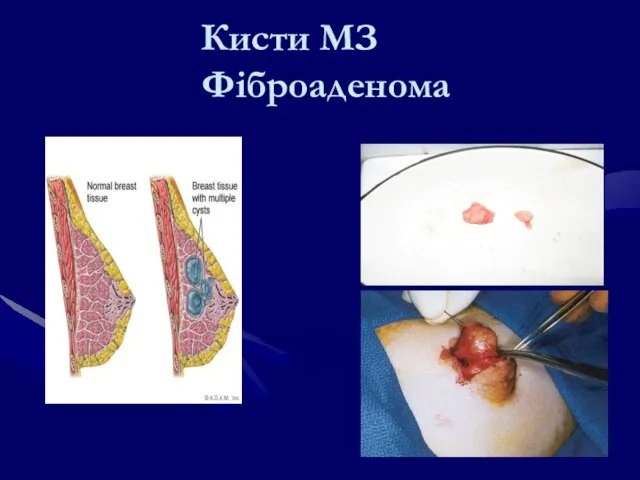
- 96. Передракові захворювання грудної залози фіброаденома грудної залози Феллоїдна фіброаденома 3. внутрішньопротокова папілома.(хвороба Мінца) 4. локалізована або
- 97. Кисти МЗ Фіброаденома
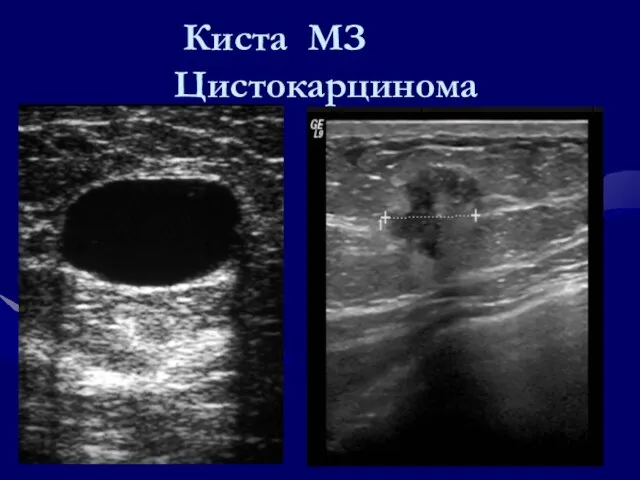
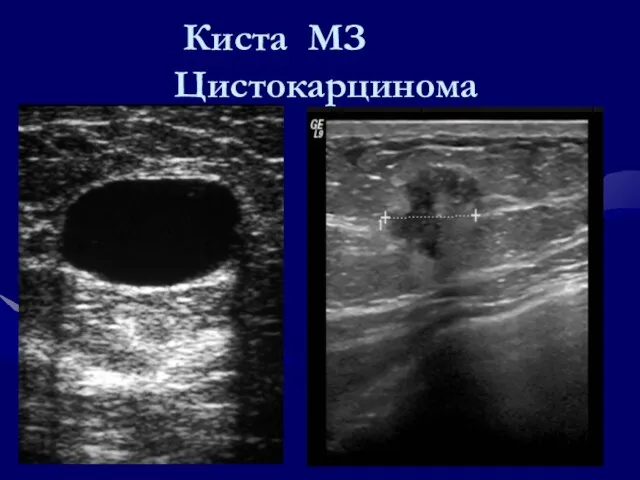
- 98. Киста МЗ Цистокарцинома
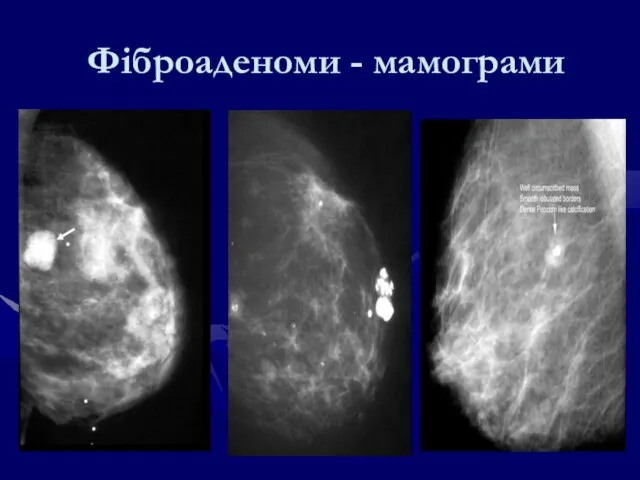
- 99. Фіброаденоми - мамограми
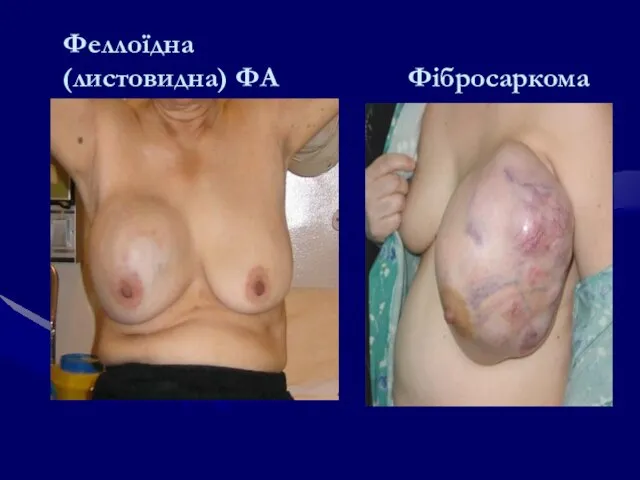
- 100. Феллоїдна (листовидна) ФА Фібросаркома
- 101. всі вузлові утворення ГЗ підлягають видаленню. Частота малігнізації – фіброаденоми, перероджуються в 3 - 11% вип.;
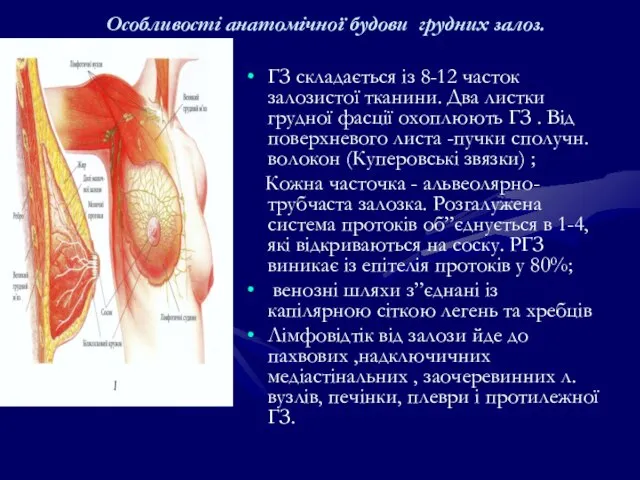
- 102. Особливості анатомічної будови грудних залоз. ГЗ складається із 8-12 часток залозистої тканини. Два листки грудної фасції
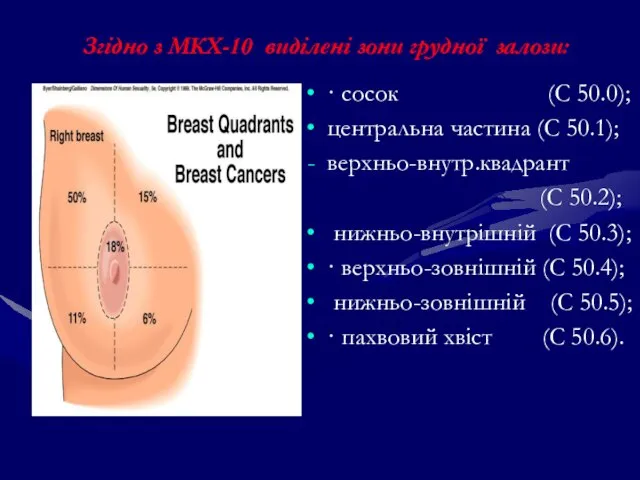
- 103. Згідно з МКХ-10 виділені зони грудної залози: · сосок (С 50.0); центральна частина (С 50.1); верхньо-внутр.квадрант
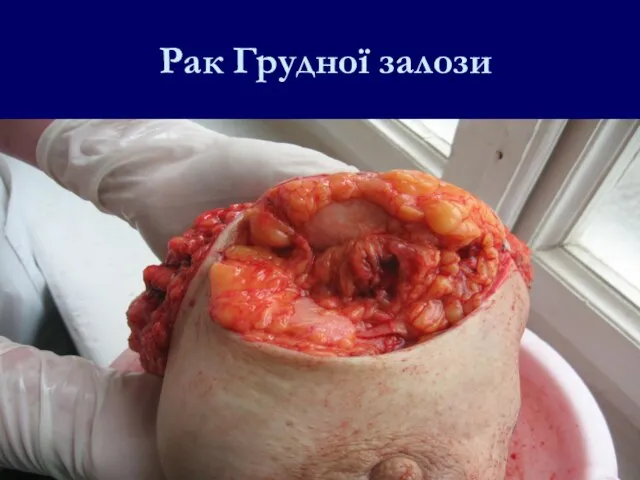
- 104. Рак Грудної залози
- 105. класифікація РГЗ За гістологічною структ. РГЗ – 80%залозистий рак . Неінвазивний рак (са in situ): ·
- 106. Основні х-ки первинної пухлини (Т)та л. вузлів (N) за ТNM Тis - преінвазивна карцинома (carcinoma in
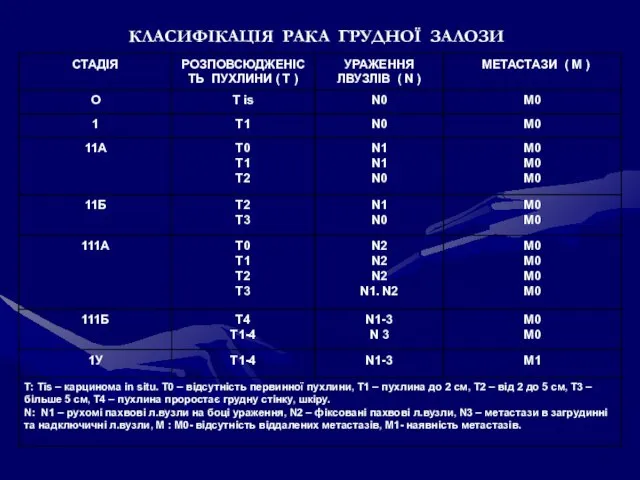
- 107. КЛАСИФІКАЦІЯ РАКА ГРУДНОЇ ЗАЛОЗИ
- 108. Рання діагностика РГЗ можлива за умов виконання програм: самообстеження (80%) ; лікарських профоглядів (КОГЗ) (15%) ;
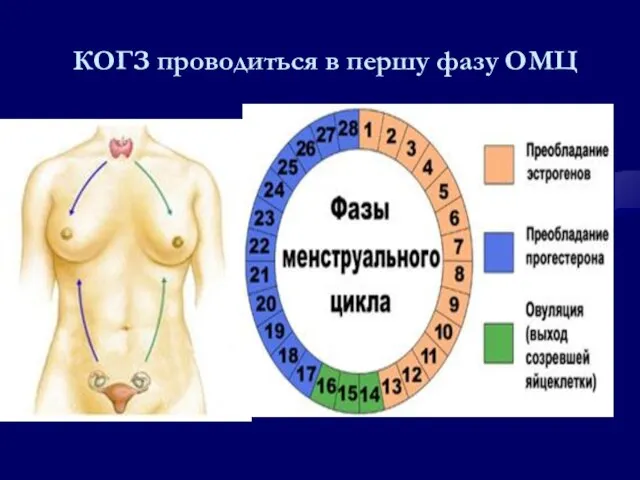
- 109. КОГЗ проводиться в першу фазу ОМЦ .
- 110. Шкірні симптоми при РГЗ 1. умбілікації та площадки (при ураженні звязок Купера) - морщинистості та умбілікації
- 111. РГЗ із дрібних часточкових структур (80%) : пухлина не болюча без чітких контурів, горбиста; при ураженні
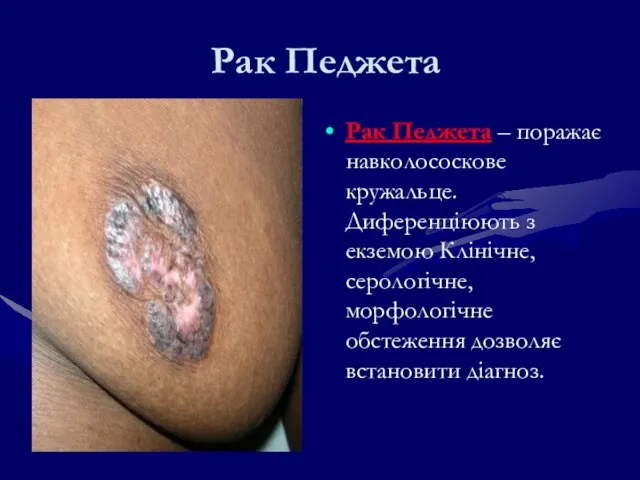
- 112. Рак Педжета Рак Педжета – поражає навколососкове кружальце. Диференціюють з екземою Клінічне, серологічне, морфологічне обстеження дозволяє
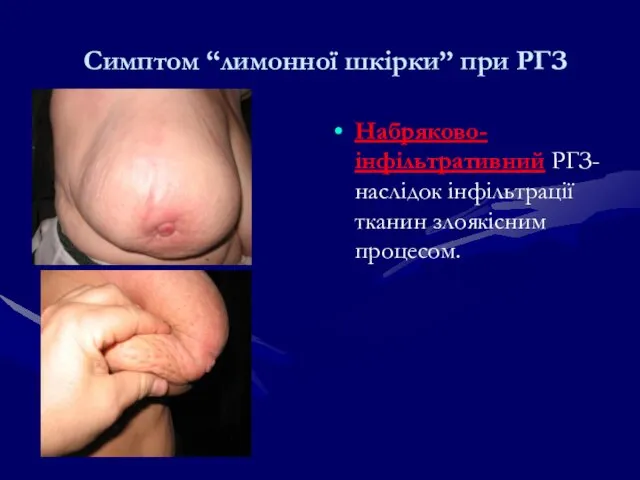
- 113. Симптом “лимонної шкірки” при РГЗ Набряково-інфільтративний РГЗ- наслідок інфільтрації тканин злоякісним процесом.
- 114. Лікаря повинні насторожити такі ознаки: 1. Виявлені неболючі ущільнення. 2. Деформація залоз 3. Втяжіння шкіри на
- 115. Мамографія
- 116. Мамографія (МГД) Діагностична точність =75-95 %. Може бути використана в програмах скрининга пухлин ГЗ: дозволяє візуалізувати
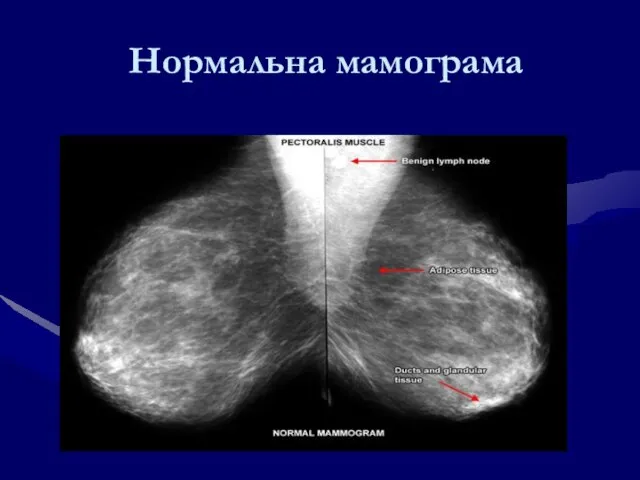
- 117. Нормальна мамограма
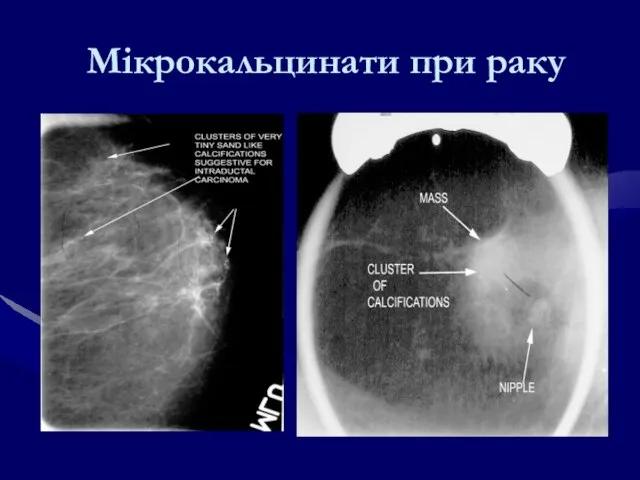
- 118. Мікрокальцинати при раку
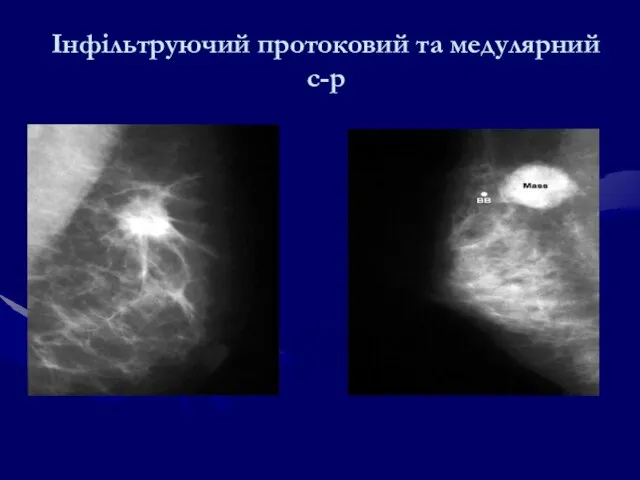
- 119. Інфільтруючий протоковий та медулярний с-р
- 120. Магнітно-резонансна томографія грудної залози (МРТ ГЗ) Чутливість МРТ ГЗ у виявленні РГЗ перевищує чутливість МГД, .
- 121. УЗД грудної залози показание для виявлення утворень понад 1 см. Відносними недоліками УЗД ГЗ є: неможливість
- 122. Киста МЗ Цистокарцинома
- 123. Тонкгольчаста аспіраційна біопсія (ТАБ) – метод одержання матеріалу для цитологічного дослідження в амбулаторних умовах, не вимагає
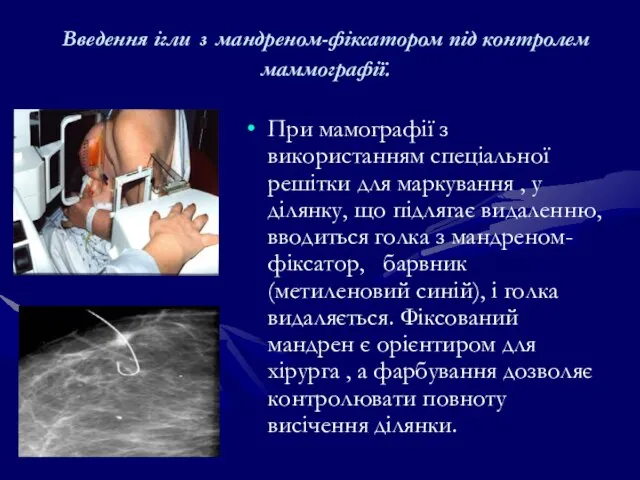
- 124. Введення ігли з мандреном-фіксатором під контролем маммографії. При мамографії з використанням спеціальної решітки для маркування ,
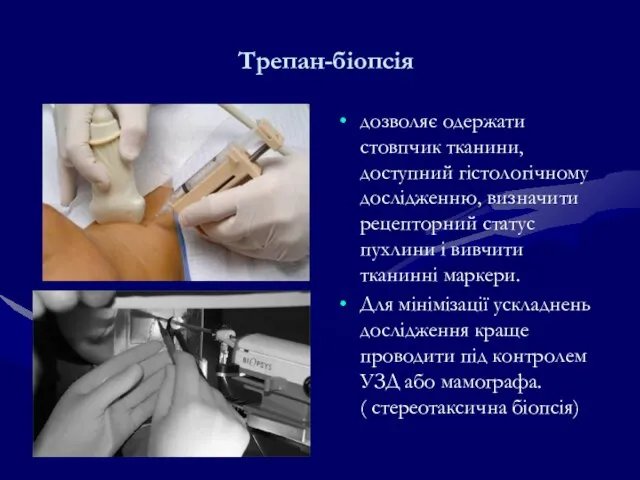
- 125. Трепан-біопсія дозволяє одержати стовпчик тканини, доступний гістологічному дослідженню, визначити рецепторний статус пухлини і вивчити тканинні маркери.
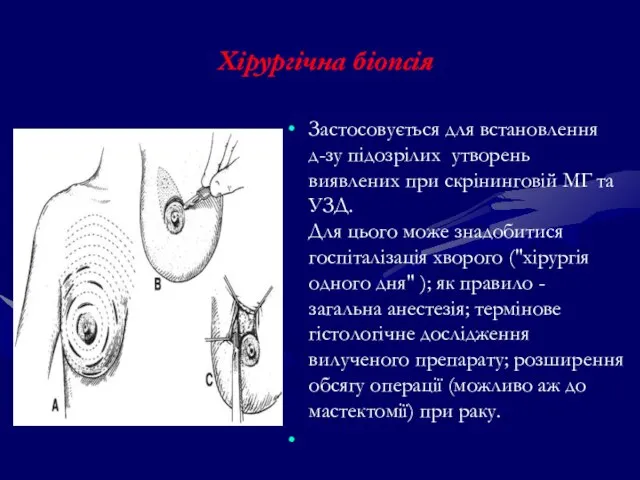
- 126. Хірургічна біопсія Застосовується для встановлення д-зу підозрілих утворень виявлених при скрінинговій МГ та УЗД. Для цього
- 127. Характеристика віддалених метастазів (М) Категорії М1 і рМ1- умовні позначки: Легені PUL Кістковий мозок MAR Кістки
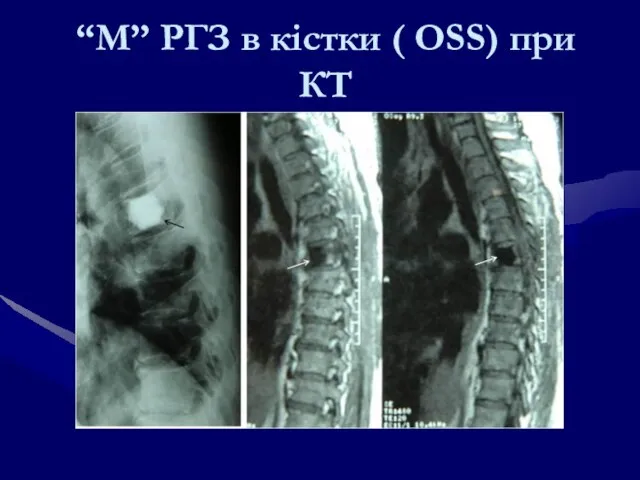
- 128. “М” РГЗ в кістки ( OSS) при КТ
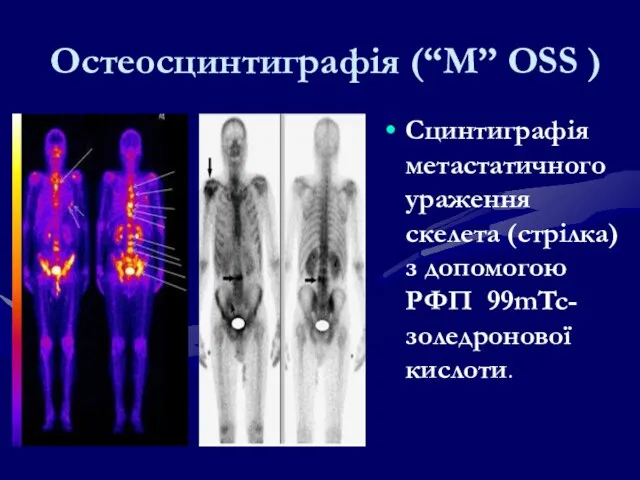
- 129. Остеосцинтиграфія (“М” OSS ) Сцинтиграфія метастатичного ураження скелета (стрілка) з допомогою РФП 99mTc-золедронової кислоти.
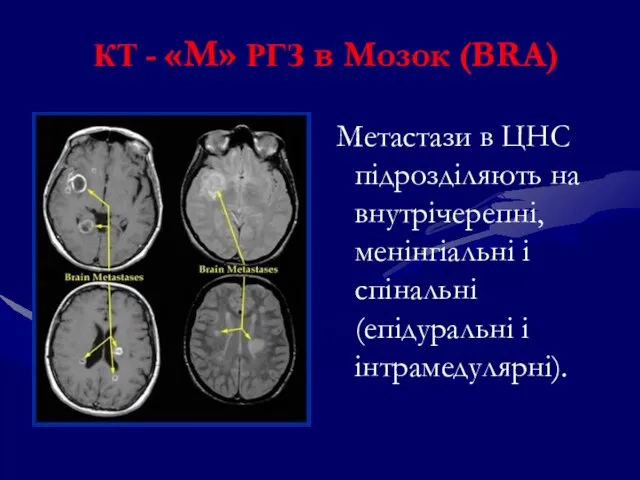
- 130. КТ - «М» РГЗ в Мозок (BRA) Метастази в ЦНС підрозділяють на внутрічерепні, менінгіальні і спінальні
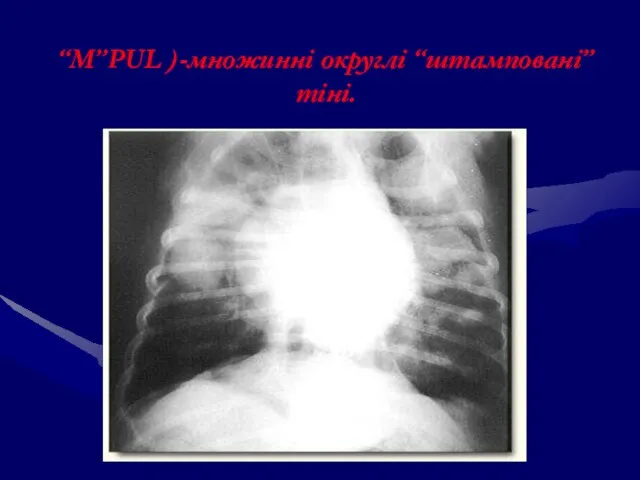
- 131. “М”PUL )-множинні округлі “штамповані” тіні.
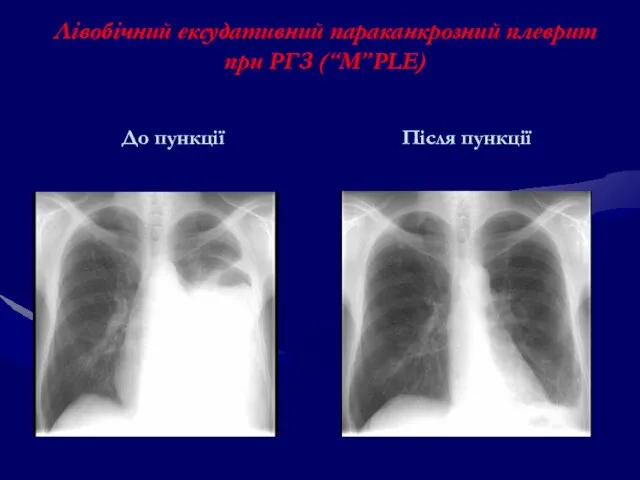
- 132. Лівобічний ексудативний параканкрозний плеврит при РГЗ (“М”PLE) До пункції Після пункції
- 133. ЛІКУВАННЯ РГЗ В основному лікування комбіноване. та комплексне. Включає: Хірургічне Променеве Системну та регіонарну хіміотерапію гормонотерапію
- 134. Види хірургічних втручань при РГЗ: 1. Лампектомія (секторальна резекція) з лімфаденектомією пахвових л.вузлів (1-го і 2-го
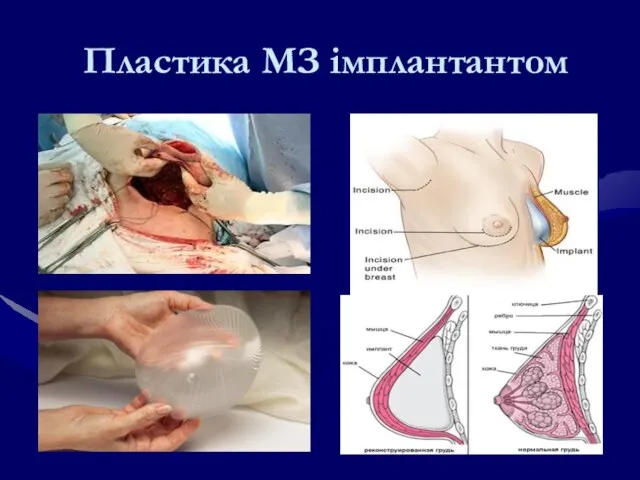
- 135. Пластика МЗ імплантантом
- 136. Променева терапія(ПТ) РГЗ 1. Передопераційна ПТ -, для підвищення абластичності операції, 2. Післяопераційна ПТ- спрямована на
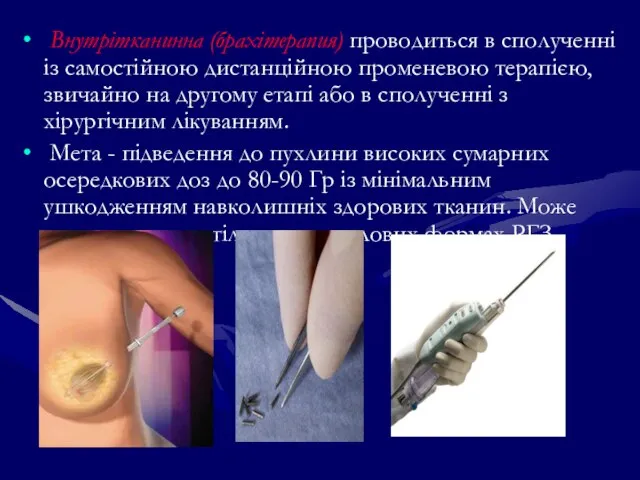
- 137. Внутрітканинна (брахітерапия) проводиться в сполученні із самостійною дистанційною променевою терапією, звичайно на другому етапі або в
- 138. Хіміо-гормонотерапія РГЗ З гідно наявноті рецепторів РГЗ розділяють на: 1. Естроген(ER)-позитивні пухлини( 60-70% ). 2. Естроген(ER)-негативні
- 139. Доведено, що Високий рівень кількості рецепторів естрогенів і прогестерону (ER+PR+) дозволяє передбачити високу ефективність гормонотерапії у
- 140. хіміотерапія РМЗ РГЗ –системне захворювання і потребує комплексного лікування. поліхіміотерапія(ПХТ) уповільнює або попереджує розвиток місцевого рецидиву,
- 141. Наказ МОЗ України «Про диспансеризацію населення» від 27.08.2010 № 728 регламентує здійснення лікарями первинної ланки при
- 142. Мамологічний кабінет організується в складі поліклінік міських, ЦРЛ, ЖК з метою ранньої д-ки РГЗ Основними завданнями
- 143. Стадія 0 (5 річне виживання) - 95% 1 - 85% 2 - 66% 3 - 41%
- 144. Рак шийки матки
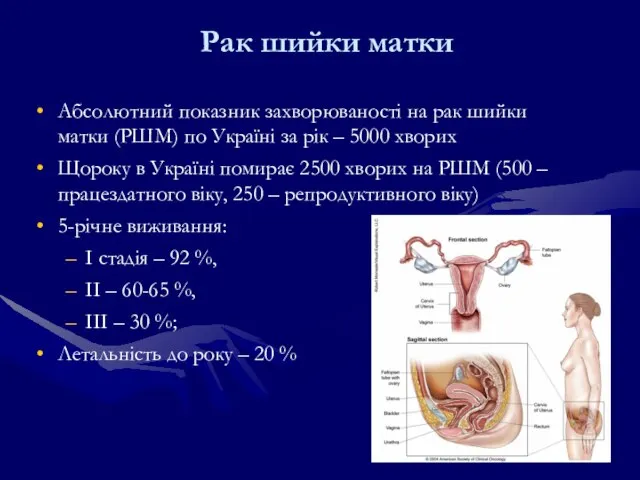
- 145. Рак шийки матки Абсолютний показник захворюваності на рак шийки матки (РШМ) по Україні за рік –
- 146. Причини виникнення і фактори ризику РШМ Папіломовірусна (HPV) інфекція Системний імунодефіцит Вірус простого герпесу ІІ Куріння
- 147. Фактори ризику РШМ Ранній початок статевого життя – до 16 років Часта зміна сексуальних партнерів Куріння
- 148. Класифікація раку шийки матки Т1 – обмежена маткою Т1а – діагностується тільки мікроскопічно Т1b – клінічно
- 149. Діагностика раку шийки матки Гінекологічний огляд (огляд шийки матки в дзеркалах та дворучне вагінальне дослідження) Цитологічне
- 150. Додаткові методи обстеження, для визначення поширення РШМ Цистоскопія Ректороманоскопія (сигмоскопія) Лапароскопія Рентгенологічні обстеження УЗД ОЧП і
- 151. Симптоми РШМ Кровомазання чи легкі кровотечі між чи після місячних Менструальні кровотечі, які є довші і
- 152. Клініка раку шийки матки Контактні кров'янисті виділення Зловонні гнійні виділення при запущених стадіях Альгодисменорея, менорагія Біль
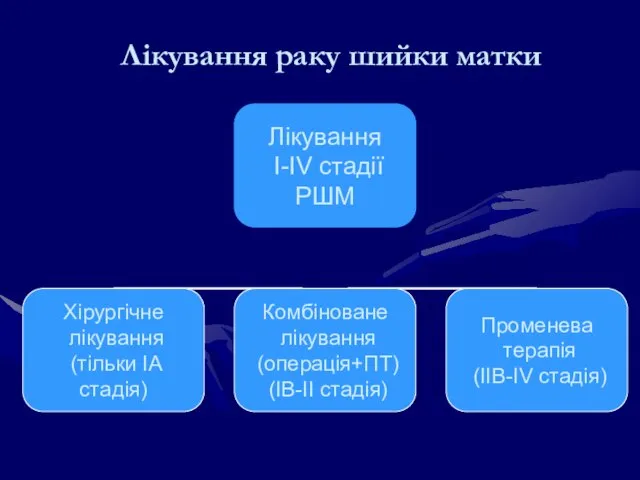
- 153. Лікування РШМ Лікування залежить від стадії процесу, розмірів пухлини, віку жінки, супутньої патології, і бажання жінки
- 154. Хірургічне лікування РШМ Конізація Гістеректомія: Проста гістеректомія: видаляється матка з шийкою Радикальна гістеректомія: видаляється матка з
- 155. Лікування раку шийки матки
- 156. Рак матки
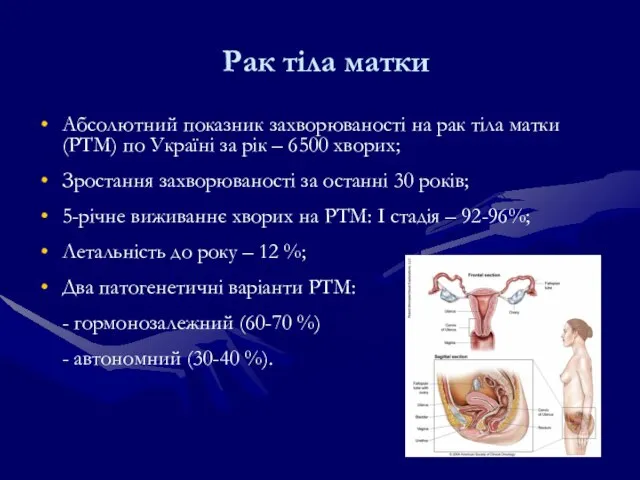
- 157. Рак тіла матки Абсолютний показник захворюваності на рак тіла матки (РТМ) по Україні за рік –
- 158. Фактори ризику РТМ Раннє менархе Вік старше 50-55 років Крупний плід (більше 4000 г) Відсутність статевого
- 159. Прийом естрогенів в постменопаузі Обтяжений онкоанамнез В анамнезі рак органів репродуктивної системи Захворювання печінки і жовчних
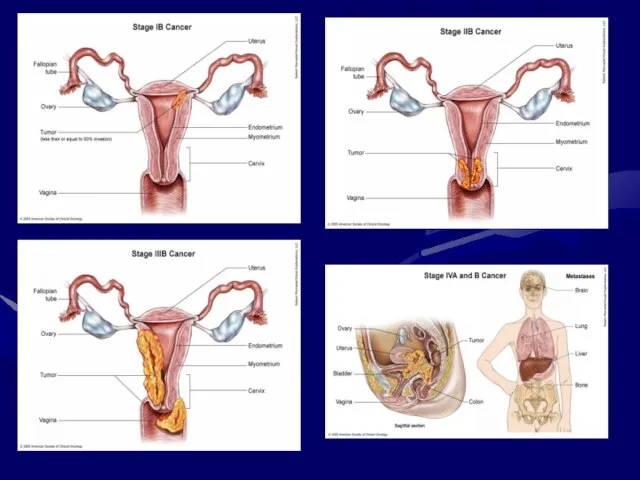
- 160. Класифікація раку тіла матки Тis – преінвазивна карцинома Т1 – пухлина обмежена тілом матки T2 –
- 162. Клініка та діагностика раку тіла матки Провідним симптомом РТМ є кров’янисті виділення або кровотеча (нерегулярні маткові
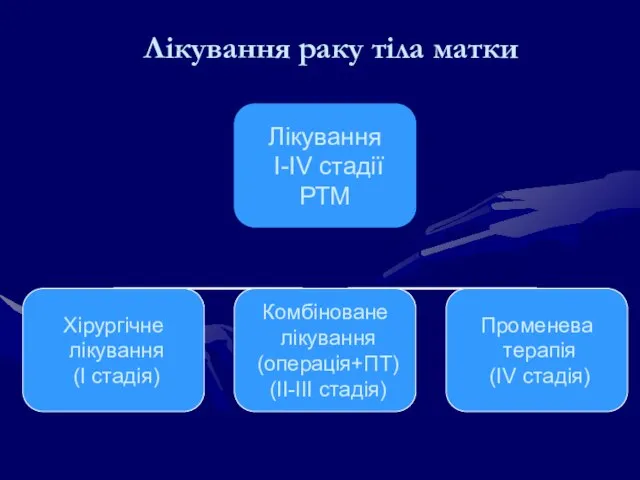
- 163. Лікування РТМ Лікування залежить від стадії процесу Застосовується комбіноване чи комплексне лікування Хірургія Променева терапія Хіміотерапія
- 164. Лікування раку тіла матки
- 165. “Если женщина умирает от рака матки, то кто еще, кроме рака, виновен в ее смерти” Дж.
- 166. Рак яєчників
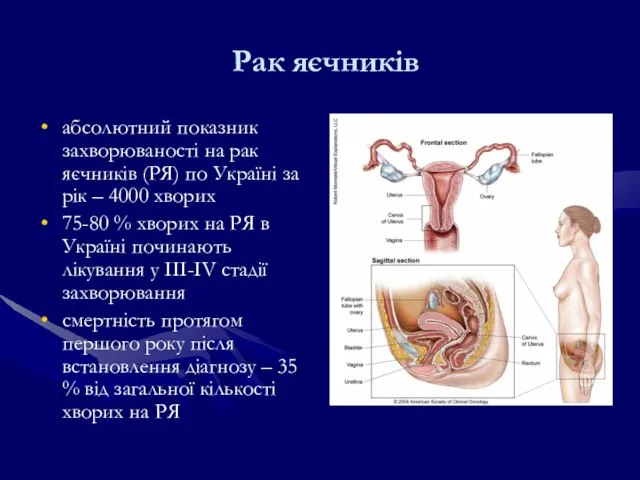
- 167. Рак яєчників абсолютний показник захворюваності на рак яєчників (РЯ) по Україні за рік – 4000 хворих
- 168. Фактори ризику раку яєчників Вік старше 55 років Раннє менархе, пізнє менархе Відсутність статевого життя Первинне
- 169. Класифікація раку яєчників Т0 – первинна пухлина не визначається Т1 – пухлина обмежена яєчниками T2 –
- 170. Діагностика раку яєчників бімануальна пальпація дозволяє визначити в ділянці придатків щільної консистенції горбистий утвір; ультразвукове дослідження;
- 171. Симптоми РЯ Загальні симптоми Вздуття живота Тазовий чи черевний біль Важкість в прийомі їжі або відчуття
- 172. Лікування раку яйників
- 173. Онкоурологічні захворювання
- 174. Пухлини сечовидільної системи складають біля 10% від злоякісних новотворів. Рак нирки (РН), сечового міхура (РСМ), простати
- 175. Рак нирки
- 176. Рак нирки Сьомий за поширенням серед усіх форм раку, і десятий – серед причин смерті у
- 177. Рак нирки Гістологічні типи раку нирки: Нирково-клітинна карцинома (70-85 % випадків); Уротеліальна карцинома (перехідноклітинний рак), що
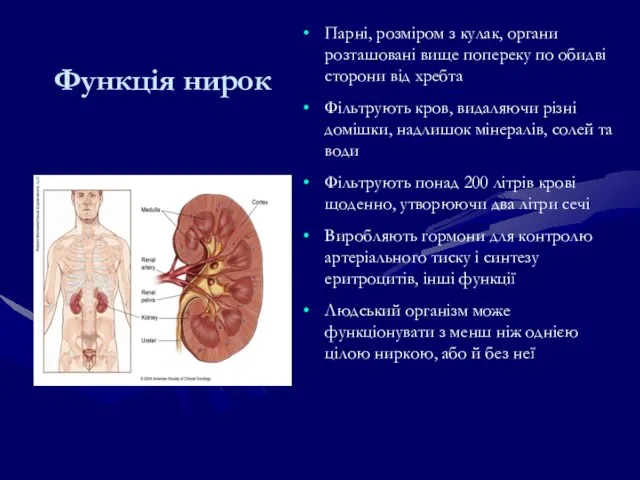
- 178. Функція нирок Парні, розміром з кулак, органи розташовані вище попереку по обидві сторони від хребта Фільтрують
- 179. Фактори ризику виникнення раку нирки Тютюнопаління Стать, раса, вік, маса тіла (ожиріння) Гіпертонія, дисбаланс статевих гормонів,
- 180. Раннє виявлення раку нирки Перші симптоми з'являються через 3-5 років після появи пухлини; Немає жодних рекомендованих
- 181. Клінічні симптоми раку нирки урологічні + неурологічні Класична тріада: гематурія+біль+пухлина Гематурія (тотальна, червоподібні згустки) Біль (м/б
- 182. Клінічні симптоми раку нирки урологічні + неурологічні Набряки ніг, колін Високий кров'яний тиск, анемія або еритроцитоз
- 183. Метастазування раку нирки Гематогенне: в легені кістки печінку наднирники головний мозок Лімфогенне: лімфовузли воріт нирки парааортальні,
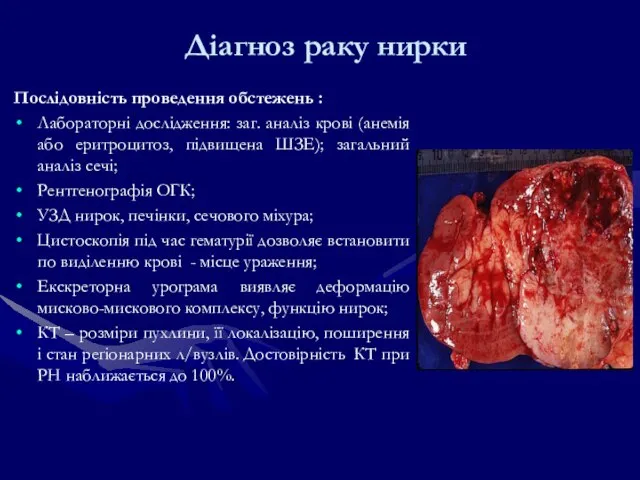
- 184. Діагноз раку нирки Послідовність проведення обстежень : Лабораторні дослідження: заг. аналіз крові (анемія або еритроцитоз, підвищена
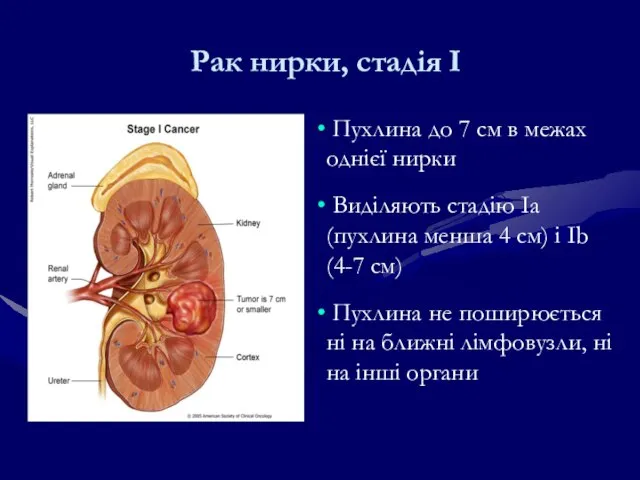
- 185. Рак нирки, стадія І Пухлина до 7 см в межах однієї нирки Виділяють стадію Іа (пухлина
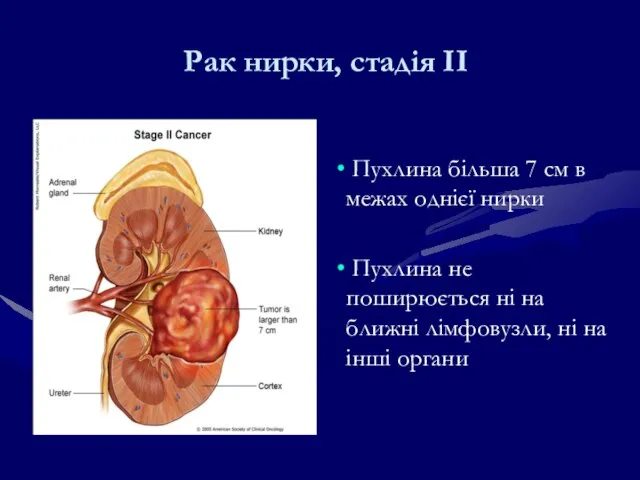
- 186. Рак нирки, стадія ІІ Пухлина більша 7 см в межах однієї нирки Пухлина не поширюється ні
- 187. Рак нирки, стадія ІІІ Пухлина будь-якого розміру в межах однієї нирки, проростає у регіональні лімфатичні вузли
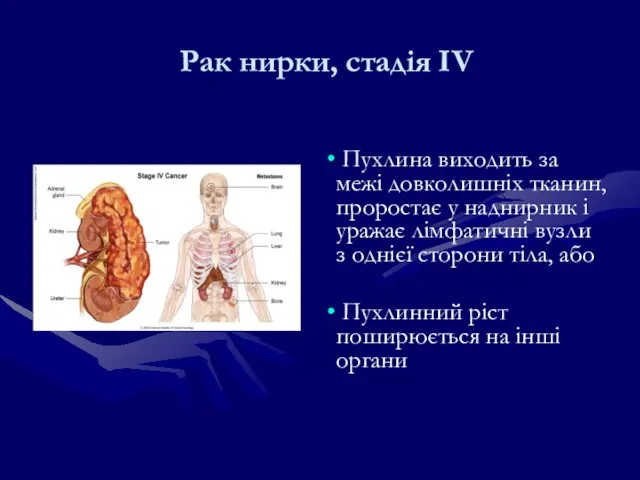
- 188. Рак нирки, стадія IV Пухлина виходить за межі довколишніх тканин, проростає у наднирник і уражає лімфатичні
- 189. Лікування раку нирки Залежить від стадії Можливе поєднання методів Хірургічне Таргетна терапія Імунотерапія Променева терапія Хіміотерапія
- 190. Рак нирки: хірургічне лікування При відсутності метастазів і локалізації пухлини в межах нирки, може бути достатньо
- 191. Рак нирки: імунотерапія Застосування нативних або синтезованих препаратів для мобілізації організму на боротьбу з раком (інша
- 192. Рак нирки: променева терапія Застосування Rtg-променів високої енергії для руйнування ракових клітин Різне розташування джерела випромінювання:
- 193. Рак нирки: хіміотерапія Застосування лікарських форм для знищення ракових клітин (фторураціл, М-VAC: метотрексат, вінбластин, адріабластин, цисплатин).
- 194. Після лікування Необхідно скласти індивідуальний перспективний план Регулярні аналізи крові для контролю ниркової функції Оглядова Rtg-грама
- 195. Рак сечового міхура
- 196. Рак сечового міхура На четвертому місці серед інших раків і на восьмому – серед причин смерті
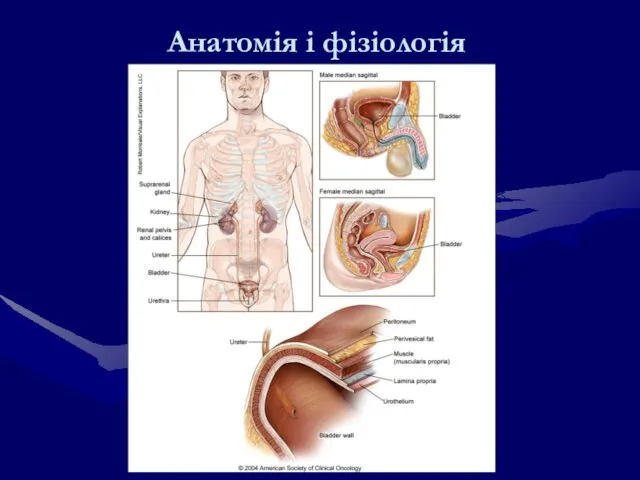
- 197. Анатомія і фізіологія
- 198. Фактори ризику раку сечового міхура Паління (курці у 4-7 разів частіше хворіють на рак сечового міхура),
- 199. Раннє виявлення Немає жодних рекомендованих тестів скринінгу у загальній популяції Тест ранньої діагностики – імунохроматографічний тест
- 200. Клінічні симптоми раку сечового міхура Мікро- і макрогематурія (тотальна або термінальна, безбольова, згустки неправильної форми) Біль
- 201. Клінічні симптоми раку сечового міхура Негайне звертання хворого після появи крові в сечі вирішує ранню діагностику
- 202. Діагностика Фізикальне обстеження - пальцеве дослідження прямої кишки для встановлення стану простати або виявлення інфільтрату в
- 203. Діагностика Довенна пієлографія (IVP); УЗД сечового міхура і нирок (в т.ч. трансректальне, -вагінальне); Екскреторна урографія дає
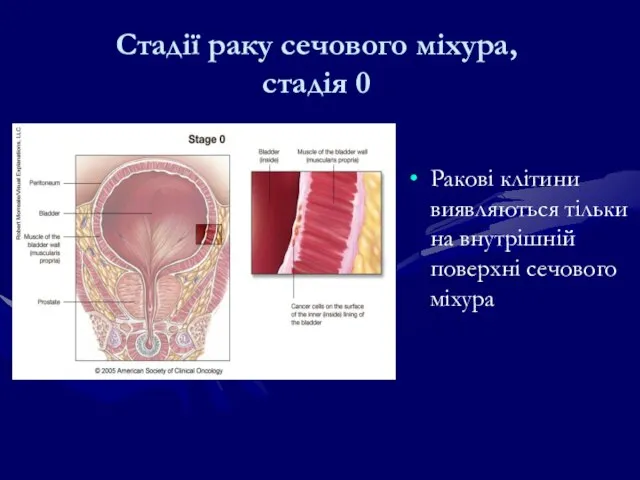
- 204. Ракові клітини виявляються тільки на внутрішній поверхні сечового міхура Стадії раку сечового міхура, стадія 0
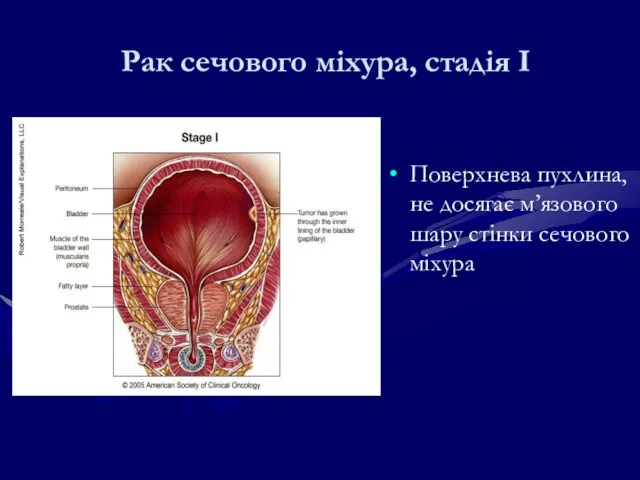
- 205. Рак сечового міхура, стадія І Поверхнева пухлина, не досягає м’язового шару стінки сечового міхура
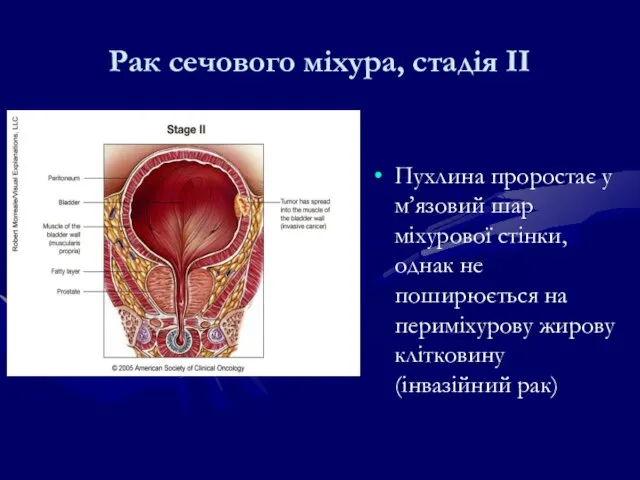
- 206. Пухлина проростає у м’язовий шар міхурової стінки, однак не поширюється на периміхурову жирову клітковину (інвазійний рак)
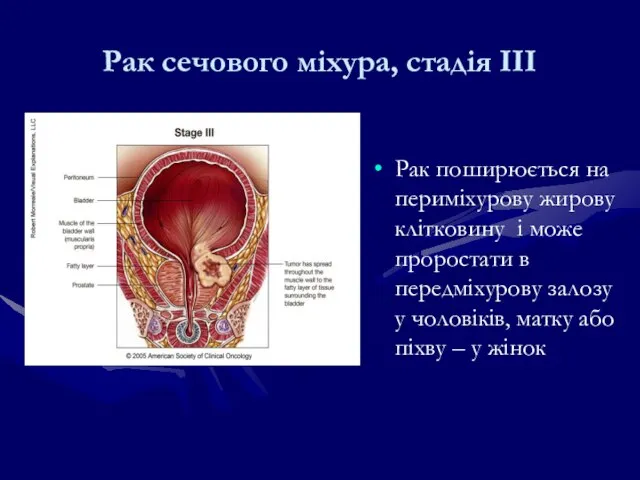
- 207. Рак поширюється на периміхурову жирову клітковину і може проростати в передміхурову залозу у чоловіків, матку або
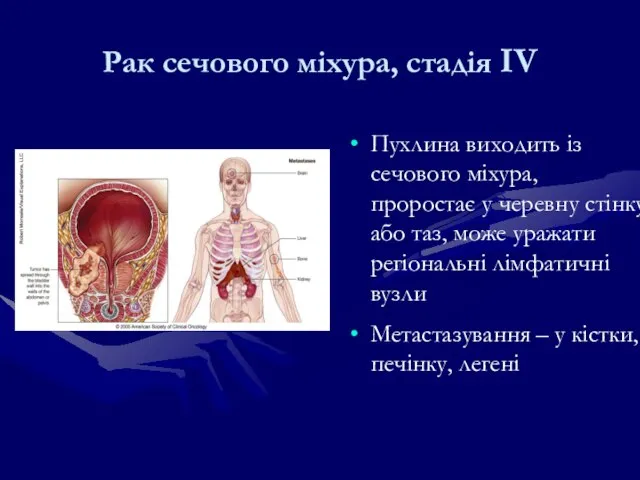
- 208. Пухлина виходить із сечового міхура, проростає у черевну стінку або таз, може уражати регіональні лімфатичні вузли
- 209. Лікування раку сечового міхура Поєднання методів Лікування залежить від стадії пухлини Хірургічне Променева терапія Хіміотерапія (комбінація
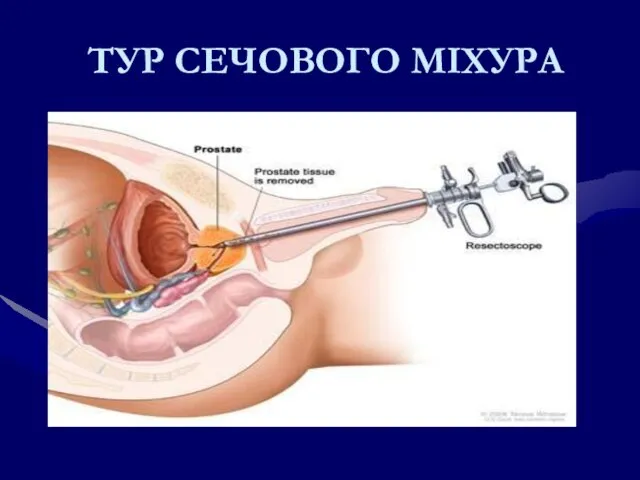
- 210. Лікування раку сечового міхура: хірургічне На ранній стадії пухлину можна видалити лазерною або високо-частотною електрокоагуляцією (ТУР)
- 211. ТУР СЕЧОВОГО МІХУРА
- 212. Застосування Rtg-променів високої енергії для руйнування ракових клітин Радикальна програма: СД=60 Гр дрібними фракціями Може застосовуватися
- 213. Хіміо- та імунотерапія РСМ На ранніх стадіях краще застосовувати внутрішньоміхурову (локальну) хіміотерапію Пізні стадії потребують системної
- 214. Після лікування Індивідуальний перспективний план Зазвичай включає фізикальне обстеження, цистоскопію, цитологію сечі, рентгенологічне обстеження, і регулярно
- 215. Рак передміхурової залози
- 216. Рак простати Найбільш поширена форма раку На другому місці – серед онкологічних причин смерті у чоловіків
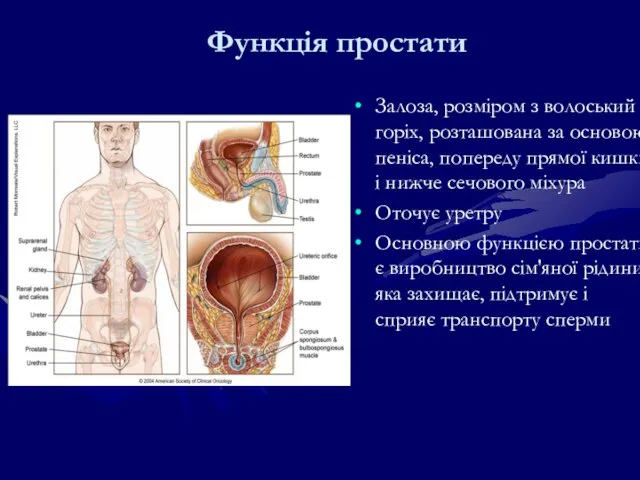
- 217. Функція простати Залоза, розміром з волоський горіх, розташована за основою пеніса, попереду прямої кишки і нижче
- 218. Чинники ризику раку простати Маса тіла Раса, похилий вік Спадковість Харчування (білки, жири, мало вітамінів-антиоксидантів) Рівень
- 219. Раннє виявлення раку простати Простат-специфічнй антиген (ПСА) Пальцеве ректальне дослідження (асиметрія залози, горбистість, кам'яниста щільність)
- 220. Клінічні симптоми раку простати Часті сечовипускання, ніктурія, слабкий або переривистий плин сечі, затримка сечі Біль або
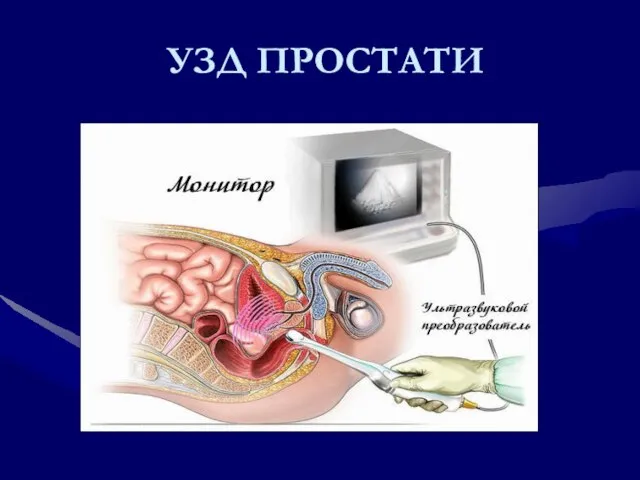
- 221. Діагностика раку простати ПСА Пальцеве ректальне дослідження Біопсія (трансректальна, промежинна, трансуретральна) Трансректальна ультрасонографія Променеве обстеження може
- 222. УЗД ПРОСТАТИ
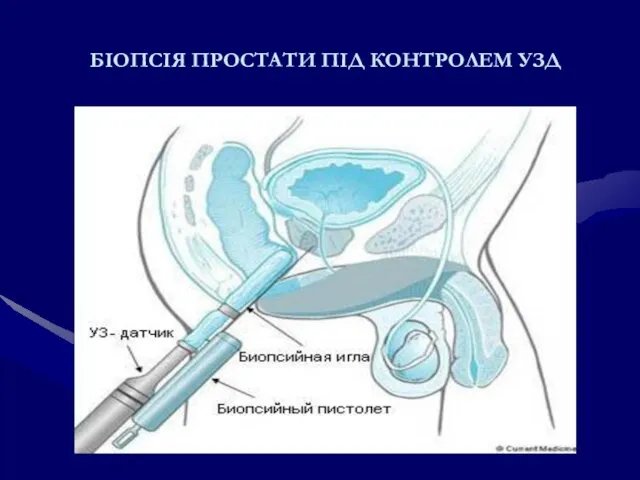
- 223. БІОПСІЯ ПРОСТАТИ ПІД КОНТРОЛЕМ УЗД
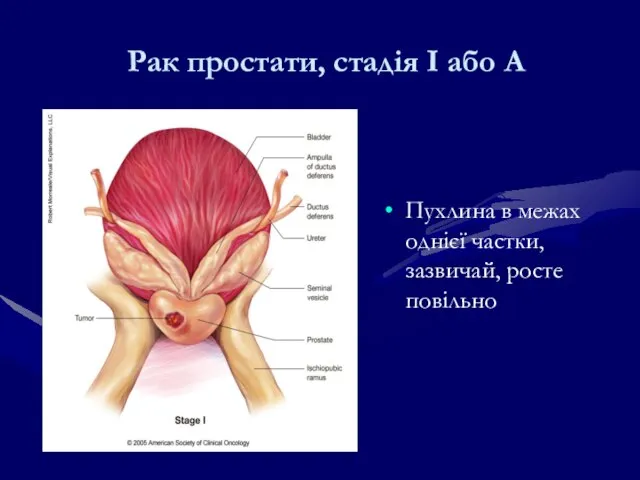
- 224. Рак простати, стадія I або A Пухлина в межах однієї частки, зазвичай, росте повільно
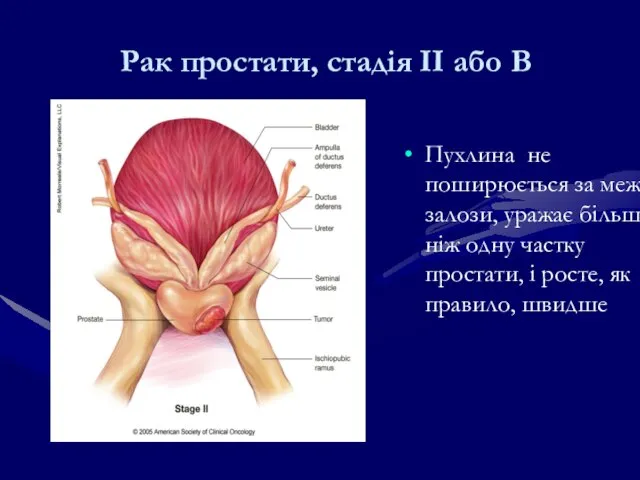
- 225. Рак простати, стадія IІ або В Пухлина не поширюється за межі залози, уражає більш ніж одну
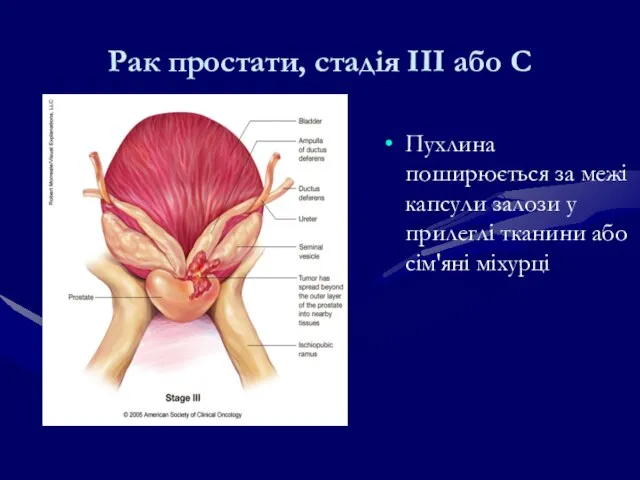
- 226. Пухлина поширюється за межі капсули залози у прилеглі тканини або сім'яні міхурці Рак простати, стадія IІІ
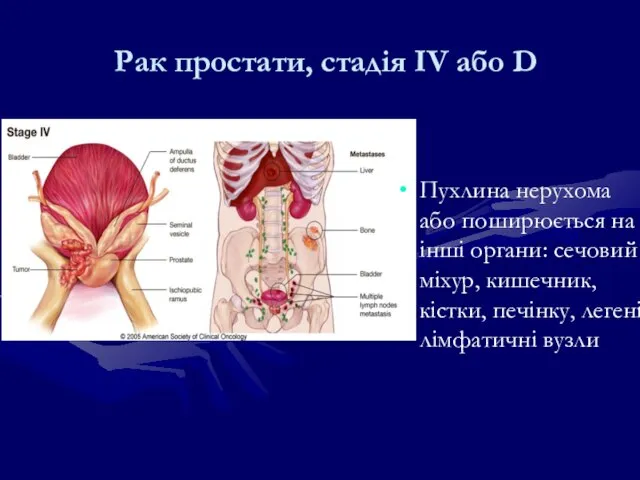
- 227. Рак простати, стадія IV або D Пухлина нерухома або поширюється на інші органи: сечовий міхур, кишечник,
- 228. Лікування раку простати Лікування залежить від стадії захворювання Поєднання різних видів лікування Активне спостереження (вичікування) для
- 229. Хірургічне лікування раку простати Спроба вилікувати рак поки він не поширився за межі передміхурової залози Зазвичай
- 230. Променева терапія Застосовується як по радикальній програмі (70 Гр), так і з паліативною або симптоматичною метою.
- 231. Гормонотерапія Знижує рівень чоловічих статевих гормонів, щоб сповільнити ріст ракових клітин Можна забезпечити хірургічним (орхідектомія) або
- 232. Хіміотерапія Використання хіміопрепаратів за наявності гормонорезистентного раку Немає стандартної хіміотерапії при раку передміхурової залози Доцетаксел (Таксотер)
- 233. Рак яєчка
- 234. Рак яєчка Хвороба одного або обох яєчок, у яких клітини безконтрольно ростуть, утворюючи пухлину Розвивається у
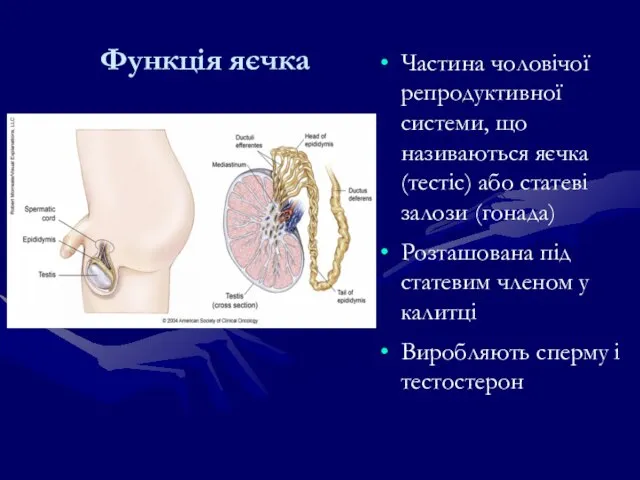
- 235. Функція яєчка Частина чоловічої репродуктивної системи, що називаються яєчка (тестіс) або статеві залози (гонада) Розташована під
- 236. Чинники ризику Вік 20-40 років Спадковість Травма яєчка в анамнезі Перенесений епідпаротит Крипторхізм Синдром Клайнфельтера (Klinefelter’s)
- 237. Клінічна симптоматика Безболісне збільшення і ущільнення одного або обох яєчок Біль або дискомфорт у яєчку або
- 238. Раннє виявлення раку яєчка Часто може бути виявлений на ранній стадії Багато чоловіків можуть знайти пухлину
- 239. Діагностика Фізикальне обстеження УЗД (гетерогенний утвір в яєчку) Пухлинні маркери – альфа-фетопротеїн, лактатдегідрогеназа, бета-хоріонічний гонадотропін Біопсія
- 240. Рак яєчка, стадія 0 Carcinoma in situ Інтратубулярна неоплазія
- 241. Рак яєчка, стадія І Пухлина яєчка в межах внутрішньої або зовнішньої оболонки, сім'яного канатика та/або мошонки
- 242. Рак яєчка, стадія ІІ Рак поширюється тільки на лімфатичні вузли заднього заочеревинного простору Стадія IIA: рак
- 243. Рак яєчка, стадія ІІІ Стадія IIIA: рак розповсюдився на віддалені лімфатичні вузли або легені; рівень сироваткового
- 244. Лікування раку яєчка Лікування залежить від стадії захворювання і типу пухлини Можливе застосування кілька типів лікування
- 245. Хірургічне лікування: радикальна орхідектомія Видалення ураженого яєчка Більшість чоловіків, як і раніше, можуть мати дітей після
- 246. Хірургічне лікування: білатеральна орхітектомія Видалення обох яєчок Рідко, але у деяких чоловіків може розвинутися рак обох
- 247. Видалення заочеревинних лімфатичних вузлів Виконується у двох випадках: не-семінома І або ІІа стадії заочеревинна пухлина після
- 248. Активне спостереження Спостереження з огляду на можливе продовження хвороби або рецидив Регулярні КТ, рентгенографія органів грудної
- 249. Променева терапія Використання високоенергетичних рентгенівських променів для знищення ракових клітин Зазвичай зовнішня (ектракорпоральна) променева терапія Ефективніша
- 250. Хіміотерапія Найчастіше поєднання ліків: блеоміцином, етопозид і цисплатин (схема BEP) Можливі побічні ефекти: втома, інфекції, нудота
- 251. Після лікування Індивідуальний перспективний план Регулярні медичні огляди та/або медичні тести для контролю за віддаленими наслідками
- 253. Скачать презентацию












































































































































 Мята. Химический состав
Мята. Химический состав Дезагреганты. Показания к проведению антиагрегантной терапии
Дезагреганты. Показания к проведению антиагрегантной терапии Кости Ниж.кон
Кости Ниж.кон Движение. Скелет и мышцы
Движение. Скелет и мышцы 4 лекция АТУ
4 лекция АТУ Патологии щитовидной железы у детей
Патологии щитовидной железы у детей Эмоциональные расстройства
Эмоциональные расстройства Функциональная диспепсия
Функциональная диспепсия Кровь - жидкая соединительная ткань
Кровь - жидкая соединительная ткань Воспалительные заболевания. Классификация
Воспалительные заболевания. Классификация Аллергические заболевания органа зрения
Аллергические заболевания органа зрения Как сохранить зрение ребёнка
Как сохранить зрение ребёнка Острый коронарный синдром
Острый коронарный синдром Пульс терапия глюкокортикостероидами в офтальмологии
Пульс терапия глюкокортикостероидами в офтальмологии Gesundheitsversorgung in Deutschland
Gesundheitsversorgung in Deutschland Основы ветеринарии
Основы ветеринарии УМП Опухоли-2
УМП Опухоли-2 Онихомикоздар. Жіктелуі
Онихомикоздар. Жіктелуі metody_prostei_774_shei_774_fizioterapii
metody_prostei_774_shei_774_fizioterapii Нефротический синдром
Нефротический синдром Asperger syndrome
Asperger syndrome Алгоритм дифференциальной диагностики инфаркта миокарда и расслаивающейся аневризмы
Алгоритм дифференциальной диагностики инфаркта миокарда и расслаивающейся аневризмы Методы фиксации и стабилизации съемных протезов при полном отсутствии зубов
Методы фиксации и стабилизации съемных протезов при полном отсутствии зубов Гастроэзофагальная рефлюксная болезнь. Критерии диагноза
Гастроэзофагальная рефлюксная болезнь. Критерии диагноза Тахилалия, брадилалия и заикание
Тахилалия, брадилалия и заикание Группы крови
Группы крови Мигрень: современное представление о заболевании
Мигрень: современное представление о заболевании Острая почечная недостаточность
Острая почечная недостаточность