Содержание
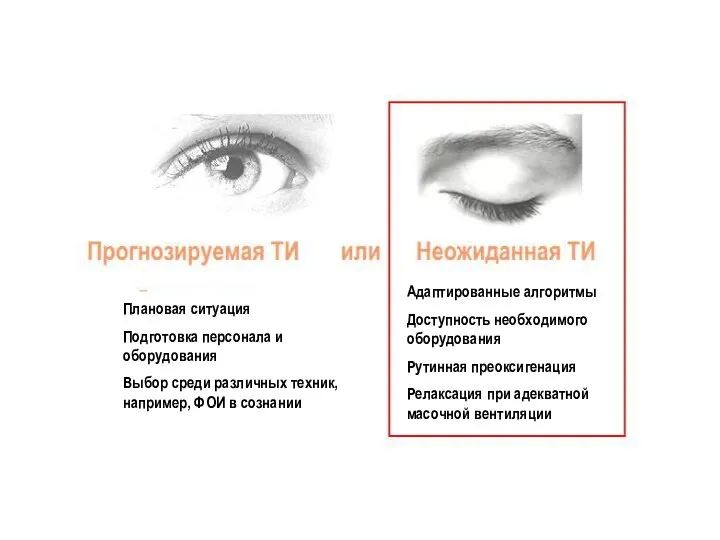
- 2. Плановая ситуация Подготовка персонала и оборудования Выбор среди различных техник, например, ФОИ в сознании Адаптированные алгоритмы
- 3. Формулирование предварительного плана действий при прогнозируемых «трудных дыхательных путях» включает: Анестезиолог должен всегда иметь заранее сформулированный
- 4. Формулирование предварительного плана действий при прогнозируемых «трудных дыхательных путях» включает: 2. Рассмотрение относительных клинических преимуществ и
- 5. Формулирование предварительного плана действий при прогнозируемых «трудных дыхательных путях» включает: 3. Определение начальной или предпочтительной тактики
- 6. Формулирование предварительного плана действий при прогнозируемых «трудных дыхательных путях» включает: 4. Определение резервных действий, которые могут
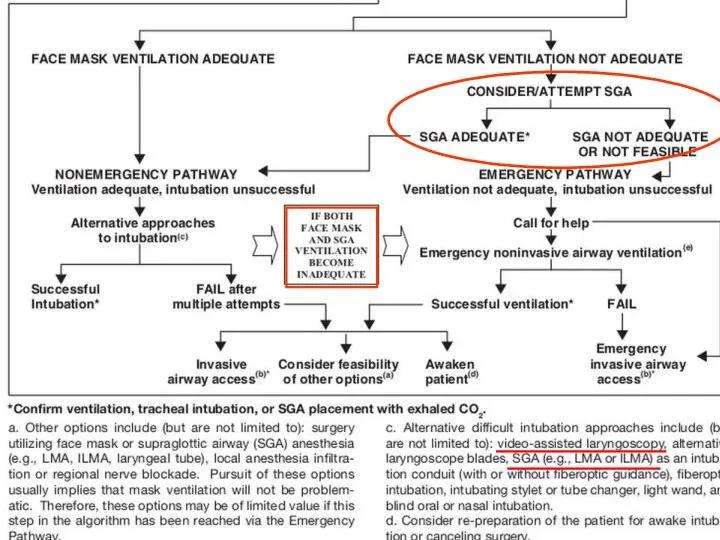
- 7. При трудной вентиляции: Вентиляция маской при помощи ассистента Инвазивный доступ к дыхательным путям Надгортанный воздуховод (в
- 8. Рекомендуемые техники ведения трудного дыхательного пути При трудной интубации: Видеоларингоскоп Интубация в сознании Интубация вслепую (через
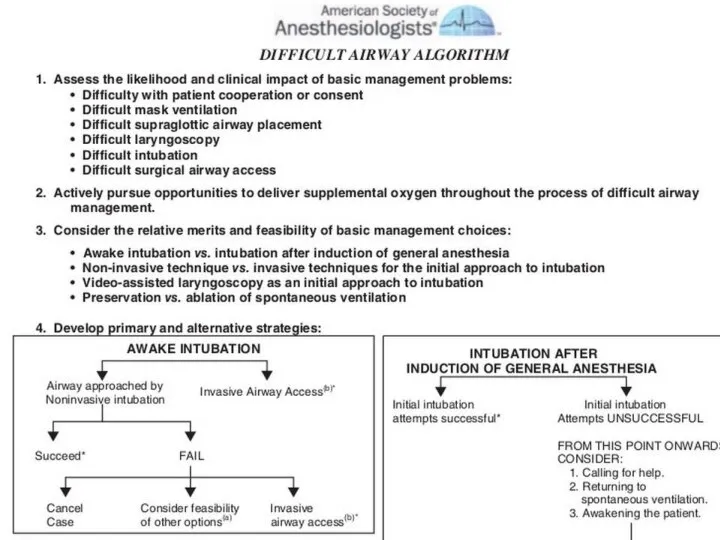
- 11. АЛГОРИТМ ДЕЙСТВИЙ ПРИ НЕПРЕДВИДЕННО СЛОЖНОЙ ИНТУБАЦИИ (Difficult Airway Society 2015 Guidelines for management of unanticipated difficult
- 13. Непредвиденно сложная интубация трахеи Определяется как невозможность визуализации опытным анестезиологом какого-либо участка голосовой щели, либо как
- 14. Пациенты умирают не от неудавшейся интубации, а от отсутствия оксигенации !!!
- 15. Алгоритм не включает рекомендации по ведению пациентов с ожидаемо трудными дыхательными путями, как и не рассматривает
- 16. Рекомендации DAS Особое внимание уделяется вопросам оценки, подготовки, позиционирования, преоксигенации, поддержания оксигенации и минимизации травмирования ДП.
- 17. План интубации трахеи Запомните! В каждом случае тщательно планируйте интубацию. Поддержание оксигенации имеет приоритет перед прочими
- 18. План интубации трахеи Алгоритм ASA тщательно проработан и предлагает большой выбор действий врачу, что вместе с
- 19. План интубации трахеи Алгоритм DAS разработан специально для непредвиденно сложной интубации трахеи и содержит план А,
- 20. Первоначальный план должен быть осуществлен в оптимальных условиях, которые включают: 1.Оптимальное положение головы и шеи Голова
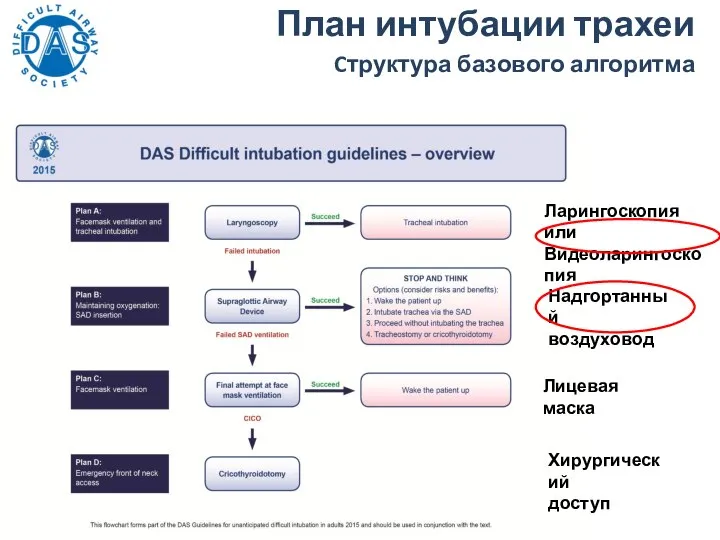
- 21. План интубации трахеи Cтруктура базового алгоритма Ларингоскопия или Видеоларингоскопия Надгортанный воздуховод Лицевая маска Хирургический доступ
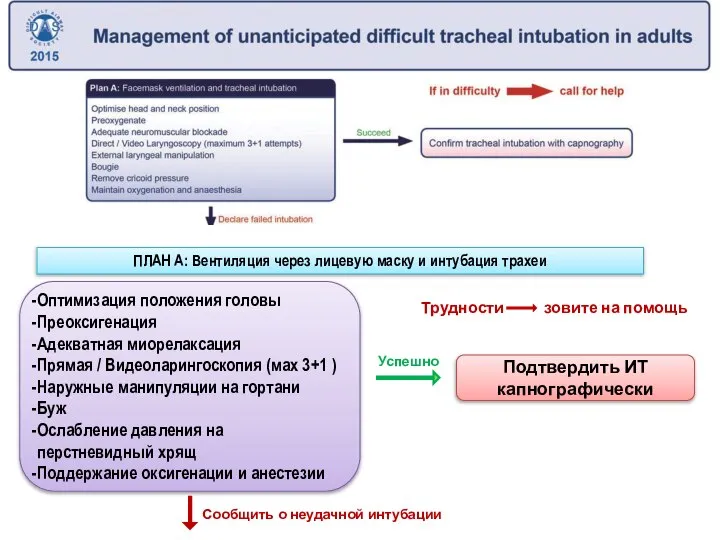
- 23. ПЛАН А: Вентиляция через лицевую маску и интубация трахеи Суть плана – максимально повысить вероятность успешной
- 24. Трудности зовите на помощь Оптимизация положения головы Преоксигенация Адекватная миорелаксация Прямая / Видеоларингоскопия (мах 3+1 )
- 25. План A Ключевые положения: Приоритет - поддержание оксигенации! Приподнятый головной конец classic ‘sniffing’ position, ‘ramped’ position
- 26. План A Ключевые положения: Подчеркивается важность нервно-мышечного блока Важная роль видеоларингоскопии. Все анестезиологи должны иметь достаточный
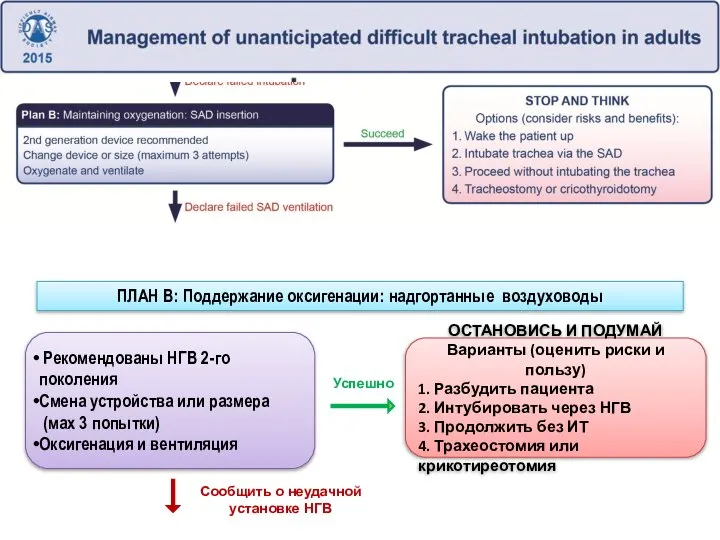
- 27. Рекомендованы НГВ 2-го поколения Смена устройства или размера (мах 3 попытки) Оксигенация и вентиляция ПЛАН В:
- 28. ПЛАН В: Поддержание оксигенации: установка НГВ Решение о типе НГВ, который планируется применить, следует принимать перед
- 29. Признание неудачной интубации Акцент - оксигенация через НГВ Рекомендовано использовать ЛМ второго поколения. Рекомендовано максимум 3
- 30. Успешное применение НГВ создает условия для «остановиться и подумать» – принять взвешенное решение на фоне стабилизации
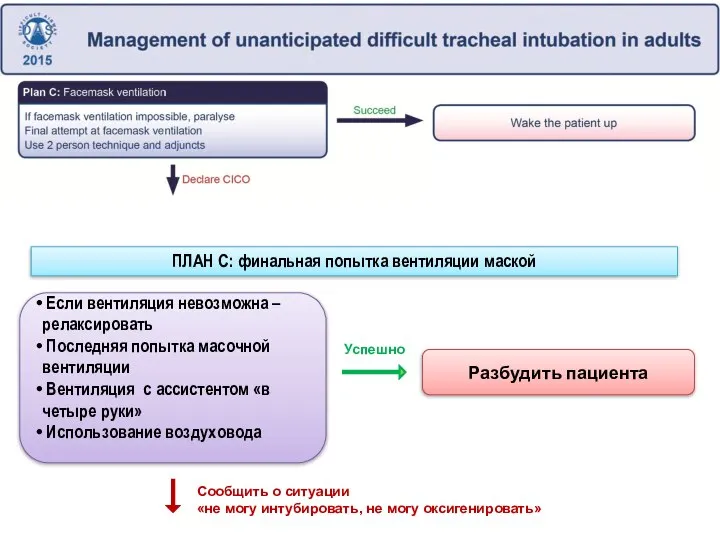
- 31. Если вентиляция невозможна – релаксировать Последняя попытка масочной вентиляции Вентиляция с ассистентом «в четыре руки» Использование
- 32. Анестезиолог должен признать неудачные попытки установки НГВ Попытка оксигенации при помощи масочной вентиляции. Если попытка неудачна
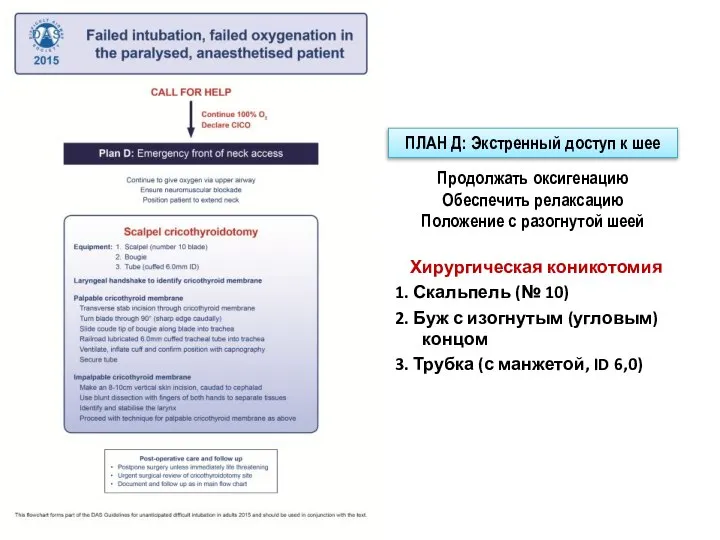
- 33. ПЛАН Д: Экстренный доступ к шее Ситуация «не могу интубировать - не могу оксигенировать» возникает, когда
- 34. Хирургическая коникотомия 1. Скальпель (№ 10) 2. Буж с изогнутым (угловым) концом 3. Трубка (с манжетой,
- 35. Положение пациента «Принюхивающееся» положение, используемое для обеспечения дыхательных путей не является оптимальным для крикотиреодтомии, в этой
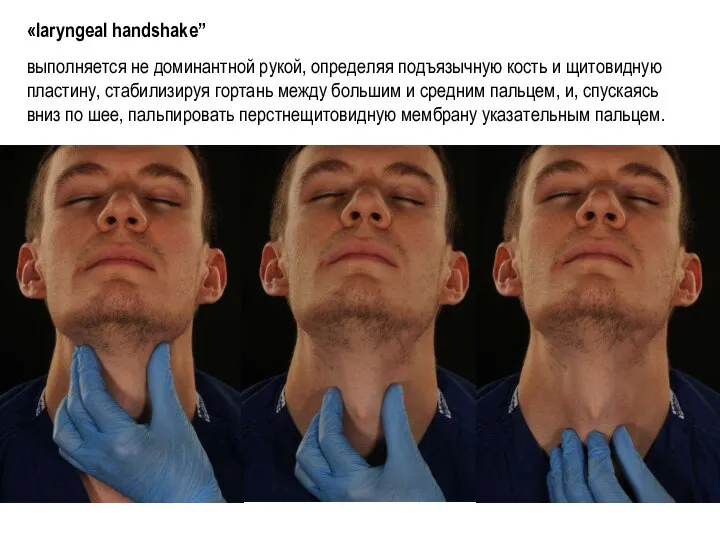
- 36. «laryngeal handshake” выполняется не доминантной рукой, определяя подъязычную кость и щитовидную пластину, стабилизируя гортань между большим
- 37. Стабилизировать гортань, указательным пальцем определить перстнещитовидную мембрану; Поперечный разрез кожи и мембраны в направлении «к себе»;
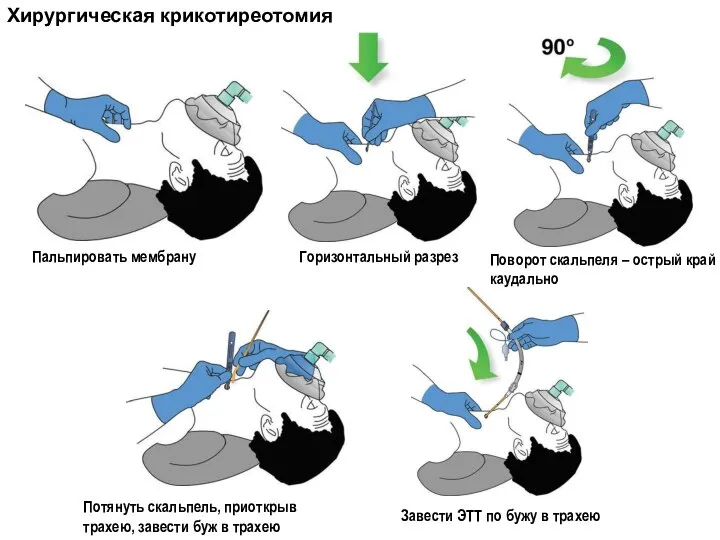
- 38. Хирургическая крикотиреотомия Пальпировать мембрану Горизонтальный разрез Поворот скальпеля – острый край каудально Потянуть скальпель, приоткрыв трахею,
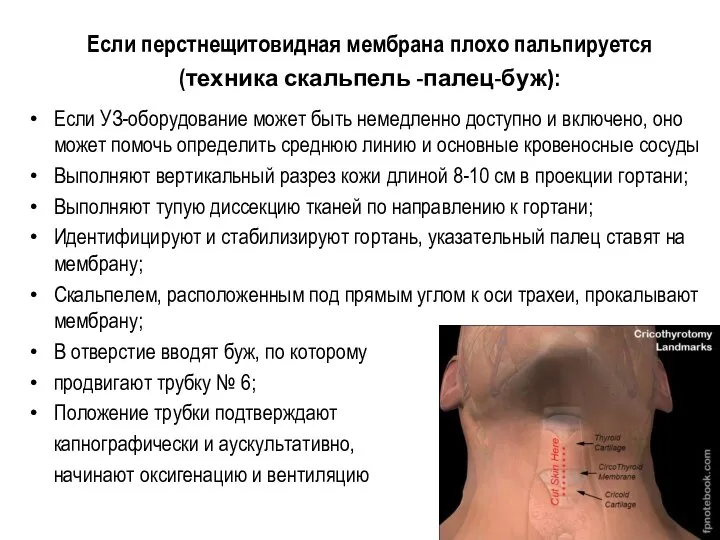
- 39. Если перстнещитовидная мембрана плохо пальпируется (техника скальпель -палец-буж): Если УЗ-оборудование может быть немедленно доступно и включено,
- 40. Коникотомия при помощи канюли только для квалифицированных операторов
- 41. План D Основные положения Анестезиолог должен чётко объявить о планируемой коникотомии. Предпочтительна стандартная техника с использованием
- 42. 1. Трудные дыхательные пути - огромная проблема анестезиологии даже на современном этапе 2. Выживаемость пациента с
- 43. СПАСИБО ЗА ВНИМАНИЕ
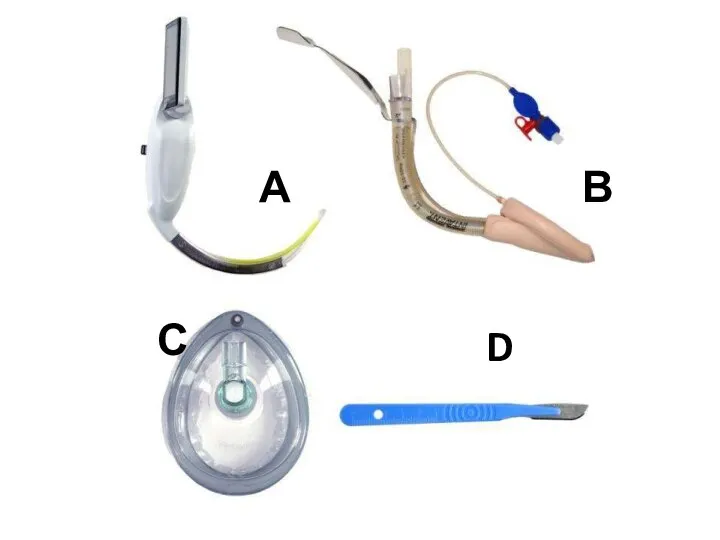
- 48. А В С D
- 49. Для тех, кто выжил :) Клинические случаи
- 56. Скачать презентацию




































 Основы ухода за тяжелобольными
Основы ухода за тяжелобольными Вспомогательные репродуктивные технологии
Вспомогательные репродуктивные технологии Композитные пломбировочные материалы
Композитные пломбировочные материалы Стандарты выполнения и оценки результатов исследования внешнего дыхания
Стандарты выполнения и оценки результатов исследования внешнего дыхания Лазерное лечение глаукомы
Лазерное лечение глаукомы Общая рецептура
Общая рецептура Плавание и его воздействие на развитие системы опорно-двигательного аппарата
Плавание и его воздействие на развитие системы опорно-двигательного аппарата Перемещение больного
Перемещение больного Синдром Альпорта
Синдром Альпорта Злокачественная гипертермия
Злокачественная гипертермия Zasada pierwszego kontaktu w opiece nad osobą chorą
Zasada pierwszego kontaktu w opiece nad osobą chorą Патофизиология седины
Патофизиология седины Отряд первой медицинской помощи, его предназначение, оснащение, организация работы
Отряд первой медицинской помощи, его предназначение, оснащение, организация работы ВИЧ-инфекция
ВИЧ-инфекция Сестринский процесс при мочекаменной болезни
Сестринский процесс при мочекаменной болезни Bacteria-binding polymers: a novel way to reduce bacterial load in infection
Bacteria-binding polymers: a novel way to reduce bacterial load in infection Выгорание и стресс у медицинских работников
Выгорание и стресс у медицинских работников Центр здоровья и долголетия
Центр здоровья и долголетия Пищевая непереносимость
Пищевая непереносимость Анализ микробиологического исследования мокроты и промывных вод составных частей небулайзера при бронхолегочной патологии
Анализ микробиологического исследования мокроты и промывных вод составных частей небулайзера при бронхолегочной патологии Техническое обслуживание и ремонт стояночной тормозной системы
Техническое обслуживание и ремонт стояночной тормозной системы Организация акушерско-гинекологической помощи в РФ
Организация акушерско-гинекологической помощи в РФ Гальванопластика
Гальванопластика Осложнения анестезии, актуальность проблемы
Осложнения анестезии, актуальность проблемы Анестезиологический научно-образовательный форум Невские мосты
Анестезиологический научно-образовательный форум Невские мосты Структура Саратовского МНЦ гигиены ФБУН ФНЦ медико-профилактических технологий управления рисками здоровью населения
Структура Саратовского МНЦ гигиены ФБУН ФНЦ медико-профилактических технологий управления рисками здоровью населения Уход за умирающим больным
Уход за умирающим больным О приобретённых пороках сердца
О приобретённых пороках сердца