Слайд 2Амилоидоз – понятие объединяющее заболевания, характеризующиеся внеклеточным отложением специфического нерастворимого фибриллярного белка,

– амилоида, вызывающего нарушения функции различных органов. Амилоид является сложным гликопротеидом, в котором фибриллярные и глобулярные белки тесно связаны с полисахаридами.
Слайд 3Эпидемиология
Распространенность амилоидоза изучена недостаточно.
В США частота амилоидоза варьирует от 5,1 до 12,8

случая на 100000 населения в год.
В Европе АА-амилоидоз развивается у 5 % больных с хроническими воспалительными заболеваниями
АА-амилоидоз осложняет течение ревматоидного артрита в 6-10 % случаев
В среднем доля АА-амилоидной нефропатии в структуре заболеваний почек в Европе составляет 2,5- 2,8
В структуре болезней приведших к ХПН-1%(Европейская ассоциация диализа и трансплантации)
Слайд 5Карл Рокитанский(1804-1878) Ш.Бонне(1720-1793)

Слайд 6
• В середине XIX века Вирхов применил
ботанический термин «амилоид» (от
греческого “amylon” –

крахмал) для описания
внеклеточного материала, обнаруженного в
печени при аутопсии
• В последствии была установлена белковая
природа отложений, однако термин «амилоид»
сохранился до настоящего времени
• Рокитанский в 1842г. установил связь
«сальной болезни» с туберкулезом,
сифилисом, риккетсиозами
• Аткинсон в 1937г. обнаружил амилоидоз у
больных с миеломной болезнью
Слайд 7Этиология
1) Генетический дефект в синтезе фибриллярного белка
2) Хронические инфекции, характеризующиеся гнойно-деструктивными процессами(туберкулез,

бронхоэктатическая болезнь, остеомиелит, диффузными заболеваниями соединительной ткани (ревматоидный артрит, подострый бактериальный эндокардит, периодическая болезнь, опухоли (лимфогранулематоз).
3) Возрастные нарушения обмена
3) Дискразия иммуноцитов (В-клеточная дискразия, наблюдаемая при опухолях из В-клеток), миеломная болезнь, нодулярная лимфома, иммунобластическая лимфаденопатия.
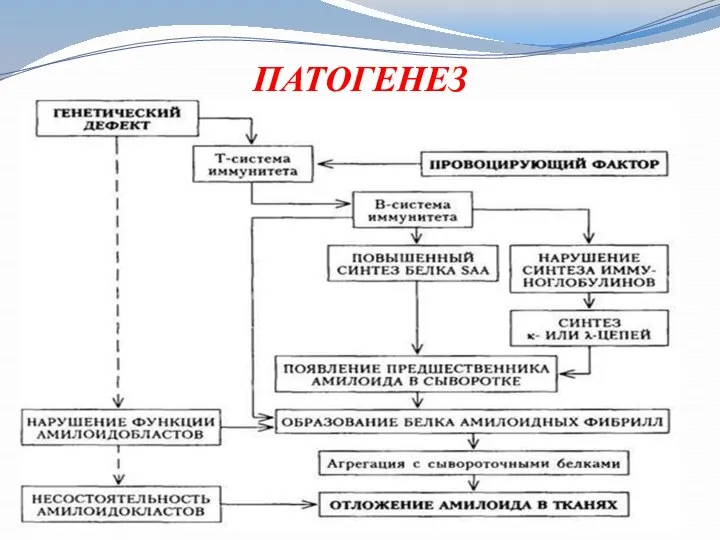
Слайд 8 Патогенез
1.Развитие амилоидоза связано с извращением белково-синтетической функции ретикуло-эндотелиальной системы, накоплением в
плазме крови аномальных белков, служащих аутоантигенами и вызывающих образование аутоантител.
2.В результате взаимодействия антигена с антителом происходит осаждение грубодисперсных белков, участвующих в образовании амилоида. Откладываясь в тканях (например, в стенках сосудов, железистых и т. п. ), амилоид вытесняет функционально специализированные элементы органа, что ведёт к гибели этого органа.
Слайд 9В зависимости от основного белка, входящего в состав амилоидных фибрилл, выделяют несколько

типов амилоидоза
Различают следующие основные формы амилоидоза:
первичный амилоидоз(LA-амилоидоз), представляющий собой врожденную ферментопатию, наследуемую аутосомно-доминантным путем; Генерализованный процесс с преимущественным поражением сердца, почек, ЖКТ, нервной системы кожи
вторичный, (АА-амилоидоз) возникающий на фоне длительных хронических заболеваний, характеризующихся распадом тканей и всасыванием продуктов распада (при: туберкулезе легких и других органов, бронхоэктатической болезни,
хроническом остеомиелите, воспалительных заболеваниях кишечника, опухолях) ; Периодической болезни
Слайд 10 Классификация
В зависимости от этиологии и особенностей патогенеза выделяют :
идиопатический (первичный),

приобретенный (вторичный),
наследственный (генетический),
локальный амилоидоз,
амилоидоз при миеломной болезни и
APUD-амилоидоз.
Наиболее часто встречается вторичный амилоидоз, который по происхождению приближается к неспецифическим (в частности иммунным) реакциям.
Слайд 11Классификация
AL- амилоидоз-первичный, связанный с миеломной болезнью
AA- амилоидоз- вторичный амилоидоз при хронических воспалительных

заболеваниях, а также средиземноморской семейной лихорадке(периодическая болезнь)
ATTR –амилоидоз наследственно-семейный амилоидоз и старческий системный амилоидоз
Ab2M-амилоидоз у больных находящихся на плановом гемодиализе
Локализованный амилоидоз – у людей старческого возраста (AIAPP- амилоидоз при инсулиннезависимом СД,AB-амилоидоз при болезни Альцгеймера,AANF-амилоидоз-старческий амилоидоз предсердий)
Слайд 12Обозначение типа амилоида
состоит из двух частей:
Первая часть всегда буква А
– амилоид
Вторая часть – сокращенное название белка-предшественника
Обозначение основных типов амилоида: AL - лёгкие цепи иммуноглобулинов (Light chain ) AA - сывороточный амилоидный протеин А* * - Serum Amyloid protein A (SAA) – реактант острой фазы воспаления, синтезируемый гепатоцитами.
Слайд 13АА-амилоид образуется из сывороточного белка-предшественника SAA-белка острой фазы, в норме синтезируемого гепатоцитами,

нейтрофилами и фибробластами
Однако только высокой концентрации SAA, недостаточно для развития амилоидоза- необходимо наличие у белка предшественника амилоидогенности.
При АА –амилоидозе амилоид обнаруживают в различных органах: почках, печени, селезенке, надпочечниках, ЖКТ
Слайд 14
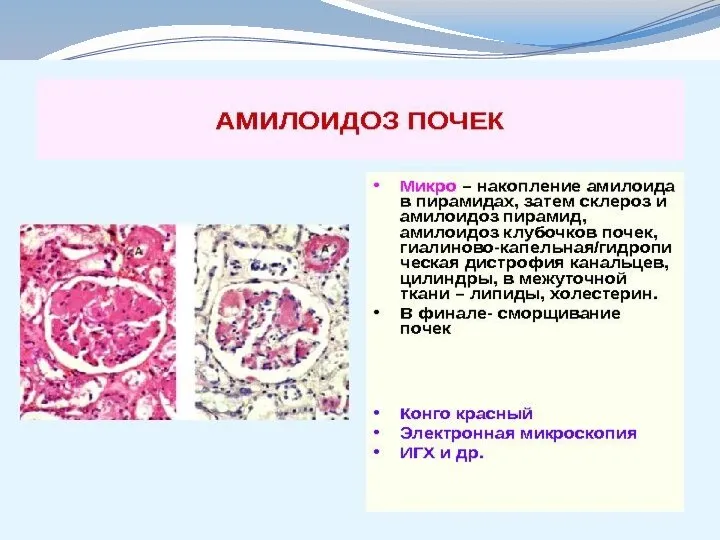
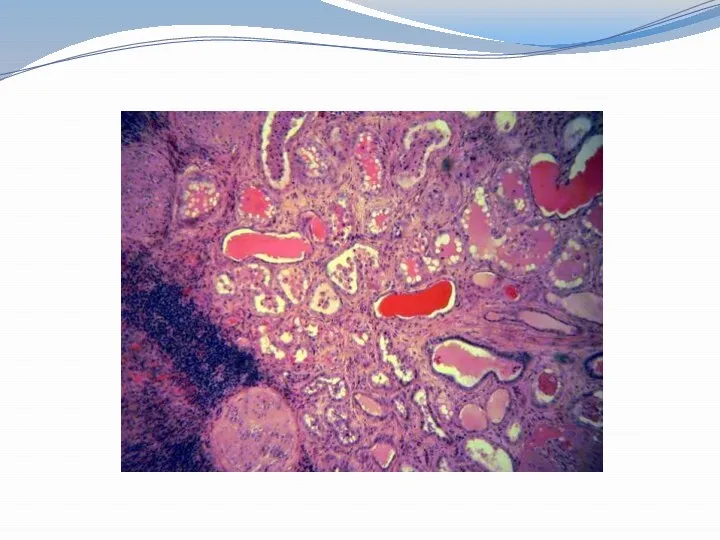
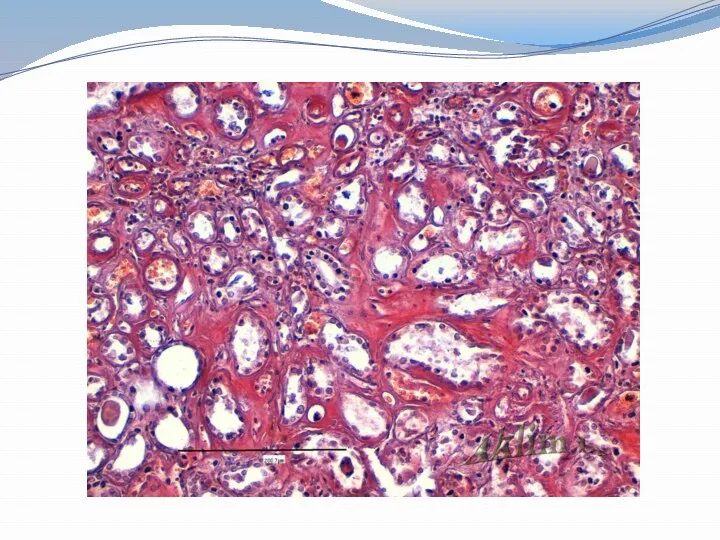
Амилоидоз почек
- это сложное нарушение белковоуглеводного обмена, которое приводит к отложению

во всех структурных элементах почечной ткани (клубочках, канальцах, интерстиции, сосудах)
специфического нерастворимого фибриллярного белка — амилоида, что приводит к нарушению функции почек и развитию ХПН.
Амилоидоз почек наблюдается у 1—2 % нефрологических больных
у мужчин в 2 раза чаще, чем у женщин
Слайд 15Поражение почек наблюдают обычно при вторичном амилоидозе, реже при первичном и наследственном.
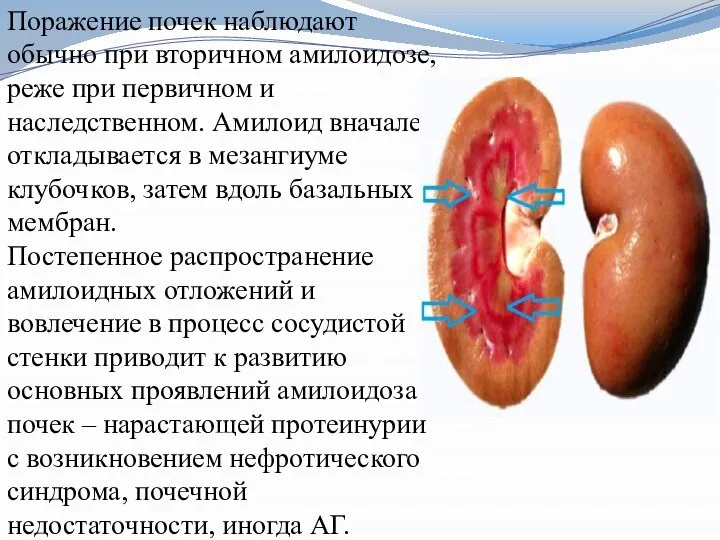
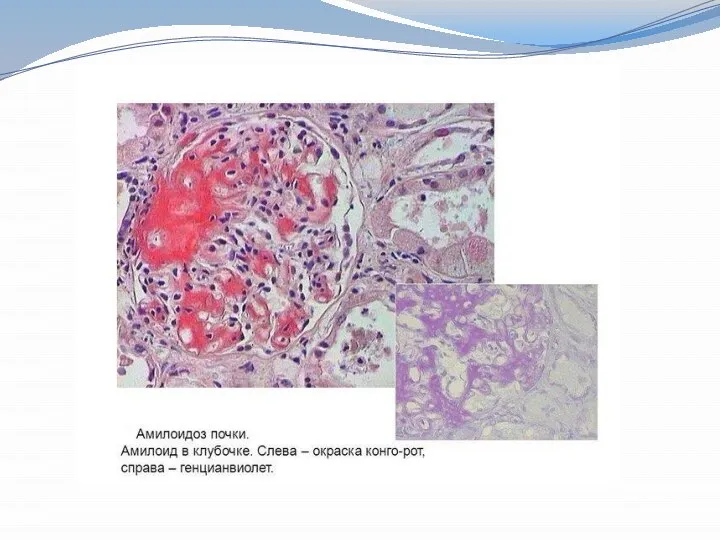
Амилоид вначале откладывается в мезангиуме клубочков, затем вдоль базальных мембран.
Постепенное распространение амилоидных отложений и вовлечение в процесс сосудистой стенки приводит к развитию основных проявлений амилоидоза почек – нарастающей протеинурии с возникновением нефротического синдрома, почечной недостаточности, иногда АГ.
Слайд 17Симптомы и течение
Больные в течение длительного времени не предъявляют никаких

жалоб.
Только появление отеков, нарастающая слабость,
развитие почечной недостаточности,
повышение артериального давления заставляет обратиться к врачу.
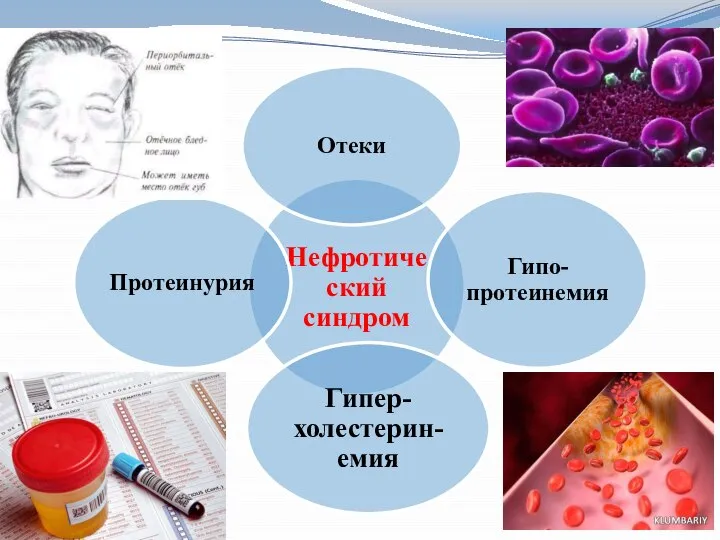
Важнейший признак — большое выделение белка с мочой (протеинурия), которое в свою очередь приводит к значительному снижению его уровня (в первую очередь альбуминов) в крови. Из-за потери белка развиваются распространенные отеки (гипопротеинемические). В крови
повышается содержание холестерина. Отеки, высокая протеинурия, снижение уровня белка в крови и повышение уровня холестерина составляют «нефротический синдром». В моче - выявляются лейкоциты, цилиндры, эритроциты.
Слайд 19
Как правило, отеки развиваются рано и приобретают распространенный и упорный характер; они

остаются значительными даже в терминальном уремическом периоде и отличаются резистентностью к мочегонным средствам.
Как проявление выраженной диспротеинемии у большинства больных отмечают значительное увеличение СОЭ, измененные осадочные пробы (тимоловая, сулемовая и др. ), увеличение содержания a 2 и g-глобулинов.
Слайд 20Нефротический синдром наблюдается у 50 – 60% больных. Обычно он развивается постепенно

вслед за весьма длительной стадией умеренной протеинурии. У некоторых больных появление нефротического синдрома, спровоцированное интеркуррентной инфекцией, охлаждением, травмой, лекарственными веществами, вакцинацией или обострением основного заболевания, может казаться внезапным.
Слайд 21Продолжительная потеря белка почками, достигающая 20 – 40 г/сут, а также ряд

других факторов (усиление распада белка в организме, уменьшение всасывания и, следовательно, усиленное выведение белков через желудочно-кишечный тракт) приводят к развитию гипоальбуминемии и связанного с ней отечного синдрома.
Слайд 22Достаточно часто выявляют стойкую микрогематурию, иногда макрогематурию, которая заставляет проводить дополнительное обследование

для исключения опухоли.
Лейкоцитурия встречается нередко и без сопутствующего пиелонефрита. Поражение канальцевого аппарата почек изучено мало.
Слайд 23Отложение амилоида в мозговом веществе почек может привести к нефрогенному несахарному диабету,

нарушению реабсорбции воды в собирательных трубках, канальцевому ацидозу, не поддающемуся коррекции бикарбонатом. ХПН при амилоидозе характеризуется медленно развивающейся азотемией, нередко в сочетании с выраженной протеинурией и частым отсутствием артериальной гипертензии.
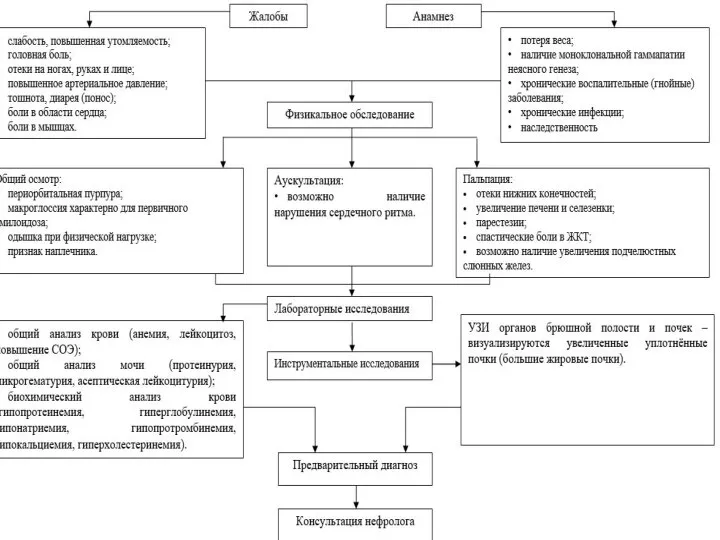
Слайд 24ДИАГНОСТИКА
Диагноз первичного амилоидоза основан на тщательном генетическом анализе (выявление амилоидоза у родственников).

Лабораторные исследования крови : диспротеинемию (гипоальбуминемия, гипергаммаглобулинемия; в поздней стадии -увеличение содержания апьфа-2 и бетаглобулинов в сыворотке крови)
повышение СОЭ
в ряде случаев — гиперфибриногенемию,
повышение содержания холестерина и бета липидов крови.
Однако эти изменения неспецифичны для амилоидоза. Течение прогрессирующее.
По мере прогрессирования заболевания больные инвалидизируются. Прогноз неблагоприятный. Смерть больных наступает от истощения, почечной, сердечной недостаточности.
Слайд 25Диагностика
Распознавание проводится на основании выявления нефротического синдрома, длительного существования болезней, которые могли
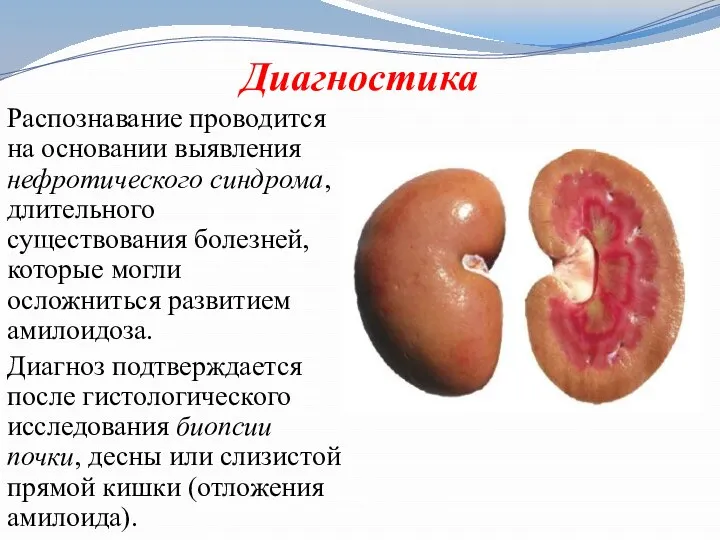
осложниться развитием амилоидоза.
Диагноз подтверждается после гистологического исследования биопсии почки, десны или слизистой прямой кишки (отложения амилоида).
Слайд 26Диагностика
1.Диагностика ассоциированного заболевания
2.Выявление мутантных генов, кодирующих предшественников амилоидных белков
4.Биопсия

Выбор участка для биопсии Обычно: подкожная клетчатка в области живота, прямая кишка, кожа, десны Иногда: тонкая кишка, скелетные мышцы, нервы Изредка: почки, легкие, костный мозг, синовиальная оболочка, селезенка. Окрашивание гистологических препаратов Конго красный, тиофлавин (менее специфичный краситель), кристаллический фиолетовый (менее чувствительный краситель)
5.Выявление амилоидных белков с помощью специфических антител (иммунофлюоресцентное или иммуногистохимическое исследование)
6.Поляризационная микроскопия
Слайд 32Лечение
Лечение фоновых заболеваний (хронических очагов инфекции, системных и опухолевых)
Щадящий режим

(ограничение физических нагрузок, полупостельный режим), диета.
В протеинурической стадии употреблять не менее 1, 5 г животного белка на 1 кг массы тела (90 -120 г в сутки).
Полезна сырая печень (80 -120 г ежедневно в течение 6 -12 мес. ). Жиров не менее 60 -70 г/сутки, углеводов — 450 -500 г/сутки, овощи и фрукты, богатые витамином С (смородина, капуста, цитрусовые и т. д. ). Поваренную соль, если нет отеков, не ограничивают. При больших отеках она противопоказана. После исчезновения отечности разрешается добавлять в пищу от 1 -2 до 4 г соли в сутки. Количество выпитой жидкости ограничивают также только при отеках (оно должно соответствовать объему мочи за предыдущие сутки). Женщинам, больным амилоидозом, противопоказана беременность.
Слайд 33Эффективного лечения системного амилоидоза нет. Комбинированная терапия: Метилпреднизолон + цитостатики (винкристин, циклофосфамид,
алкеран) Диметисульфоксид (ДМСО) - перорально или в/в (5г/100 мл физ.р-ра) в течение 3-5 дней до начала цитостатической терапии
Иммуномодулирующая терапия протеолитическими ферментами - WOBE - MUGOS.
Локальный амилоидоз лечится хирургическим путём Средняя продолжительность жизни при первичном амилоидозе – 48 мес., вторичном – 72 мес.
Слайд 34Симптоматическая терапия
Возможно применение делагила, колхицина в течение длительного времени.
При повышении

артериального давления — гипотензивные средства.
Поливитамины (парентерально)
диуретические средства (при выраженных отеках), переливания плазмы.
Тормозящее влияние на синтез фибрилл амилоида оказывают :унитиол, L-цистеин, метионин, диметилсульфоксид.
Используются антикоагулянты (гепарин), иммуномодуляторы
Слайд 35Лечение AL типа амилоидоза.
При AL типе амилоидоза, как и при миеломной

болезни, целью лечения служит подавление пролиферации клона плазматических клеток для уменьшения продукции легких цепей иммуноглобулинов. Этого достигают при назначении мелфалана в сочетании с преднизолоном , более эффективно сочетание мелфалана с дексаметазоном в большой дозе . Однако длительное (не менее 12 мес ) лечение можно провести не всем больным, поскольку прогрессирование болезни может опережать достижение положительного эффекта мелфалана. Мелфалан обладает миелотоксическими свойствами , приводя к развитию острого лейкоза или миелодисплазии. В последние годы показал свою эффективность ингибитор протеасом бортезомиб (велкейд).
Больным внутривенно вливают мелфалан в дозе 200 мг/м 2 поверхности тела в сочетании с Г-КСФ.



























 Новий Презентація Microsoft PowerPoint
Новий Презентація Microsoft PowerPoint Фелинотерапия. Перспективы применения совместно с иппотерапией
Фелинотерапия. Перспективы применения совместно с иппотерапией Проекционные зоны коры головного мозга
Проекционные зоны коры головного мозга Важнейшие открытия в медицине нового времени
Важнейшие открытия в медицине нового времени УЗИ предстательной железы
УЗИ предстательной железы Абсцесс мозга. Препараты
Абсцесс мозга. Препараты Пектин. Применение пектина в медицине
Пектин. Применение пектина в медицине Шок
Шок Амебіаз: клініка, ускладнення, діагностика та лікуванння
Амебіаз: клініка, ускладнення, діагностика та лікуванння Доказательная медицина
Доказательная медицина Дискинезии желчевыводящих путей
Дискинезии желчевыводящих путей Болезнь кленового сиропа
Болезнь кленового сиропа Инфекционные заболевания 21 века
Инфекционные заболевания 21 века Лекарства. Фармакология
Лекарства. Фармакология Магнитно-резонансная томография при патологиях печени
Магнитно-резонансная томография при патологиях печени Сестринский уход при заболеваниях органов дыхания у детей (часть 2)
Сестринский уход при заболеваниях органов дыхания у детей (часть 2) Иммунитет на страже нашего здоровья
Иммунитет на страже нашего здоровья Частная психопатология. Практика 6
Частная психопатология. Практика 6 Сибирская язва
Сибирская язва Средства, влияющие на систему крови. Плазмозамещающие средства. Лекция №15
Средства, влияющие на систему крови. Плазмозамещающие средства. Лекция №15 Типы амбулаторно-поликлинических учреждений
Типы амбулаторно-поликлинических учреждений Фармацевтика України
Фармацевтика України Гирудотерапия
Гирудотерапия Хромосомные болезни
Хромосомные болезни Хирургическое лечение глаукомы
Хирургическое лечение глаукомы Перелом голени
Перелом голени Если хочешь быть здоровым. Раздел: Здоровое питание. Урок: Полезные продукты и их значение для организма
Если хочешь быть здоровым. Раздел: Здоровое питание. Урок: Полезные продукты и их значение для организма Вред курения
Вред курения