Содержание
- 2. Определение: Хроническое аутоиммунное системное заболевание соединительной ткани неизвестной этиологии, протекающее с поражением желез внешней секреции, главным
- 3. Эпидемиология: СС является вторым по распространенности аутоиммунным ревматическим заболеванием, распространенность которого составляет примерно 1% (диапазон 0.1–4.8%)
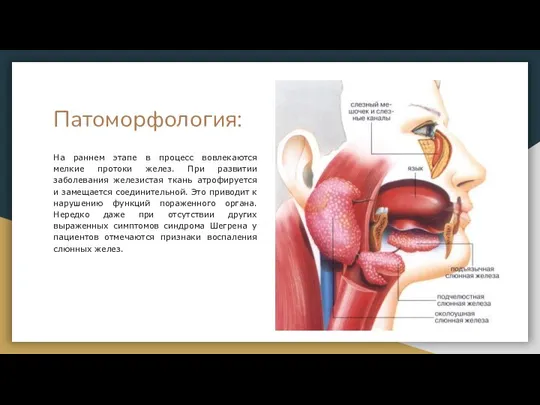
- 4. Патоморфология: На раннем этапе в процесс вовлекаются мелкие протоки желез. При развитии заболевания железистая ткань атрофируется
- 5. Причины развития заболевания: Причины возникновения патологии в настоящий момент до конца не установлены. Наиболее вероятной считают
- 6. Клинические проявления: ксерофтальмия (сухость глаз) ксеростомия (сухость во рту) зуд, раздражения глаз, кератиты жалобы на усталость
- 7. Клинические проявления: симптомы легкой миопатии симптом Рейно (≈40 %) увеличение лимфатических узлов (20 %) изменения в
- 8. Клинические признаки: Слюнные железы поражаются у всех больных по типу рецидивирующего паренхиматозного сиаладенита (чаще паротита), реже
- 9. Гипергаммаглобулинемическая пурпура, являющаяся клиническим признаком лимфоцитарного васкулита, и криоглобулинемическая пурпура, как проявление лейкоцитокластического (нейтрофильного, деструктивного) васкулита,
- 10. Диагностика: Для диагностики паренхиматозного сиаладенита используют сиалографию околоушной слюнной железы с омнипаком (обнаружение полостей >1 мм
- 11. Для диагностики сухого кератоконъюнктивита используют тест Ширмера (снижение слёзовыделения после стимуляции нашатырным спиртом менее 10 мм
- 12. Лабораторные исследования: Лейкопения является характерным признаком заболевания, часто ассоциирована с высокой иммунологической активностью и наличием антилейкоцитарных
- 13. Антитела к Ro/SS-A и La/SS-B ядерным антигенам при использовании иммуноферментного метода выявляются у 85-100% больных. Одновременное
- 14. Отечественные критерии диагноза(2001 г) I. Сухой кератоконъюнктивит 1) снижение слезовыделения по тесту Ширмера 2) окрашивание эпителия
- 15. Классификационные критерии синдрома Шёгрена (Sjogren’s International Collaborative Clinical Alliance = SICCA, 2012г) 1. Наличие анти-SSA/Ro и
- 16. Лечение: Цели лечения. Достижение клинико-лабораторной ремиссии заболевания. Улучшение качества жизни больных. Предотвращение развития опасных для жизни
- 17. 1.Избегать ситуаций, усиливающих сухость слизистых оболочек: сухой или кондиционированный воздух, сигаретный дым, сильный ветер, длительная зрительная
- 18. 1. Для лечения железистых проявлений используют локальную терапию сухого синдрома (увлажняющие заместители, иммуномодулирующие препараты),стимуляторы эндогенной секреции
- 19. 7.Офтальмологическая эмульсия Циклоспорина А (Restasis) рекомендуется для лечения сухого кератоконъюнктивита. Считается оптимальным назначение 0,05% глазных капель
- 20. 10.Для стимуляции остаточной секреции слюнных и слезных желез системно применяются агонисты М1 и М3 мускариновых рецепторов:
- 21. Лечение внежелезистых проявлений: Для лечения системных внежелезистых проявления БШ используются ГК, алкилирующие цитостатические (лейкеран, циклофосфан), биологические
- 22. Интенсивная терапия: (пульс-терапия ГК, комбинированная пульс-терапия ГК и циклофосфаном, эфферентные методы терапии - криоаферез, плазмаферез, двойная
- 23. Применение генно-инженерных биологических препаратов Применение анти-В клеточной терапии ритуксимабом (РТМ) позволяет контролировать системные внежелезистые проявления БШ
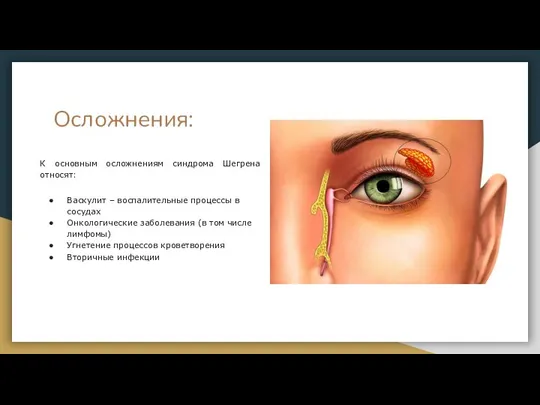
- 24. Осложнения: К основным осложнениям синдрома Шегрена относят: Васкулит – воспалительные процессы в сосудах Онкологические заболевания (в
- 25. Мониторинг больных с синдромом Шегрена В связи с повышенным риском развития неходжкинской лимфомы у больных синдромом
- 26. Дифференциальная диагностика: Наиболее часто в ревматологической практике необходимо проводить дифференциальную диагностику между БШ и СШ в
- 27. Дефицит слёз 1. Заболевания слёзных желёз Первичные - врождённая алакримия - приобретенная алакримия - первичное заболевание
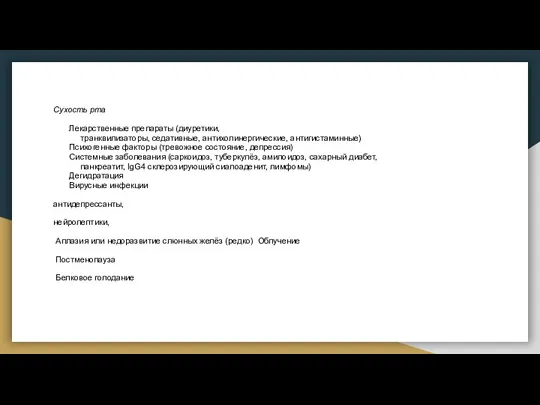
- 28. Сухость рта Лекарственные препараты (диуретики, транквилизаторы, седативные, антихолинергические, антигистаминные) Психогенные факторы (тревожное состояние, депрессия) Системные заболевания
- 30. Скачать презентацию
























 Новий Презентація Microsoft PowerPoint
Новий Презентація Microsoft PowerPoint Фелинотерапия. Перспективы применения совместно с иппотерапией
Фелинотерапия. Перспективы применения совместно с иппотерапией Проекционные зоны коры головного мозга
Проекционные зоны коры головного мозга Важнейшие открытия в медицине нового времени
Важнейшие открытия в медицине нового времени УЗИ предстательной железы
УЗИ предстательной железы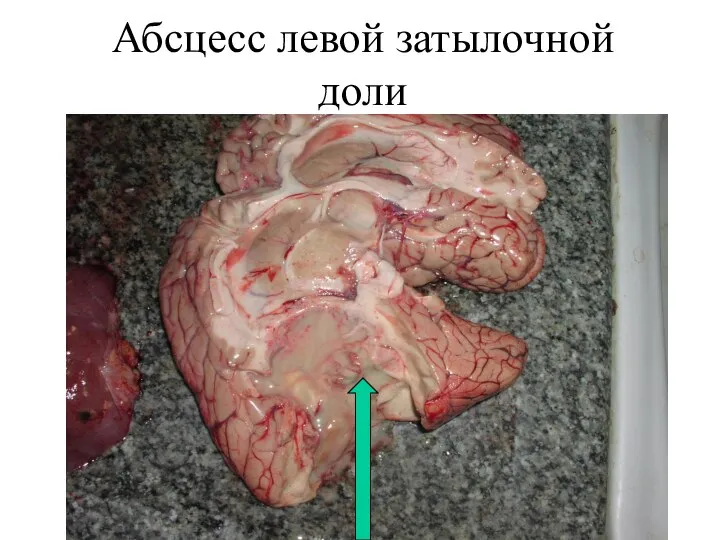 Абсцесс мозга. Препараты
Абсцесс мозга. Препараты Пектин. Применение пектина в медицине
Пектин. Применение пектина в медицине Шок
Шок Амебіаз: клініка, ускладнення, діагностика та лікуванння
Амебіаз: клініка, ускладнення, діагностика та лікуванння Доказательная медицина
Доказательная медицина Дискинезии желчевыводящих путей
Дискинезии желчевыводящих путей Болезнь кленового сиропа
Болезнь кленового сиропа Инфекционные заболевания 21 века
Инфекционные заболевания 21 века Лекарства. Фармакология
Лекарства. Фармакология Магнитно-резонансная томография при патологиях печени
Магнитно-резонансная томография при патологиях печени Сестринский уход при заболеваниях органов дыхания у детей (часть 2)
Сестринский уход при заболеваниях органов дыхания у детей (часть 2) Иммунитет на страже нашего здоровья
Иммунитет на страже нашего здоровья Частная психопатология. Практика 6
Частная психопатология. Практика 6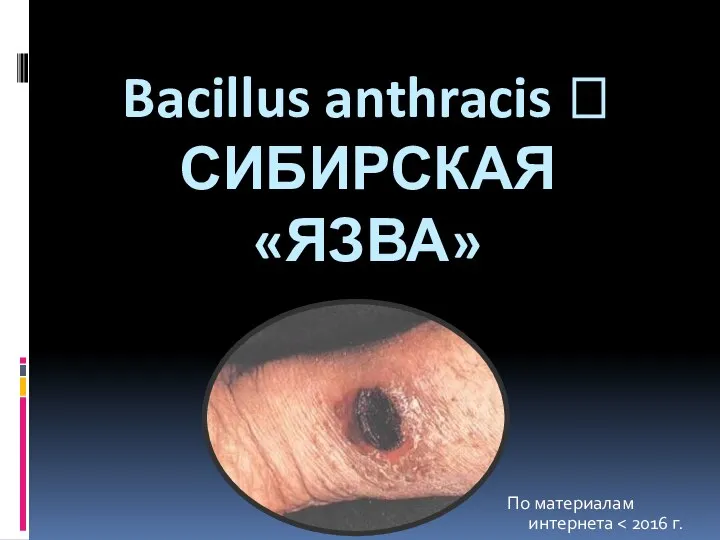 Сибирская язва
Сибирская язва Средства, влияющие на систему крови. Плазмозамещающие средства. Лекция №15
Средства, влияющие на систему крови. Плазмозамещающие средства. Лекция №15 Типы амбулаторно-поликлинических учреждений
Типы амбулаторно-поликлинических учреждений Фармацевтика України
Фармацевтика України Гирудотерапия
Гирудотерапия Хромосомные болезни
Хромосомные болезни Хирургическое лечение глаукомы
Хирургическое лечение глаукомы Перелом голени
Перелом голени Если хочешь быть здоровым. Раздел: Здоровое питание. Урок: Полезные продукты и их значение для организма
Если хочешь быть здоровым. Раздел: Здоровое питание. Урок: Полезные продукты и их значение для организма Вред курения
Вред курения