Содержание
- 3. Брюшной тиф в качестве самостоятельной болезни был описан в 1820 г. Бретонно. В 1829 г. Луи
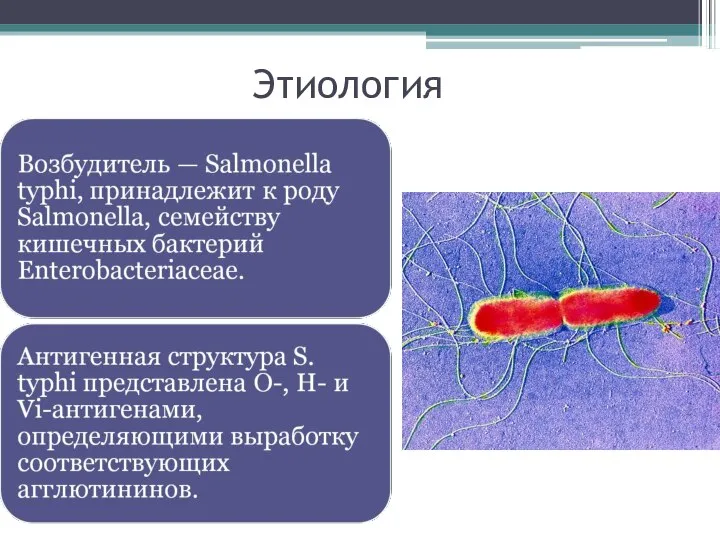
- 5. Этиология
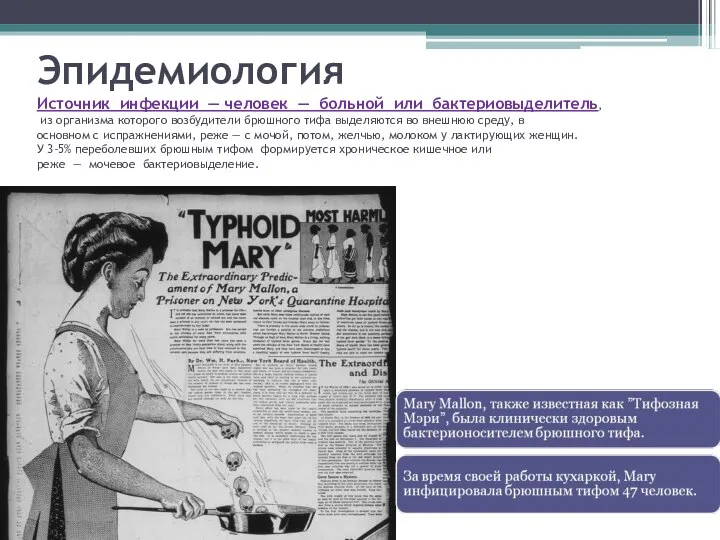
- 6. Эпидемиология Источник инфекции — человек — больной или бактериовыделитель, из организма которого возбудители брюшного тифа выделяются
- 7. Восприимчивый коллектив Восприимчивость людей к БТ различна. Изучение генетических факторов у больных БТ во Вьетнаме установило
- 8. Эпидемиология Механизм передачи – фекально-оральный Пути передачи: Водный Алиментарный Контактно-бытовой
- 9. Водный путь передачи
- 10. Алиментарный путь передачи. Благоприятная среда для бактерий — пищевые продукты (молоко, сметана, творог, мясной фарш, студень),
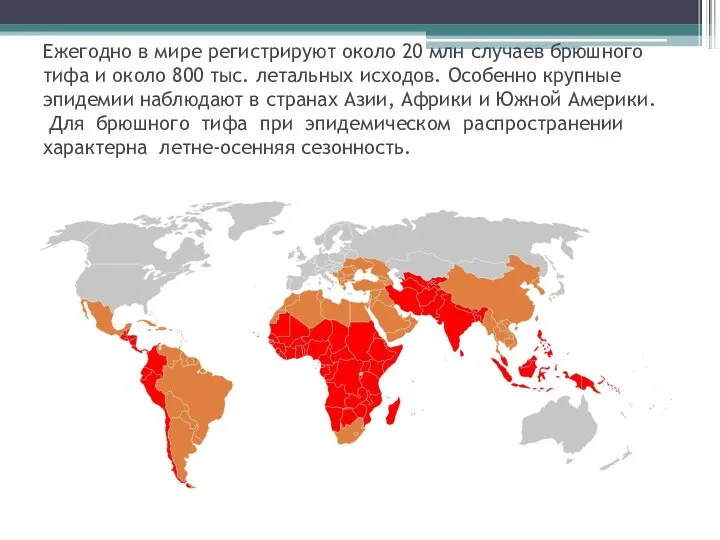
- 11. Ежегодно в мире регистрируют около 20 млн случаев брюшного тифа и около 800 тыс. летальных исходов.
- 12. Инфекционная заболеваемость в Российской Федерации (по данным формы №1 «Сведения об инфекционных и паразитарных заболеваниях»)
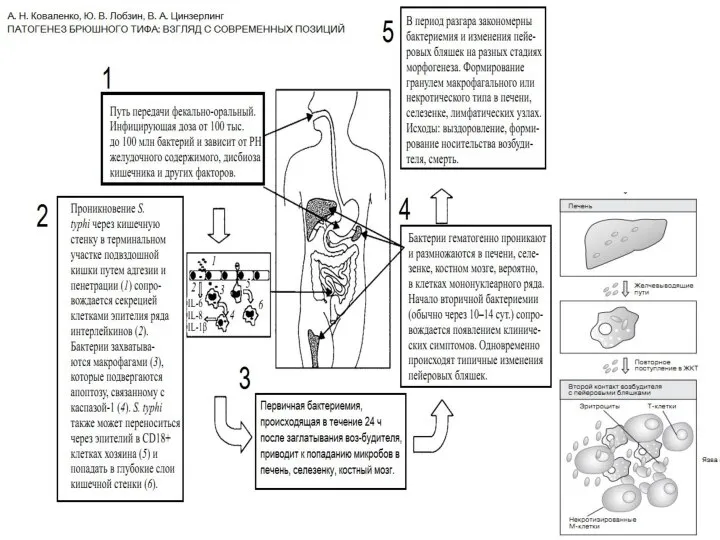
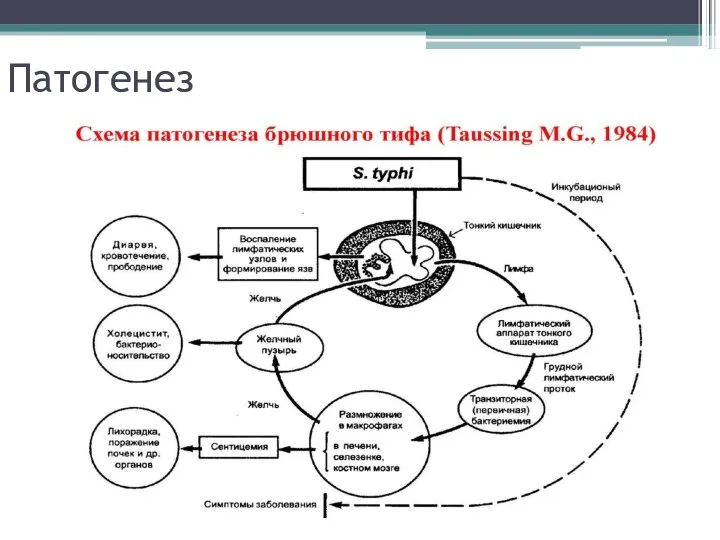
- 14. Патогенез
- 15. Морфология Морфологические изменения при брюшном тифе можно подразделить на: Местные – кишечник. Общие – связаны с
- 16. Морфология – местные изменения
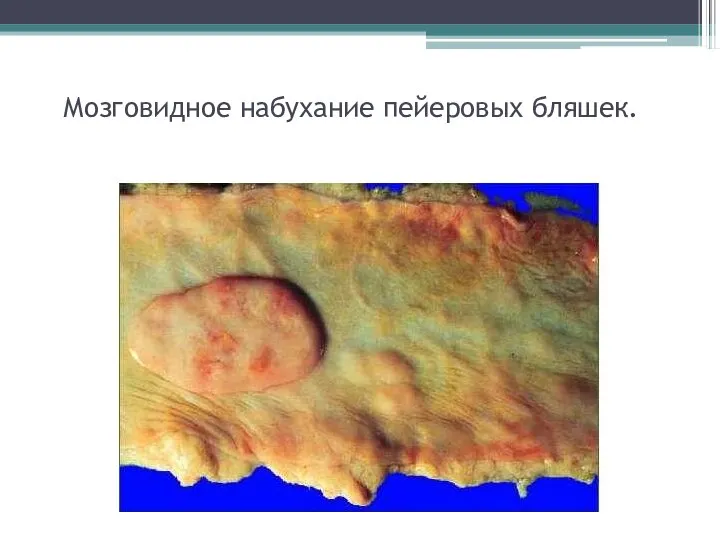
- 17. Мозговидное набухание пейеровых бляшек.
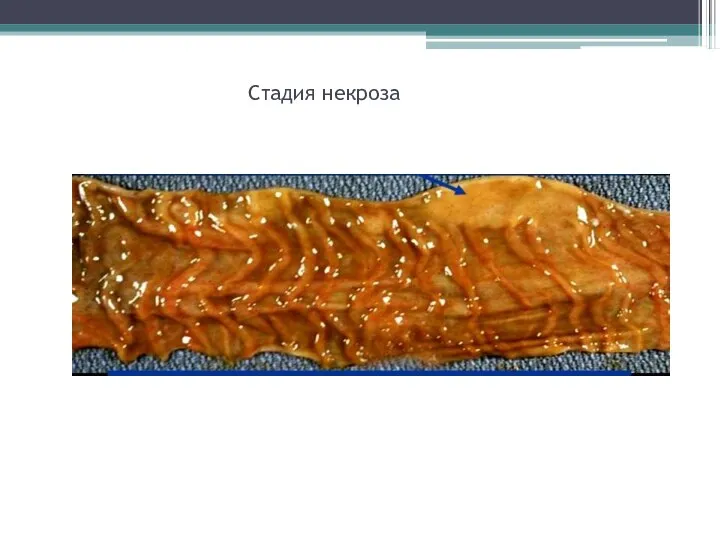
- 18. Стадия некроза
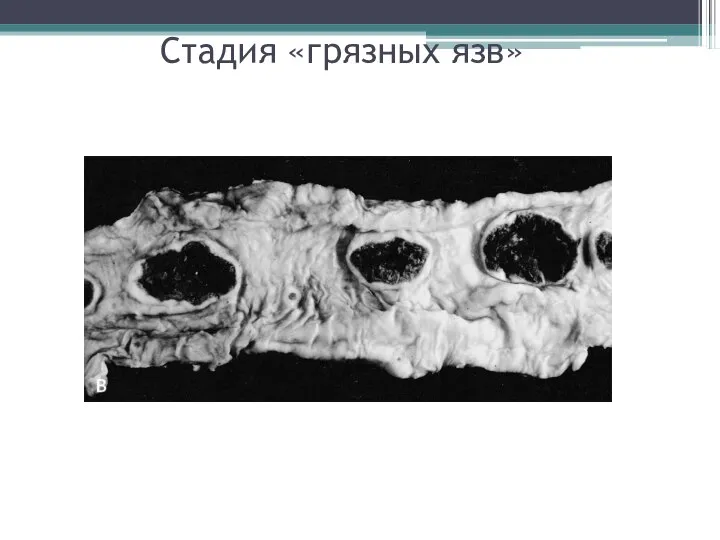
- 19. Стадия «грязных язв»
- 20. Стадия «грязных язв»
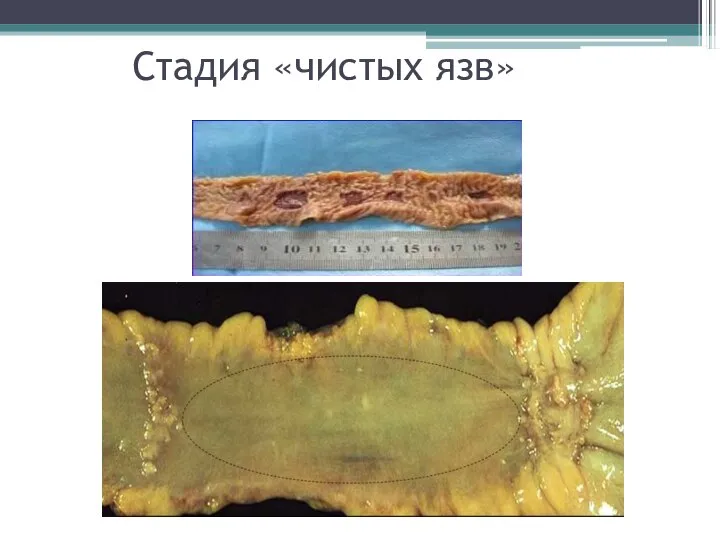
- 21. Стадия «чистых язв»
- 22. Перфорация язв
- 23. Течение заболевания Инкубационный период – от составляет от 3 до 21, (по данным Ю.В. Лобзин и
- 24. Начальный период (1-я неделя) Развитие интоксикационного синдрома. Типичны гриппоподобные симптомы: головная боль, недомогание, общая слабость, миалгия,
- 25. Разгар – с 7-9 дня (начало 2-й недели) Симптомы начального периоды усиливаются, пациенты обращаются за медицинской
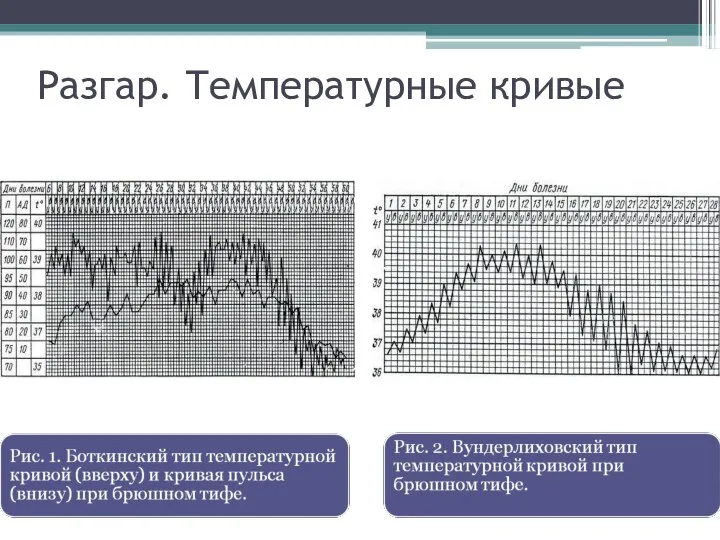
- 26. Разгар. Температурные кривые
- 27. Разгар - поражение ЦНС «Невозможность успокоиться и бессонница угнетали больного непрерывно… Были и такие, которые тотчас
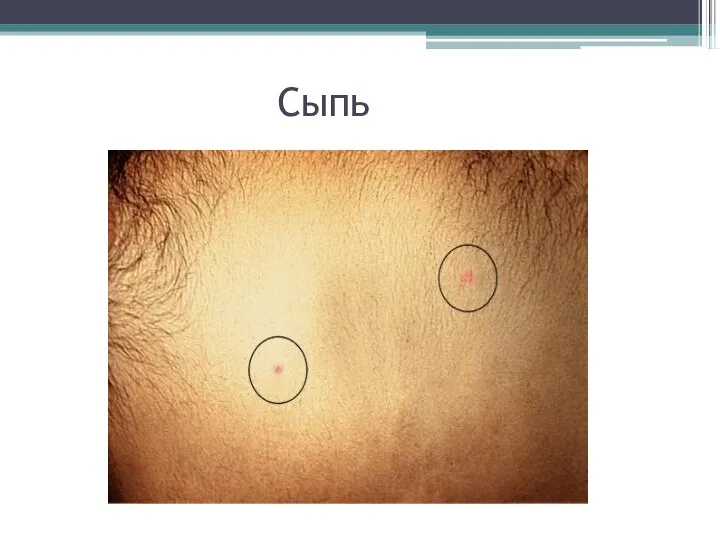
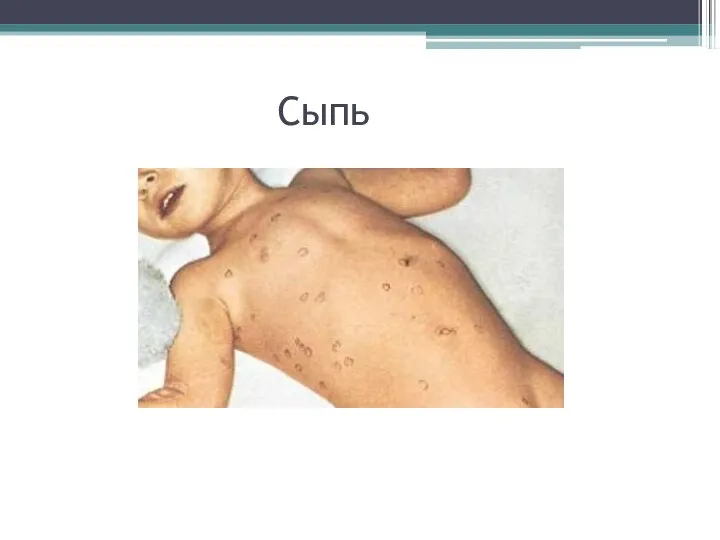
- 28. Разгар. Сыпь
- 29. Сыпь
- 30. Сыпь
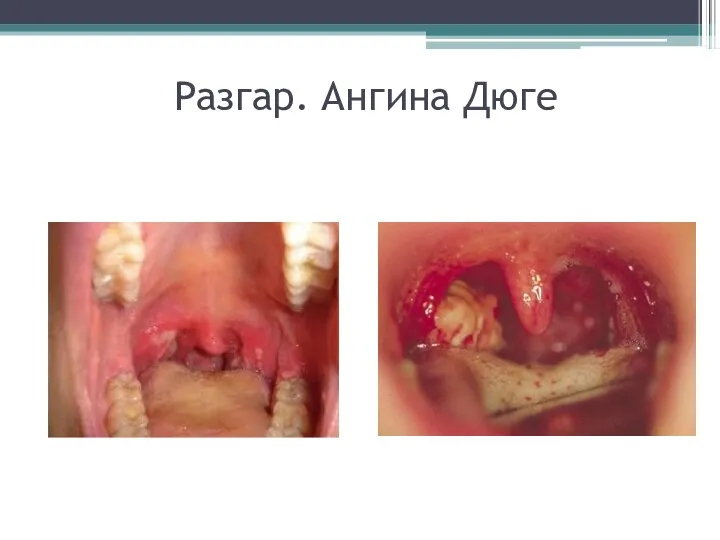
- 31. Разгар. Ангина Дюге
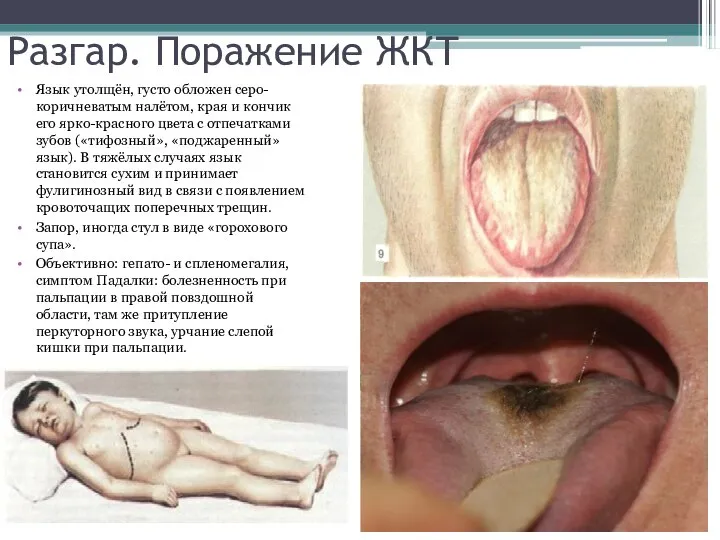
- 32. Разгар. Поражение ЖКТ Язык утолщён, густо обложен серо-коричневатым налётом, края и кончик его ярко-красного цвета с
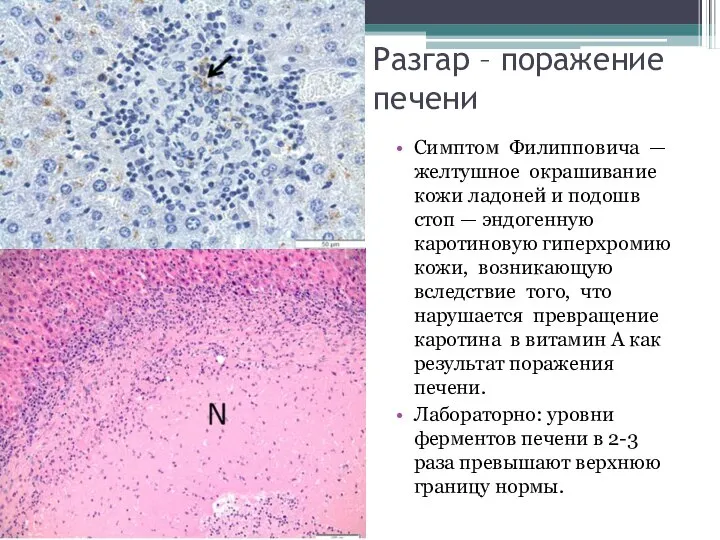
- 33. Разгар – поражение печени Симптом Филипповича — желтушное окрашивание кожи ладоней и подошв стоп — эндогенную
- 34. Разрешение болезни и выздоровление Период разрешения болезни не превышает одной недели и характеризуется снижением температуры, которая
- 35. Осложнения Инфекционно-токсический шок — на 1-й и 2-й неделях, обычно через 2—4 дня после начала этиотропного
- 36. Гнойно-септические осложнения Абсцессы различных органов: головного мозга, печени, селезенка, лимфатических узлов, внутрибрюшные абсцессы и др. Гнойный
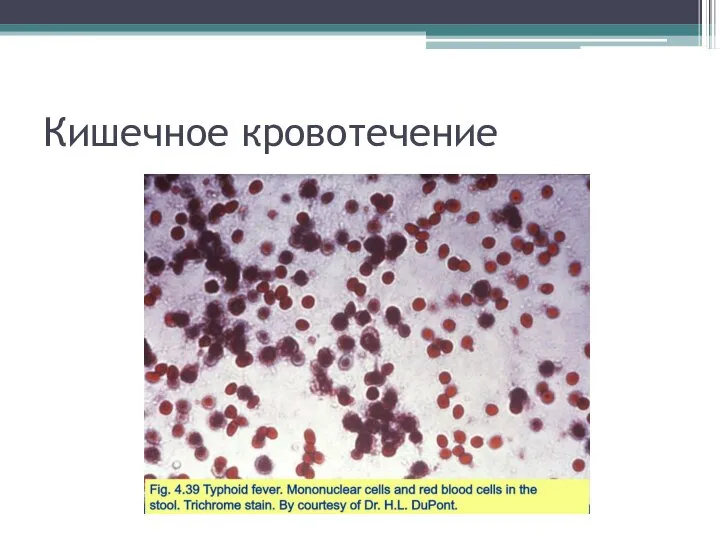
- 37. Кишечное кровотечение
- 38. Перфорация язв
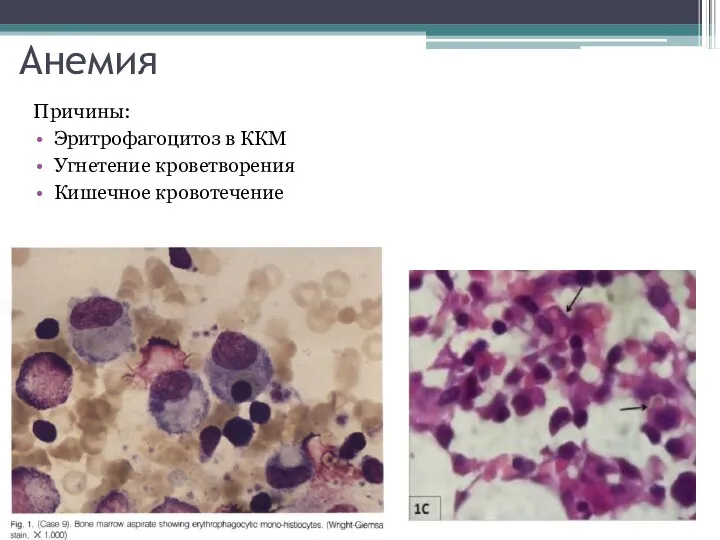
- 39. Анемия Причины: Эритрофагоцитоз в ККМ Угнетение кроветворения Кишечное кровотечение
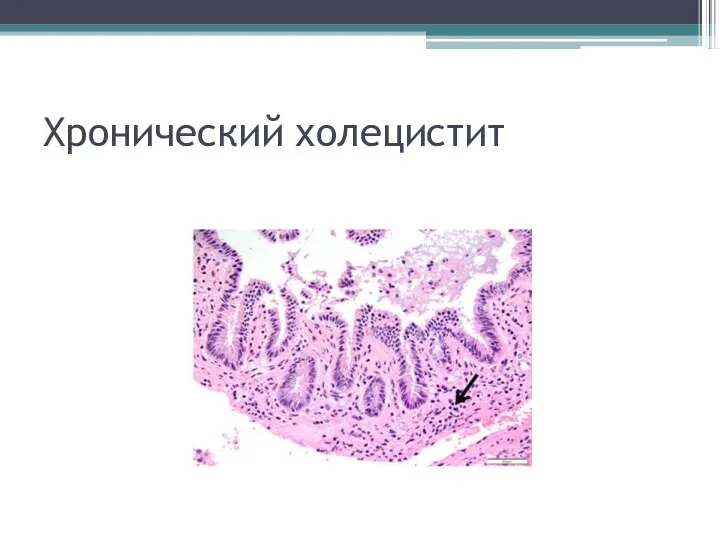
- 40. Хронический холецистит
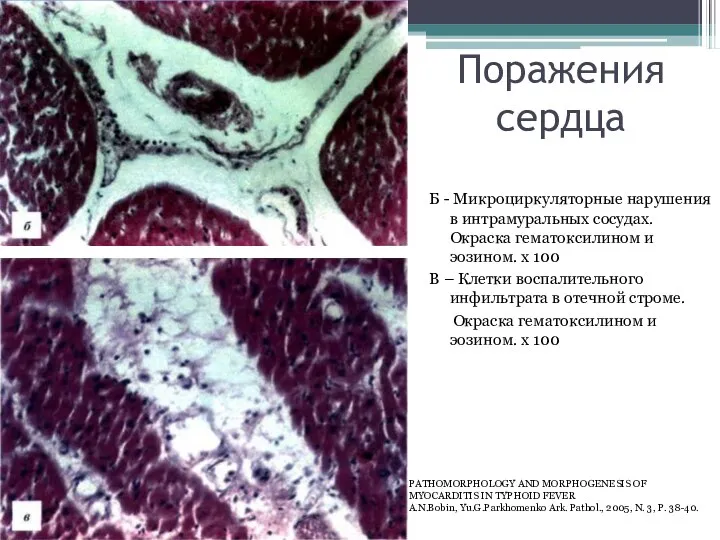
- 41. Поражения сердца Б - Микроциркуляторные нарушения в интрамуральных сосудах. Окраска гематоксилином и эозином. х 100 В
- 42. Классы МКБ-10 A01.0 Брюшной тиф Инфекция, вызванная Salmonella typhi Пример формулировки диагноза: А01.0. Брюшной тиф, тяжёлое
- 43. Диагностика Диагностика брюшного тифа основана на эпидемиологических, клинических и лабораторных данных. Из эпидемиологических данных существенны контакт
- 44. Лабораторная диагностика Культуральные методы Культуральное исследование крови на 1-й неделе заболевания, чувствительность метода 60-80%. Культуральное исследование
- 45. Лабораторная диагностика Серологические методы – конец 2-й недели – 3-я неделя Реакция агглютинации Видаля – диагностическое
- 46. Лабораторная диагностика Серологические методы РНГА с H-, O- и Vi-антигеном почти полностью вытеснила реакцию Видаля. Исследование
- 47. Лечение Терапию больных брюшным тифом проводят по следующим направлениям: антибактериальная, дезинтоксикационные и плазмозаменяющие растворы, десенсибилизирующие средства,
- 48. Лечение
- 49. Лечение Ю.В. Лобзин и соавторы - Брюшной тиф: современное состояние проблемы
- 50. Выписку переболевших из стационара производят после клинического выздоровления, но не ранее 21–23-го дня с момента нормализации
- 51. Диспансеризация Переболевшие брюшным тифом независимо от профессии и занятости после выписки из больницы подлежат диспансерному наблюдению
- 52. Диспансеризация Реконвалесцентов брюшного тифа из числа работников пищевых предприятий и лиц, приравненных к ним, не допускают
- 53. Диспансеризация Хронические бактерионосители тифозных микробов пожизненно пребывают на учёте органов санитарно-эпидемического надзора и в КИЗе и
- 54. Профилактика Специфическая По эпидемиологическим показаниям (заболеваемость выше 25 на 100 тыс. населения, выезд в страны с
- 55. Профилактика Неспецифическая Включает контроль за водоснабжением, обеззараживание питьевой воды, дезинфекцию сточных вод, соблюдение правил приготовления, хранения
- 57. Скачать презентацию

































 ВИЧ. Классификация
ВИЧ. Классификация Антибиотики. Аминогликозиды, тетрациклины, левомицетин, линкосамиды, гликопептиды, полимиксины
Антибиотики. Аминогликозиды, тетрациклины, левомицетин, линкосамиды, гликопептиды, полимиксины Неонатальный скрининг Гемаскрин_базовый и расширенный
Неонатальный скрининг Гемаскрин_базовый и расширенный Апробация в школах г. Надыма программы ЛадьЯ для профилактики аддикций и девиантного поведения среди учащихся 7-8 классов
Апробация в школах г. Надыма программы ЛадьЯ для профилактики аддикций и девиантного поведения среди учащихся 7-8 классов Ветеринарная офтальмология
Ветеринарная офтальмология торак1
торак1 Стоматологияда жедел жағдайларының пайда болу механизмдері
Стоматологияда жедел жағдайларының пайда болу механизмдері ДТП. Виды повреждений. Этапы оказания неотложной помощи
ДТП. Виды повреждений. Этапы оказания неотложной помощи Спецзакаливание как одна из форм оздоровления детей дошкольного возраста из опыта работы инструктора по физическому воспитанию
Спецзакаливание как одна из форм оздоровления детей дошкольного возраста из опыта работы инструктора по физическому воспитанию Антигистаминные средства
Антигистаминные средства Национальный медицинский исследовательский центр профилактической медицины
Национальный медицинский исследовательский центр профилактической медицины Отчет по практике. Проведение санитарно-просветительской деятельности
Отчет по практике. Проведение санитарно-просветительской деятельности Нарушение ритма из предсердий
Нарушение ритма из предсердий Заикание. Причины, симптомы, методы лечения
Заикание. Причины, симптомы, методы лечения Консервативное лечение пациентов с состоявшимся гастродуоденальным кровотечением язвенной этиологии
Консервативное лечение пациентов с состоявшимся гастродуоденальным кровотечением язвенной этиологии I этап студенческой олимпиады по хирургии. Абдоминальная хирургия
I этап студенческой олимпиады по хирургии. Абдоминальная хирургия Индикаторы работы рентгенологического отделения
Индикаторы работы рентгенологического отделения Заболевания, связанные с нарушением озонового слоя
Заболевания, связанные с нарушением озонового слоя Учение об эпидемическом процесе
Учение об эпидемическом процесе Ново-Пассит
Ново-Пассит Современные алгоритмы оказания первой помощи
Современные алгоритмы оказания первой помощи Хирургическое лечение синуситов
Хирургическое лечение синуситов Пищевая и биологическая ценность основных групп пищевых продуктов (зерновые, молочные продукты, овощи)
Пищевая и биологическая ценность основных групп пищевых продуктов (зерновые, молочные продукты, овощи) Макроскопическое и микроскопическое строение почек
Макроскопическое и микроскопическое строение почек Цефалгии: обзор ICHD - 3, мигрень, головная боль напряжения, пучковая головная боль
Цефалгии: обзор ICHD - 3, мигрень, головная боль напряжения, пучковая головная боль Философия и медицина
Философия и медицина Побочные эффекты заместительной терапии L-тироксином
Побочные эффекты заместительной терапии L-тироксином Обсессивно-компульсивное расстройство (ОКР). Механизмы возникновения
Обсессивно-компульсивное расстройство (ОКР). Механизмы возникновения