Слайд 2План лекции
Определение
Этиология
Эпидемиология
Патогенез
Классификация и клиника
Лабораторная диагностика
Лечение
Правила выписки и диспансеризация
Профилактика и мероприятия в очаге

Слайд 3Холера (МКБ-10 • А00) – острое кишечное инфекционное заболевание, вызываемое холерным вибрионом

и проявляющееся в тяжелых случаях интенсивным обезвоживанием организма вследствие потери жидкости с водянистыми испражнениями и рвотными массами. Относится к группе карантинных (конвенционных), особо опасных инфекций, в связи с возможностью ее пандемического распространения и высокой летальности при этом.
Слайд 4Вид Vibrio cholerae
Классификация. Делятся на биовары, серогруппы и серовары.
Биовары: V.

cholerae asiatica, V. cholerae eltor. По О-антигену – на серогруппы: холеру вызывают вибрионы О1 и О139 (Бенгал) групп и серовары: Огава (АВ), Инаба (АС), Гикошима (АВС). Эль-Тор вызывает гемолиз эритроцитов барана, агглютинируют куриные эритроциты, резистентны к полимиксину, более устойчивы во внешней среде. Не относящиеся к холерным О1 и 0139 серогруппам вибрионы называют неагглютинирующими (НАГ), они вызывают холероподобные заболевания (НАГ-инфекцию).
Слайд 5Эпидемиологические особенности современной холеры:
Источник инфекции:
основной возбудитель - V. el-tor (95-99%);
индивидуальная

восприимчивость вариабельна;
основное место персистирования неизвестно;
высокая устойчивость во внешней среде: морская, речная вода - 4 недели, пища - 10 дней; зимой вибрион сохраняется в иле водоемов, заражая гидробионтов;
холерные вибрионы О1 группы могут длительно находиться в водных экосистемах в виде некультивируемых форм; возможно наличие L-форм;
эстафетный путь передачи: крайне высокая скорость распространения холеры;
развитие множественной лекарственной устойчивости.
Слайд 6 География холеры Эль-Тор в России: 88,8% приходится на южные районы –

в пределах от 38° до 40° сев. широты.
Механизм передачи:
Факторы распространения: водный – 75-80%, пищевой – 20-22%, контактно-бытовой – редко (вспышки 1970-72 гг.).
Омск (1972 г.): водный, пищевой, смешанный, контактно-бытовой (профессиональный).
Махачкала (1994 г.): контактно-бытовой – 69,9%, пищевой – 15,9%, не установлен – 11,0%, водный – 3,2%.
Феномен айсберга: 1/10 - классическая клиническая картина, 9/10 - атипичная; значительная доля в/нос-ва; отмечены случаи длительного нос-ва до 3-х лет.
Слайд 7 Сезонность. В 60,0% случаев инфицирование происходило в августе, в 3 раза

реже – в июле и в 4 раза реже – в сентябре.
Восприимчивый контингент:
Поражаемый контингент: мужчины – чаще (в Омске – 72,1%). Лица со сниженной секреторной функцией желудка, страдающие хроническим алкоголизмом, лица с низким культурным уровнем (до 60%), БОМЖи (6-10%).
Возраст. От 20 до 49 лет – 52,5%. По данным Омской вспышки – 62,3%, в среднем – 37 лет. Детей – трое, в возрасте 6, 11 и 14 лет.
Слайд 8Патогенез
(условия для возникновения заболевания) :
попадание в желудок достаточно большой инфицирующей

дозы;
преодоление вибрионами кислотного барьера желудка и проникновение их в тонкую кишку;
способность вибрионов продуцировать холерные токсины (холерогенность);
способность вибрионов удерживаться в просвете тонкой кишки на срок, необходимый для образования большой дозы токсинов;
неспособность организма противостоять действию холерных токсинов из-за отсутствия антитоксического иммунитета.
Слайд 9Классификация клинических форм холеры
(В.И. Покровский, 1973, 1975)

Слайд 10Клинические особенности
Вибриононосительство.
Отношение числа больных к числу здоровых вибриононосителей:
Астрахань – от

2:1 до 1:1;
Омск – 1:1,3 (больных – 26, в/носителей - 35).
В Астраханском очаге степени дегидратации (I, II, III и IV) регистрировались соответственно у 56,3%; 18,2%; 8,2% и 17,3% больных.
Слайд 12Микробиологическая диагностика
Холера относится к ООИ, культивирование требует соблюдения особого режима биологической безопасности.

Основной метод диагностики – бактериологический, включает выделение и идентификацию возбудителя. Для посева используют жидкие среды обогащения (транспортная среда – 1% щелочная пептонная вода), щелочной ПМА, элективные и диф.-диагностические среды (TCBS-агар).
Слайд 13Экспресс-методы для определения антигенов возбудителей: РИФ прямая; РНГА с Ат- диагностикумом; метод иммобилизации

вибрионов с помощью О-холерной сыворотки.
Дополнительный - серологический: определение вибриоцидных антител в сыворотке пациента с помощью реакции бактериолиза (для реконвалесцентов).
Молекулярно-биологические – для выявления некультивируемых форм – ПЦР, для определения токсигенности - использование молекулярно-генетических зондов, ПЦР к гену tox+, холерогена - ИФА.
Слайд 14Лечение
проводится в двух направлениях:
1) регидратация (восполнение потерь жидкости и электролитов введением изотонических,

апирогенных солевых растворов внутривенно или per os);
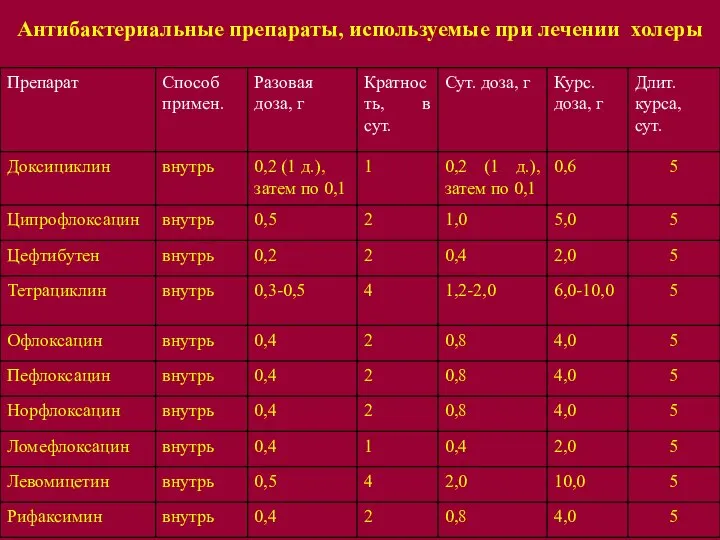
2) антибактериальная терапия (антибиотики широкого спектра действия: тетрациклины, рифаксимин, хлорамфеникол, фторхинолоны, нитрофураны).
Слайд 15Патогенетическая терапия
В связи с ведущим значением в патогенезе холеры обезвоживания, которое определяет

тяжесть клинического течения и прогноз, лечебные мероприятия должны быть направлены в первую очередь на восстановление вводно-электролитного баланса. С этой целью используются различные изотонические полиионные растворы.
Слайд 16Патогенетическая, регидратационная терапия проводится в 2 этапа.
I этап – первичная регидратация.

Задача – ликвидация гиповолемии, т.е. восстановление имеющихся до поступления больного в стационар потерь воды и электролитов и выведение из состояния шока.
Время проведения для взрослых – 1-2 часа. Больным, при отсутствии рвоты, с дегидратацией I и в части случаев II степени замещение потерь проводится путем перорального введения растворов типа "Оралит", "Регидрон", "Глюкосолан", "Цитраглюкосолан". Взрослому больному приготовленный раствор назначается из расчета 1-1,5 л/час (по 200 мл каждые 8-12 минут).
При рвоте проведение регидратации возможно путем вливания глюкозо-электролитного раствора через назогастральный зонд.
Слайд 17Регидратационную терапию у больных с III-IV степенями обезвоживания необходимо начинать уже на

догоспитальном этапе. Наиболее широко используемым в лечении холеры по опыту последних 2-3-х десятилетий является раствор "Трисоль». Более эффективным в настоящее время считается раствор "Квартасоль». Предварительно подогретый до 37,5-38,00С полиионный раствор вводится в/венно, струйно со скоростью, определяемой рассчитанным объемом жидкости и временем регидратации (обычно 70-120 мл/мин). После инфузии 2,0-2,5 л раствора скорость дальнейшего введения постепенно снижают.
Слайд 18Струйное вливание жидкости сменяется капельным после нормализации пульса, восстановления АД, температуры тела,

появления мочеотделения. Успех лечения после завершения I этапа во многом зависит от правильно проводимой регидратационной терапии на II этапе.
II этап – коррегирующая регидратация.
Задача – восстановление продолжающихся потерь воды и солей в процессе проводимой терапии.
Время проведения – в тяжелых случаях осуществляется в течение 3-5 дней.
Объем инфузионной жидкости определяется скоростью потерь, то есть находится в прямой зависимости от объема испражнений и рвотных масс, которые измеряются по 3-4-х часовым интервалам и фиксируются в реанимационной карте.
Слайд 19Антибактериальные препараты, используемые при лечении холеры
Слайд 20Правила выписки
Больных, перенесших холеру, а также вибриононосителей выписывают из стационара после клинического

выздоровления и трех отрицательных бакисследований испражнений. Исследуют испражнения через 24-36 ч. после окончания антибиотикотерапии в течение 3 дней подряд.
Желчь (порции В и С) исследуют однократно.
У лиц «декретированных» профессий испражнения исследуют пятикратно (на протяжении пяти дней) и желчь однократно.
Слайд 21Диспансерное наблюдение
В течение1 года. В первый месяц бакисследования проводят 1 раз

в 10 дней, в следующие 5 мес. -1 раз в месяц и в последующие 6 мес. - 1 раз в квартал.
Для профилактики длительного носительства лицам с хроническими заболеваниями печени даются желчегонные препараты, рекомендуется дуоденальное зондирование, прием аллохола, холосаса и ксилита в сочетании с антибиотиками.
Слайд 22Профилактика
- Мероприятия, направленные на разрыв путей передачи: предупреждение заноса инфекции на территорию

страны, санпросветработа, обеспечение населения доброкачественной питьевой водой, канализацией, пищевыми продуктами, дезинфекцией и т. п.
Менее важным является экстренная профилактика антибиотиками широкого спектра действия, а также вакцинопрофилактика.





















 Острый инфекционный токсикоз
Острый инфекционный токсикоз Наркологическая синдромология
Наркологическая синдромология Модель организации первичной медицинской помощи в атомных городах
Модель организации первичной медицинской помощи в атомных городах Грипп
Грипп Пролежни и их лечение
Пролежни и их лечение Предлежание плаценты
Предлежание плаценты Трихомониаз
Трихомониаз tem-dien-tu-slide-gioi-thieu-san-pham-tem-xac-thuc-thong-minh-esafe
tem-dien-tu-slide-gioi-thieu-san-pham-tem-xac-thuc-thong-minh-esafe Arterialnaya_gipertenzia_2020 (1)
Arterialnaya_gipertenzia_2020 (1) Отзывы пациентов в хронологическом порядке
Отзывы пациентов в хронологическом порядке Стоматология и Психология
Стоматология и Психология Суставной синдром при подагре
Суставной синдром при подагре Гормондардың фармококинетикасы мен фармокодинамикасы
Гормондардың фармококинетикасы мен фармокодинамикасы Онтофилогенетические пороки развития скелета
Онтофилогенетические пороки развития скелета От чего зависят красота и здоровье Женщины?
От чего зависят красота и здоровье Женщины? Доказательная медицина в моей специальности
Доказательная медицина в моей специальности Антиинтерлейкиновые препараты в лечении бронхиальной астмы
Антиинтерлейкиновые препараты в лечении бронхиальной астмы Экскурс в историю сибирской язвы
Экскурс в историю сибирской язвы Перманентный макияж
Перманентный макияж Предупреждение и лечение болевых синдромов у пациентов с гемофилией А
Предупреждение и лечение болевых синдромов у пациентов с гемофилией А Эндемичные паразитарные заболевания
Эндемичные паразитарные заболевания Метод предупреждения развитие фокомелии, опираясь на теорию морфогенеза Тьюринга
Метод предупреждения развитие фокомелии, опираясь на теорию морфогенеза Тьюринга Проект Концепции развития человеческого капитала в здравоохранении Республики Казахстан на 2019-2024 годы
Проект Концепции развития человеческого капитала в здравоохранении Республики Казахстан на 2019-2024 годы Острый и подострый эндокардит (инфекционный эндокардит). Лечение
Острый и подострый эндокардит (инфекционный эндокардит). Лечение Анализ состава помещений и оснащения аптеки медицинских организаций
Анализ состава помещений и оснащения аптеки медицинских организаций Резиденттің өзіндік жұмысы
Резиденттің өзіндік жұмысы Наследственная микросфероцитарная гемолитическая анемия Минковского - Шоффара
Наследственная микросфероцитарная гемолитическая анемия Минковского - Шоффара III внутривузовская олимпиада по акушерству и гинекологии. Клинический случай
III внутривузовская олимпиада по акушерству и гинекологии. Клинический случай