Содержание
- 2. План лекции Лекарственные поражения легких Лекарственные поражения печени Лекарственные поражения почек Лекарственное поражение органов кроветворения Лекарственная
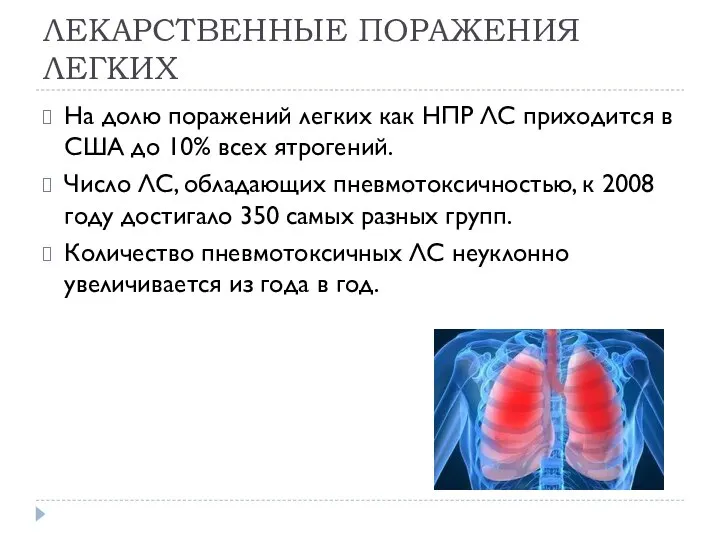
- 3. ЛЕКАРСТВЕННЫЕ ПОРАЖЕНИЯ ЛЕГКИХ На долю поражений легких как НПР ЛС приходится в США до 10% всех
- 4. ЛЕКАРСТВЕННЫЕ ПОВРЕЖДЕНИЯ ЛЕГКИХ
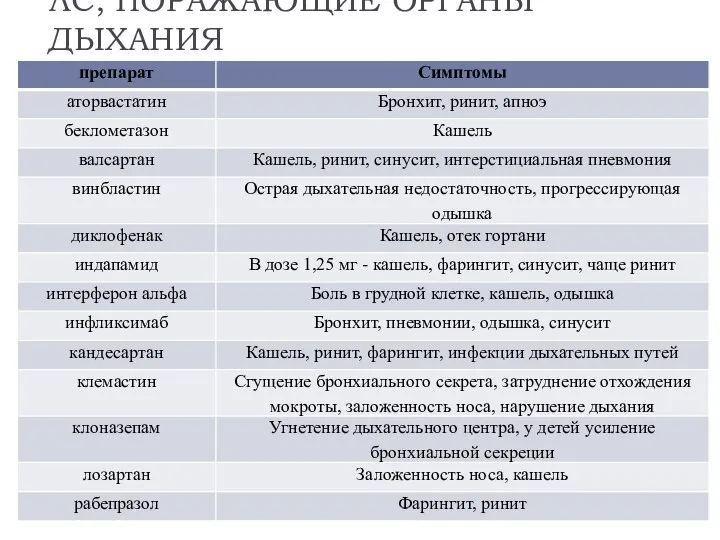
- 5. ЛС, ПОРАЖАЮЩИЕ ОРГАНЫ ДЫХАНИЯ
- 6. ФАКТОРЫ РИСКА 1. Способность ЛС к накоплению потенциально пневмотоксичных ЛС в легочной ткани. Эта фармакокинетическая особенность
- 7. ФАКТОРЫ РИСКА 2. Фоновые заболевания легких усиливают вероятность пневмотоксичности. 3. Сопутствующие заболевания почек и печени. Например:
- 8. ФАКТОРЫ РИСКА 4. Генетические факторы пневмотоксичности. Межиндивидуальные колебания в экспрессии легочных энзимов цитохрома Р450 (2С19 и
- 9. ФАКТОРЫ РИСКА 6. Рентгенотерапия повышает риск пневмотоксичности который обусловлен синергидным образованием реактивных форм кислорода, а риск
- 10. МЕХАНИЗМЫ ПНЕВМОТОКСИЧНОСТИ 1. Гиперчувствительностый механизм с активацией воспалительных и иммунных клеток Дозонезависимый характер (экссудативный плеврит, гиперчувствительный
- 11. МЕХАНИЗМЫ ПНЕВМОТОКСИЧНОСТИ 3. Свободнорадикальное поражение легких из-за их высокого кислородного потенциала. Свободные радикалы напрямую или опосредованно
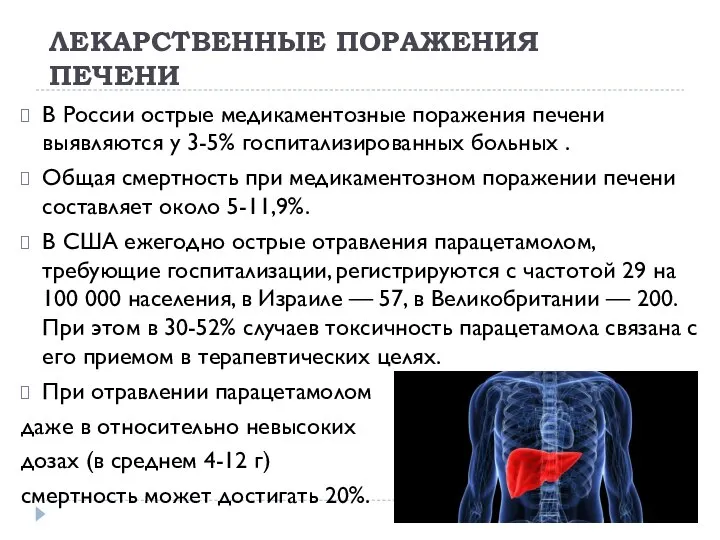
- 12. ЛЕКАРСТВЕННЫЕ ПОРАЖЕНИЯ ПЕЧЕНИ В России острые медикаментозные поражения печени выявляются у 3-5% госпитализированных больных . Общая
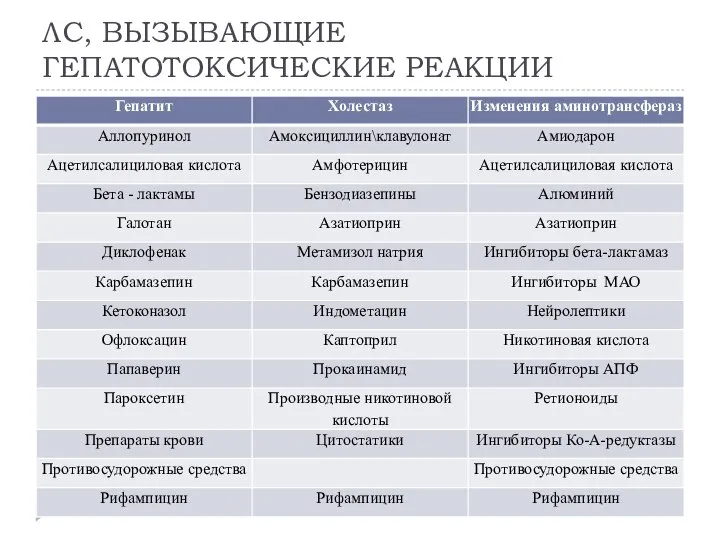
- 13. ЛС, ВЫЗЫВАЮЩИЕ ГЕПАТОТОКСИЧЕСКИЕ РЕАКЦИИ
- 14. ФАКТОРЫ, ВЛИЯЮЩИЕ НА РАЗВИТИЕ ЛЕКАРСТВЕННЫХ ПОРАЖЕНИЙ ПЕЧЕНИ
- 15. Молекулярные механизмы лекарственных поражений печени (Буеверов А.О., 2001)
- 16. Патогенетические группы ЛПП: 1. Токсические повреждения печени – поражаются клеточные структуры самим ЛС или его метаболитом
- 17. Патогенетические группы ЛПП: 2. Идиосинкратические реакции (фармакогенетический механизм) обусловлены отсутствием или снижением активности печеночных ферментов, участвующих
- 18. Патогенетические группы ЛПП: 3. Аллергические реакции - развиваются при повторном введении препарата после 1–5-недельного перерыва. Лекарство
- 19. Типы лекарственных поражений печени гепатоцеллюлярный (цитотоксический), холестатический, смешанный, васкулярный, неопластический, стеатогепатит
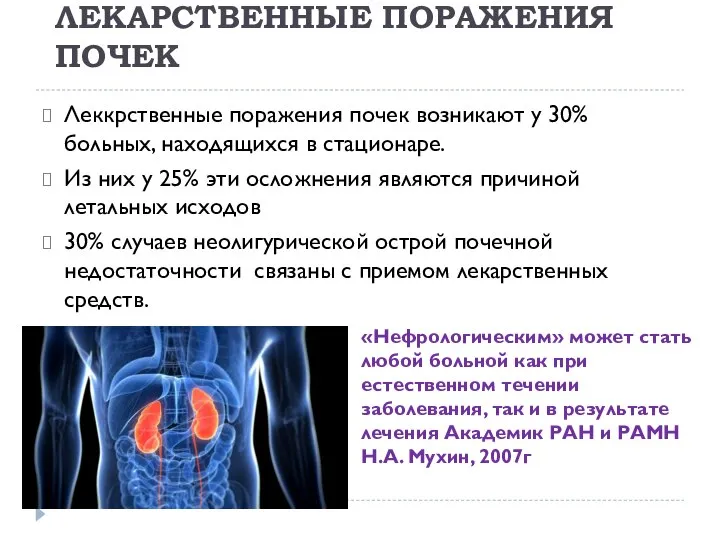
- 20. ЛЕКАРСТВЕННЫЕ ПОРАЖЕНИЯ ПОЧЕК Леккрственные поражения почек возникают у 30% больных, находящихся в стационаре. Из них у
- 21. ФАКТОРЫ УЯЗВИМОСТИ ПОЧЕК ДЛЯ ТОКСИЧЕСКОГО ДЕЙСТВИЯ ЛС 1) высокая интенсивность почечного кровотока (25% сердечного выброса по
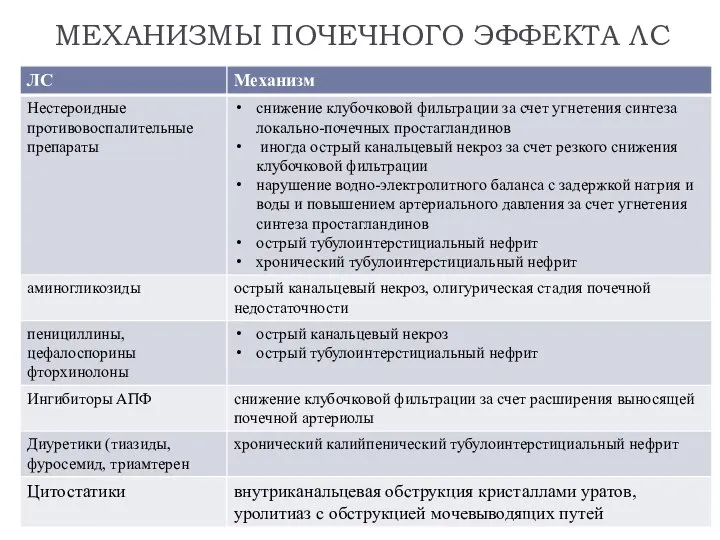
- 22. МЕХАНИЗМЫ ПОЧЕЧНОГО ЭФФЕКТА ЛС
- 23. ФАКТОРЫ РИСКА НЕФРОТОКСИЧНОСТИ 1. Факторы риска, относящие к пациенту. Возраст старше 60 лет Наличие острого или
- 24. ФАКТОРЫ РИСКА НЕФРОТОКСИЧНОСТИ 2. Факторы риска, связанные с препаратом Природа ЛС (химическое строение ЛС). Например: аминогликозиды
- 25. КЛАССИФИКАЦИЯ ЛПП По локализации (структурный принцип) – поражение клубочков, канальцев, интерстиция, сосудов. По течению процесса на
- 26. ПОРАЖЕНИЕ ОРГАНОВ КРОВЕТВОРЕНИЯ ЛС могут приводить к угнетению ростков крови. Наиболее серьезными НПР считаются агранулоцитоз, анемия,
- 27. АГРАНУЛОЦИТОЗЫ По патогенетическому механизму выделяют агранулоцитозы иммуноаллергического и токсического действия. При иммуноаллергическом типе, ЛС или его
- 28. ГРУППЫ ЛС, НАИБОЛЕЕ ЧАСТО ВЫЗЫВАЮЩИЕ АГРАНУЛОЦИТОЗ
- 29. ЛЕКАРСТВЕННАЯ ЛИХОРАДКА ЛЛ – аномальное, патологическое явление, фебрильная реакция, по времени совпадающая с применением ЛС при
- 31. Скачать презентацию






















 Тромбоэмболия легочной артерий. Классификация и постановка диагноза
Тромбоэмболия легочной артерий. Классификация и постановка диагноза Репродуктивные органы
Репродуктивные органы Организация первой помощи при занятиях спортом
Организация первой помощи при занятиях спортом Вирусные диареи
Вирусные диареи Симптомы и синдромы при заболеваниях желудка. Хронический гастрит, язва желудка и 12-перстной кишки
Симптомы и синдромы при заболеваниях желудка. Хронический гастрит, язва желудка и 12-перстной кишки Когнитивные расстройства.Реабилитация
Когнитивные расстройства.Реабилитация ОСНОВЫ ЛОГОПЕДИИ база
ОСНОВЫ ЛОГОПЕДИИ база Способы иммобилизации и переноски пострадавшего
Способы иммобилизации и переноски пострадавшего Онкогенез, этапы канцерогенеза. Антиканцерогенные механизмы
Онкогенез, этапы канцерогенеза. Антиканцерогенные механизмы Термическая травма. Ожоги
Термическая травма. Ожоги Ящур
Ящур Сахарный диабет кошек
Сахарный диабет кошек Патофизиология ФАП
Патофизиология ФАП КУРСОР. Конференция для обмена научными данными и клиническим опытом
КУРСОР. Конференция для обмена научными данными и клиническим опытом Оптическая нейропатия Лебера
Оптическая нейропатия Лебера Экспресс-тестирование совместимости крови донора и реципиента
Экспресс-тестирование совместимости крови донора и реципиента Роль альфафетопротеина и УЗИскрининга в постановке диагноза в гастроэнтерологии. Методы диагностики и лечения
Роль альфафетопротеина и УЗИскрининга в постановке диагноза в гастроэнтерологии. Методы диагностики и лечения Узлы в хирургии
Узлы в хирургии Микробиологическая диагностика коклюша и паракоклюша
Микробиологическая диагностика коклюша и паракоклюша Спирты. Алкоголь и потомство
Спирты. Алкоголь и потомство Индивидуальная и клубная работа с получателями услуг
Индивидуальная и клубная работа с получателями услуг Медицинская аптечка первой помощи
Медицинская аптечка первой помощи Фармация – дорога в жизнь
Фармация – дорога в жизнь Анатомия и МР-семиотика структур коленного сустава
Анатомия и МР-семиотика структур коленного сустава Правда о биосимилярах
Правда о биосимилярах Применение имплантируемых регистраторов ритма сердца у больных с синкопальными состояниями неясной этиологии
Применение имплантируемых регистраторов ритма сердца у больных с синкопальными состояниями неясной этиологии Гипонатриемия физической нагрузки
Гипонатриемия физической нагрузки Хельсинкская декларация
Хельсинкская декларация