Содержание
- 2. Определить частоту поражение лимфатических коллекторов в зависимости от локализации, распространенности, гистологического строения опухоли и стадии заболевания
- 3. 78 больных с диагнозом «рак желудка» за 2010 - 2018 г.г. МУЖЧИНЫ – 78,5% ЖЕНЩИНЫ –
- 4. ФОРМЫ И СТАДИИ ЗАБОЛЕВАНИЯ Узловые формы – 65 (83,3%) Диффузно-инфильтративные формы – 13 (17,7%) T2 N0
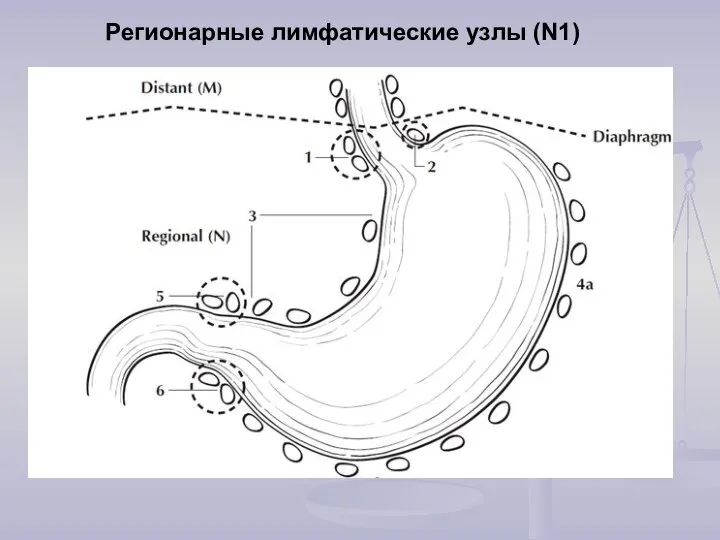
- 5. Регионарные лимфатические узлы (N1)
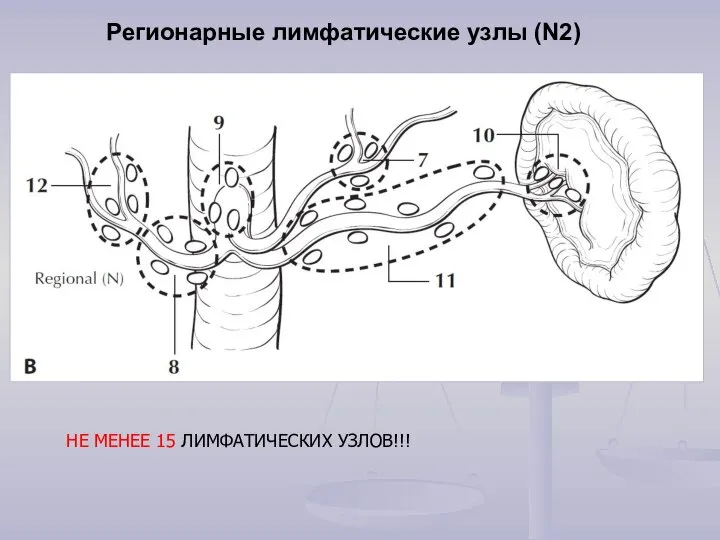
- 6. Регионарные лимфатические узлы (N2) НЕ МЕНЕЕ 15 ЛИМФАТИЧЕСКИХ УЗЛОВ!!!
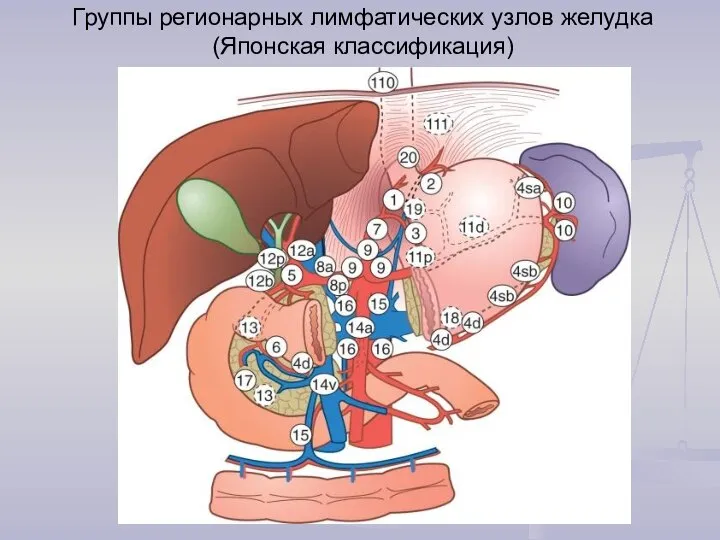
- 7. Группы регионарных лимфатических узлов желудка (Японская классификация)
- 8. Метастазирование в лимфатические узлы при кардиальной (кардио-эзофагеальной) локализации опухоли (8) Параэзофагеальные – 8 Чревного ствола –
- 9. Метастазирование в лимфатические узлы при медиагастральной локализации опухоли (17) Параэзофагеальные – 17 Чревного ствола – 17
- 10. Метастазирование в лимфатические узлы при пилоро-антральной локализации опухоли (48 из 53 случаев) Параэзофагеальные – 2 Чревного
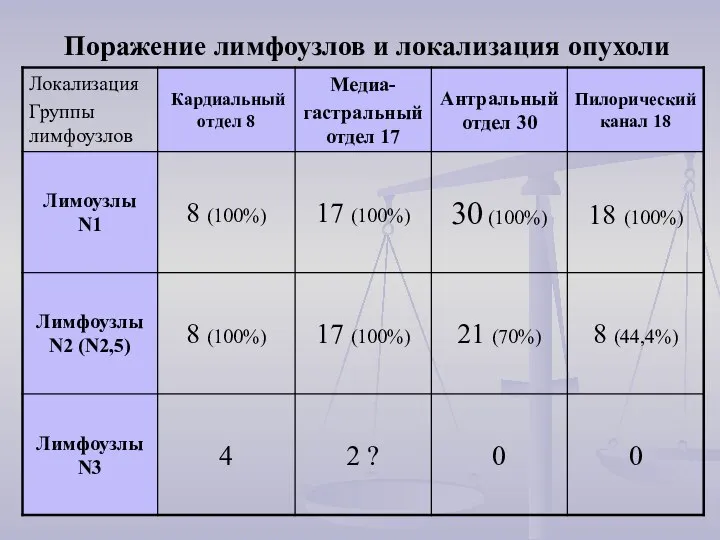
- 11. Поражение лимфоузлов и локализация опухоли
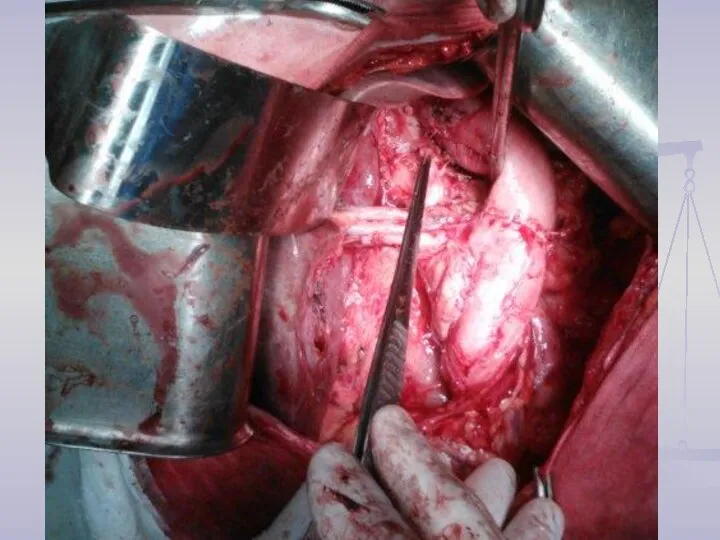
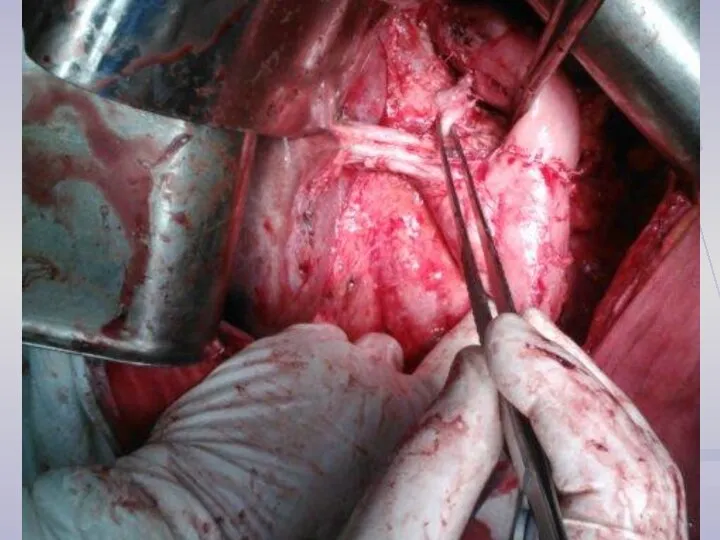
- 12. ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА Дистальная субтотальная резекция желудка - 53 с лимфодиссекцией D-2,5 - 46 с лимфодиссекцией D-3
- 13. Повторно оперированные - 4 Перенесли дистальную резекцию желудка по «Бальфуру» (Balfur)» - 4 MTS-пораженные лимфатические узлы:
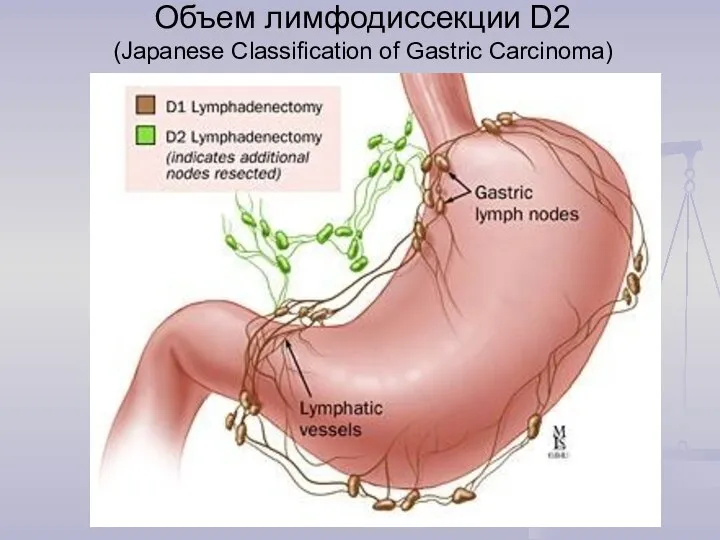
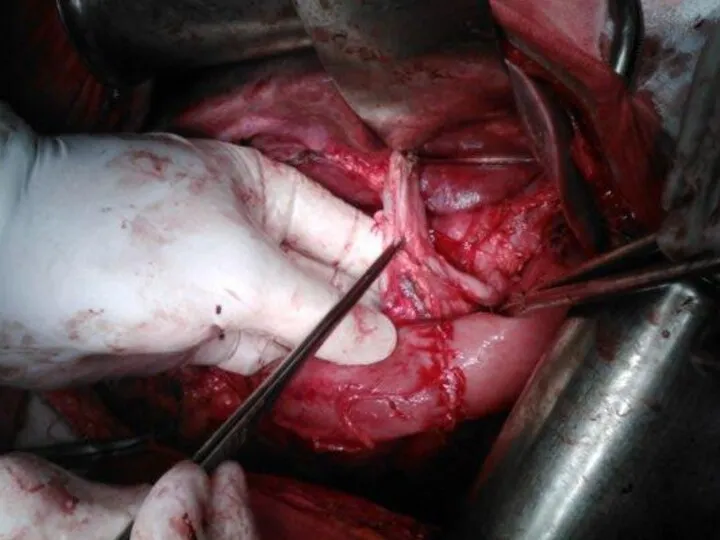
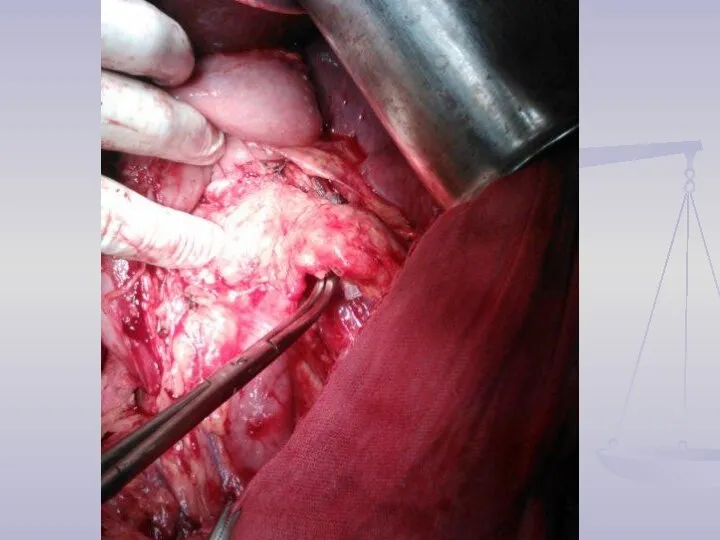
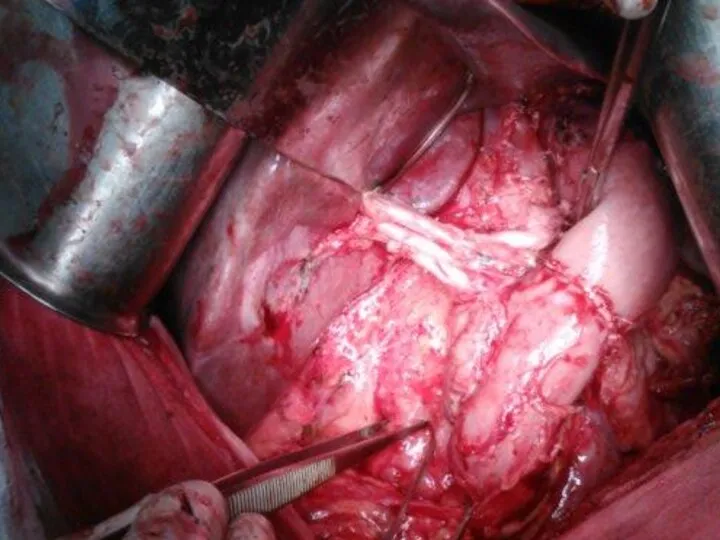
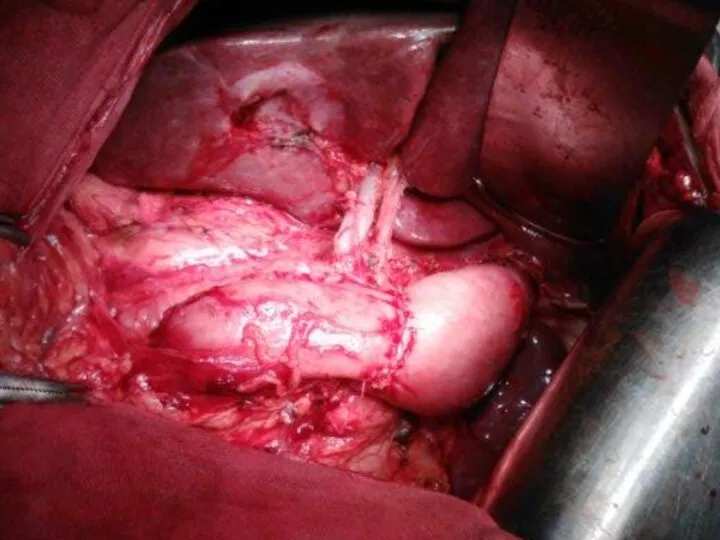
- 14. Объем лимфодиссекции D2 (Japanese Classification of Gastric Carcinoma)
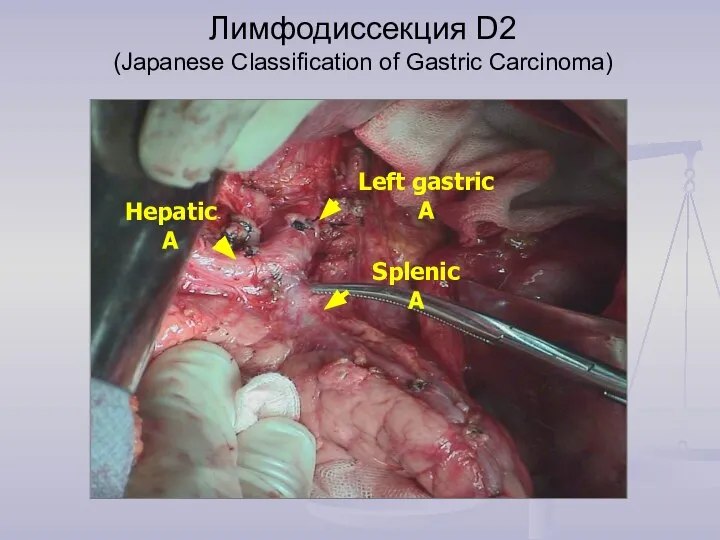
- 15. Лимфодиссекция D2 (Japanese Classification of Gastric Carcinoma)
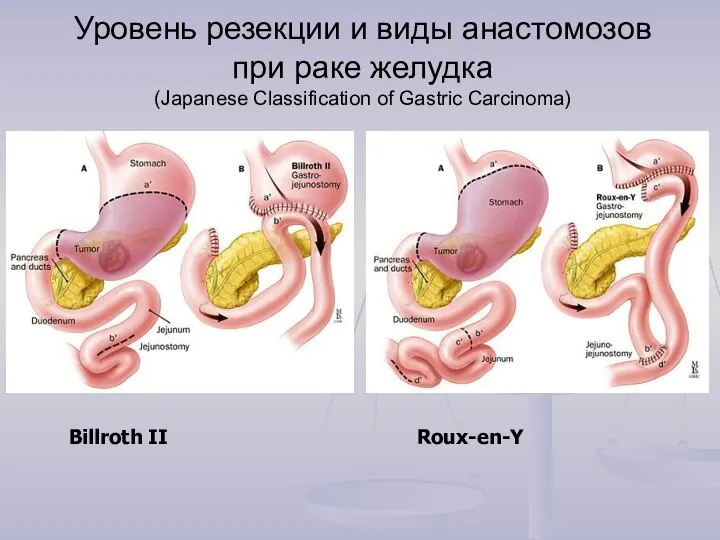
- 26. Уровень резекции и виды анастомозов при раке желудка (Japanese Classification of Gastric Carcinoma) Roux-en-Y Billroth II
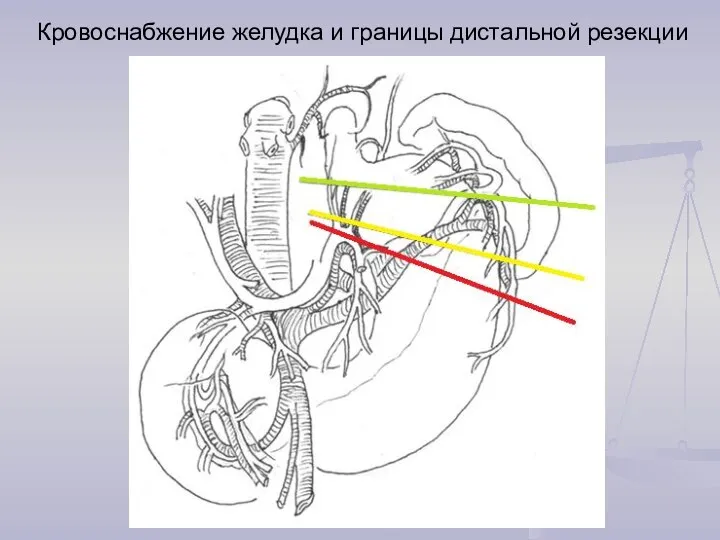
- 27. Кровоснабжение желудка и границы дистальной резекции
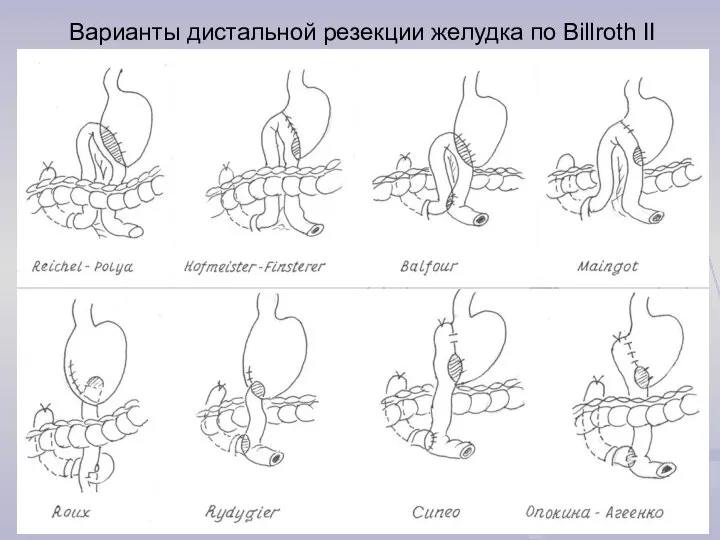
- 28. Варианты дистальной резекции желудка по Billroth II
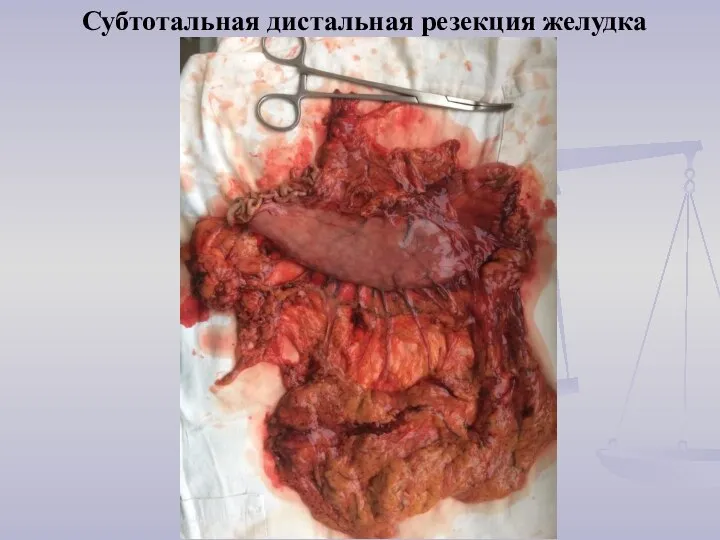
- 29. Субтотальная дистальная резекция желудка
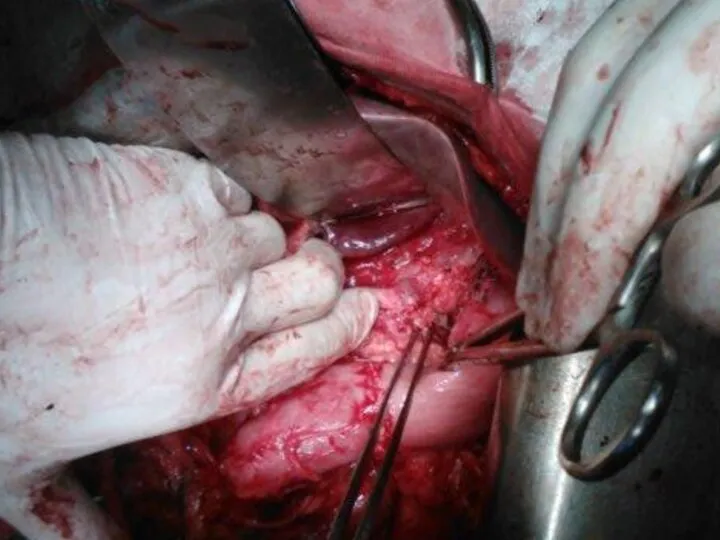
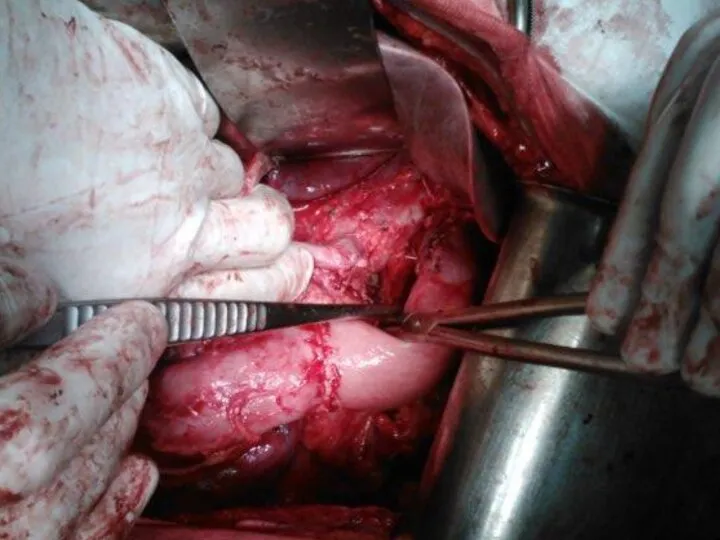
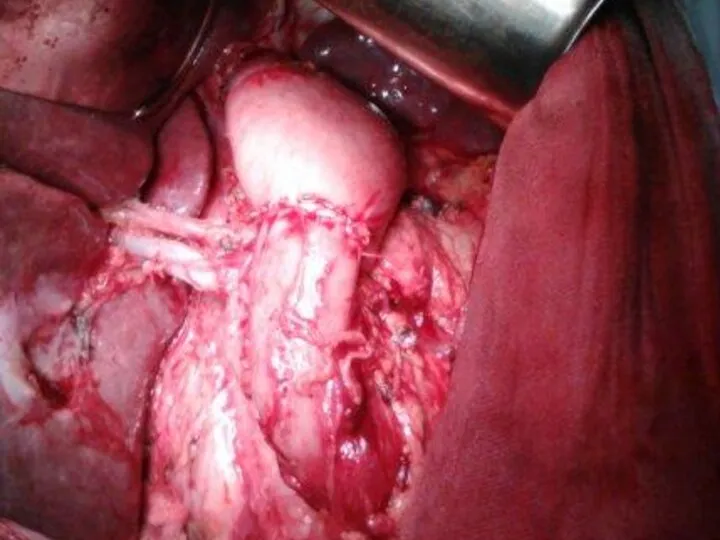
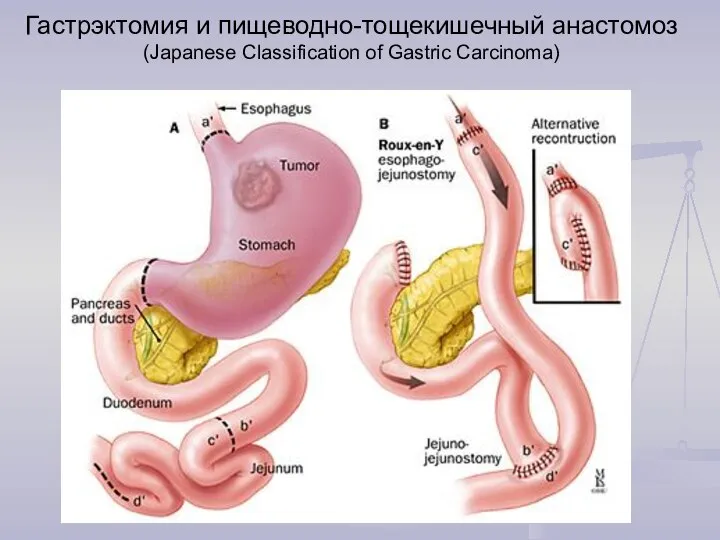
- 31. Гастрэктомия и пищеводно-тощекишечный анастомоз (Japanese Classification of Gastric Carcinoma)
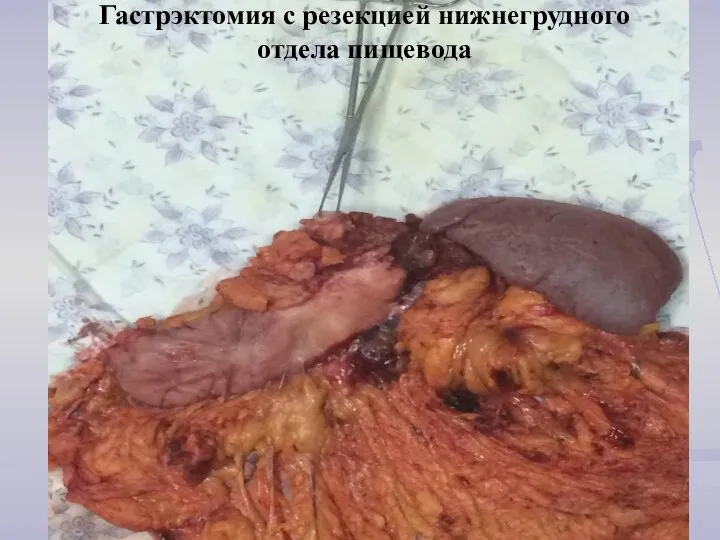
- 32. Гастрэктомия с резекцией нижнегрудного отдела пищевода
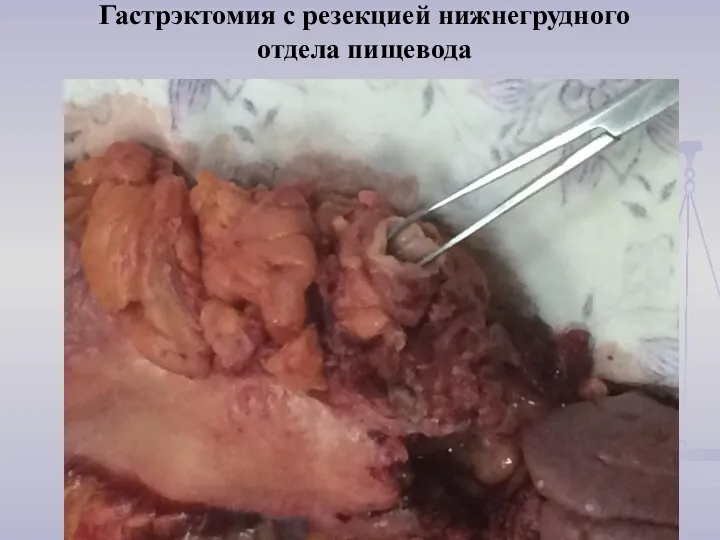
- 33. Гастрэктомия с резекцией нижнегрудного отдела пищевода
- 34. Продолжительность лимфодиссекции D 2,5 – 90 мин. (от 65 до 115 мин.) Продолжительность лимфодиссекции D 3
- 35. Длительность лимфореи в раннем послеоперационном периоде - 8-23 суток Раневые осложнения – 0 Перитонеальные осложнения –
- 36. Отдаленные результаты оперативных вмешательств по поводу рака желудка с лимфодиссекцией отдаленный период свыше 3 лет прослежен
- 37. Выводы Зависимости между типом гистологического строения и уровнем метастазирования в регионарные лимфоузлы не выявлено. Пилорические, парапанкреатические
- 39. Скачать презентацию












 Пищевые инфекционные заболевания
Пищевые инфекционные заболевания Безопасная беременность
Безопасная беременность Сестринские технологии в профилактической медицине
Сестринские технологии в профилактической медицине Альбинизм
Альбинизм Боль. Наркотические анальгетики
Боль. Наркотические анальгетики Адамның тұқым қуалайтын ауруларының электрондық мәліметтер базы
Адамның тұқым қуалайтын ауруларының электрондық мәліметтер базы Типы конституции, типы телосложения человека. Тест на определение типа фигуры
Типы конституции, типы телосложения человека. Тест на определение типа фигуры Нерациональное питание и его влияние на развитие различной патологии в раннем возрасте
Нерациональное питание и его влияние на развитие различной патологии в раннем возрасте Маме о главном. Рак молочной железы (РМЖ)
Маме о главном. Рак молочной железы (РМЖ) Голосовые решения для медицинских организаций, iVoice
Голосовые решения для медицинских организаций, iVoice Классификация ран и их осложнения
Классификация ран и их осложнения Запоминалка для черепных нервов. Вегетативная НС. Методы исследования НС
Запоминалка для черепных нервов. Вегетативная НС. Методы исследования НС Дивертикулы пищевода, инородные тела пищевода, разрывы пищевода
Дивертикулы пищевода, инородные тела пищевода, разрывы пищевода Множественная миелома
Множественная миелома Кафедра общей и клинической фармакологии ОГМУ
Кафедра общей и клинической фармакологии ОГМУ Лечение экзо- и эндоцервицитов, ассоциированных с неспецифической микстинфекцией нижнего отдела гениталий у женщин
Лечение экзо- и эндоцервицитов, ассоциированных с неспецифической микстинфекцией нижнего отдела гениталий у женщин Увеиты при склеродермии
Увеиты при склеродермии COVID-инфекция и глаз
COVID-инфекция и глаз Жаркая погода. Факторы риска. Правила поведения
Жаркая погода. Факторы риска. Правила поведения Хирургический инструментарий
Хирургический инструментарий Оценка качества жизни при выполнении различных видов операции экстракции катаракты с имплантацией интраокулярных линз
Оценка качества жизни при выполнении различных видов операции экстракции катаракты с имплантацией интраокулярных линз Сифилис
Сифилис Состояние здоровья современных подростков и пути их оздоровления
Состояние здоровья современных подростков и пути их оздоровления Вакцинация против COVID-19, Пермский край
Вакцинация против COVID-19, Пермский край Проведение профилактических мероприятий. Профилактика язвенной болезни с учетом факторов риска развития болезни
Проведение профилактических мероприятий. Профилактика язвенной болезни с учетом факторов риска развития болезни Профилактика covid-19
Профилактика covid-19 Разгрузочный день
Разгрузочный день Работа медработника оказывающего психологическую помощь близким и родственникам пациента
Работа медработника оказывающего психологическую помощь близким и родственникам пациента