Содержание
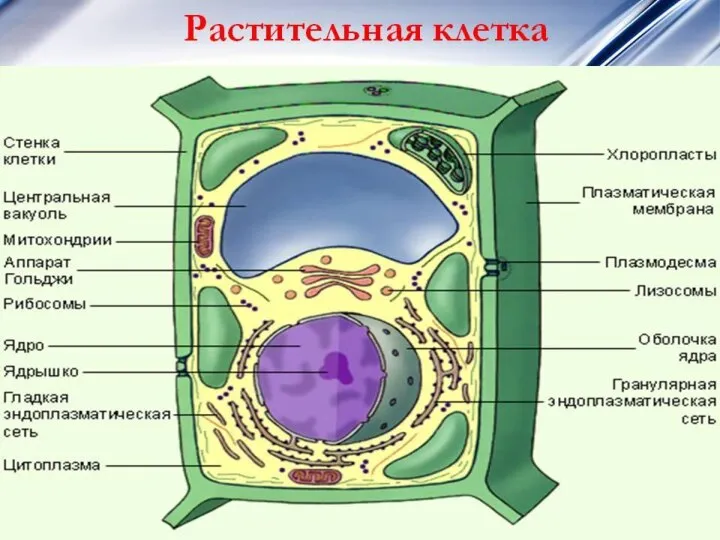
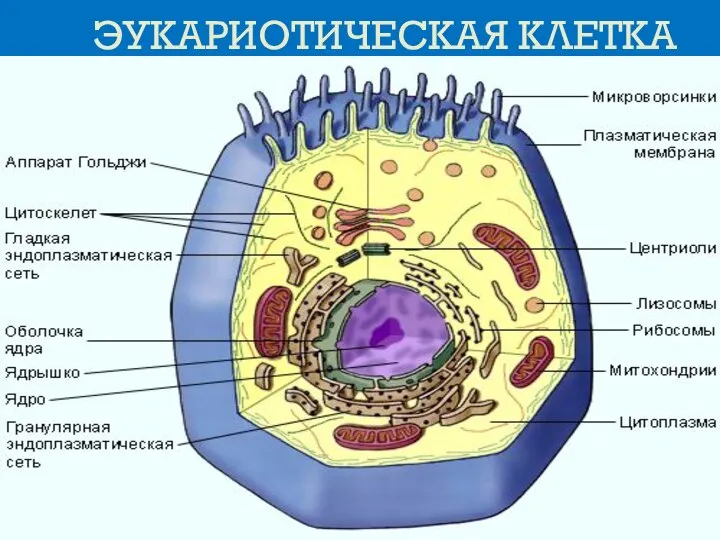
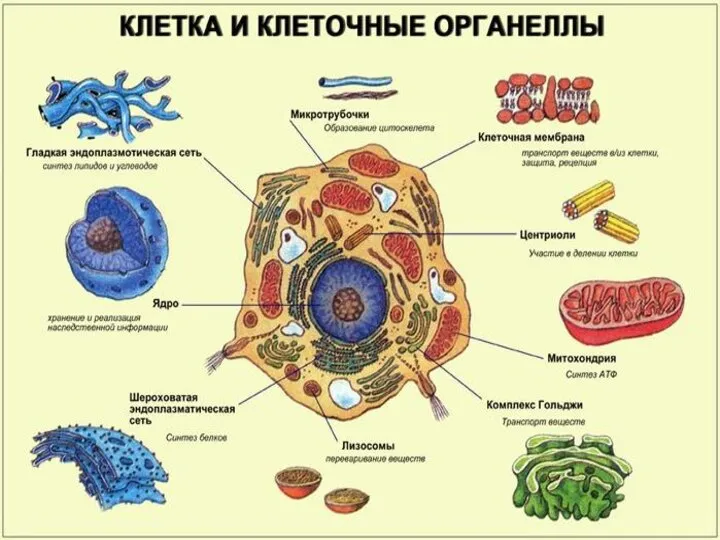
- 3. ЭУКАРИОТИЧЕСКАЯ КЛЕТКА
- 5. Лизосомные болезни накопления Концепция лизосомных болезней накопления сложилась в результате изучения гликогеноза II типа (Помпе). Факт
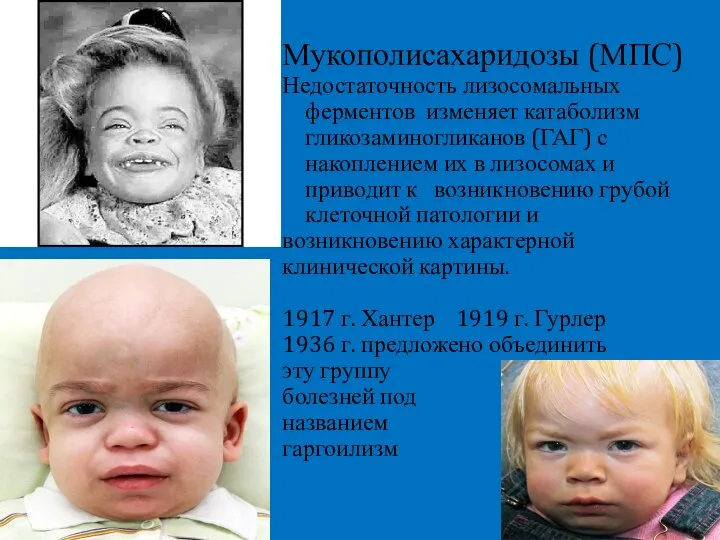
- 6. Мукополисахаридозы (МПС) Недостаточность лизосомальных ферментов изменяет катаболизм гликозаминогликанов (ГАГ) с накоплением их в лизосомах и приводит
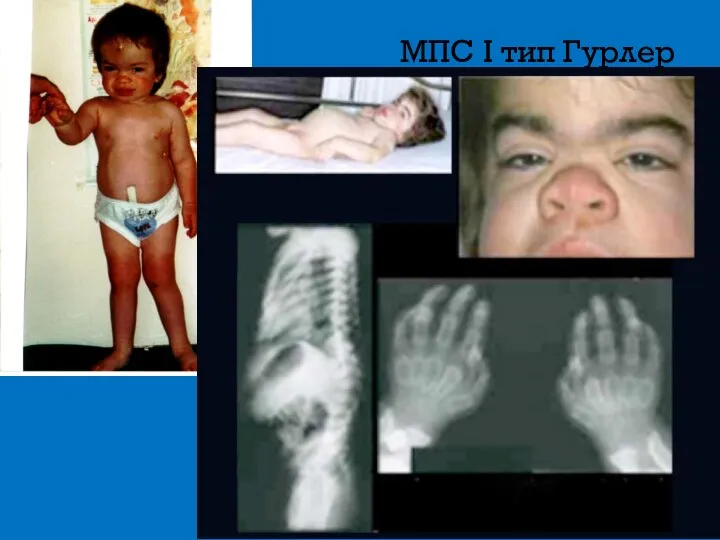
- 7. Мукополисахаридоз 1 тип синдром Гурлер Выраженная умственная отсталость Черепно-лицевые дизморфии (грубые черты лица) Помутнение роговицы Гепатоспленомегалия
- 8. МПС I тип Гурлер
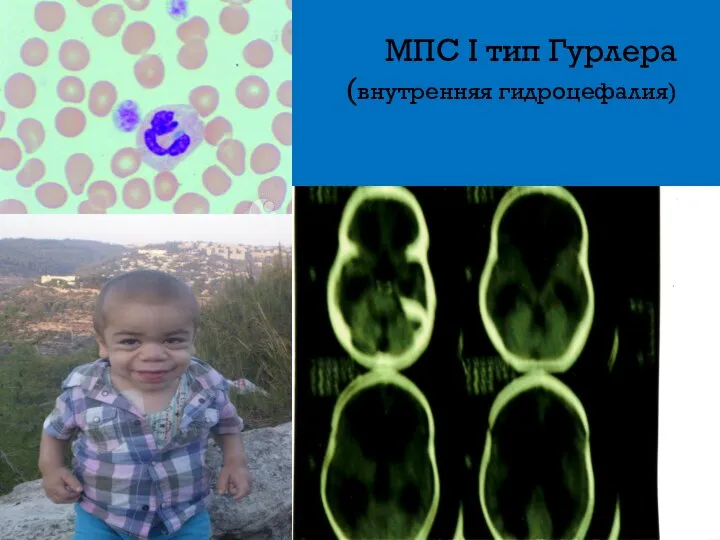
- 9. МПС I тип Гурлера (внутренняя гидроцефалия)
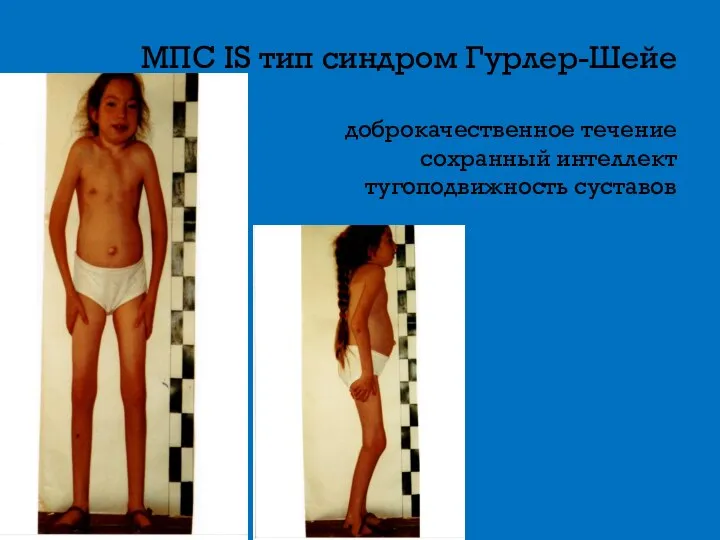
- 10. МПС IS тип синдром Гурлер-Шейе доброкачественное течение сохранный интеллект тугоподвижность суставов
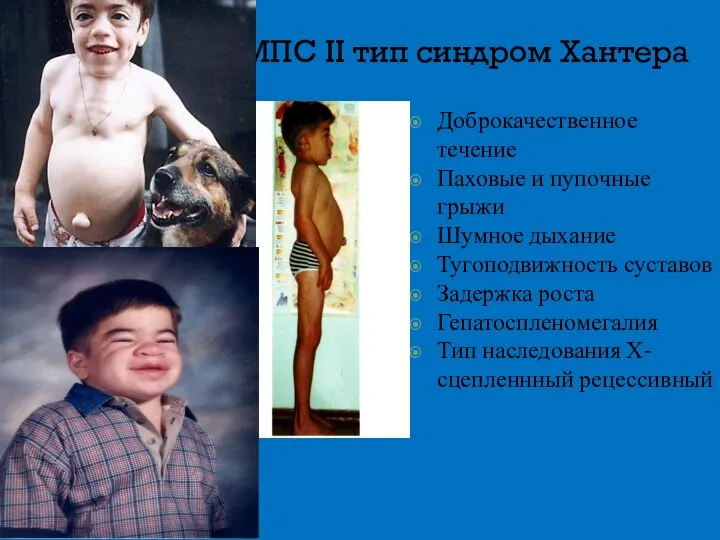
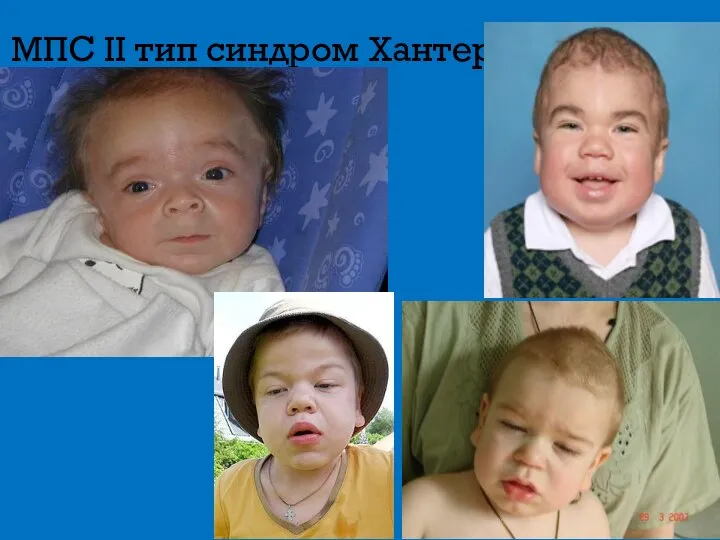
- 11. МПС II тип синдром Хантера Доброкачественное течение Паховые и пупочные грыжи Шумное дыхание Тугоподвижность суставов Задержка
- 12. МПС II тип синдром Хантера
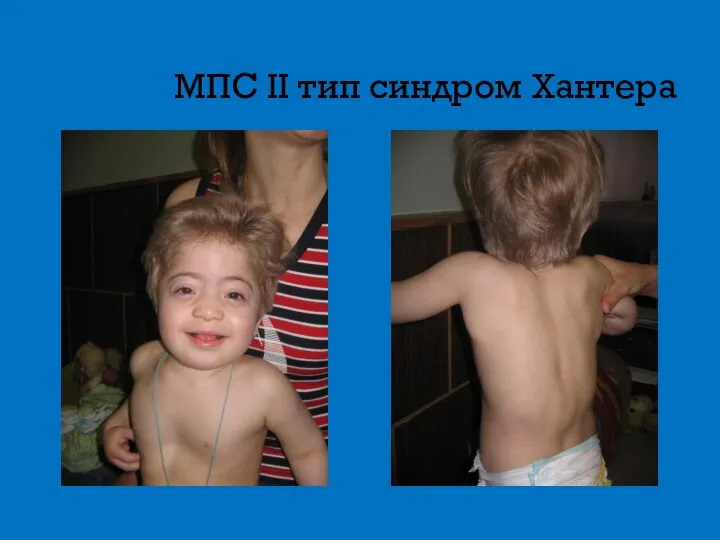
- 13. МПС II тип синдром Хантера
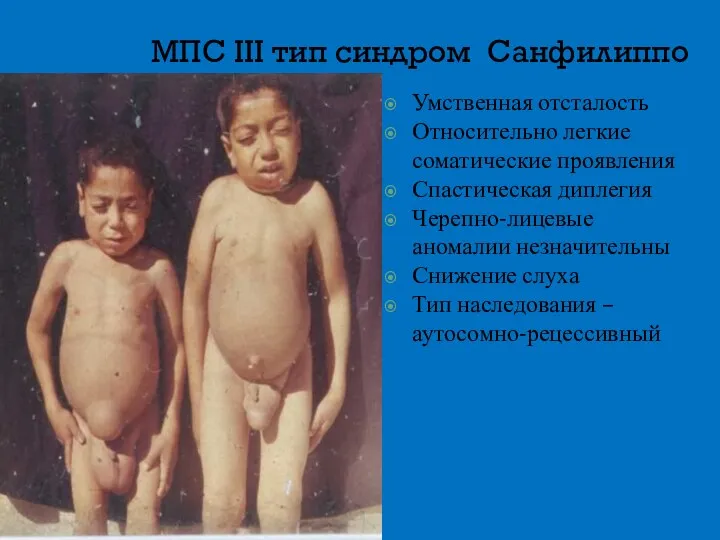
- 14. МПС III тип синдром Санфилиппо Умственная отсталость Относительно легкие соматические проявления Спастическая диплегия Черепно-лицевые аномалии незначительны
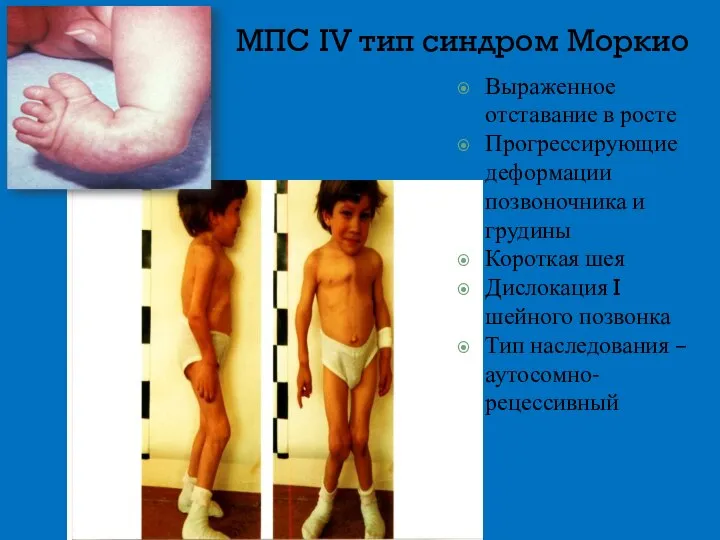
- 15. МПС IV тип синдром Моркио Выраженное отставание в росте Прогрессирующие деформации позвоночника и грудины Короткая шея
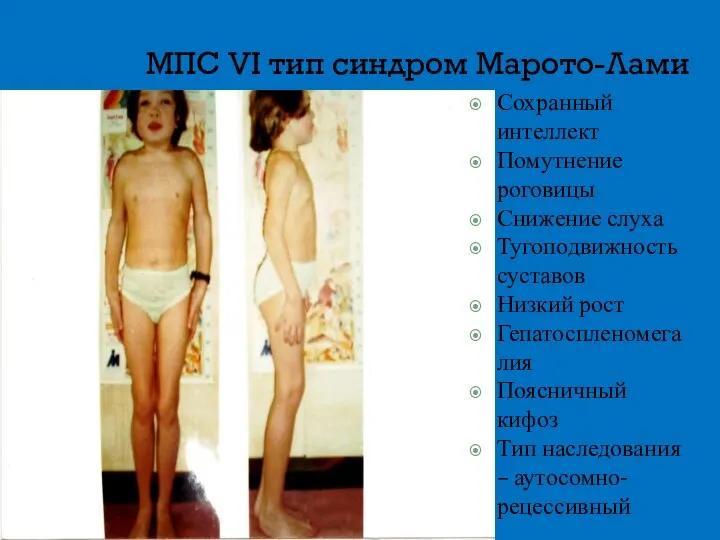
- 16. МПС VI тип синдром Марото-Лами Сохранный интеллект Помутнение роговицы Снижение слуха Тугоподвижность суставов Низкий рост Гепатоспленомегалия
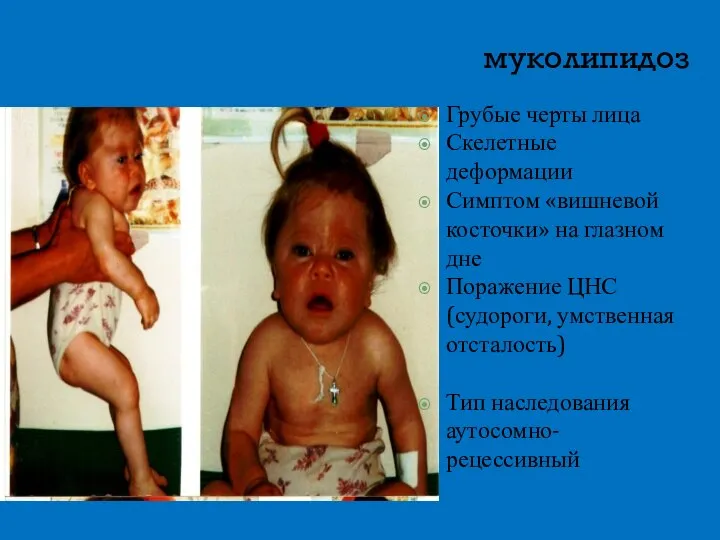
- 17. муколипидоз Грубые черты лица Скелетные деформации Симптом «вишневой косточки» на глазном дне Поражение ЦНС (судороги, умственная
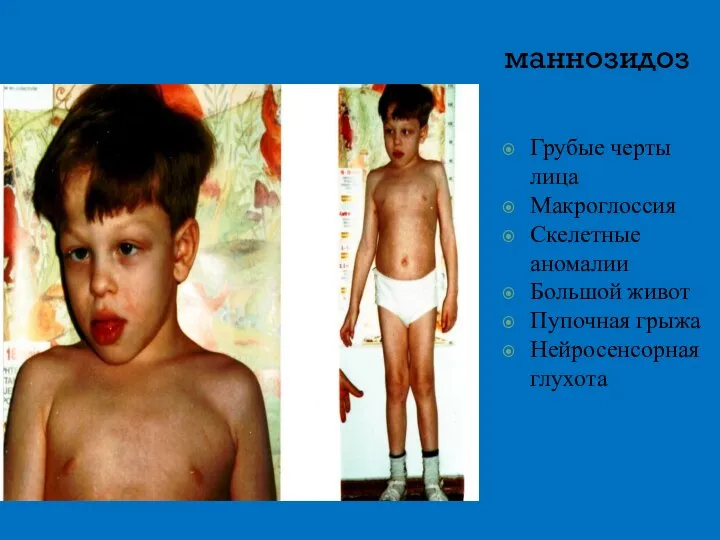
- 18. маннозидоз Грубые черты лица Макроглоссия Скелетные аномалии Большой живот Пупочная грыжа Нейросенсорная глухота
- 19. Болезнь Помпе Впервые описана в 1932г голландским патологом J.C. Pompe Недостаточность фермента кислой α-глюкозидазы (GAA) Более
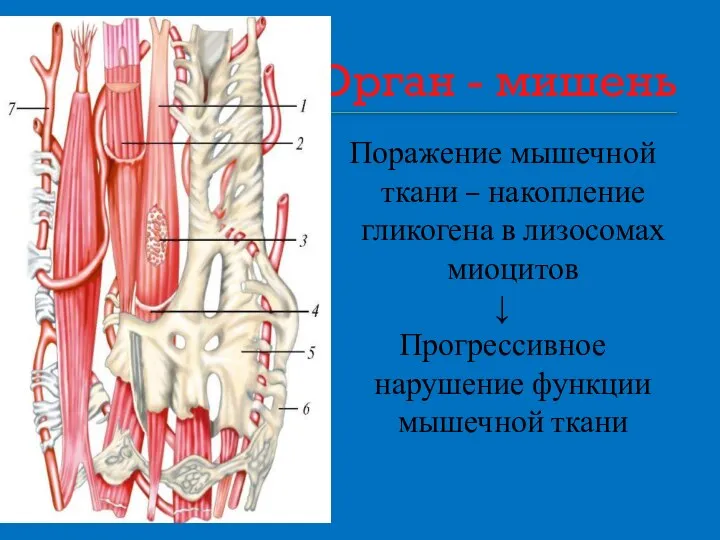
- 20. Орган - мишень Поражение мышечной ткани – накопление гликогена в лизосомах миоцитов ↓ Прогрессивное нарушение функции
- 21. Клиническая картина Форма с ранним началом (младенческая) 1:138 000 начало до 12мес Быстрое прогрессирование 2 подтипа:
- 22. Клиническая картина Форма с поздним началом 1:57 000 Манифестация после 12мес Медленное прогрессирование Миопатия Вариабельность симптомов
- 23. Мышечная система Инфантильная форма Прогрессирующая мышечная слабость, тяжелая гипотония, нарушение двигательной активности, задержка моторного развития, миопатическое
- 24. Дыхательная и сердечно-сосудистая системы Прогрессирующая дыхательная недостаточность Частые ОРВИ / аспирационные пневмонии Прогрессирующая кардиомиопатия Кардиомегалия Сердечная
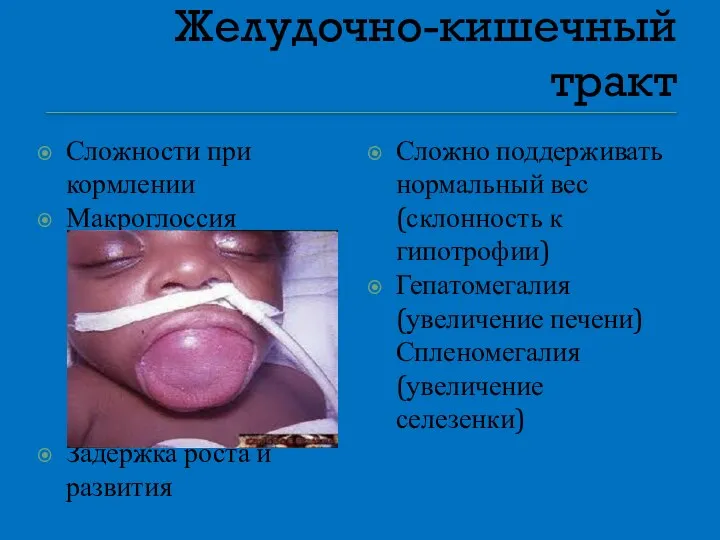
- 25. Желудочно-кишечный тракт Сложности при кормлении Макроглоссия Задержка роста и развития Сложно поддерживать нормальный вес (склонность к
- 26. Диагностика Осмотр Пальпация мышц Упражнения на движения ЭМГ Биопсия мышц Определение активности фермента в фибробластах кожи,
- 28. Лечение С начала 2006г появился препарат для фермент заместительной терапии – Миозим (Альглюкозидаза альфа) Производитель:Genzyme Europe
- 29. Результаты лечения После 3-х инфузий возможность самостоятельного дыхания (перевод с ИВЛ) Аппарат ИВЛ может использоваться как
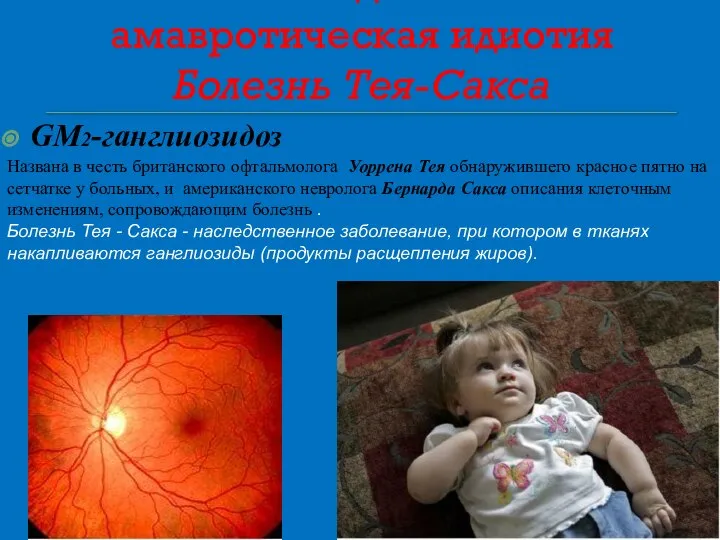
- 30. Ранняя детская амавротическая идиотия Болезнь Тея-Сакса GM2-ганглиозидоз Названа в честь британского офтальмолога Уоррена Тея обнаружившего красное
- 31. Warren Tay (1843—1927) Bernard Sachs (1858—1944) Болезнь распространена в еврейских семьях Восточной Европы. В очень раннем
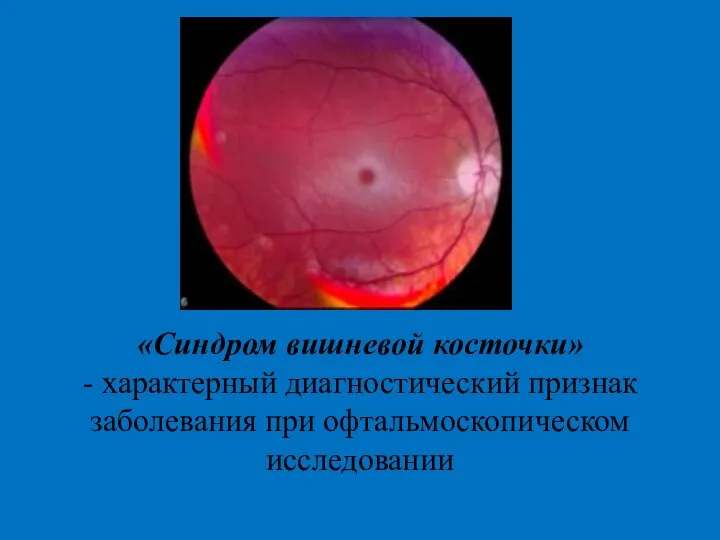
- 32. «Синдром вишневой косточки» - характерный диагностический признак заболевания при офтальмоскопическом исследовании
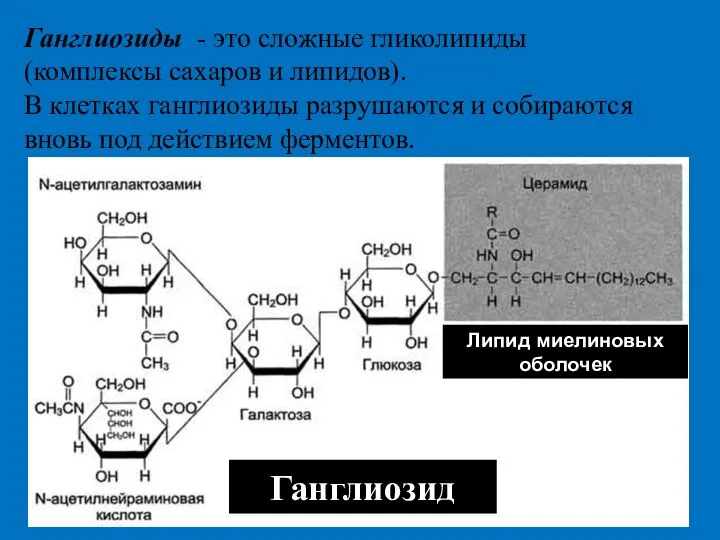
- 33. Ганглиозиды - это сложные гликолипиды (комплексы сахаров и липидов). В клетках ганглиозиды разрушаются и собираются вновь
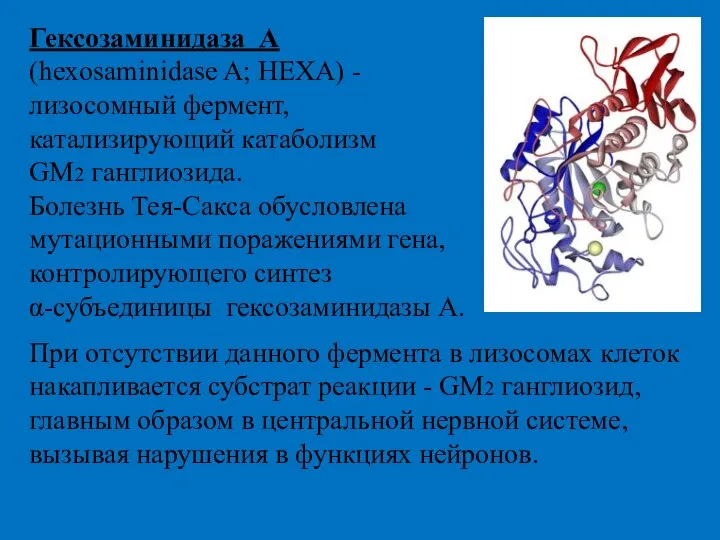
- 34. Гексозаминидаза А (hexosaminidase A; HEXA) - лизосомный фермент, катализирующий катаболизм GM2 ганглиозида. Болезнь Тея-Сакса обусловлена мутационными
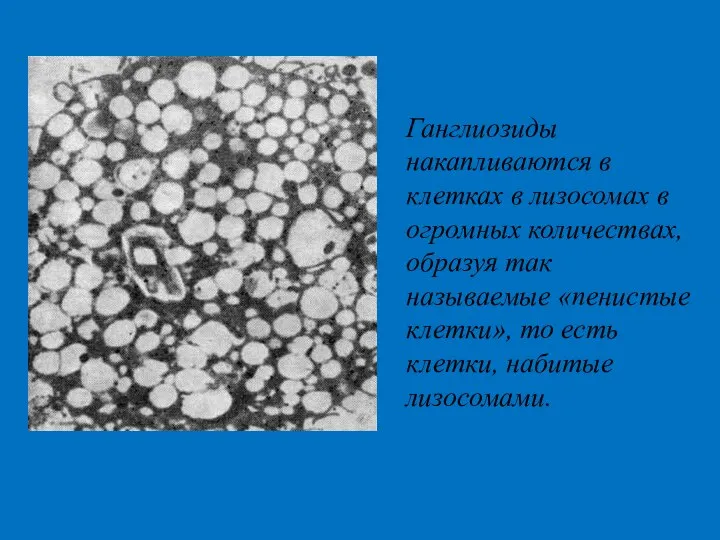
- 35. Ганглиозиды накапливаются в клетках в лизосомах в огромных количествах, образуя так называемые «пенистые клетки», то есть
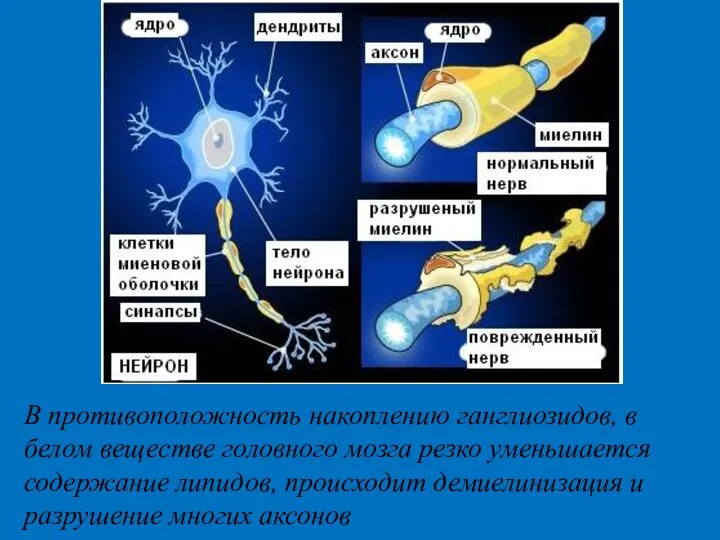
- 36. В противоположность накоплению ганглиозидов, в белом веществе головного мозга резко уменьшается содержание липидов, происходит демиелинизация и
- 37. Дети с болезнью Тея-Сакса
- 38. Частота встречаемости заболевания в среднем 1 случай на 250 000 – 500 000 человек, Среди некоторых
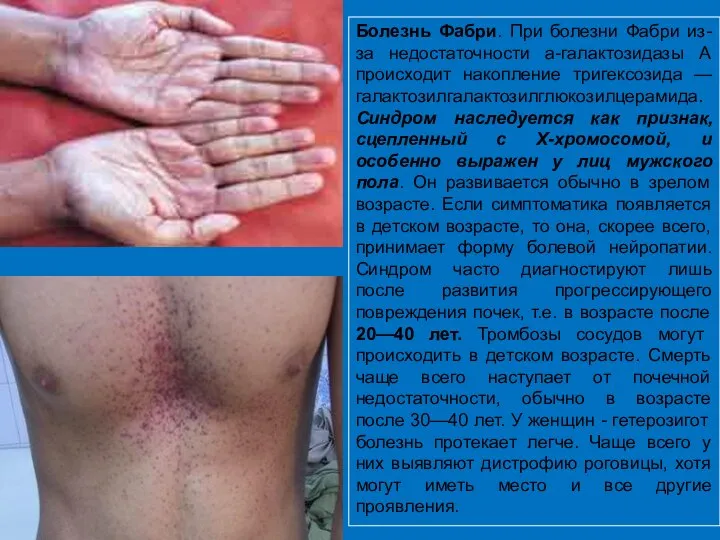
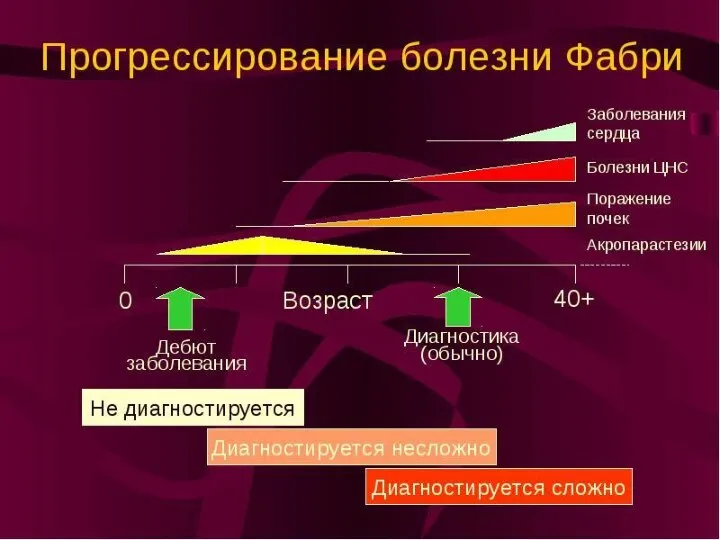
- 39. Болезнь Фабри. При болезни Фабри из-за недостаточности а-галактозидазы А происходит накопление тригексозида — галактозилгалактозилглюкозилцерамида. Синдром наследуется
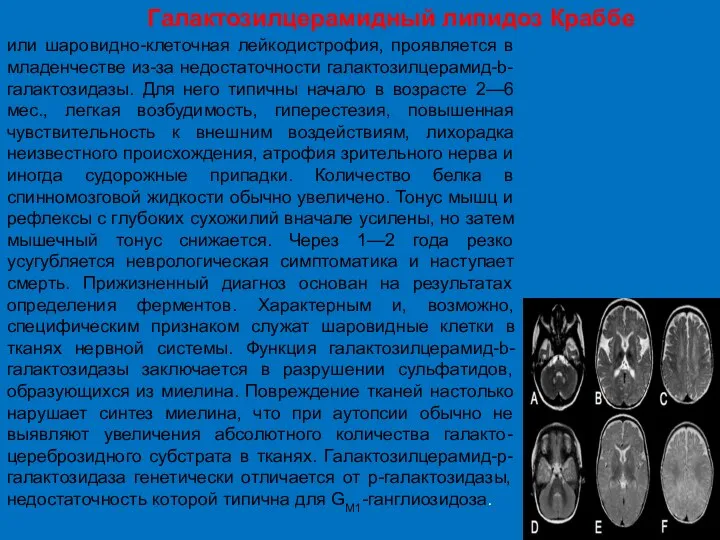
- 41. Галактозилцерамидный липидоз Краббе или шаровидно-клеточная лейкодистрофия, проявляется в младенчестве из-за недостаточности галактозилцерамид-b-галактозидазы. Для него типичны начало
- 42. Митохондриальные заболевания
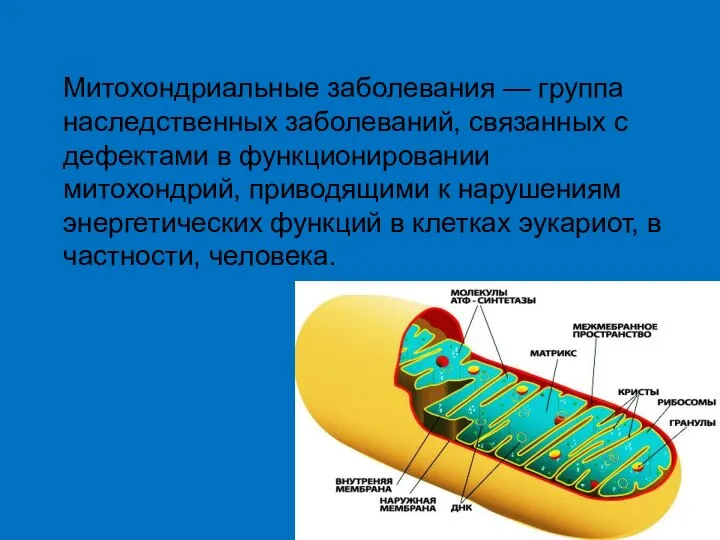
- 43. Митохондриальные заболевания — группа наследственных заболеваний, связанных с дефектами в функционировании митохондрий, приводящими к нарушениям энергетических
- 44. Можно выделить две группы митохондриальных заболеваний: • Ярко выраженные наследственные синдромы, обусловленные мутациями генов, ответственных за
- 45. Наследование митохондриальных болезней Митохондрии наследуются иначе, чем ядерные гены. Ядерные гены в каждой соматической клетке обычно
- 46. Типы заболеваний Помимо относительно распространённой митохондриальной миопатии, встречаются: митохондриальный сахарный диабет, сопровождающийся глухотой (DAD, MIDD, синдром
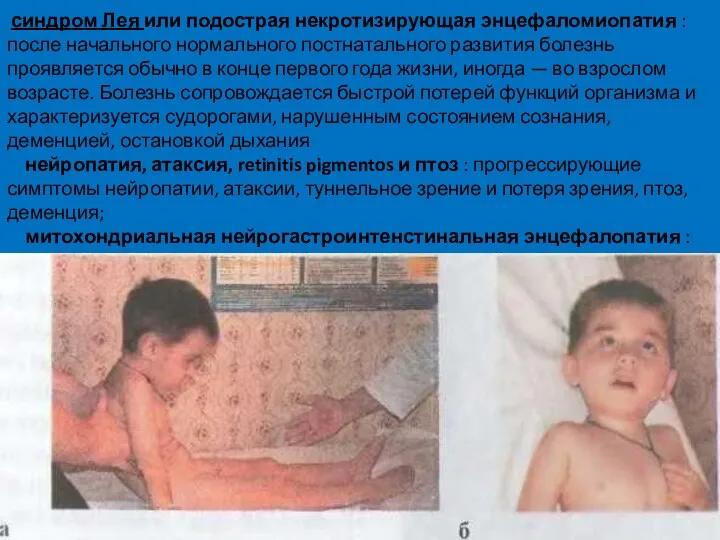
- 47. синдром Лея или подострая некротизирующая энцефаломиопатия : после начального нормального постнатального развития болезнь проявляется обычно в
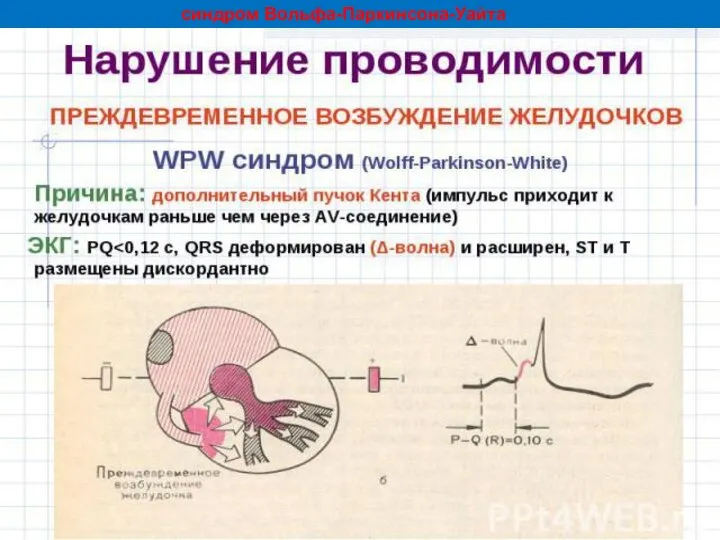
- 48. синдром Вольфа-Паркинсона-Уайта
- 49. Синдром Вольфа-Паркинсона-Уайта — наиболее частый синдром преждевременного возбуждения желудочков (его наблюдают у 0,1 — 0,3 %
- 50. Лечение Существует несколько способов лечения синдрома WPW: Антиаритмическая терапия — при постоянном приеме медикаментозных препаратов. Важно:
- 52. Скачать презентацию



















 Сердечно-сосудистая система
Сердечно-сосудистая система Отравление парацетамолом
Отравление парацетамолом Кариес. Кариесогенные факторы в полости рта. Способы их выявления и устранения. Зубные отложения и методы их выявления
Кариес. Кариесогенные факторы в полости рта. Способы их выявления и устранения. Зубные отложения и методы их выявления Первая помощь при получении солнечных ожогов, солнечных и тепловых ударов
Первая помощь при получении солнечных ожогов, солнечных и тепловых ударов Портфолио по учебной практике
Портфолио по учебной практике Болезнь Пфаундлера — Гурлер, гаргоилизм
Болезнь Пфаундлера — Гурлер, гаргоилизм Опиоидные аналгетики
Опиоидные аналгетики Женская половая система
Женская половая система Сознание больного
Сознание больного Вывих надколенника
Вывих надколенника Тропические болезни - новая медико-биологическая проблема сибирского региона
Тропические болезни - новая медико-биологическая проблема сибирского региона Аденоиды
Аденоиды Как танец влияет на здоровье человека
Как танец влияет на здоровье человека Синдром обструктивного апноэ сна (СОАС)
Синдром обструктивного апноэ сна (СОАС) Анатомо-физиологические особенности строения полости рта в возрастном аспекте
Анатомо-физиологические особенности строения полости рта в возрастном аспекте Нәрестелерде туа пайда болған бауыр патологиясы
Нәрестелерде туа пайда болған бауыр патологиясы Заболевания желчевыводящей системы и поджелудочной железы
Заболевания желчевыводящей системы и поджелудочной железы Патология репродуктивной системы у собак
Патология репродуктивной системы у собак юперио сент 1
юперио сент 1 Привлечение медицинских работников. Мурманская область
Привлечение медицинских работников. Мурманская область АнтиХрапин
АнтиХрапин Синдром Лериша
Синдром Лериша UCSC Genome Browser
UCSC Genome Browser Пневмонии у детей
Пневмонии у детей Гемолитические анемии, обусловленные дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ)
Гемолитические анемии, обусловленные дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) Грыжи пищеводного отверстия диафрагмы
Грыжи пищеводного отверстия диафрагмы Отбор гистологического и цитологического материалов
Отбор гистологического и цитологического материалов Уход за тяжелобольными пациентами
Уход за тяжелобольными пациентами