Слайд 2Порокератоз
Порокератоз Мибелли – наследственный кератоз, характеризуется нарушением ороговения эпидермиса преимущественно в зоне
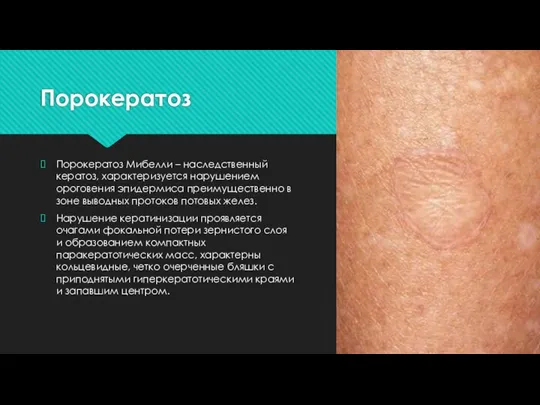
выводных протоков потовых желез.
Нарушение кератинизации проявляется очагами фокальной потери зернистого слоя и образованием компактных паракератотических масс, характерны кольцевидные, четко очерченные бляшки с приподнятыми гиперкератотическими краями и запавшим центром.
Слайд 3Этиология и патогенез
Несмотря на то что порокератоз изучается уже более 100 лет,

его этиология и патогенез до сих пор не выяснены, а данные, полученные в ряде исследований, в которых изучался патогенез порокератоза, весьма противоречивы.
Порокератоз принято считать аутосомно-доминантным заболеванием. Состояние иммунодепрессии, СПИД, ультрафиолетовое облучение могут вызвать или обострить порокератоз. В очагах поражения выявлены дисплазия различной степени выраженности. В культивированных фибробластах обнаружена нестабильность 3 хромосомы, что повышает риск развития кожной неоплазии. В литературе имеется описание семейных случаев.
Слайд 4Классификация Порокератоза
Классический (бляшечный)
Диссеменированный
поверхностный актинический
поверхностный неактинический
эруптивный папулезный зудящий
ретикулярный
Локализованные и атипичные формы
Гигантский
Линейный
Точечный
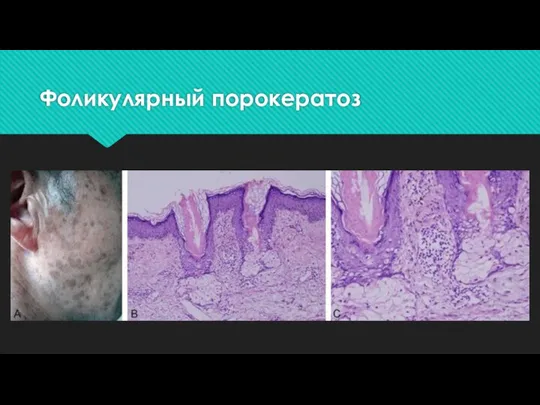
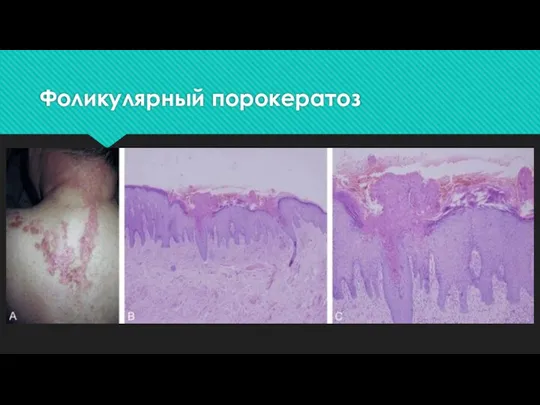
Фолликулярный
Ладонно-подошвенный
Лицевой
Аногенитальный (классический, птихотропный,

пенильно-мошоночный)
Слайд 5Классический порокератоз Мибелли (бляшечный порокератоз)
Появляется в детском возрасте. Локализация чаще на тыле
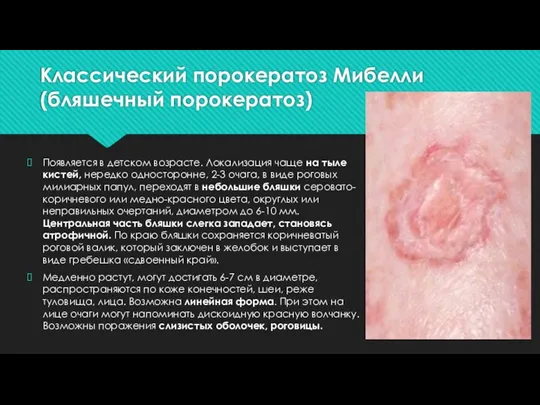
кистей, нередко односторонне, 2-3 очага, в виде роговых милиарных папул, переходят в небольшие бляшки серовато-коричневого или медно-красного цвета, округлых или неправильных очертаний, диаметром до 6-10 мм. Центральная часть бляшки слегка западает, становясь атрофичной. По краю бляшки сохраняется коричневатый роговой валик, который заключен в желобок и выступает в виде гребешка «сдвоенный край».
Медленно растут, могут достигать 6-7 см в диаметре, распространяются по коже конечностей, шеи, реже туловища, лица. Возможна линейная форма. При этом на лице очаги могут напоминать дискоидную красную волчанку. Возможны поражения слизистых оболочек, роговицы.
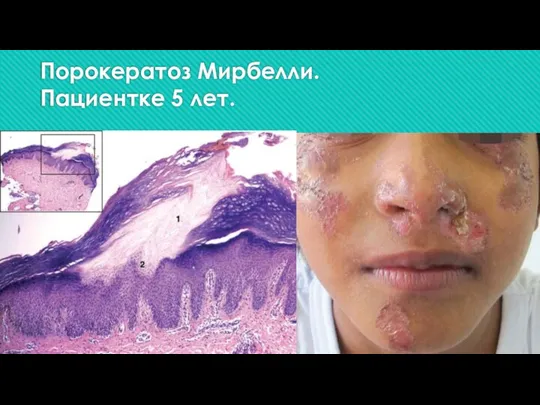
Слайд 6Порокератоз Мирбелли.
Пациентке 5 лет.
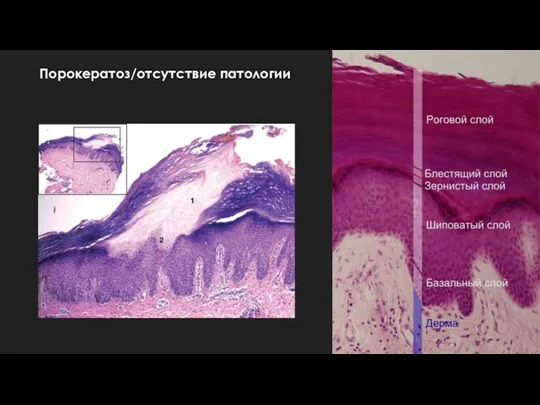
Слайд 7Порокератоз/отсутствие патологии
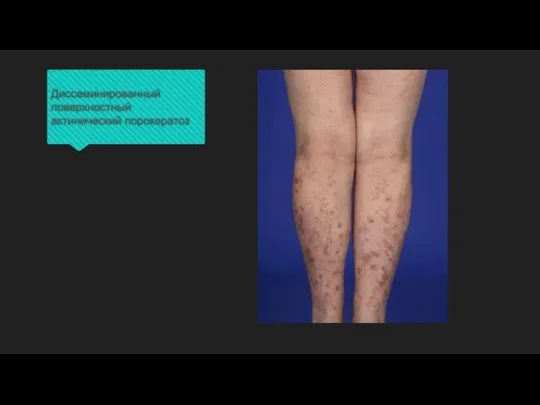
Слайд 8Диссеминированный поверхностный актинический порокератоз
Чаще после 30 лет. Тип наследования аутосомно-доминантный. Выявлена взаимосвязь
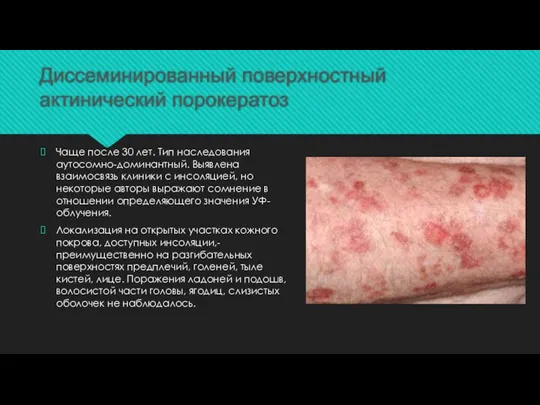
клиники с инсоляцией, но некоторые авторы выражают сомнение в отношении определяющего значения УФ-облучения.
Локализация на открытых участках кожного покрова, доступных инсоляции,- преимущественно на разгибательных поверхностях предплечий, голеней, тыле кистей, лице. Поражения ладоней и подошв, волосистой части головы, ягодиц, слизистых оболочек не наблюдалось.
Слайд 9Диссеминированный поверхностный актинический порокератоз
Высыпания состоят из милиарных роговых папул, постепенно образующих бляшки
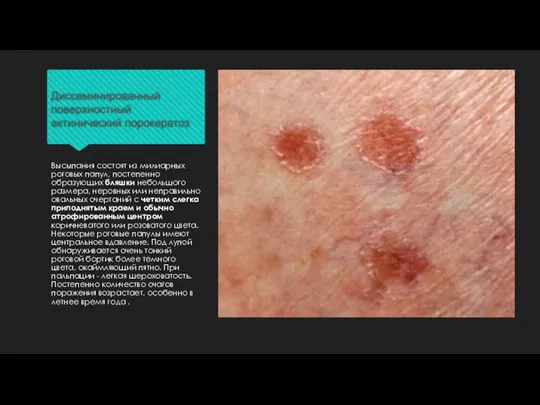
небольшого размера, неровных или неправильно овальных очертаний с четким слегка приподнятым краем и обычно атрофированным центром коричневатого или розоватого цвета. Некоторые роговые папулы имеют центральное вдавление. Под лупой обнаруживается очень тонкий роговой бортик более темного цвета, окаймляющий пятно. При пальпации - легкая шероховатость. Постепенно количество очагов поражения возрастает, особенно в летнее время года .
Слайд 10Диссеминированный поверхностный актинический порокератоз
Слайд 11Линейный порокератоз
Проявляется с рождения или в детстве. Отличается линейным расположением высыпаний. Эта
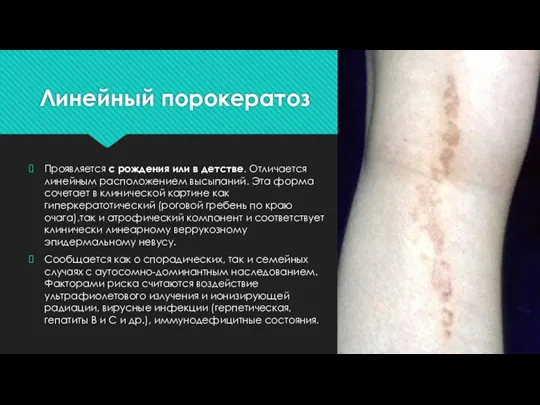
форма сочетает в клинической картине как гиперкератотический (роговой гребень по краю очага),так и атрофический компонент и соответствует клинически линеарному веррукозному эпидермальному невусу.
Сообщается как о спорадических, так и семейных случаях с аутосомно-доминантным наследованием. Факторами риска считаются воздействие ультрафиолетового излучения и ионизирующей радиации, вирусные инфекции (герпетическая, гепатиты В и С и др.), иммунодефицитные состояния.
Слайд 12Линейный порокератоз
Характерны мелкие гиперкератотические папулы и (или) кольцевидных бляшек с западающим атрофическим
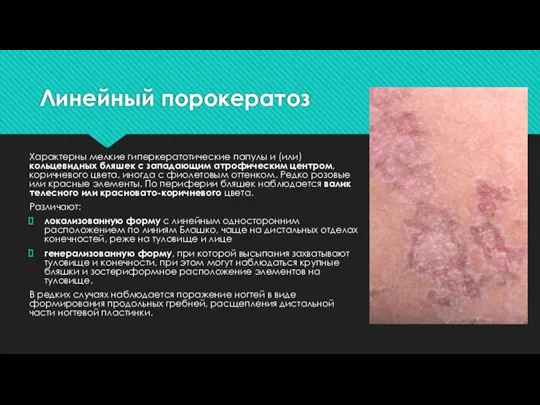
центром, коричневого цвета, иногда с фиолетовым оттенком. Редко розовые или красные элементы. По периферии бляшек наблюдается валик телесного или красновато-коричневого цвета.
Различают:
локализованную форму с линейным односторонним расположением по линиям Блашко, чаще на дистальных отделах конечностей, реже на туловище и лице
генерализованную форму, при которой высыпания захватывают туловище и конечности, при этом могут наблюдаться крупные бляшки и зостериформное расположение элементов на туловище.
В редких случаях наблюдается поражение ногтей в виде формирования продольных гребней, расщепления дистальной части ногтевой пластинки.
Слайд 13Точечный порокератоз
Наблюдается редко и отличается малым размером красноватых папул (1 мм) с
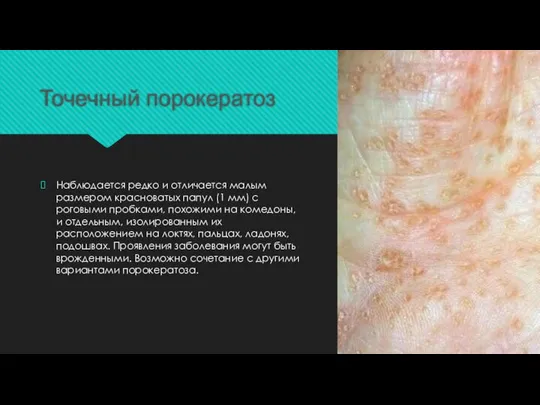
роговыми пробками, похожими на комедоны, и отдельным, изолированным их расположением на локтях, пальцах, ладонях, подошвах. Проявления заболевания могут быть врожденными. Возможно сочетание с другими вариантами порокератоза.
Слайд 14Ладонно-подошвенный порокератоз
Проявляется обычно в 20-30 лет коричневато-желтыми папулами диаметром 2- 5 мм
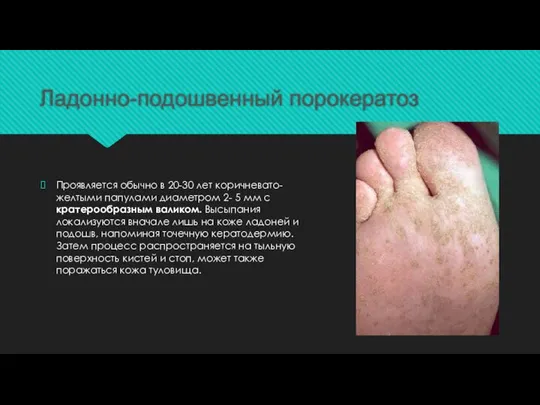
с кратерообразным валиком. Высыпания локализуются вначале лишь на коже ладоней и подошв, напоминая точечную кератодермию. Затем процесс распространяется на тыльную поверхность кистей и стоп, может также поражаться кожа туловища.
Слайд 15Течение и прогноз
Течение заболевания хроническое. Возможно злокачественное перерождение очагов порокератоза с развитием
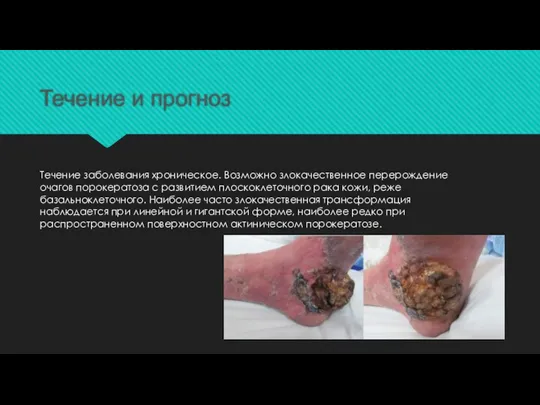
плоскоклеточного рака кожи, реже базальноклеточного. Наиболее часто злокачественная трансформация наблюдается при линейной и гигантской форме, наиболее редко при распространенном поверхностном актиническом порокератозе.
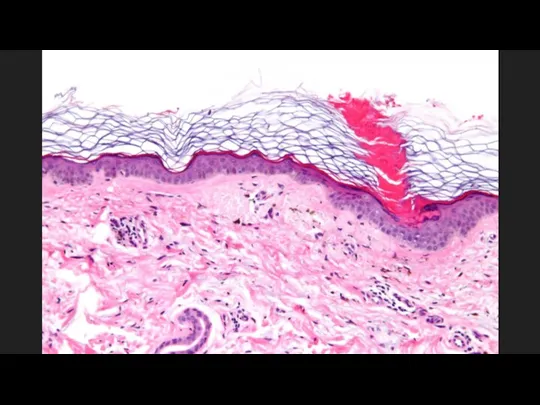
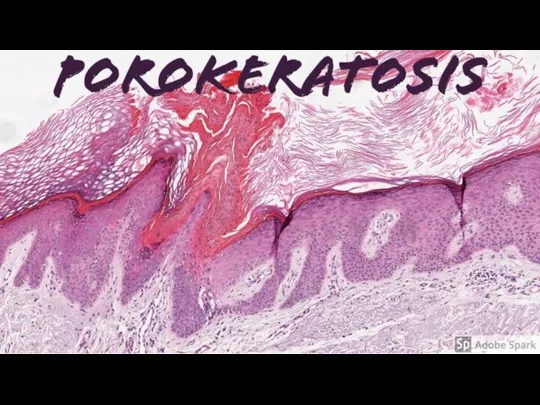
Слайд 16Гистологическое исследование
При всех формах порокератоза гистологическая картина сходна. Характерен гиперкератоз типа роговой

пробки (пластины), в центральной части которой видны паракератотические клетки. Зернистый слой в зоне пробки отсутствует, шиповатый - атрофичен. В дерме под роговым валиком расположен воспалительный инфильтрат из лимфоцитов и гистиоцитов, в сосочковом слое дермы выражен фиброз.
При электронно-микроскопическом исследовании в роговых пластинах обнаружены аномальные роговые клетки с уплотненной цитоплазмой, содержащей вакуоли и клеточный детрит, а также единичные пикнотические ядра. Вакуолизация цитоплазмы клеток шиповатого и зернистого слоев. Базальная мембрана имеет многочисленные складки с ветвеобразными выступами. При фолликулярном порокератозе роговая пластинка может вовлекать фолликулярный инфундибулум .
Слайд 21Дерматоскопия
Центральная область (коричневая пигментация с множеством серо-голубых точек, пунктирные сосуды, красные
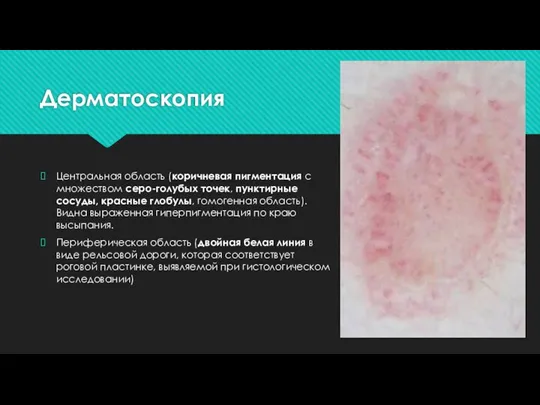
глобулы, гомогенная область). Видна выраженная гиперпигментация по краю высыпания.
Периферическая область (двойная белая линия в виде рельсовой дороги, которая соответствует роговой пластинке, выявляемой при гистологическом исследовании)
Слайд 22Лечение
Рандомизированных контролируемых исследований не проводилось, поэтому не существует международных клинических рекомендаций по

стандартам лечения. Следующие методы лечения применяются с переменным успехом:
Местное лечение
сильнодействующий кортикостероиды 2 раза в сутки в течении нескольких недель
Мазь 5-фторурацила – вызывает ремиссию при всех типах кератоза
кератолитики (мочевина,малициловая кислота)
топические ретиноиды (третиноин крем, ретиноевая мазь) – при линейном порокератозе
имиквимод 5% крем – при классическом порокератозе
Диссеминированный порокератоз можно успешно лечить местными производными витамина D
при актинической форме - фотозащитные кремы
Слайд 23Лечение
Системное лечение
изотретиноин 20 мг/сутки в сочетании с местным лечением – при линейном

порокератозе
Фотодинамическая терапия
Хирургические методы часто сопровождаются рецидивами
Криотерапия, электродесикация и кюретаж могут быть использованы для лечения небольших поражений. Сообщалось, что дермабразия и рентген Гренца полезны. Хотя лазерная абляция углекислым газом используется с успехом, существует высокая частота рецидивов. Импульсный лазер на красителях с накачкой 585 Нм был эффективен в одном случае линейного порокератоза, а удвоенный по частоте Nd:YAG-лазер был полезен для одного пациента с DSAP.
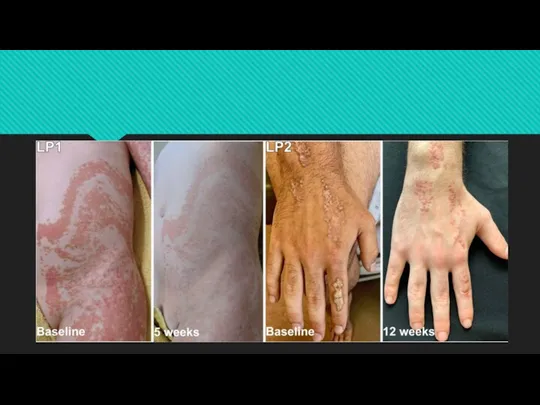
Слайд 24Диссеминированный поверхностный актинический порокератоз.
Клиническое улучшение обработанной кожи FP100–1 с местным применением ловастатина. Пациент
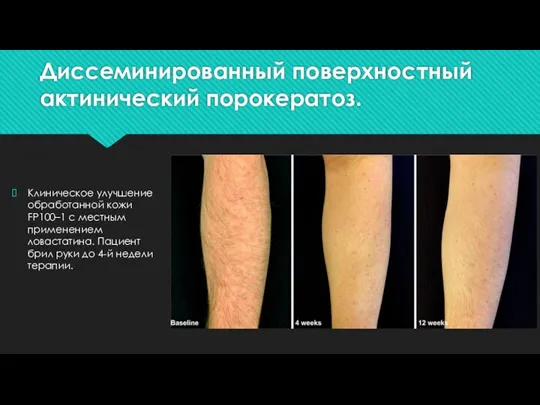
брил руки до 4-й недели терапии.



















 Сестринская помощь при повышении АД
Сестринская помощь при повышении АД Всероссийская акция Стоп ВИЧ/СПИД
Всероссийская акция Стоп ВИЧ/СПИД metody_prostei_774_shei_774_fizioterapii
metody_prostei_774_shei_774_fizioterapii DSD - Database Éléments
DSD - Database Éléments Поняття про артеріальний тиск
Поняття про артеріальний тиск Резекция желудка
Резекция желудка Аборти та їх шкідливість
Аборти та їх шкідливість Chronic gastritis. Хронический гастрит
Chronic gastritis. Хронический гастрит Warunki opieki nad pacjentem
Warunki opieki nad pacjentem Личностные расстройства (психопатии)
Личностные расстройства (психопатии) Аномалии уретры
Аномалии уретры Кровотечения. Геморрагический шок. Неотложная помощь при патологии органов брюшной полости и малого таза
Кровотечения. Геморрагический шок. Неотложная помощь при патологии органов брюшной полости и малого таза Нові кольорові тенденції в дитячій стоматології – підвищення мотивації для лікування дітей
Нові кольорові тенденції в дитячій стоматології – підвищення мотивації для лікування дітей Прием пациента в стационар
Прием пациента в стационар Острые аллергозы
Острые аллергозы Балалардағы он екі елі ішектің сәулелік диагностикасы
Балалардағы он екі елі ішектің сәулелік диагностикасы Психопатология памяти (2 часа) (Лекция 4)
Психопатология памяти (2 часа) (Лекция 4) презентация БОЛЕЗНИ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ
презентация БОЛЕЗНИ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ Эндокринология. Диагностика Анамнез, осмотр БХК, глюкоза-экспресс, ОАК, УЗИ, рентген
Эндокринология. Диагностика Анамнез, осмотр БХК, глюкоза-экспресс, ОАК, УЗИ, рентген Izpētīt un analizēt literatūru par demodikozes aktuālām problēmām un terapiju
Izpētīt un analizēt literatūru par demodikozes aktuālām problēmām un terapiju Кишечные инфекции. Холера
Кишечные инфекции. Холера Перемещение пациента в постели. Метод Фаулера и Симса
Перемещение пациента в постели. Метод Фаулера и Симса Модель организации первичной медицинской помощи в атомных городах
Модель организации первичной медицинской помощи в атомных городах Физиология сердечно-сосудистой системы
Физиология сердечно-сосудистой системы Хитозан и здоровье человека
Хитозан и здоровье человека Женские половые органы
Женские половые органы Тимпаносклероз (ТСК)
Тимпаносклероз (ТСК) Рак молочной железы
Рак молочной железы