Слайд 2Признаки обморока
Когда человек «отключается», он не осознает, что потерял сознание и упал

на землю. После того, как пострадавший приходит в себя, он понимает, что произошло. Перед обмороком он может чувствовать:
дурноту и шум в голове, ощущение «тумана»;
тошноту;
потливость, озноб;
слабость;
головокружение или вращение комнаты;
зрение может исчезнуть или становится размытым, мелькание мушек;
слух может быть приглушенным, звон в ушах;
ощущение покалывания в теле.
Слайд 3Пре-синкопальное состояние или пред-обморок имеют те же симптомы, но человек не совсем

теряет сознание. Во время обморока человек может потерять сознание, параллельно может произойти несколько подергиваний тела, которые можно спутать с судорожным приступом. После пробуждения возможна кратковременная спутанность сознания, но это должно разрешиться в течение нескольких секунд.
После синкопального эпизода человек должен вернуться к нормальной психической функции. Но могут быть другие признаки и симптомы обморока, зависящие от его основной причины. Например, если у человека сердечный приступ, он может жаловаться на боль в груди или давление.
Слайд 4Причины обморока
Основная причина обморока – выраженное и резкое снижение тока крови в

мозг потому, что:
сердце не может качать кровь;
у кровеносных сосудов недостаточно тонуса, чтобы поддерживать кровяное давление и доставить кровь в мозг;
внутри кровеносных сосудов недостаточно крови или жидкости.
Может быть и сочетание всех трех причин.
Слайд 5ПРИЗНАКИ ОСТАНОВКИ КРОВООБРАЩЕНИЯ
Прекращение кровообращения может произойти вследствие различных причин:
болезни сердца;
нарушение работы органов

дыхания может приводить к недостатку кислорода и остановке сердца;
отравления (например, угарным газом и т.п.);
Значимые признаки остановки кровообращения:
потеря сознания: пострадавший без движения, его невозможно привести в чувство. Исчезновение сознания следует считать ранним, но не специфическим признаком отсутствия кровотока в мозге. Однако, иногда и простой обморок могут принять за остановку кровообращения, поэтому для понимания ситуации надо убедиться в наличии других симптомов;
изменение цвета кожи: крайняя бледность или выраженная синюшность (особенно ногтей, губ, мочек ушей, кончика носа и языка), бледно-сине-бордовые пятна по всему телу
Слайд 6исчезновение дыхания или изменение его характера. Если не видно дыхательных движений и

не слышно ухом движения воздуха у рта и носа, то не следует тратить время на проведение других методов. Если дыхание сохранено, оно может иметь вид агонального: с большой амплитудой дыхательных движений (короткий глубокий вдох и быстрый полный выдох), с частотой 2 - 6 дыханий в минуту. Чаще всего установить факт отсутствия самостоятельного дыхания не представляет труда.
отсутствие реакции на голос, открытие век, боль (например, щипание);
исчезновение пульса на сонных артериях. Это самый ранний симптом неэффективных сокращений сердца, но его нередко выявляют значительно позже необходимого. В экстренной ситуации не нужно искать пульс на запястье или других местах. Необходимо поставить пальцы на щитовидный хрящ и соскользнуть ими по нему в любую удобную сторону
расширение зрачков без их реакции на свет;
Слайд 7ПРИЕМЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ
Главное – хотеть помочь.
убедитесь, что для вас и для пострадавшего
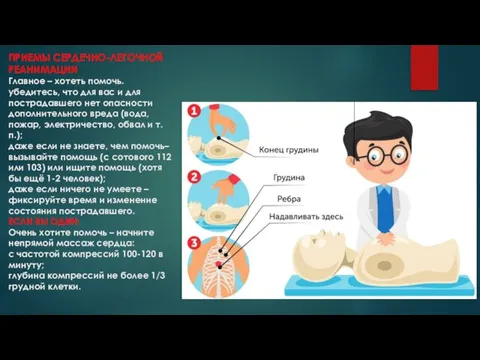
нет опасности дополнительного вреда (вода, пожар, электричество, обвал и т.п.);
даже если не знаете, чем помочь– вызывайте помощь (с сотового 112 или 103) или ищите помощь (хотя бы ещё 1-2 человек);
даже если ничего не умеете – фиксируйте время и изменение состояния пострадавшего.
ЕСЛИ ВЫ ОДИН:
Очень хотите помочь – начните непрямой массаж сердца:
с частотой компрессий 100-120 в минуту;
глубина компрессий не более 1/3 грудной клетки.
Слайд 8Проведение искусственного дыхания грудному ребенку (до года):
Подложите одну руку под шею ребенка
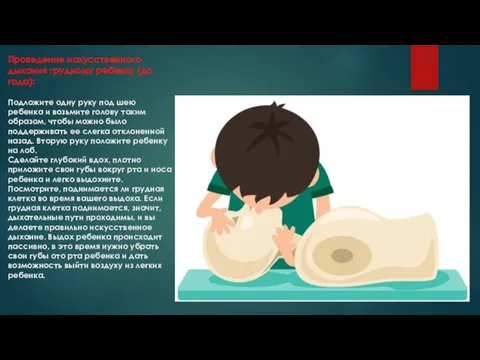
и возьмите голову таким образом, чтобы можно было поддерживать ее слегка отклоненной назад. Вторую руку положите ребенку на лоб.
Сделайте глубокий вдох, плотно приложите свои губы вокруг рта и носа ребенка и легко выдохните. Посмотрите, поднимается ли грудная клетка во время вашего выдоха. Если грудная клетка поднимается, значит, дыхательные пути проходимы, и вы делаете правильно искусственное дыхание. Выдох ребенка происходит пассивно, в это время нужно убрать свои губы ото рта ребенка и дать возможность выйти воздуху из легких ребенка.
Слайд 9Проведение искусственного дыхания ребенку старшего возраста.
Оттяните подбородок ребенка, чтобы открыть рот и

выдвинуть нижнюю челюсть вперед.
Сделайте глубокий вдох и плотно приложите свои губы ко рту ребенка, рукой сожмите его ноздри, и сделайте легкий выдох в рот ребенка. Обратите внимание, поднимается ли грудная клетка во время проведения искусственного дыхания.
Продолжайте реанимацию до прибытия квалифицированных специалистов.
Слайд 10ЕСЛИ ВАС ДВОЕ И БОЛЕЕ:
начните непрямой массаж сердца:
с частотой компрессий 100-120 в

минуту;
глубина компрессий не более 1/3 грудной клетки.
Меняйте друг друга каждые 2 минуты. Если есть навыки – проводите искусственное дыхание:
2 вдоха после 15 компрессий, при этом непрямой массаж сердца возможно приостановить только на моменты вдохов!
Если есть навыки и дефибриллятор – следуйте его указаниям:
проведите дефибрилляцию;
проведите ещё 2 минуты непрямого массажа сердца;
оцените состояние;
при необходимости возможна повторная дефибрилляция.
Продолжайте реанимацию до прибытия квалифицированных специалистов.









 Правильное питание- залог здоровья
Правильное питание- залог здоровья Чем вредны памперсы и есть ли выход
Чем вредны памперсы и есть ли выход Антипсихотики (нейролептики)
Антипсихотики (нейролептики) Риккетсии и хламидии
Риккетсии и хламидии Синдромы при поражении почек
Синдромы при поражении почек Желчнокаменная болезнь
Желчнокаменная болезнь Гигиена жилища
Гигиена жилища Адаптация и стресс
Адаптация и стресс Тромболитическая терапия
Тромболитическая терапия Расстройства, связанные с недостатком глюкокортикоидов
Расстройства, связанные с недостатком глюкокортикоидов Анатомии и физиологии человека
Анатомии и физиологии человека Роддом ГКБ52
Роддом ГКБ52 Сrest-синдром
Сrest-синдром Неотложные состояния
Неотложные состояния Ð_РРРРРРЧРСРРРРРРРРРРРЯТРРЬРРСТРРРРРЦРРСРРХ УЧРРРРРРРР(2)
Ð_РРРРРРЧРСРРРРРРРРРРРЯТРРЬРРСТРРРРРЦРРСРРХ УЧРРРРРРРР(2) Спектр - С. 4 производных витамина С в липосомированной форме
Спектр - С. 4 производных витамина С в липосомированной форме НЯК или Болезнь Крона? Дифференциальная диагностика
НЯК или Болезнь Крона? Дифференциальная диагностика Статистический отчёт работы гинекологического отделения МКДЦ НИИ неврологии за периоды 2018 г , 2019 г и IV квартала 2019 г
Статистический отчёт работы гинекологического отделения МКДЦ НИИ неврологии за периоды 2018 г , 2019 г и IV квартала 2019 г Нейротрофические нарушения
Нейротрофические нарушения Результати лабораторних досліджень
Результати лабораторних досліджень Мифы детской ортопедии
Мифы детской ортопедии Неотложная неврология
Неотложная неврология Кохлеарная имплантация
Кохлеарная имплантация Гинекологичексий сепсис
Гинекологичексий сепсис Организация и техника проведения дезинфекции кожного покрова животных
Организация и техника проведения дезинфекции кожного покрова животных Здоровье, З.О.Ж. в профилактической медицине
Здоровье, З.О.Ж. в профилактической медицине Советы Айболита Как правильно дышать на холоде
Советы Айболита Как правильно дышать на холоде Trichomonas vaginalis
Trichomonas vaginalis