Содержание
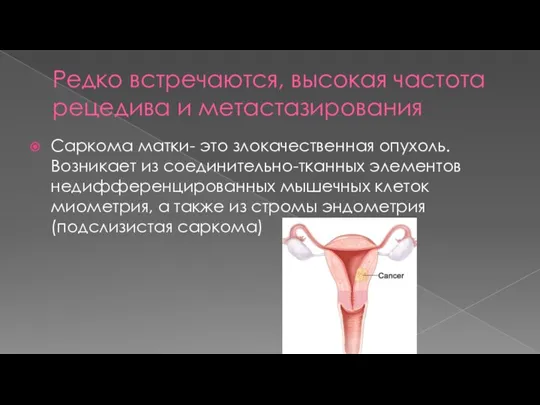
- 2. Редко встречаются, высокая частота рецедива и метастазирования Саркома матки- это злокачественная опухоль. Возникает из соединительно-тканных элементов
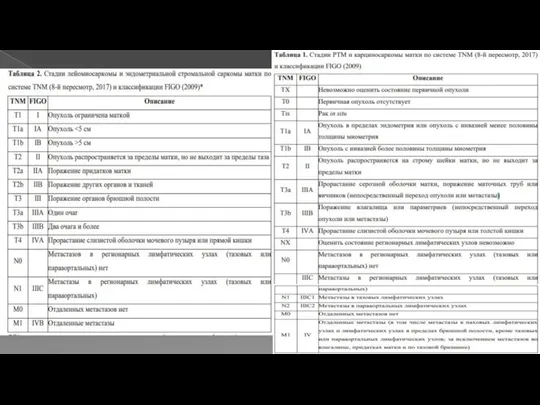
- 3. К саркомам матки относятся мезенхимальные и смешанные эпителиальные и мезенхимальные опухоли. Мезенхимальные: лейомисаркома(63%), эндометриальные стромальные(21%) и
- 4. Эпидемиология Редко встречаются – 1 % всех гинекологических заболеваний 5% всех опухолей Средний возраст – 50
- 5. Факторы риска Гиподинамия и избыточный вес Гипертоническая болезнь Эндокринные заболевания (сах.диабет, гиперэстрогенемия) Поздние менархе Миома матки
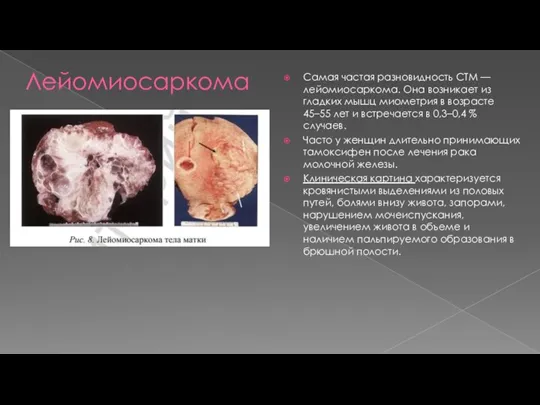
- 9. Лейомиосаркома Самая частая разновидность СТМ — лейомиосаркома. Она возникает из гладких мышц миометрия в возрасте 45–55
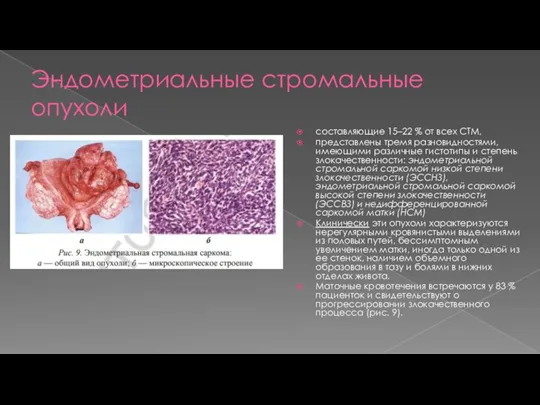
- 10. Эндометриальные стромальные опухоли составляющие 15–22 % от всех СТМ, представлены тремя разновидностями, имеющими различные гистотипы и
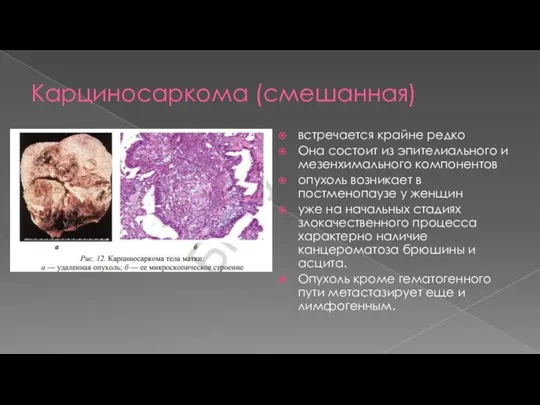
- 11. Карциносаркома (смешанная) встречается крайне редко Она состоит из эпителиального и мезенхимального компонентов опухоль возникает в постменопаузе
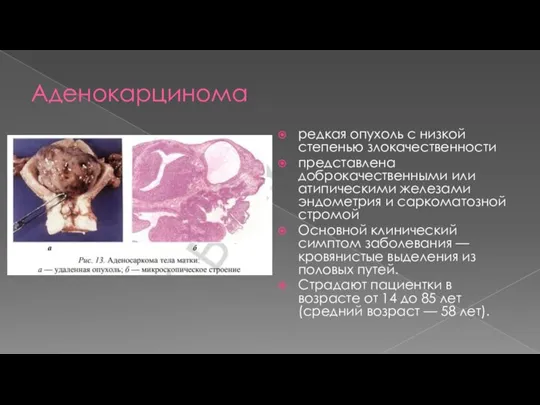
- 12. Аденокарцинома редкая опухоль с низкой степенью злокачественности представлена доброкачественными или атипическими железами эндометрия и саркоматозной стромой
- 13. Клиника ациклические маточные кровотечения в репродуктивном периоде или кровотечения в период постменопаузы. Иногда протекают бессимптомно и
- 14. Диагностика Критерии установления диагноза заболевания или состояния: 1) данные анамнеза; 2) данные физикального обследования; 3) данные
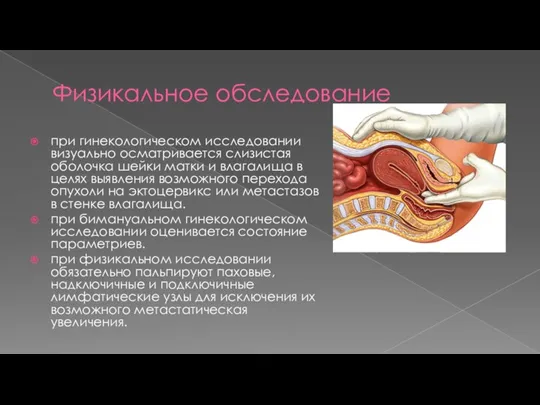
- 15. Физикальное обследование при гинекологическом исследовании визуально осматривается слизистая оболочка шейки матки и влагалища в целях выявления
- 16. Лабораторная диагностика Рекомендуется выполнять развернутые общий (клинический) и биохимический анализы крови с показателями функции печени, почек,
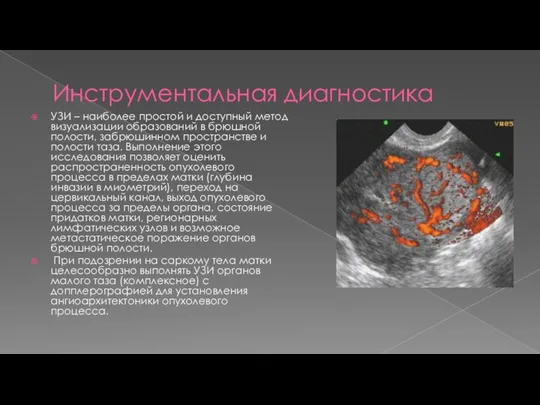
- 17. Инструментальная диагностика УЗИ – наиболее простой и доступный метод визуализации образований в брюшной полости, забрюшинном пространстве
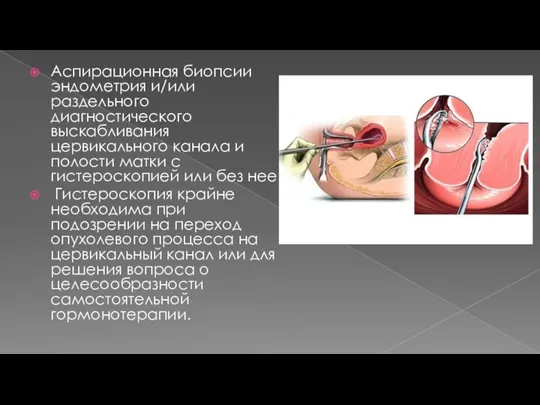
- 18. Аспирационная биопсии эндометрия и/или раздельного диагностического выскабливания цервикального канала и полости матки с гистероскопией или без
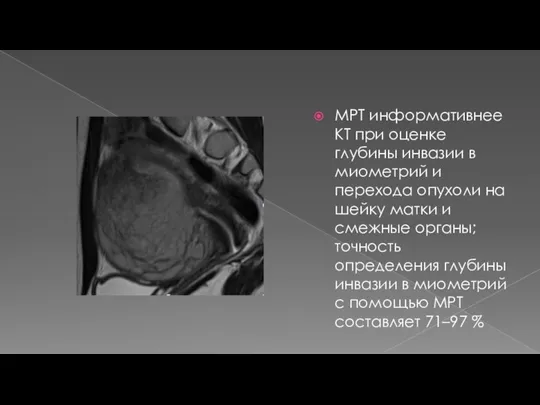
- 19. МРТ информативнее КТ при оценке глубины инвазии в миометрий и перехода опухоли на шейку матки и
- 20. КТ или МРТ органов брюшной полости и забрюшинного пространства с в/в контрастированием в целях определения метастазов
- 21. Иная диагностика патологоанатомическое исследование биопсийного и/или операционного материала Окончательный диагноз выставляется после удаления опухоли и её
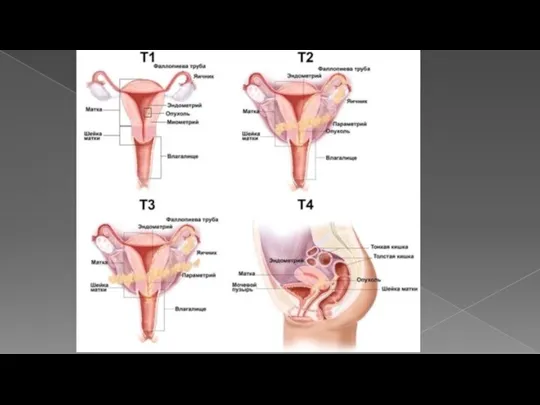
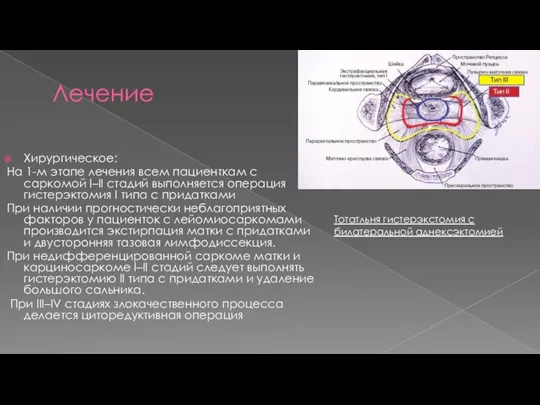
- 22. Лечение Хирургическое: На 1-м этапе лечения всем пациенткам с саркомой I–II стадий выполняется операция гистерэктомия I
- 23. Адъювантную ЛТ: Начинают не позднее 60 дней от момента хирургического вмешательства или при выявлении клинических проявлений
- 24. Лучевое лечение: Объем облучения: первичная опухоль, параметральная область, верхняя треть влагалища, лимфатические узлы облучение органов малого
- 25. Химиотерапия При наличии показаний, после хирургического вмешательства или при выявлении клинических симптомов прогрессирования - начинают не
- 26. Гормональная терапия У молодых пациенток с начальным (неинвазивным) высокодифференцированным саркомой с сохранением фертильности При диссеминированных формах
- 27. Лечение прогрессирования: При рецидиве в культе влагалища после сочетанной ЛТ рекомендуется удаление опухоли или проведение внутритканевой
- 28. Профилактика физикальное обследование, в том числе гинекологический осмотр, каждые 3 месяца в течение 3 лет, затем
- 29. Прогноз 5-летняя выживаемость Лейомисаркома – обычно неблагоприятный, метастазы в легких у 40%, выживаемость 15-25% Эндометриальная стромальная
- 30. Карциносаркома – самый неблагоприятный выживаемость пятилетнаяя 30% 1 стадия – 50% Аденосаркома – самый благоприятный выживаемость
- 32. Скачать презентацию

















 Молекулярные механизмы формирования зависимости и привыкания
Молекулярные механизмы формирования зависимости и привыкания Синдром перетренированности
Синдром перетренированности Материалы для распломбировки каналов
Материалы для распломбировки каналов Новый порядок контроля
Новый порядок контроля Використання засобів фізичної культури і реабілітації в акушерсько-гінекологічній практиці
Використання засобів фізичної культури і реабілітації в акушерсько-гінекологічній практиці Ортопедия. Классификация ортопедических конструкций, предназначенных для замещения дефектов твердых тканей зуба
Ортопедия. Классификация ортопедических конструкций, предназначенных для замещения дефектов твердых тканей зуба Методика и длительность поддерживающей терапии
Методика и длительность поддерживающей терапии Экссудативный плеврит у детей
Экссудативный плеврит у детей Фенолы и детергенты
Фенолы и детергенты Placenta accreta
Placenta accreta Пищевые инфекции и отравления
Пищевые инфекции и отравления Первая помощь при ожогах
Первая помощь при ожогах Shigelly_M
Shigelly_M Роль медицинской сестры в отделении анестезиологии и реанимации для тяжелообожженных пациентов
Роль медицинской сестры в отделении анестезиологии и реанимации для тяжелообожженных пациентов ЛФК при заболеваниях и травмах ОДА
ЛФК при заболеваниях и травмах ОДА Понятие перелома. Клиника. Диагностика на догоспитальном этапе
Понятие перелома. Клиника. Диагностика на догоспитальном этапе Посторонние элементы в осадке мочи. Бактерии, гельминты (яйца гельминтов), патогенные простейшие в осадке мочи
Посторонние элементы в осадке мочи. Бактерии, гельминты (яйца гельминтов), патогенные простейшие в осадке мочи Характеристические профили стероидных гормонов и аминокислот, полученные методами ВЭЖХ и ВЭТСХ
Характеристические профили стероидных гормонов и аминокислот, полученные методами ВЭЖХ и ВЭТСХ Общие принципы лечения критерии активности. Определение клинического излечения туберкулеза
Общие принципы лечения критерии активности. Определение клинического излечения туберкулеза Пробиотический препарат Проваген®
Пробиотический препарат Проваген® Шкала Апгар и уход за новорожденным
Шкала Апгар и уход за новорожденным Välkommen till kursen Vård och omsorg specialisering, 100 poäng
Välkommen till kursen Vård och omsorg specialisering, 100 poäng Генетические заболевания
Генетические заболевания Гематоофтальмический барьер
Гематоофтальмический барьер Радиово́лны
Радиово́лны Первая медицинская помощь при переломах
Первая медицинская помощь при переломах Лимфатическая система
Лимфатическая система Классификация АО (ассоциация остеосинтеза). Преимущества клинического применения
Классификация АО (ассоциация остеосинтеза). Преимущества клинического применения