Слайд 2Термин “хроническое обструктивное заболевание легких” или «хроническая обструктивная болезнь легких» (ХОБЛ)
появился

около 30 лет назад и был предложен для обозначения медленно прогрессирующей и необратимой обструкции дыхательных путей, как правило, у курящих больных.
Слайд 3 Обычно выделяют две основные причины такой обструкции:
сужение бронхов за счет воспаления,

склероза (хронический бронхит)
и потеря эластического каркаса легких за счет деструкции периферических воздухоносных пространств (эмфизема).
В большинстве случаев бывает практически невозможно определить конкретный вклад бронхита и эмфиземы в развитие обструкции дыхательных путей у данного пациента ,
поэтому термины “хронический бронхит” и “эмфизема” часто заменяют термином ХОБЛ.
Слайд 4 ХОБЛ занимает одно из лидирующих мест среди всех причин смерти в

промышленно развитых странах.
В то время как в мире за последнее десятилетие смертность от всех
заболеваний ( кроме нас) снизилась на 22%, а от сердечно-сосудистых - на 23 %, смертность от ХОБЛ выросла на 28 %.
В Северной Америке ХОБЛ стоит на 4-м месте среди всех причин летальности и этот показатель не имеет тенденции к снижению.
В Европе в ХОБЛ, бронхиальная астма и пневмония стоят на 3-м месте среди основных причин летальности.
Слайд 5 В РОССИИ БОЛЕЕ 11 млн. человек страдают ХОБЛ
ХОБЛ – ЧЕТВЕРТАЯ ПРИЧИНА СМЕРТИ

после заболеваний сердца, рака легкого и церебральных сосудистых заболеваний
Курение ГЛАВНАЯ причина ХОБЛ
Учитывая рост числа курильщиков
в РОССИИ, количество больных ХОБЛ и СМЕРТНОСТЬ будут увеличиваться
Слайд 7 Отественны за развитие обострения ХОБЛ.
85-95% всех бактериальных обострений: Streptocjccus pneumoniae, Haemophilus

influenzae, Moraxella (Branhamella) catarrhalis
(в ~30% случаев:)вирусные инфекции,
5-15% всех бактериальных обострений : Staphylococcus aureus, Рseudomonas aeruginosa, Аэробные грамотрицательные микроорганизмы, Mycoplasma pneumoniae
Слайд 8 Медико-социальное значение обострений хронической обструктивной болезни легких (ХОБЛ) (в Российской Федерации подобного

рода исследования не проводились).
Установлено, что пациенты, страдающие ХОБЛ,
переносят от одного до четырех и более обострений заболеваний в течение года,
что для такой страны, как США, суммарно составляет 15-60 млн. эпизодов обострения в течение календарного года.
Слайд 9Медико-социальное значение обострений хронической обструктивной болезни легких (ХОБЛ)
Госпитальная летальность среди больных, переносящих

обострения ХОБЛ, достигает 10%;
Долговременный прогноз у госпитализированных по поводу тяжелого обострения оценивается как весьма неблагоприятный:
в течение ближайшего года летальность среди этого контингента может составить 40% .
Слайд 10Определение "обострение ХОБЛ".
ОСТРЫЕ, ЭПИЗОДИЧЕСКИ ВОЗНИКАЮЩИЕ УХУДШЕНИЯ, НАКЛАДЫВАЮЩИЕСЯ НА СТАБИЛЬНОЕ ТЕЧЕНИЕ ЗАБОЛЕВАНИЯ

И СОПРОВОЖДАЮЩИЕСЯ :
УСИЛЕНИЕМ ОДЫШКИ
СНИЖЕНИЕМ ДНЕВНОЙ РАБОТОСПОСОБНОСТИ,
ИЗМЕНЕНИЯМИ ОБЪЕМА И ЦВЕТА ОТХАРКИВАЕМОЙ МОКРОТЫ (ИЛИ БЕЗ ТАКОВЫХ)
УСИЛЕНИЕМ КАШЛЯ
ПОВЫШЕНИЕМ ТЕМПЕРАТУРЫ ТЕЛА
И\ИЛИ НАРУШЕНИЯМИ ПАМЯТИ И ИНТЕЛЛЕКТА
Слайд 11Причинами обострения ХОБЛ могут быть:
инфекции трахеобронхиального дерева; пневмонии;
сердечная недостаточность,

аритмии;
легочная эмболия; спонтанный пневмоторакс;
несоблюдение рекомендаций по лечению и режиму
неконтролируемая кислородотерапия; использование лекарственных средств (седативных, диуретиков);
метаболические нарушения (диабет, электролитный дисбаланс, нарушения питания);
аспирация, хирургические операции;
Слайд 12 Из всего многообразия причин, "запускающих" актуальное обострение ХОБЛ, наибольшее значение имеют респираторные

инфекции. С их развитием связывают до половины всех случаев обострения заболевания
Однако примерно в 1/3 случаев причину (причины) обострения ХОБЛ установить так и не удается.
Слайд 13 И хотя патофизиология острого обострения ХОБЛ остается не вполне ясной, первичный его

механизм очевиден:
это - прогрессирующее ухудшение существующих вентиляционно-перфузионных нарушений,
что с клинических позиций свидетельствует об усугублении дыхательной недостаточности.
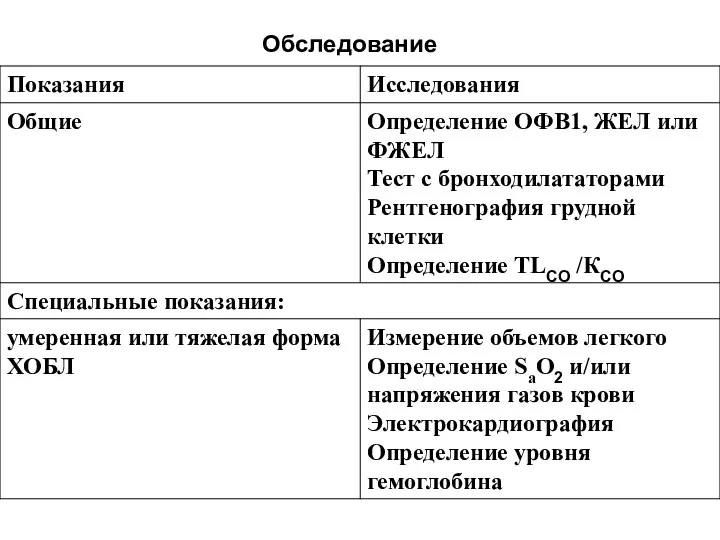
Слайд 14Оценка тяжести обострения ХОБЛ основывается на учете следующих факторов:
а) состояние пациента, предшествовавшее

обострению;
б) выраженность клинических симптомов, результаты физикального обследования;
в) данные лабораторных методов исследования.
Указание на предшествовавшее обострению стабильное состояние больного чрезвычайно важно, поскольку дает возможность оценить его дневную работоспособность.
Слайд 15Также важны:
продолжительность обострения ХОБЛ,
выраженность прогрессирующего ухудшения симптомов заболевания,
оценка регулярности

лечения,
констатация возможных нарушений сна и проблем с приемом пищи.
Слайд 17Симптомы, позволяющие наиболее адекватно оценить степень тяжести обострения ХОБЛ:
кашель,
объем и цвет

мокроты,
выраженность одышки.
Кашель и мокрота могут не изменяться в процессе обострения, поскольку, далеко не всегда у истоков обострения ХОБЛ стоит респираторная инфекция.
Слайд 18 Если имеются признаки эмфиземы легких, то обычно температура тела понижена: она колеблется

между 35 градусов с десятыми и з6,5 градусами, что оъбясняют замедлением периферического венозного кровотока в венозной системе.
Если температура тела выше 36,5 градуса у больного с признаками эмфиземы, то это указывает на наличие инфекции (Б.Е. Вотчал,1953; З.А. Гастева с соавт. 1965)
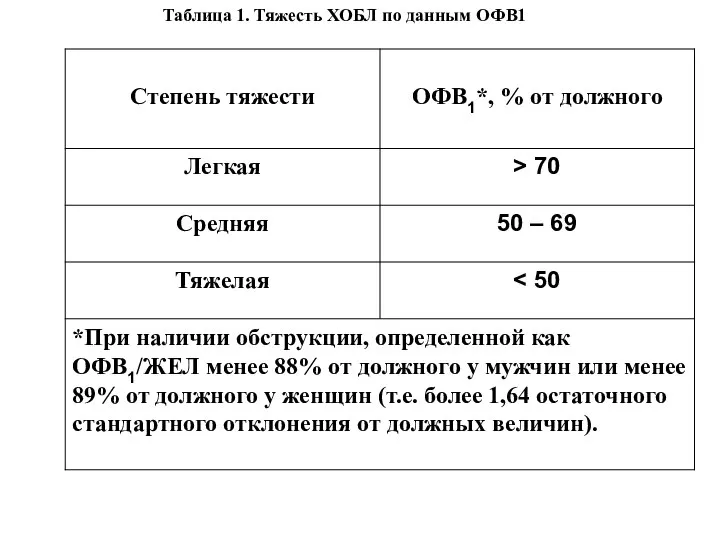
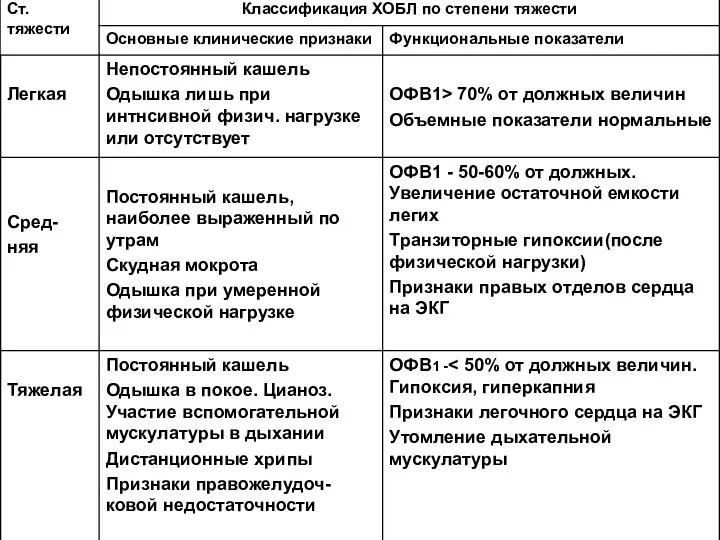
Слайд 22Таблица 1. Тяжесть ХОБЛ по данным ОФВ1
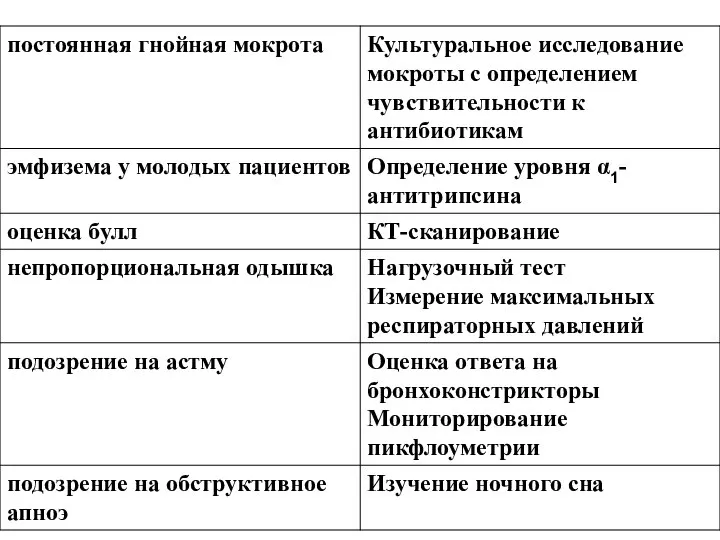
Слайд 23Признаки тяжелого обострения ХОБЛ являются:
включение в акт дыхания вспомогательной мускулатуры;
усиление цианоза;

появление или прогрессирование признаков "легочного сердца";
тахипноэ (> 25/мин);
тахикардия (> 110/мин);
лихорадка (> 38,5 њС)
Общая летальность при обострении ХОЗЛ
около 5%
Слайд 24
Обострение ХОБЛ – основные задачи врача:
оценка степени тяжести и установление конкретных причин

актуального обострения ХОБЛ;
где (имея в виду амбулаторный или стационарный этап) и как лечить больного?
корректный и своевременный врачебный мониторинг (при лечении на дому целесообразно оценивать динамику ведущих патологических проявлений обострения в ближайшие 48 часов;
Слайд 25Обострение ХОБЛ – основные задачи врача:
случае развития тяжелого обострения, проявляющегося прогрессирующей

дыхательной недостаточностью и требующего неотложной госпитализации, на первых порах при проведении заместительной оксигенотерапии необходим контроль за пациентом каждые полчаса).
Слайд 26
На тяжелую дыхательную недостаточность указывают:
Снижение значений пиковой скорости выдоха (ПСВ) менее 100

л/мин или объема форсированного выдоха за первую секунду (ОФВ1) менее 1,0 л (правильнее соотносить фактические значения анализируемых параметров бронхиальной проходимости с должными величинами).
Снижение сатурации (менее 90%) и/или парциального напряжения кислорода в артериальной крови (менее 60 мм рт. ст.).
Полученные результаты необходимо сравнить с данными предшествовавшими обострению
Слайд 27Терапия данного состояния остается одной из самых сложных проблем современной медицины и

ее методы пока далеко не совершенны.
Примерно
у 28% больных, выписанных из стационара после лечения обострения ХОЗЛ, в течение ближайших 14 дней вновь повторяется обострение,
а 17% пациентов нуждаются в повторной госпитализации в стационар
Слайд 28«Виннипегским критерии»
усиление одышки,
увеличение объема отхаркиваемой мокроты,
гнойный характер мокроты

Слайд 29Задачами терапии обострения ХОЗЛ являются:
выяснение и устранение причин обострения,
снижение нагрузки

на аппарат дыхания (повышение проходимости дыхательных путей),
повышение силы и выносливости дыхательной мускулатуры,
мобилизация и удаление бронхиального секрета (М. Aubier,1988).
Слайд 30Задачи медицинской сестры оценить тяжесть состояния и определить, нарушенные потребности и обусловленные

ими приоритетные проблемы:
Обусловленные тяжестью заболевания:
цианоз, одышка, несмотря, вялость и сонливость больного, могут быть оценены как проблема пониженного газообмена.
высокая температура (гипертермия)
плохое отхождение вязкой мокроты (неэф-фективное очищение дыхательных путей)
возбуждение или заторможенность, нарушения ритма дыхания (проблемы, связанные с гипоксией и возможным отеком мозга)
Слайд 31повторяющиеся тяжелые приступы бронхиальной астмы с плохим отхождением мокроты,
наличие провоцирующих факторов

(пыль, раздражающие запахи, аллергены),
частые обострения ХОБЛ обуславливают проблему, которая может быть названа как высокий риск удушья, развития легочно – сердечной недостаточности.
Эти проблемы больного медицинская сестра решает вместе с врачом и другими членами медицинской бригады.
Слайд 32Основные проблемы связанные с личностью больного:
непонимание вреда вредных привычек и отсутствие самоконтроля
дефицит

знаний и заботы о своем питании
недостаточная самогигиена
несоблюдение режима приема лекарственных средств
дефицит знаний о само и взаимопомощи
страх, чувство безнадежности
Слайд 33Основные причины возникновения проблем у больных с нарушением дыхания
1. когда больной не

знает, как и какими приемами уменьшить одышку, улучшить отхождение мокроты, уменьшить боль, пользоваться приборами и приспособлениями, например системой для кислорода, ингалятором (дефицит знаний)
2. чувство страха, отчаяние и безнадежность, связанные с длительным, хроническим заболеванием
Слайд 343. когда есть непонимание отрицательного влияния вредных привычек ( курения, алкоголя )

на течение заболевания. (высокий риск дестабилизации состояния и удушья) 4. когда несоблюдаются пищевой и водный режим (дефицит заботы о своем питании) 5.когда нарушается выполнение назначенного лечения и обследования (несоблюдение режима приема лекарственных средств.).
6.когда неправильно оценивает свое состояние и признаки своего заболевания (дефицит знаний)
Слайд 357.когда не соблюдаются гигиенические мероприятия. (недоста-
точная самогигиена)
8.когда нет понимания и поддержки со

стороны близких
Слайд 36Большинство проблем медицинская сестра определяет как дефицит знаний больного, семьи, устранение которого

поможет больному:
принимать такое положение, которое уменьшает одышку, улучшает отхождение мокроты,
правильно пользоваться ингалятором, простыми физиотерапевтическими процедурами (горячие ручные и ножные ванны, паровые ингаляции, физическими упражнениями, которые помогают устранению тягостных симптомов и облегчают состояние больного).
Слайд 37выполнять предписанный план обследования и лечения
отказаться от вредных привычек - курения и

алкоголя
сохранить и повысить свою физическую активность
привлечь больного и его семью к выполнению плана лечения, назначенного врачом и плана сестринской помощи.
.
Слайд 38При решении этих проблем медицинская сестра является ведущим исполнителем, привлекая больного его

семью, консультируясь с врачом, другими членами медицинской бригады
Слайд 39Тактика ведения больного с нетяжелым обострением ХОБЛ
антибактериальная терапия;
бронхолитическая терапия;
адекватная гидратация, облегчение отхождения

мокроты;
безусловный отказ от приема седативных препаратов;
обучение пациента
Сегодня уже не вызывает сомнений тот факт, что при обострении ХОБЛ, отвечающем всем трем "виннипегским критериям", антибиотики безусловно показаны.
Слайд 40Если в конкретной клинической ситуации вопрос о назначении антибиотиков при обострении ХОБЛ

решается положительно, то с равноожидаемой эффективностью могут быть назначены:
аминопенициллины аминопенициллины (амоксициллин аминопенициллины (амоксициллин, ампициллин),
тетрациклинытетрациклины (доксициклин),
макролиды макролиды (эритромицин макролиды (эритромицин, азитромицин и др.),
оральные цефалоспорины оральные цефалоспорины (цефуроксим и др.)
или "респираторные" фторхинолоныили "респираторные" фторхинолоны (грепафлоксацин и др.).
Слайд 41 Если же врач располагает сведениями о локальной высокой распространенности штаммов Н.influenzae и

М.catarrhalis, продуцирующих лактамазы, и/или
констатируется
клиническая/бактериологическая неэффективность аминопенициллинов,
то тогда приемлемой альтернативой следует считать "защищенные" аминопенициллины
- амоксициллин/клавуланат,
- ампициллин/ сульбактам
Слайд 42В общем виде перечень лечебных мероприятий при развитии тяжелого обострения ХОБЛ, требующего

госпитализации, может быть сведен к следующему:
антибиотикотерапия
мониторинг водного баланса и питания;
гепаринотерапия (предпочтительнее низкомолекулярные гепарины) с учетом длительного постельного режима, дегидратации, полицитемии, возможного анамнеза венозного тромбоза и тромбоэмболии ветвей легочной артерии;
выявление и коррекция сопутствующих патологических состояний (сердечная недостаточность, нарушения ритма сердца и др.).
Слайд 43b2-Агонисты- Селективные В2- адреностимуляторы (избирательные агонисты В2 –адренорецепторов)
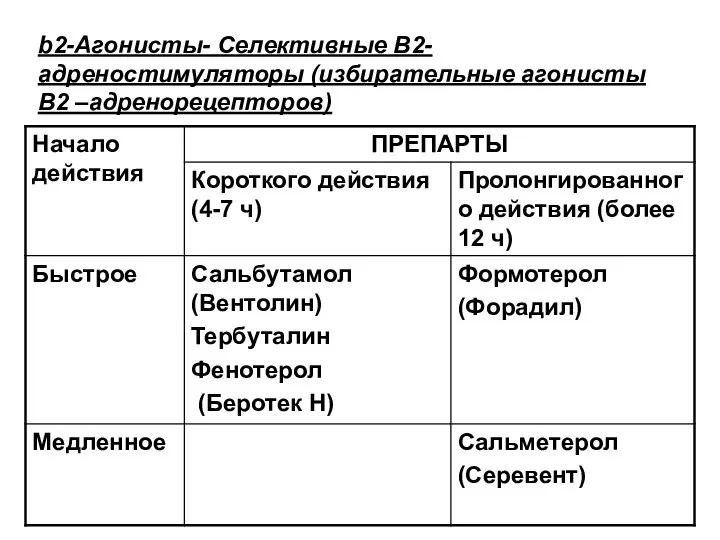
Слайд 44b2-Агонисты- Селективные В2- адреностимуляторы (изберательные агонисты В2 –адренорецепторов)
Механизм действия b2-агонистов опосредуется

через повышение внутриклеточного цАМФ, что ведет:
к расслаблению гладкой мускулатуры бронхов и повышению бронхиальной проходимости.
к стимулиции мукоцилиарного транспорта за счет увеличения частоты биения ресничек клеток эпителия
к улучшению на функции дыхательной мускулатуры: повышению глобальной силы и
выносливости респираторных мышц, уменьшению утомления диафрагмы
Слайд 45Препараты этой группы оказывают также выраженное воздействие на сердечно-сосудистую систему.
Они способны:
улучшать

систолическую функцию миокарда,
снижать сосудистое сопротивление в большом и малом круге кровообращения, приводя к снижению бивентрикулярной постнагрузки.
Слайд 46 При ХОЗБ бронходилатирующий эффект не такой выраженный, как при бронхиальной астме,
однако

даже небольшая бронходилатация может вести
к снижению
сопротивления дыхательных путей,
уменьшению работы дыхания,
снижению давления в легочной артерии и риска развития сердечной недостаточности.
Слайд 47Основой ингаляционной техники при обострении ХОБЛ является использование небулайзеров (распылителей) особенно у

тяжелых больных с выраженным снижением функциональных резервов дыхания.
Достоинства:
обеспечивается хорошая координация вдоха больного,
не требуется выполнения форсированных инспираторных маневров,
гарантирована адекватная депозиция лекарственного вещества в дыхательных путях.
(первые две позиции важны для пожилых и старых людей)
Слайд 48Альтернативой небулайзерам является применение объемных насадок для дозированных ингаляторов - спейсеров,
Они

также существенно улучшают координацию вдоха, однако гораздо дешевле небулайзеров и экономнее расходуют лекарственный препарат.
Слайд 49 Побочные реакции b2-агонистов:
Наиболее частые: тахикардия, тремор, головная боль
Но особенно значимы для

с дыхательной недостаточностью:
Гипоксемия - развивается за счет вазодилатации в малом круге кровообращения, что приводит к повышению перфузии плохо вентилируемых регионов и усугублению дыхательной недостаточности
Гипокалиемия - связана с перераспределением калия внутри и вне клетки. ГИПОКАЛИЕМИЯ может вести к нарастанию слабости респираторной мускулатуры и ухудшению вентиляции
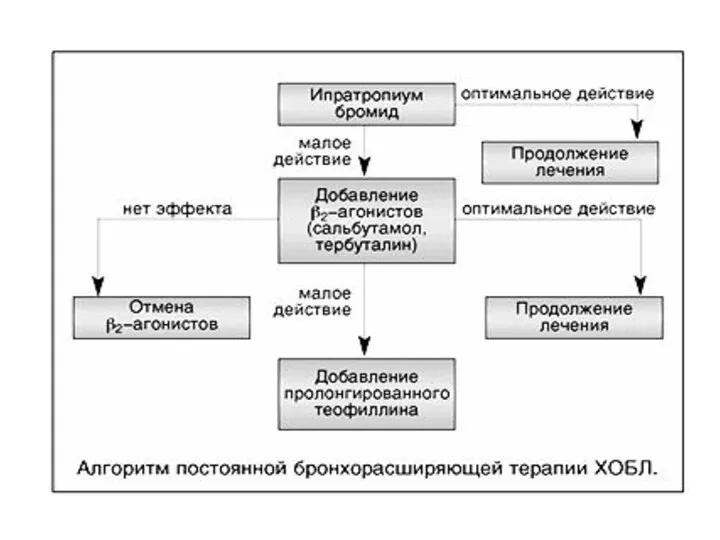
Слайд 50Антихолинергические препараты
(М-холиноблокаторы) «Многовековые ветераны».
Атропин и близкие к нему соединения в настоящее

время практически не применяются в пульмонологии из-за системных побочных реакций (тахикардии, приливов, нарушения аккомодации, задержки мочеиспускания, возбуждения, галлюцинаций и др.).
ипратропиум бромид-атровент и др. позволяет почти полностью избежать мускариноподобных реакций, так как эти препараты не всасываются со слизистой дыхательных путей и желудочно-кишечного тракта (ЖКТ) при проглатывании.
Антихолинергики признаны препаратами первой линии при терапии ХОБЛ.
Слайд 51Мускариновые рецепторы в отличие
от адренорецепторов преобладают в центральных дыхательных путях, и их

число не меняется с возрастом.
Наиболее хорошо известен в практике ипратропиум бромид (атровент).
Слайд 52Достоинства ипратропиума бромида (атровента)
Не снижает активность мукоцилиарного транспорта
Уменьшает количество

мокроты без изменения ее вязкостных свойств
Не приводит к развитию гипоксемии и гипокалиемии
Снижают потребление кислорода тканями и повышают физическую работоспособность больных ХОЗЛ
Оказывает более длительное действие, чем симпатомиметики
Слайд 53АТРОВЕНТ –ипратропиум бромид:
продолжительность действия в среднем 6-8 ч,
начало через

10 мин,
пик действия наступает через 1 ч.
Однократная доза атровента при использовании небулайзера составляет 0,25- 0,5 мг,
при использовании дозированного ингалятора - от 0,08 мг (4 ингаляции) до 0,2 мг (10 ингаляций).
Частота дозирования при обострении ХОЗЛ практически не отличается от обычно используемых режимов - каждые 6-8 ч.
Слайд 54Достоинством препарата является его безопасность.
Число побочных реакций после использования двух стандартных

доз
фенотерола (Беротек) из дозированного ингалятора сравнимо с 30 (!) стандартными дозами атровента
Редкими побочные действия- сухость во рту и металлический привкус.
Возможно обострение глаукомы при попадании препарата в глаза и сочетанном приеме с сальбутамолом.
Редко - парадоксальный бронхоспазм (проба в присутствии врача)
Слайд 55Впервые бронходилатирующий эффект теофиллина был показан Hirsch в 1922 г. у 4

больных с бронхиальной астмой. Теофиллин был основным препаратом для терапии обструктивных заболеваний легких.
Однако:
теофиллин является слабым бронходилататором по сравнению с симпатомиметиками и антихолинергиками,
имеет небольшую широту терапевтического действия,
дает выраженные побочные реакции (в том числе и потенциально летальные),
взаимодействует с большим количеством лекарственных препаратов.
Слайд 56В 80 - 90-х годах был проведен ряд исследований, посвященных влиянию теофиллина

на функцию дыхательной мускулатуры.
Было показано, что теофиллин увеличивает силу дыхательной мускулатуры как у здоровых, так и у больных ХОБЛ.
Новый всплеск интереса к теофиллину связан с открытием иммуномодулирующих и противовоспалительных свойств препарата.
Слайд 57Гемодинамический эффект Теофиллина:
повышает сердечный выброс
снижает легочное сосудистое сопротивление
улучшает

перфузию ишемизированного миокарда
Эти качества препарата дают преимущества при его использовании у больных с cor pulmonale.
Другие свойства теофиллина:
повышение мукоцилиарного клиренса
стимуляция дыхательного центра
снижение пропотевания плазмы в дыхательные пути .
Слайд 58Теофиллин и b2-агонисты оказывают сочетанное бронхорасширяющее действие.
Комбинация теофиллина и сальбутамола оказалась

более эффективной в плане влияния на диспноэ, чем каждый из этих препаратов в отдельности.
При использовании теофиллина необходимо помнить о том, что препарат имеет очень узкий терапевтический интервал, т.е. токсические эффекты (дисфункции ЖКТ, центральной нервной системы, судороги, аритмии) ассоциированы с концентрацией препарата, ненамного превышающей терапевтические.
Слайд 59 Теофиллин способен вызывать снижение мозгового кровотока у больных ХОБЛ в среднем

на 26%.
Для эффективности и безопасности сывороточная концентрация препарата должна поддерживаться в пределах 10 - 15 мг/л,
При отсутствии возможности определения концентрации теофиллина его суточная доза не должна превышать 10 мг/кг.
Теофиллин удаляется из организма путем биотрансформации в печени, и его метаболизм зависит от многих факторов. Необходимо строгое соблюдение назначения нагрузочных и поддерживающих доз.
Слайд 61Кортикостероиды. Побочные реакции
даже на фоне кратковременного использования: психозы, кровотечения из ЖКТ, задержка

жидкости и натрия, гипокалиемия, острые стероидные миопатии (описана при применении гидрокортизона, дексаметазона и бетаметазона): наступают выраженные парезы мышц конечностей и диафрагмы, что требует вентиляционного пособия и существенно осложняет процесс “отучения” пациентов от респиратора.
Помним – об эрозивно- язвенном поражении ЖКТ, о стероидном сахарном диабете, остеопорозе, артериальной гипертензи, присоединении и обострении инфекции
Слайд 62Мобилизация и удаление секрета
Гиперсекреция и нарушение мукоцилиарного клиренса часто наблюдаются у больных

ХОБЛ, особенно при хроническом бронхите.
Было показано, что, несмотря на слабую связь между количеством трахеобронхиального секрета и выраженностью бронхиальной обструкции, существует достоверная корреляция:
между гиперпродукцией секрета и числом госпитализаций в стационар
и даже риском смерти у больных с выраженными нарушениями вентиляционных функций .
Слайд 63 При обострении ХОЗЛ гиперпродукция мокроты и изменение ее реологических свойств могут

быть как результатом воздействия бактериальной и вирусной инфекции, так и следствием изменений дыхательной функции.
Так учащение дыхания приводит к дегидратации слизистой бронхов.
Наиболее известное Национальное муколитическое исследование, проведенное в США у стабильных больных ХОЗЛ, показало, что мукорегуляторы способны приносить субъективное облегчение больным, однако не было получено объективных доказательств эффективности препаратов.
Слайд 64 Исследование по изучению перорального N-ацетилцистеина, проведенное Шведским обществом легочных заболеваний, показало, что

муколитические препараты способны снижать число обострений у больных хроническим бронхитом.
Практически не существует убедительных доказательств эффективности муколитических или мукорегулирующих препаратов в период обострения ХОБЛ (N. Gross 1990.).
Тем не менее в странах Европы муколитики и экспекторанты применяются довольно широко. Особенно популярен N-ацетилцистеин (флуимуцил, мукосолвин, АЦЦ).
Слайд 65Муколитическое действие N-ацетилцистеина, связанно с деполимеризацией межмолекулярных дисульфидных связей гликопротеинов мокроты.
N-ацетилцистеин

интресен тем
что обладает выраженными антиоксидантными свойствами, так как является предшественником глутатиона - одного из наиболее важных компонентов антиоксидантной защиты организма )
ингибирует продукцию провоспалительных цитокинов TNF-a и ИЛ-1b
Препарат обычно назначается в дозе 600 - 1200 мг/сут в виде таблеток или порошков или вводится при помощи небулайзера в дозе 300 - 400 мг 2 раза в сутки.
Слайд 66 Распространенным мукорегулирующим препаратом является амброксол (амбросол, лазолван, ласальван, халиксол, фервекс от

кашля). Кроме влияния на продукцию слизи в дыхательных путях, амброксол также обладает противоспалительными и антиоксидантными свойствами,
но наибольшим его достоинством является стимулирующее действие на альвеолоциты 2-го типа, что приводит к повышению образования сурфактанта.
Амброксол может назначаться перорально, внутривенно и при помощи небулайзера, средняя терапевтическая доза - 30 мг 3 раза в сутки ( суточная доза 1,2 -1,6 мг \ кг массы тела).
Слайд 67 Эффективные методы мобилизации и удаления мокроты - кашлевая техника.
Обычно используются два

приема: 1.Форсированная экспираторная техника (“huff coughing”) состоит из одного-двух форсированных выдохов от исходно низких легочных объемов (меньше
функциональной остаточной емкости - ФОЕ)
Такой прием исключает динамический коллапс дыхательных путей, бронхоконстрикцию и утомление больного.
Слайд 682. “Контролируемый кашель” состоит из медленного глубокого вдоха, задержки дыхания на несколько

секунд и последующих двух-трех кашлевых толчков.
Данные методы дают положительный результат у пациентов с “неэффективным” кашлем и рекомендованы в некоторых странах в качестве стандартной терапии ХОБЛ [2].
Слайд 69Гепарин
Тромбоэмболия ветвей легочной артерии является частой причиной острой дыхательной недостаточности при

ХОЗЛ и может также явиться осложнением самого обострения заболевания .
При аутопсии признаки тромбоэмболии обнаруживают в 20 - 51% случаев обострения ХОЗЛ
Считается обоснованным назначение низких доз гепарина при острой дыхательной недостаточности на фоне обострения ХОЗЛ.
ПРОТИВОПОКАЗАН - при наличии кровотечений из ЖКТ, тяжелой печеночной недостаточности, злокачественной артериальной гипертензии. Чаще всего гепарин назначают подкожно в дозе 5000 ЕД каждые 8 - 12
Слайд 70Кислородотерапия
Назначение кислорода является одним из приоритетных направлений терапии обострения ХОБЛ, так

как выраженная гипоксия оказывает потенциально летальное воздействие.
Целью кислородотерапии являются коррекция гипоксемии и достижение значений ра О2 > 60 мм рт. ст., сатурации артериальной крови (SaO2) > 90%, содержания кислорода в артериальной крови > 18 об.%
Слайд 71 При отсутствии повышения уровня СО2 кислородотерапия не требует столь тщательного наблюдения, как

при явлениях хронической гиперкапнии.
Считается оптимальным поддержание раО2 в пределах 60 мм рт.ст.
Поэтому при возможности, кроме показателей SaO2 (мониторирование очень удобно и доступно при помощи пульсоксиметра) и раО2, желательно также исследовать показатели напряжения углекислоты в артериальной крови (раСО2) и рН.
Слайд 72 В идеале пациенты должны получать кислород, повышающий уровень раО2 до 60 мм

рт. ст. и не вызывающий задержки СО2 и острого респираторного ацидоза и развития оксигениндуцированной гиперкапнии.
Причины оксигениндуцированной гиперкапнии:
утрата гипоксической стимуляции во время кислородтерапии – отсюда гиповентиляция и гиперкапния
нарастание вентиляционно-перфузионного дисбаланса и увеличение функционального мертвого пространства.
.
.
Слайд 73 Существует несколько систем для доставки кислорода в дыхательные пути пациента.
Чаще всего

используются носовые канюли. Они довольно удобны, недороги и хорошо воспринимаются большинством больных.
Канюли позволяют создавать кислородно-воздушную смесь с содержанием кислорода (FiO2) до 24 - 40 % при потоке О2 до 5 л/мин.
Преимущество использования носовых канюль доказано в условиях появления альвеолярной гиповентиляции, что препятствует развитию гипоксемии.
Слайд 74 Маска применяется в основном у тех больных, которые дышат ртом, а

также у пациентов с повышенной раздражимостью слизистой носа и наклонностью к носовым кровотечениям. Недостатками маски являются ее обременительность, затруднение разговора, приема пищи, кашля и экспекторации мокроты.
Слайд 75Маска Вентури - другой тип маски, достоинством которой является способность обеспечения довольно

точных значений FiO2, не зависящих от минутной вентиляции и инспираторного потока. Выпускаются стандартные маски для создания FiO2 24, 28, 31, 35 и 40%.
Если возникает потребность в создании FiO2 более 40%, то обычно используют маски с расходным мешком (другое название - маска с возвратным дыханием). Обычно используют поток кислорода 8 - 10 л/мин. При плотной подгонке маски к лицу FiO2 может достигать 90%, однако плотное крепление малокомфортно и плохо переносится
Слайд 76 Метод доставки кислорода при помощи транстрахеального катетера чаще применяют
в условиях интенсивной

терапии у пациентов с трахеостомой.
Метод доставки зависит от эффективности, надежности и удобства для больного.
Многим пациентам требуется кислородтерапия на протяжении не менее 3 - 4 нед, так как период разрешения дыхательной недостаточности может быть длительным.
Если после 1 - 2 мес от начала обострения заболевания раО2 не превышает 55 мм рт. ст., решается вопрос о назначении длительной кислородтерапии в домашних условиях.
Слайд 77 Факторы, связанные со снижением
выживаемости при ХОБЛ (по Burrows)








































































 Понятие гиподинамии, гипердинамии
Понятие гиподинамии, гипердинамии Хромосомные болезни
Хромосомные болезни Пеллагра анықтамасы
Пеллагра анықтамасы Отношение к душевнобольным в разные исторические периоды. Эволюция этических и правовых стандартов психической помощи
Отношение к душевнобольным в разные исторические периоды. Эволюция этических и правовых стандартов психической помощи Периоды родов. Партограмма
Периоды родов. Партограмма Штаты учреждения
Штаты учреждения Шымкент қаласы балаларының ,тіс зақымдануында жалаң мия тамырының фитопрепараттарын қолдануды негіздеу
Шымкент қаласы балаларының ,тіс зақымдануында жалаң мия тамырының фитопрепараттарын қолдануды негіздеу Губачев Юрий Михайлович. От нахимовца до профессора
Губачев Юрий Михайлович. От нахимовца до профессора Венеральды аурулар
Венеральды аурулар Определение резус фактора плода
Определение резус фактора плода Диагностика и восстановление функции глотания в острый период церебрального инсульта
Диагностика и восстановление функции глотания в острый период церебрального инсульта Методы лучевой диагностики
Методы лучевой диагностики Понятие об опухолевом процессе. Классификация опухолей. Общие принципы диагностики и лечения опухолей
Понятие об опухолевом процессе. Классификация опухолей. Общие принципы диагностики и лечения опухолей Физическое развитие детей
Физическое развитие детей Перинатальные поражения центральной нервной системы. Актуальность. Тренды
Перинатальные поражения центральной нервной системы. Актуальность. Тренды Оказание первой помощи детям при несчастных случаях, травмах, отравлениях и состояниях, угрожающих жизни и здоровью
Оказание первой помощи детям при несчастных случаях, травмах, отравлениях и состояниях, угрожающих жизни и здоровью Ветряная оспа у детей
Ветряная оспа у детей Аллергия. Общие признаки и типы аллергических реакций
Аллергия. Общие признаки и типы аллергических реакций Клинический случай
Клинический случай Инфекционный эндокардит
Инфекционный эндокардит Поведение в родах
Поведение в родах Что такое инвалидность?
Что такое инвалидность? Выпускная квалификационная работа: Система термостатирования тканей человека
Выпускная квалификационная работа: Система термостатирования тканей человека Они кусаются
Они кусаются Printsipy_ukhoda_i_zabolevania_vek
Printsipy_ukhoda_i_zabolevania_vek Синкопальные состояния у детей
Синкопальные состояния у детей Вакцины против Коронавируса
Вакцины против Коронавируса Инновационное протезирование: взгляд в будущее
Инновационное протезирование: взгляд в будущее