Содержание
- 2. ВИЧ-инфекция (англ. Human Immunodeficiency Virus Infection, HIV-infection) – медленно прогрессирующее антропонозное заболевание с контактным путем передачи,
- 3. Этиология РНК-содержащий вирус (семейстро: ретровирусы, род: лентивирусы. Попадает в организм с разными жидкостями инфицированных людей (кровь,
- 5. Эпидемиология Эпидемия ВИЧ в России имеет тенденцию к распространению. В 2015 году доля женщин составила 37%
- 6. Клиническая классификация ВИЧ-инфекции 1. Стадия инкубации. 2. Стадия первичных проявлений: 2А. Бессимптомная; 2Б. Острая ВИЧ-инфекция без
- 7. 4Б. Потеря массы тела >10%; необъяснимые диарея или лихорадка более 1 мес; повторные стойкие вирусные, бактериальные,
- 8. Стадия 1: инкубация; клинических проявлений нет; от 3-х недель до 3-х месяцев; заканчивается стадией острой инфекции
- 9. Состояния, свидетельствующие о наличии СПИДа Бактериальные инфекции (множественные или возвратные) у ребенка в возрасте до 13
- 10. 15. Интерстициальная лимфоидная пневмония у ребенка в возрасте до 13 лет; 16. Лимфома Беркитта; 17. Иммунобластная
- 11. Клиническая картина Жалобы и анамнез При вертикальном инфицировании в родильном зале выражена задержка внутриутробного развития с
- 12. Лабораторная диагностика Дети, рожденные ВИЧ-инфицированными матерями, в возрасте до 18 месяцев подлежат обследованию во время беременности,
- 13. Определение уровня CD4 после 5 лет у детей (ВОЗ, 2006 г.)
- 14. Лечение (АРВТ пожизненно) Основные вопросы, требующие обязательного обсуждения перед началом АРВТ: o важность строгого соблюдения режима
- 15. Ингибиторы слияния/фузии (ИС, препятствуют проникновению вируса в клетку): маравирок, энфувиртид. Нуклеозидные/нуклеотидные ингибиторы обратной транскриптазы ВИЧ (НИОТ,
- 16. Показания к безотлагательному назначению АРВТ у детей Возраст до 3 лет. Клинический проявления (стадии: 2В, 4А,
- 17. Дополнительные показания к АРВТ у детей Уровень ВН ВИЧ в крови > более 100 тыс. копий/мл.
- 18. При назначении АРВП производится расчет разовой дозы для каждого препарата в зависимости от возраста, массы тела
- 19. Рекомендуется назначение ко-тримоксазола** (комбинированный препарат [Сульфаметоксазол + Триметоприм]) с целью предотвращения заболеваний, связанных с простейшими (пневмоцисты
- 20. Диспансерное наблюдение Рекомендуется осуществлять диспансерное наблюдение ВИЧ-инфицированных детей в специализированном медицинском учреждении при отсутствии АРВТ не
- 21. График и объем обследования ВИЧ-инфицированного ребенка при назначении и проведении АРВТ Анамнез, физикальное обследование, определение стадии,
- 22. Спасибо за внимание!
- 24. Скачать презентацию
Слайд 2ВИЧ-инфекция (англ. Human Immunodeficiency Virus Infection, HIV-infection) – медленно прогрессирующее антропонозное заболевание
ВИЧ-инфекция (англ. Human Immunodeficiency Virus Infection, HIV-infection) – медленно прогрессирующее антропонозное заболевание
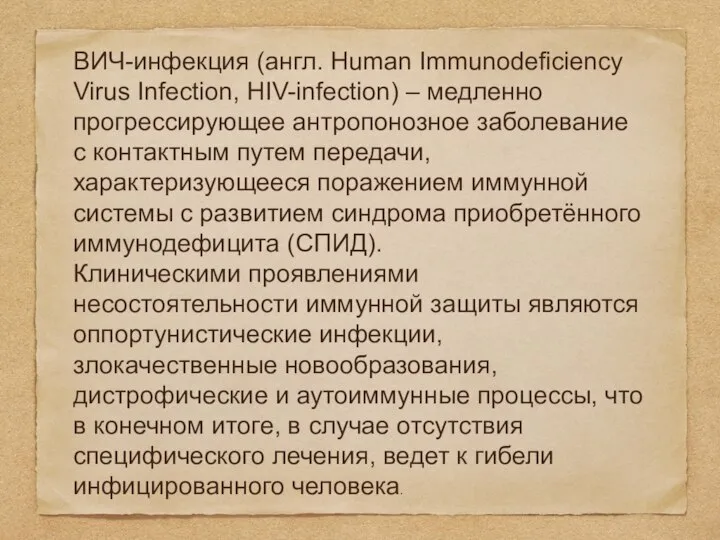
Клиническими проявлениями несостоятельности иммунной защиты являются оппортунистические инфекции, злокачественные новообразования, дистрофические и аутоиммунные процессы, что в конечном итоге, в случае отсутствия специфического лечения, ведет к гибели инфицированного человека.
Слайд 3Этиология
РНК-содержащий вирус (семейстро: ретровирусы, род: лентивирусы.
Попадает в организм с разными жидкостями инфицированных
Этиология
РНК-содержащий вирус (семейстро: ретровирусы, род: лентивирусы.
Попадает в организм с разными жидкостями инфицированных

Мишени: клетки-носители рецептора CD4 (лимфоциты Т-хелперы, моноциты, эозинофилы, мегакариоциты, клетки Лангерганса, альвеолярные макрофаги легких, дендритные клетки головного мозга, эпителиальные клетки кишечника и шейки матки).
Прогрессирование заболевания ведет к появлению как СПИД-связанных вторичных инфекций и опухолей, так и СПИД-несвязанных заболеваний – кардиоваскулярной, неврологической и костносуставной патологии.
Слайд 5Эпидемиология
Эпидемия ВИЧ в России имеет тенденцию к распространению.
В 2015 году доля женщин
Эпидемиология
Эпидемия ВИЧ в России имеет тенденцию к распространению.
В 2015 году доля женщин

В 2015 году в России выявлено более 10 тысяч ВИЧ-инфицированных детей.
Для детей первых лет жизни основным фактором риска заражения является рождение от ВИЧ-инфицированной матери. На начало 2016 года в России состояло на учете 7917 детей, инфицированных ВИЧ перинатально.
Для детей подросткового возраста пути передачи: половые контакты с больными ВИЧ-инфекцией и внутривенное употребление психоактивных веществ.
Для детей всех возрастных групп остаются актуальными такие пути инфицирования, как переливание крови и ее препаратов, использование контаминированного ВИЧ медицинского инструментария.
Слайд 6Клиническая классификация ВИЧ-инфекции
1. Стадия инкубации.
2. Стадия первичных проявлений:
2А. Бессимптомная;
2Б. Острая ВИЧ-инфекция без
Клиническая классификация ВИЧ-инфекции
1. Стадия инкубации.
2. Стадия первичных проявлений:
2А. Бессимптомная;
2Б. Острая ВИЧ-инфекция без

2В. Острая ВИЧ-инфекция с вторичными заболеваниями.
3. Субклиническая стадия.
4. Стадия вторичных заболеваний:
4А. Потеря массы тела <10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы.
∙ фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ);
∙ фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ).
Слайд 74Б. Потеря массы тела >10%; необъяснимые диарея или лихорадка более 1 мес;
4Б. Потеря массы тела >10%; необъяснимые диарея или лихорадка более 1 мес;

∙ фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ);
∙ фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ).
4В. Кахексия; генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания; пневмоцистная пневмония; кандидоз пищевода, бронхов, трахеи, легких; злокачественные опухоли; поражения центральной нервной системы.
фаза прогрессирования (на фоне отсутствия АРВТ, на фоне АРВТ);
фаза ремиссии (спонтанная, после ранее проводимой АРВТ, на фоне АРВТ).
5. Терминальная стадия.
Слайд 8Стадия 1: инкубация; клинических проявлений нет; от 3-х недель до 3-х месяцев;
Стадия 1: инкубация; клинических проявлений нет; от 3-х недель до 3-х месяцев;

Стадия 2: может иметь несколько вариантов течения.
Вариант 2А: (бессимптомная) выработка антител.
Вариант 2Б: острая инфекция без вторичных заболеваний (лихорадка, полиморфные высыпания на коже и слизистых, лимфоаденопатия, фарингит, гепатоспленомегалия, диарея, менингизм); яркая симптоматика выявляется у 15-30% больных, у остальных имеет место 1-2 из вышеперечисленных симптомов в любых сочетаниях.
Вариант 2В: острая инфекция с вторичными заболеваниями (кандидозы, герпетическая инфекция и т.д.). Их проявления, как правило, слабо выражены и кратковременны, но у младенцев, особенно при внутриутробном инфицировании, могут быть тяжелыми (сепсис, пневмоцистная пневмония, смерть).
Стадия 3, (субклиническая): от 2-х до 25-и лет (6 - 7 лет), персистирующая генерализованная лимфоаденопатия (ПГЛ) (увеличение 2 и > лимфоузлов не менее чем в 2 не связанных между собой группах, у взрослых > 1 см, у детей > 0,5 см, не менее 3-х месяцев; эластичны, безболезненны, не спаянны с окружающей тканью, кожа над ними не изменена).
Стадия 4, (вторичных заболеваний: инфекционные, аутоиммунные и/или онкологические поражения слизистых и кожных покровов, верхних дыхательных путей, внутренних органов, нервной системы). Стадия 4В: генерализация, поражение центральной нервной системы; фазы прогрессирования (в отсутствие антиретровирусной терапии или на фоне антиретровирусной терапии) и ремиссии (спонтанной, после ранее проводимой антиретровирусной терапии или на фоне антиретровирусной терапии).
Стадия 5, (терминальная стадия: необратимым течением вторичных заболеваний и гибелью пациента); в педиатрической практике быстро прогрессирует у детей младшего возраста. В случае, если на фоне ВИЧ-инфекции хотя бы одно из вторичных заболеваний имеет степень проявления, соответствующую критериям синдрома приобретенного иммунодефицита (всего 28), после фазы заболевания указывается СПИД.
Слайд 9Состояния, свидетельствующие о наличии СПИДа
Бактериальные инфекции (множественные или возвратные) у ребенка в
Состояния, свидетельствующие о наличии СПИДа
Бактериальные инфекции (множественные или возвратные) у ребенка в

2. Кандидоз пищевода;
3. Кандидоз трахеи, бронхов или легких;
4. Рак шейки матки (инвазивный);
5. Кокцидиомикоз (диссеминированный или внелегочный);
6. Внелегочный криптококкоз;
7. Криптоспоридиоз кишечника с диареей >1 месяца;
8. Цитомегаловирусная инфекция (с поражением других органов, кроме печени, селезенки, лимфатических узлов) у пациента в возрасте старше одного месяца;
9. Цитомегаловирусный ретинит с потерей зрения;
10. Энцефалопатия, обусловленная действием ВИЧ;
11. Инфекция, обусловленная вирусом простого герпеса: хронические язвы, сохраняющиеся более 1 мес., или бронхит, пневмония, эзофагит у пациента в возрасте старше одного месяца;
12. Гистоплазмоз диссеминированный или внелегочный;
13. Изоспороз кишечника (с диареей длительностью более 1 мес.);
14. Саркома Капоши;
Слайд 1015. Интерстициальная лимфоидная пневмония у ребенка в возрасте до 13 лет;
16. Лимфома
15. Интерстициальная лимфоидная пневмония у ребенка в возрасте до 13 лет;
16. Лимфома

17. Иммунобластная лимфома;
18. Лимфома мозга первичная;
19. Микобактериозы, вызванные M.kansasii, M.avium-intracellulare, диссеминированные или внелегочные;
20. Туберкулез легких у пациента старше 13 лет (российские критерии случаев, в которых туберкулез следует рассматривать как проявление СПИДа у больных ВИЧ-инфекцией: выраженный иммунодефицит, подтвержденный лабораторными методами или диагностируемый на основании клинических проявлений ВИЧ-инфекции; диссеминация туберкулезного процесса; значительное снижение реактивности, регистрируемое при морфологическом исследовании тканей, вовлеченных в туберкулезный процесс, например, лимфатического узла);
21. Туберкулез внелегочный (российские критерии случаев, в которых туберкулез следует рассматривать как проявление СПИДа у больных ВИЧ-инфекцией – см. п. 20);
22. Другие не дифференцированные диссеминированные или внелегочные микобактериозы;
23. Пневмоцистная пневмония;
24. Пневмонии возвратные (две и более в течение 12 месяцев);
25. Прогрессирующая многоочаговая лейкоэнцефалопатия;
26. Сальмонеллезные (не тифоидные) септицемии возвратные;
27. Токсоплазмоз мозга у пациента в возрасте старше одного месяца;
28. Синдром истощения, обусловленный ВИЧ.
Слайд 11Клиническая картина
Жалобы и анамнез
При вертикальном инфицировании в родильном зале выражена задержка
Клиническая картина
Жалобы и анамнез
При вертикальном инфицировании в родильном зале выражена задержка

При инфицировании в родах - острый ретровирусный синдром (1-3 м.): повышение температуры, респираторный катар, стоматит, сыпь, диспепсия.
Инфицирование при грудном вскармливании может происходить в течение всего периода лактации, поэтому сроки появления первых симптомов ВИЧ-инфекции становятся размытыми.
При горизонтальном инфицировании ВИЧ у подростков, так же как и у взрослых, клиника острой стадия инфекции может отсутствовать и клиника заболевания может проявится только в стадию вторичных заболеваний.
При сборе анамнеза следует учитывать ВИЧ-статус матери, в том числе выполнение обязательного обследования на ВИЧ во время беременности, полноту предпринятых мер, направленных на профилактику перинатальной передачи ВИЧ от матери ребенку (ППМР), наличие грудного вскармливания, гемотрансфузии, инвазивные медицинские манипуляции, случайные травмы иглой, небезопасные инъекции или половые контакты, выявление других инфекций, передаваемых половым путем.
Слайд 12Лабораторная диагностика
Дети, рожденные ВИЧ-инфицированными матерями, в возрасте до 18 месяцев подлежат
Лабораторная диагностика
Дети, рожденные ВИЧ-инфицированными матерями, в возрасте до 18 месяцев подлежат

Рекомендуется считать лабораторным критерием подтверждения ВИЧ-инфекции получение двух и более положительных результатов обследования на НК ВИЧ.
Рекомендуется при получении лабораторного подтверждения ВИЧ-инфекции обследование ребенка у специалиста по ВИЧ-инфекции для установления клинической стадии, иммунной категории, вторичных заболеваний и решения вопроса о тактике лечения.
Рекомендуется снятие с диспансерного учета по ВИЧ-инфекции детей, рожденных ВИЧ-инфицированными матерями, при использовании методов ПЦР по решению врачебной комиссии в возрасте 6 месяцев и старше; при одновременном наличи условий: получены два или больше отрицательных результата исследования ДНК ВИЧ (и/или РНК ВИЧ), одно из которых выполнено в 4-6 недель жизни ребенка и второе – в возрасте 4 месяца и старше; получены два и больше отрицательных результата исследования на антитела к ВИЧ методом ИФА/ИХЛА (при этом отсутствует выраженная гипогаммаглобулинемия на момент исследования крови на антитела к ВИЧ); отсутствуют клинические проявления ВИЧ-инфекции; ребенок не прикладывался к груди ВИЧ-инфицированной женщины.
Дети, у матерей которых была выявлена ВИЧ-инфекция и которые не прошли процедуру обследования и снятия с диспансерного учета по перинатальному контакту до возраста 18 месяцев, и дети любого возраста без перинатального контакта по ВИЧ-инфекции, имеющие факторы риска инфицирования или клинические проявления ВИЧ-инфекции должны быть обследованы на антитела к ВИЧ методом ИФА с подтверждением в ИБ стандартными методами.
прогностически неблагоприятным считается уровень ВН ВИЧ более 100 000 копий/мл, однако, даже при низких уровнях ВН ВИЧ заболевание может иметь прогрессирующее течение.
Слайд 13Определение уровня CD4
после 5 лет у детей (ВОЗ, 2006 г.)
Определение уровня CD4
после 5 лет у детей (ВОЗ, 2006 г.)

Слайд 14Лечение (АРВТ пожизненно)
Основные вопросы, требующие обязательного обсуждения перед началом АРВТ:
o важность строгого
Лечение (АРВТ пожизненно)
Основные вопросы, требующие обязательного обсуждения перед началом АРВТ:
o важность строгого

o возможные побочные действия АРВП, в случае которых необходимо обратиться к врачу;
o признаки частых заболеваний у ВИЧ-инфицированных детей, требующие срочной диагностики и лечения;
o профилактика вторичных инфекций, в том числе пневмоцистной пневмонии;
o важность проведения профилактических прививок;
o вскармливание и питание ВИЧ-инфицированного ребенка: оптимальный рацион, рекомендации по применению пищевых добавок, особенности питания при наличии нарушений аппетита или способности принимать пищу; для детей первого года жизни необходима консультация родителя/опекуна по искусственному вскармливанию;
o возможность развития синдрома восстановления иммунитета, сопровождающегося временным ухудшением клинического состояния, разъяснение, что это является показателем эффективности проводимой терапии и не является основанием для ее отмены или прерывания.
Слайд 15Ингибиторы слияния/фузии (ИС, препятствуют проникновению вируса в клетку): маравирок, энфувиртид.
Нуклеозидные/нуклеотидные ингибиторы обратной
Ингибиторы слияния/фузии (ИС, препятствуют проникновению вируса в клетку): маравирок, энфувиртид.
Нуклеозидные/нуклеотидные ингибиторы обратной

Нуклеотидные ингибиторы обратной транскриптазы (ННИОТ): невирапин, эфавиренз, этравирин, рилпивирин.
Ингибиторы интегразы ВИЧ (ИИ, препятствуют встраиванию ДНК ВИЧ в генетический материал клетки): ралтегравир, долутегравир.
Ингибиторы протеазы ВИЧ (ИП, действуют на поздней стадии репликации вируса, препятствуют созреванию вирусной мРНК: атазанавир, дарунавир, лопинавир, нелфинавир, ритонавир, саквинавир, фосампренавир.
Препараты входят в перечень ЖНВЛП.
На территории РФ зарегистрированы комбинированные противовирусные препараты: [абакавир + ламивудин], [зидовудин + ламивудин], [зидовудин + абакавир + ламивудин], [тенофовир + эмтрицитабин + рилпивирин], [лопинавир + ритонавир], [тенофовир + эмтрицитабин].
Слайд 16Показания к безотлагательному назначению АРВТ у детей
Возраст до 3 лет.
Клинический проявления (стадии:
Показания к безотлагательному назначению АРВТ у детей
Возраст до 3 лет.
Клинический проявления (стадии:

Уровень CD4: 3-5 л. - менее 750, 5л. - менее 350.
Слайд 17Дополнительные показания к АРВТ у детей
Уровень ВН ВИЧ в крови > более
Дополнительные показания к АРВТ у детей
Уровень ВН ВИЧ в крови > более

Сопутствующая патология: активный туберкулез; хронический вирусный гепатит С у детей 3 лет и старше; хронический вирусный гепатит В, если показано его лечение; заболевания, требующие длительного применения иммуносупрессивной терапии (лучевая терапия, кортикостероидные гормоны, цитостатики).
У подростщ: беременность; с противоэпидемической целью инфицированному ВИЧ партнеру в дискордантной паре; ВИЧ-инфицированному подростку с рисками горизонтальной передачи ВИЧ
Слайд 18При назначении АРВП производится расчет разовой дозы для каждого препарата в зависимости
При назначении АРВП производится расчет разовой дозы для каждого препарата в зависимости

Прочие противомикробные препараты, не входящие в перечень АРВП, препараты метаболического профиля, иммунотропные препараты, в том числе иммуноглобулины, кровезаменители, стимуляторы костного мозга и т.д., являются вспомогательной терапией для коррекции вторичных состояний при ВИЧ-инфекции. Эти препараты также могут быть жизненно важными на этапе интенсивной терапии манифестации СПИД, но они не способны заменить этиотропное лечение ВИЧ-инфекции.
Слайд 19Рекомендуется назначение ко-тримоксазола** (комбинированный препарат [Сульфаметоксазол + Триметоприм]) с целью предотвращения заболеваний,
Рекомендуется назначение ко-тримоксазола** (комбинированный препарат [Сульфаметоксазол + Триметоприм]) с целью предотвращения заболеваний,
![Рекомендуется назначение ко-тримоксазола** (комбинированный препарат [Сульфаметоксазол + Триметоприм]) с целью предотвращения заболеваний,](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/930363/slide-18.jpg)
Слайд 20Диспансерное наблюдение
Рекомендуется осуществлять диспансерное наблюдение ВИЧ-инфицированных детей в специализированном медицинском учреждении
Диспансерное наблюдение
Рекомендуется осуществлять диспансерное наблюдение ВИЧ-инфицированных детей в специализированном медицинском учреждении

Слайд 21График и объем обследования ВИЧ-инфицированного ребенка при назначении и проведении АРВТ
Анамнез, физикальное
График и объем обследования ВИЧ-инфицированного ребенка при назначении и проведении АРВТ
Анамнез, физикальное

Консультация врача-окулиста, врача-невролога, врача-оториноларинголога 1 р. в 12 м. или по клиническим показаниям.
Рентген органов грудиной клетки, УЗИ органов брюшной полости по клиническим показаниям.
Туберкулинодиагностика 1 р. в 6 м.
Маркеры вирусных гепатитов В, С по показаниям.
Оценка сопутствующего лечения и нежелательных явлений при каждом осмотре и обращении.
Слайд 22Спасибо за внимание!
Спасибо за внимание!

 Гистология зуба
Гистология зуба Первая помощь при воздействии высоких и низких температур
Первая помощь при воздействии высоких и низких температур Психоэмоциональный стресс – причина вегетативных нарушений
Психоэмоциональный стресс – причина вегетативных нарушений Гельминты - паразиты человека
Гельминты - паразиты человека Концепция болезни
Концепция болезни Лихорадка Эбола
Лихорадка Эбола Вскармливание детей (принципы ВОЗ)
Вскармливание детей (принципы ВОЗ) Гистеросальпингография
Гистеросальпингография Инфекция
Инфекция Расту здоровым, сильным, закалённым
Расту здоровым, сильным, закалённым Режим питания
Режим питания Как пережить инфаркт, когда вы один
Как пережить инфаркт, когда вы один Опсоклонус-миоклонус синдром (ОМС)
Опсоклонус-миоклонус синдром (ОМС) Диагностика ТЭЛА
Диагностика ТЭЛА Рахит у детей
Рахит у детей Odnowa biologiczna. Hydroterapia
Odnowa biologiczna. Hydroterapia Холтеровское мониторирование ЭКГ
Холтеровское мониторирование ЭКГ Lektsia_1_Ostry_appenditsit
Lektsia_1_Ostry_appenditsit Еңбекке тәрбиелеу мен оқытуды ұйымдастыруға қойылатын талаптар
Еңбекке тәрбиелеу мен оқытуды ұйымдастыруға қойылатын талаптар Реанимация инфаркта миокарда, ТЭЛА
Реанимация инфаркта миокарда, ТЭЛА Інвалідна коляска
Інвалідна коляска Острый аппендицит у детей
Острый аппендицит у детей Телемедицина в лабораторной диагностике
Телемедицина в лабораторной диагностике Суставной синдром при подагре
Суставной синдром при подагре Европейская неделя иммунизации
Европейская неделя иммунизации shkola_molodykh_vrachey_prezentatsi_gruppy_zdorovya
shkola_molodykh_vrachey_prezentatsi_gruppy_zdorovya Организация оказания первичной медико-санитарной помощи в г. Иркутске
Организация оказания первичной медико-санитарной помощи в г. Иркутске Сон в короне
Сон в короне