Слайд 2Врожденными называют те заболевания, которые развились еще до рождения или во время

родов. Они не обязательно являются наследственными.
Многие виды врожденной патологии сердца и кровеносных сосудов встречаются не только порознь, но и в различных сочетаниях примерно у 1 из каждых 200 новорожденных.
Слайд 4 ВПС Частота %
Дефект межжелудочковой перегородки 25-30
Открытый аортальный проток 12
Дефект межпредсердной перегородки 10
Стеноз

клапана легочной артерии 10
Тетрада Фалло 5-10
Стеноз аортального клапана 5
Коарктация аорты 5
Общий артериальный ствол 5
Транспозиция магистральных сосудов 5
Слайд 5 Формирования сердца плода происходит к концу I триместра беременности. При помощи

такого метода как УЗИ уже на 16-18-й неделе можно выявить большую часть вырожденных пороков сердца. Диагноз ставится окончательно во II или III триметре. При ВПС у детей может быть цианоз, если увеличено количество восстановленного гемоглобина эритроцитов до 50 г/л. На это влияют такие факторы как:
увеличение количества венозной крови, поступающей в большой круг кровообращения при наличии сброса крови из правых отделов сердца в левые
степень оксигенации крови в легких
степень использования кислорода тканями
Цианоз влияет на изменения периферической крови: полицитемию и гипергемоглобинемию. Хроническая кислородная недостаточность вызывает изменение ногтевых фаланг – пальцы напоминают барабанные палочки.
Слайд 6 Существует 3 фазы течения врожденных пороков сердца:
Первая фаза – происходят реакции адаптации

и компенсации на нарушения динамики кровообращения. Если гемодинамика нарушена значительно, появляется нестойкая гиперфункция миокарда, аварийный вариант по В. В. Ларину и Ф. 3. Меерсону, поэтому легко развивается декомпенсация.
Вторая фаза – относительной компенсации. Физическое развитие ребенка улучшается, как и его моторная активность.
Третья фаза – терминальная. Она наступает при исчерпывании компенсаторных возможностей и развитии дистрофических и дегенеративных изменений в сердечной мышце и паренхиматозных органах. Различные заболевания и осложнения приближают развитие этой фазы болезни, которая обязательно оканчивается летальным исходом.
Слайд 7Ф. 3. Меерсон и его коллеги выделяют 3 стадии компенсаторной гиперфункции сердца:
1. Аварийная
Увеличивается

интенсивность функционирования структур миокарда. Появляются признаки острой сердечной недостаточности. Появляется изменение обмена.
2. Вторая стадия
Фиксируют нормальную интенсивность функционирования структур миокарда. Прогрессируют нарушения обмена, структуры и регуляции сердца.
3. Стадия прогрессирующего кардиосклероза и постепенного истощения
Снижается интенсивность синтеза нуклеиновых кислот и белков в гипертрофированном миокарде.
В периоде относительной компенсации постепенно развивается синдром капилляротро-фической недостаточности системы гемомикроциркуляции, приводящий к несоответствию транскапиллярного кровотока сердечному выбросу. Как следствие этого появляются метаболические расстройства в тканях, а также дистрофические, атрофические и склеротические изменения во внутренних органах.
Слайд 8 Дефект межжелудочковой перегородки – это тоже один из часто встречающихся видов пороков сердца,
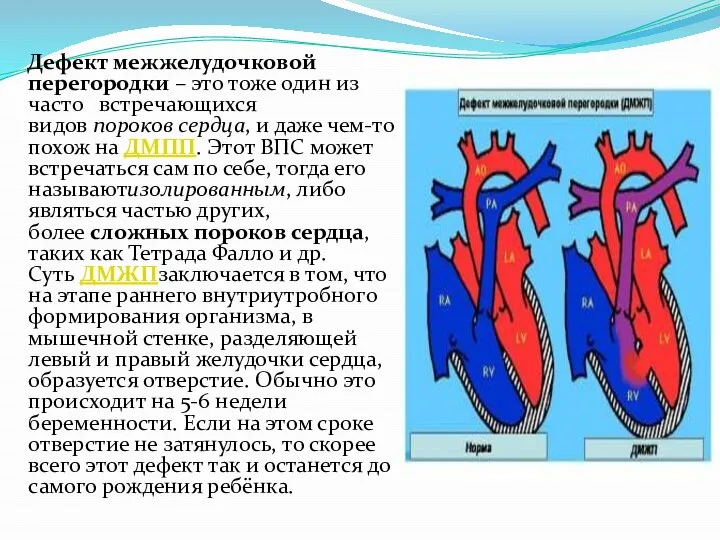
и даже чем-то похож на ДМПП. Этот ВПС может встречаться сам по себе, тогда его называютизолированным, либо являться частью других, более сложных пороков сердца, таких как Тетрада Фалло и др. Суть ДМЖПзаключается в том, что на этапе раннего внутриутробного формирования организма, в мышечной стенке, разделяющей левый и правый желудочки сердца, образуется отверстие. Обычно это происходит на 5-6 недели беременности. Если на этом сроке отверстие не затянулось, то скорее всего этот дефект так и останется до самого рождения ребёнка.
Слайд 9Нарушение гемодинамики при дефекте межжелудочковой перегородки определяется наличием сообщения между камерой с

высоким давлением и камерой с низким давлением. В нормальных условиях давление в правом желудочке в период систолы в 4 - 5 раз ниже, чем в левом. Поэтому через дефект межжелудочковой перегородки происходит сброс крови слева направо, зависящий от нескольких факторов. Главным из них является разница сопротивлений выбросу крови из левого желудочка между большим кругом кровообращения и сопротивлением, оказываемым выбросу самим дефектом, правым желудочком и сосудами малого круга кровообращения.
Слайд 10Повышение давления в малом круге кровообращения обусловлено двумя факторами: I) значительным переполнением

кровью малого круга, т.е. увеличением объема крови, которую необходимо протолкнуть правому желудочку при каждом сердечном цикле; 2) повышением сопротивления периферических сосудов легких.
Эти факторы оказывают влияние на возникновение легочной гипертензии, но роль каждого из них весьма индивидуальна. В случаях, когда легочная гипертензия определяется, главным образом, наличием большого сброса крови, гемодинамика стабилизируется благодаря нескольким факторам. Поскольку минутный объем большого круга кровообращения при обычных условиях относительно постоянен, несмотря на наличие сброса крови, то сердце работает, испытывая большие перегрузки как левых, так и правых отделов. Левые отделы сердца испытывают перегрузки, перекачивая объем крови, во много раз превышающий должный; большая часть этой крови сбрасывается через дефект (объемная и систолическая перегрузка). В свою очередь правый желудочек, получая этот объем крови и растягиваясь во время каждого цикла значительно больше, чем это необходимо (объемная перегрузка), развивает давление, во много раз превосходящее нормальное, чтобы протолкнуть этот объем крови через сосуды легких (систолическая перегрузка).
Таким образом, при большом сбросе крови слева направо наблюдаются: значительное повышение давления в малом круге кровообращения, объемные и систолические перегрузки левого и правого желудочков. Характерным для дефектов с большим сбросом крови и невысоким легочным сопротивлением является преобладание перегрузок левых отделов сердца. Дальнейшие гемодинамические изменения при наличии больших дефектов принято рассматривать в динамике.
Слайд 11Таким образом, при большом сбросе крови слева направо наблюдаются: значительное повышение давления
в малом круге кровообращения, объемные и систолические перегрузки левого и правого желудочков. Характерным для дефектов с большим сбросом крови и невысоким легочным сопротивлением является преобладание перегрузок левых отделов сердца. Дальнейшие гемодинамические изменения при наличии больших дефектов принято рассматривать в динамике.
Слайд 12В целом клиническая картина определяется величиной и направлением сброса крови через дефект.

При маленьких дефектах (болезнь Толочинова-Роже) пациенты кроме шума практически не имеют симптомов, нормально развиваются и растут. Дефекты с большим сбросом слева направо обычно проявляются клинически с 4-8 недель, сопровождаются задержкой роста и развития, повторными респираторными инфекциями, снижением толерантности к физической нагрузке, сердечной недостаточностью со всеми классическими симптомами — потливостью, учащенным дыханием (в том числе с участием мышц живота), тахикардией, застойными хрипами в легких, гепатомегалией, отечным синдромом.
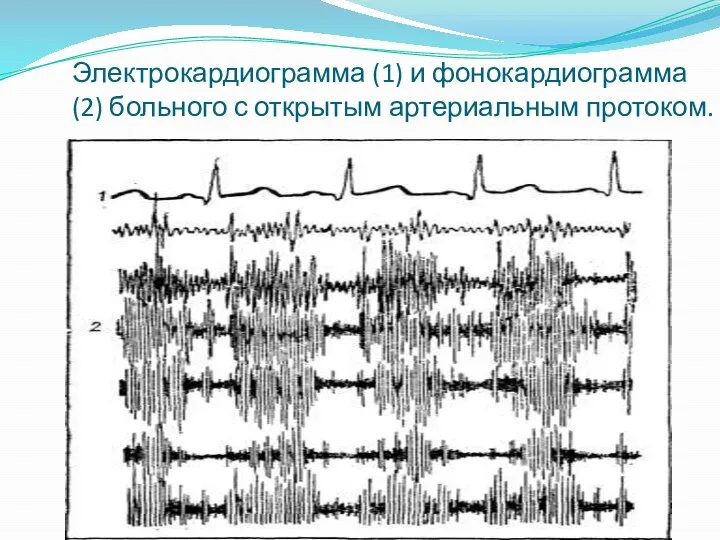
Слайд 14Электрокардиограмма (1) и фонокардиограмма (2) больного с открытым артериальным протоком.
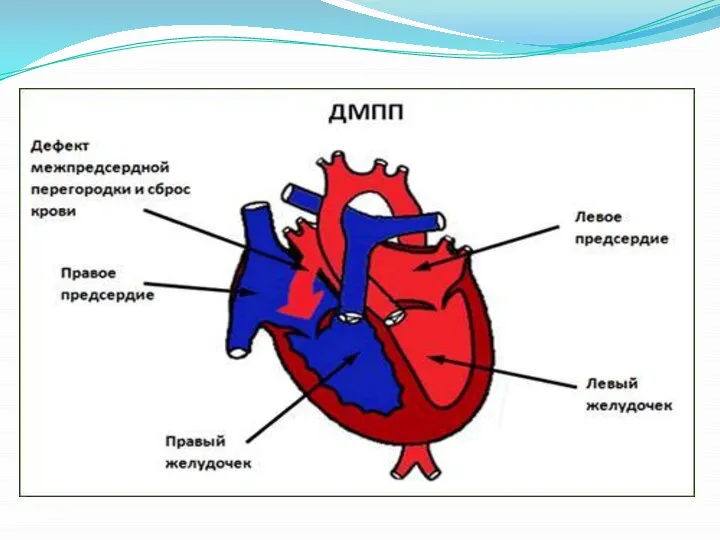
Слайд 16При небольшом дефекте из-за более высокого давления в левом предсердии имеется левоправый

артериовенозный сброс, насыщенная кислородом кровь сбрасывается в венозное русло. Это приводит к гиперволемии малого круга кровообращения, дилатации полости правого желудочка. Однако, несмотря на значительный сброс, легочная гипертензия, особенно склеротическая фаза, редко развивается у детей с ДМПП, ее частота на растает пропорционально возрасту. При больших дефектах вели чина и направление сброса крови определяются не столько разностью давления в предсердиях (она не превышает 3 мм рт. ст.), сколько относительной растяжимостью обоих желудочков во время диастолы, соотношением конечно диастолического давления в их полостях.
Слайд 17У детей первых месяцев жизни способность обоих желудочков к растяжению определяется толщиной

их стенок, которая одинакова или почти одинакова, в результате сброс небольшой и порок остается бессимптомным. Через 1 — 2 мес после рождения легочное сопротивление падает, соответственно уменьшается гипертрофия миокарда правого желудочка, он делается более податливым.
Системное сопротивление увеличивается, стенка левого желудочка утолщается, способность к диастолическому расслаблению уменьшается. Эти изменения приводят к увеличению левоправого сброса на уровне предсердий. Из-за особенностей сброса основная нагрузка при этом пороке приходится на правые отделы.
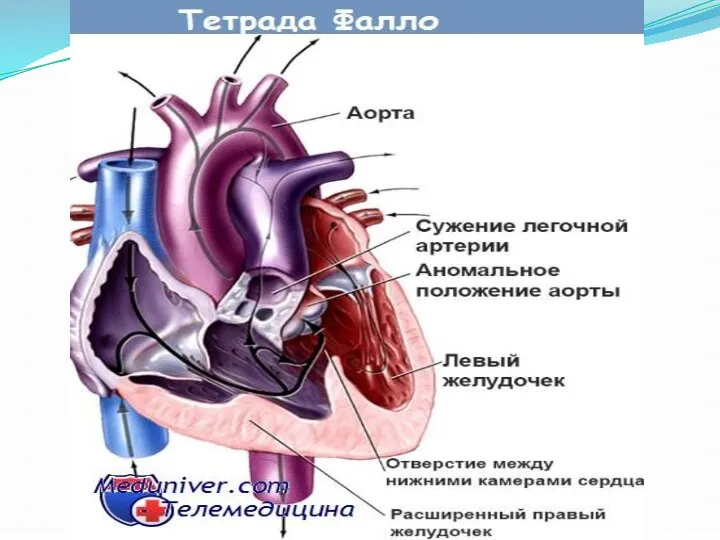
Слайд 18Тетрада Фалло – это сочетание четырех анатомических компонентов: дефекта межжелудочковой перегородки, обструкции выходного

отдела правого желудочка (стеноз легочной артерии), гипертрофия правого желудочка и смещение аорты в правый желудочек более, чем на 50%. Степень обструкции может быть разной от минимальной до полной атрезии (1,9). Составляет 2,5% всех ВПС. Является наиболее часто встречаемым врожденным «цианотическим» пороком сердца (11-27%), наличие которого является абсолютным показанием для оперативного лечения [6].
Слайд 201. Аорта начинается чаще от правого желудочка, чем от левого, или же

она расположена над отверстием в межжелудочковой перегородке, как показано на рисунке, и получает кровь из обоих желудочков.
2. Наблюдается стеноз легочной артерии, поэтому в легкие из правого желудочка поступает очень мало крови. Большая часть крови направляется прямо в аорту, минуя легкие.
3. Кровь из левого желудочка через отверстие в межжелудочковой перегородке направляется в правый желудочек, а затем в аорту (или прямо в аорту, если она расположена над отверстием).
4. Поскольку правый желудочек должен перекачивать большой объем крови в аорту, где давление высокое, его стенка гипертрофирована, а сам желудочек увеличен.
Слайд 21 Постановка диагноза при тетраде Фалло основана на наличии следующих симптомов:

(1) выраженный цианоз (синюшность) кожных покровов ребенка;
(2) регистрация высокого систолического давления в правом желудочке при катетеризации сердца;
(3) характерные изменения контуров сердца при радиологическом исследовании, связанные с увеличением правого желудочка;
(4) ангиограмма (серия рентгеновских снимков), выявляющая патологический ток крови через отверстие в межжелудочковой перегородке и далее в аорту, расположенную над отверстием (и слабый ток крови в стенозированную легочную артерию).
Слайд 22Стеноз аортального клапана
Стеноз устья аорты (аортальный стеноз) — это сужение выносящего тракта ЛЖ
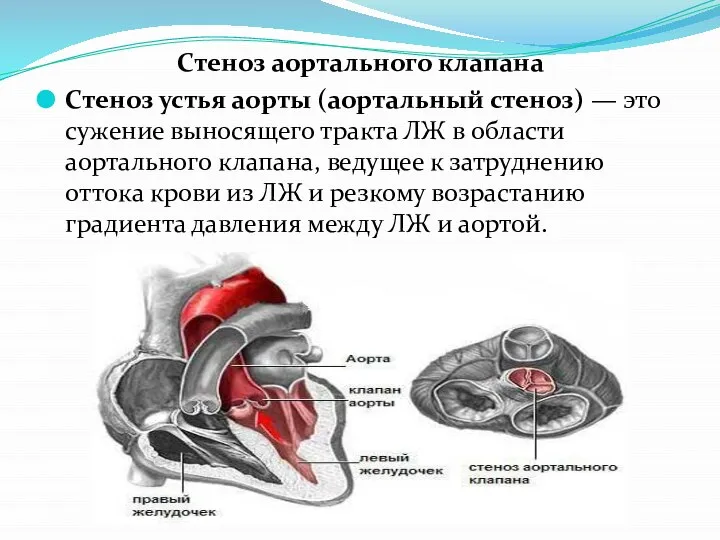
в области аортального клапана, ведущее к затруднению оттока крови из ЛЖ и резкому возрастанию градиента давления между ЛЖ и аортой.
Слайд 23Гемодинамические проявления аортального стеноза развиваются при уменьшении площади аортального устья до 0,8

-1,0 см2, что обычно сопровождается градиентом давления между левым желудочком и аортой в 50 мм рт.ст. Стеноз аорты в значительной степени уменьшает поток крови из левого желудочка в аорту. Преодоление сопротивления выбросу крови способствует гипертрофии миокарда левого желудочка, толщина которого находится в прямой корреляционной зависимости от степени стенозирования (Затикян Е.П., 1988). Повышается систолическое и конечно-диастолическое давление в левом желудочке. Возникает выраженная разница между давлением в левом желудочке и аорте - градиент давления, степень которого и определяет тяжесть порока и степень выраженности нарушений гемодинамики. Уменьшается относительный коронарный кровоток, в том числе и субэндокардиальный.
Слайд 24Коарктация аорты
Коарктация аорты – врожденная аномалия аорты, характеризующаяся ее стенозом, как правило,
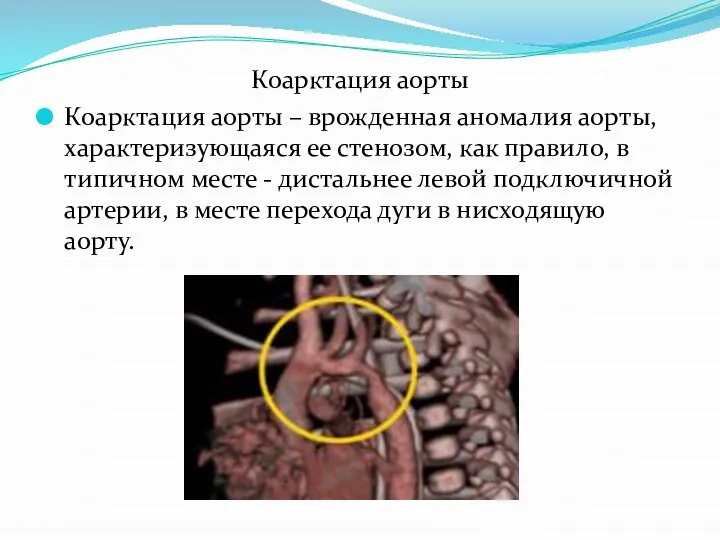
в типичном месте - дистальнее левой подключичной артерии, в месте перехода дуги в нисходящую аорту.
Слайд 25
Типичным местом расположения стеноза служит терминальный отдел дуги аорты между артериальным протоком

и устьем левой подключичной артерии (область перешейка аорты). В этом месте коарктация аорты выявляется у 90-98% больных. Снаружи сужение может иметь вид песочных часов или перетяжки с нормальным диаметром аорты в проксимальном и дистальном отделах. Внешнее сужение, как правило, не соответствует величине внутреннего диаметра аорты, поскольку в просвете аорты располагается нависающая серповидная складка или диафрагма, которые в некоторых случаях полностью перекрывают внутренний просвет сосуда. Протяженность коарктации аорты может составлять от нескольких мм до 10 и более см, однако чаще ограничивается 1-2 см.
Стенотическое изменение аорты в месте перехода ее дуги в нисходящую часть обусловливает развитие двух режимов кровообращения в большом круге: проксимальнее места препятствия кровотоку имеется артериальная гипертензия, дистальнее – гипотензия. В связи с имеющимися гемодинамическими нарушениями у больных с коарктацией аорты включаются компенсаторные механизмы – развивается гипертрофия миокарда левого желудочка, увеличивается ударный и минутный объем, расширяется диаметр восходящей аорты и ветвей ее дуги, расширяется сеть коллатералей. У детей старше 10 лет в аорте и сосудах уже отмечаются атеросклеротические изменения.




















 Выделение нуклеиновых кислот из различного клинического материала. ПЦР и электрофорез в медицинской генетике
Выделение нуклеиновых кислот из различного клинического материала. ПЦР и электрофорез в медицинской генетике Актуальные вопросы заикания. Тест
Актуальные вопросы заикания. Тест Виды медицинских публикаций 25.07
Виды медицинских публикаций 25.07 аааааааааааааааааааааааааааааааааааааааа
аааааааааааааааааааааааааааааааааааааааа Химический состав и пищевая ценность плодов и овощей
Химический состав и пищевая ценность плодов и овощей Питание лиц пожилого и старческого возраста
Питание лиц пожилого и старческого возраста Первая помощь при отравлении
Первая помощь при отравлении Мультидисциплинарный подход к лечению острого и хронического панкреатита-Ч1
Мультидисциплинарный подход к лечению острого и хронического панкреатита-Ч1 Травмы
Травмы Рефлюкс-эзофагит
Рефлюкс-эзофагит Преимущества фитотерапии перед химическими препаратами
Преимущества фитотерапии перед химическими препаратами Отечественное прессование в современной стоматологии
Отечественное прессование в современной стоматологии Наращивание костной ткани в стоматологии. Синус-лифтинг
Наращивание костной ткани в стоматологии. Синус-лифтинг Врачевание в древней Греции
Врачевание в древней Греции Цитологическая диагностика в гинекологии. Кольпоцитология
Цитологическая диагностика в гинекологии. Кольпоцитология Акушерские кровотечения
Акушерские кровотечения Vaccins, Consentement libre et éclairé de la personne
Vaccins, Consentement libre et éclairé de la personne Сауықтырудың дәстірлі емес тәсілдері. Цигун емі
Сауықтырудың дәстірлі емес тәсілдері. Цигун емі Нарушения опорно-двигательной системы. Травматизм
Нарушения опорно-двигательной системы. Травматизм Рассеянный склероз
Рассеянный склероз Этиология и патогенез злокачественных новообразований и предраковых состояний
Этиология и патогенез злокачественных новообразований и предраковых состояний Школа инсульта. Основные принципы ухода за тяжелыми пациентами с инсультом
Школа инсульта. Основные принципы ухода за тяжелыми пациентами с инсультом Холера
Холера Осторожно: клещи
Осторожно: клещи Poziom tkanki tłuszczowej u studentów aWF a płeć
Poziom tkanki tłuszczowej u studentów aWF a płeć Врачебная тактика при острой лихорадке неясного происхождения
Врачебная тактика при острой лихорадке неясного происхождения Шина Ванкевича, Шинирование по методу А.П. Вихрова и М.А. Слепченко
Шина Ванкевича, Шинирование по методу А.П. Вихрова и М.А. Слепченко Метеорологические условия труда
Метеорологические условия труда