Слайд 2 Гранулематоз Вегенера
- быстропрогрессирующее заболевание невыясненной этиологии, ассоциированное с выработкой аутоантител (антител
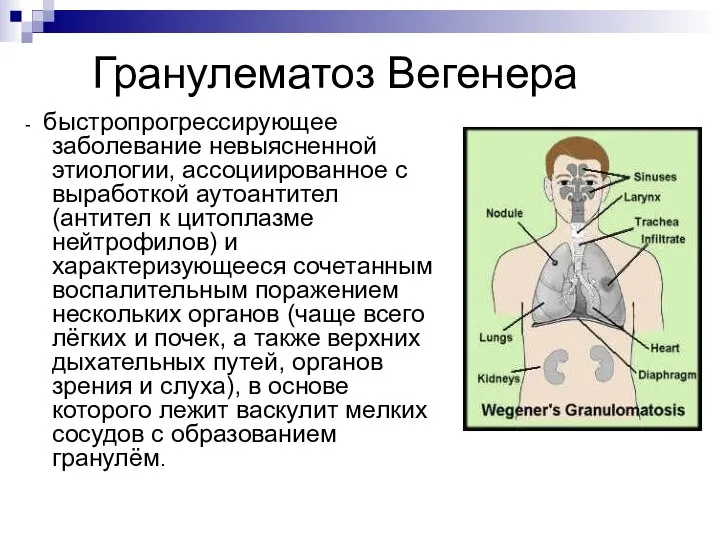
к цитоплазме нейтрофилов) и характеризующееся сочетанным воспалительным поражением нескольких органов (чаще всего лёгких и почек, а также верхних дыхательных путей, органов зрения и слуха), в основе которого лежит васкулит мелких сосудов с образованием гранулём.
Слайд 4 Эпидемиология
Заболеваемость встречается достаточно редко 8-12 на 1000000.
Заболевание может начаться в

любом возрасте.
Около 15% больных моложе19 лет, дети болеют редко. Несколько чаще болеют мужчины
Слайд 5 Этиология
Этиология гранулематоза Вегенера остается неизвестной. Предполагают ряд теорий возникновения заболевания:
1.

Инфекционная теория. При бактериологическом исследовании обращает на себя внимание совпадающее по времени повышение концентрации возбудителя в культуральных средах с клиническими признаками обострения заболевания, что позволяет с высокой долей вероятности отнести золотистый стафилококк к возможным триггерам, вызывающим гранулематоз Вегенера
Слайд 6 Этиология
2. Вирусная теория. Известно, что гепатит С может индуцировать криоглобулинемический васкулит,

морфологически схожий с изменениями в органах как при гранулематозе Вегенера.
Особое внимание среди триггеров уделяют ВИЧ-инфекции. Изменения при некротизирующих васкулитах во многом повторяют инфекционные
Слайд 7 Патогенез
Имеется определенная генетическая предрасположенность- заболевание связано с наличием антигенов гистосовместимости HLA

B7,B8 ИDR2.
Поражение верхних дыхательных путей наводит на мысль об аллергической реакции на какой-нибудь антиген- экзогенный или эндогенный, свойственный дыхательным путям. В патогенезе гранулематоза Вегенера имеет значение гиперреактивность гуморального звена иммунитета: повышение сывороточного и секреторного IgA,IgG и IgE, обнаруживается РФ, ЦИК IgG аутоантитела.
Слайд 8 Патогенез
У некоторых больных в крови и сосудистой стенке выявляются иммунные комплексы.

Гранулемы с большим числом гигантских многоядерных клеток, особенно в легких, могут быть проявлением аллергической реакции замедленного типа либо реакции на инородное тело, но прямых доказательств нет.
У большинства больных имеются антитела к цитоплазме нейтрофилов, преимущественно к протеазе-3. Как и для других васкулитов, четких доказательств их этиологии нет.
Слайд 9Гистологические изменения
Триада:
некротизирующий ангиит(воспаление гиподермальных и дермальных кровеносных сосудов)
асептический некроз
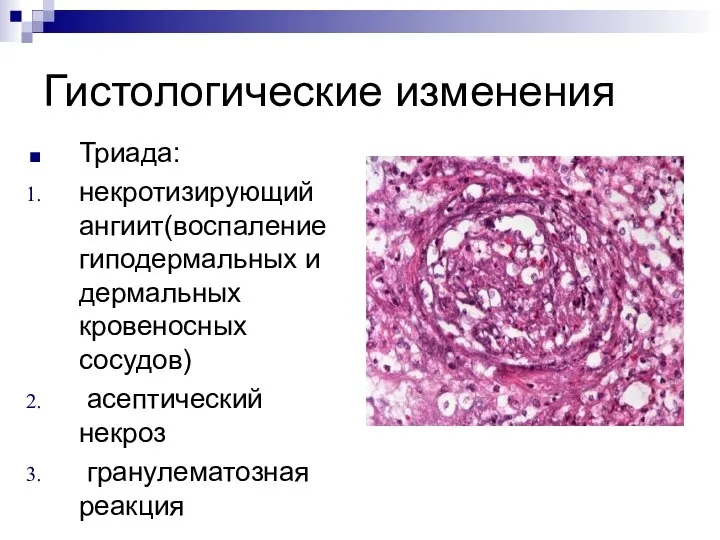
гранулематозная реакция
Слайд 10При гистологическом исследовании выявляются признаки ангиита с деструктивными изменениями В ткани легких
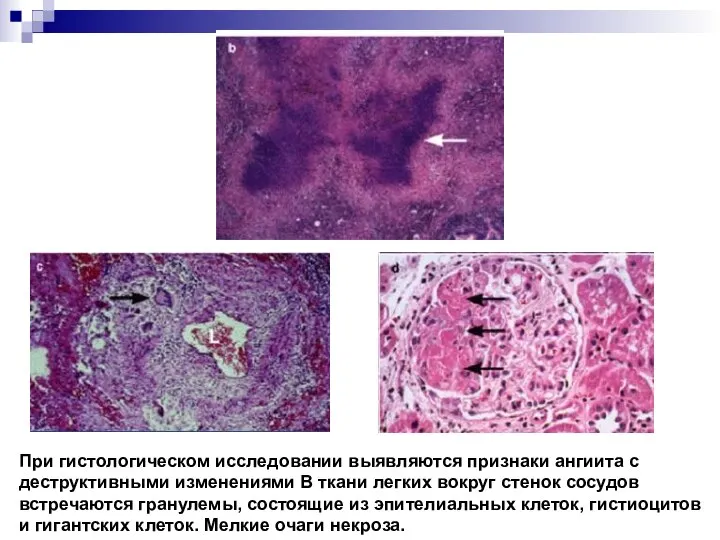
вокруг стенок сосудов встречаются гранулемы, состоящие из эпителиальных клеток, гистиоцитов и гигантских клеток. Мелкие очаги некроза.
Слайд 11 Клиническая картина
Триада симптомов:
1. Некротизирующие гранулематозные процессы в верхних и нижних

дыхательных путях или во всей дыхательной системе;
2. Очаговый гломерулонефрит с некрозом и тромбозом отдельных отрезков петли клубочка и гранулематозные процессы в почечном клубочке;
3. Генерализованный очаговый некротизирующий васкулит (с поражением артерий и вен), как правило в легком.
Слайд 12 Общие симптомы:
Болезнь начинается остро или подостро с общих или местных

проявлений. К общим относят лихорадку до 38-39 °С, миалгии, артралгии, реже кожные изменения в виде сосудистой пурпуры или язвенно-некротизирующего васкулита кожи.
Слайд 13 Поражение глаз
При гранулематозе Вегенера воспалительный процесс затрагивает в основном белочную
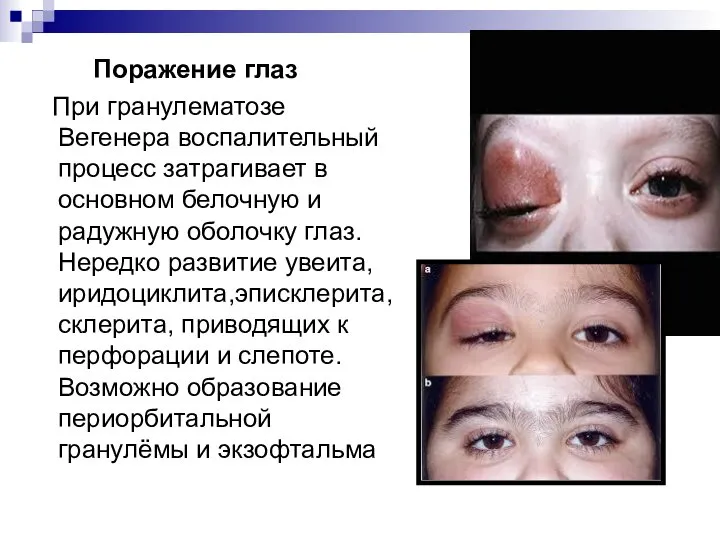
и радужную оболочку глаз. Нередко развитие увеита, иридоциклита,эписклерита, склерита, приводящих к перфорации и слепоте. Возможно образование периорбитальной гранулёмы и экзофтальма
Слайд 14Поражение верхних дыхательных путей, ротовой полости и органов слуха
Проявляется в виде
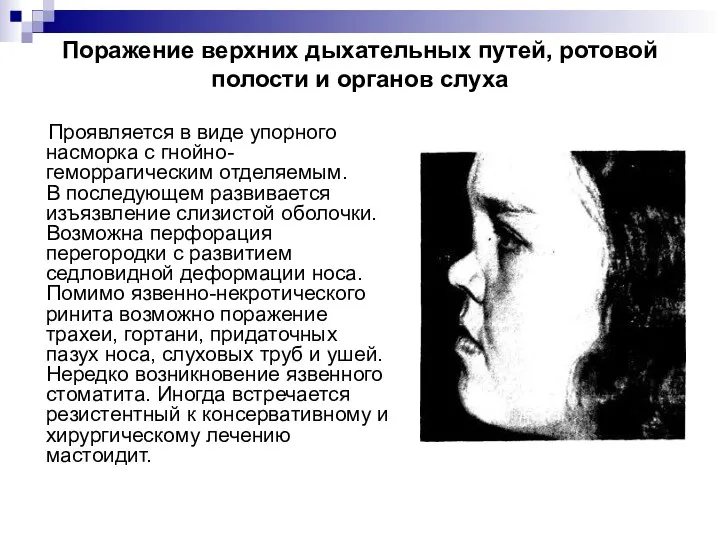
упорного насморка с гнойно-геморрагическим отделяемым. В последующем развивается изъязвление слизистой оболочки. Возможна перфорация перегородки с развитием седловидной деформации носа. Помимо язвенно-некротического ринита возможно поражение трахеи, гортани, придаточных пазух носа, слуховых труб и ушей. Нередко возникновение язвенного стоматита. Иногда встречается резистентный к консервативному и хирургическому лечению мастоидит.
Слайд 15Поражение лёгких
В легких образуются гранулемы, нередко распадающиеся, что приводит к кровохарканью
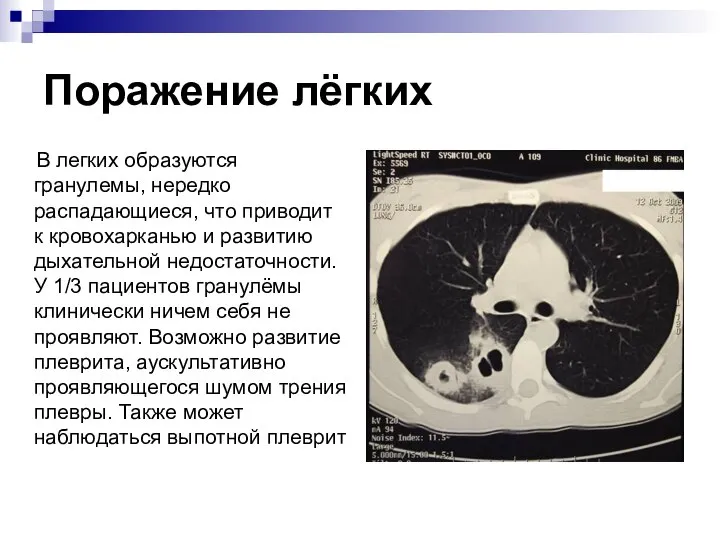
и развитию дыхательной недостаточности. У 1/3 пациентов гранулёмы клинически ничем себя не проявляют. Возможно развитие плеврита, аускультативно проявляющегося шумом трения плевры. Также может наблюдаться выпотной плеврит
Слайд 16Поражение кожи
Наблюдается кожный васкулит с язвенно-геморрагическими высыпаниями.
Поражение нервной системы
Протекает в виде
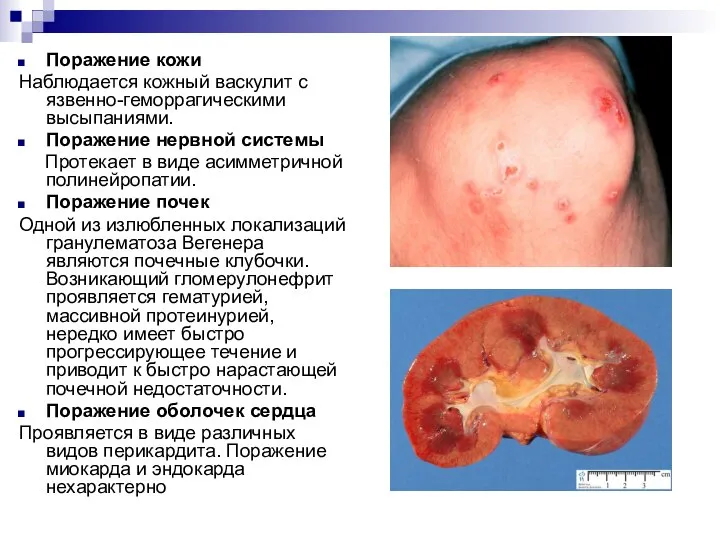
асимметричной полинейропатии.
Поражение почек
Одной из излюбленных локализаций гранулематоза Вегенера являются почечные клубочки. Возникающий гломерулонефрит проявляется гематурией, массивной протеинурией, нередко имеет быстро прогрессирующее течение и приводит к быстро нарастающей почечной недостаточности.
Поражение оболочек сердца
Проявляется в виде различных видов перикардита. Поражение миокарда и эндокарда нехарактерно
Слайд 17В клиническом анализе крови выявляются увеличенная СОЭ, лейкоцитоз, эозинофилия, сдвиг лейкограммы влево

за счет палочкоядерных форм, метамиелоцитов и миелоцитов, нормохромная анемия.
Как правило, выявляются резко положительные биохимические острофазовые реакции, гипер-а2- и гамма-глобулинемия. Могут выявляться LE-клетки (редко), противоядерные антитела, ревматоидный фактор, у большинства больных определяются повышенные уровни IgG и А, значительное снижение уровня комплемента. При поражении почек возникают массивная протеинурия, гематурия, лейкоцитурия, цилиндрурия, азотемия.
Слайд 18 Диагностика
1. Анамнез и физикальное обследование
Диагностика гранулематоза Вегенера требует

комплексного анализа особенностей клинической картины и течения болезни. Нередко на ранних стадиях болезни проводится антибактериальное лечение в связи с ошибочными диагнозами «бактериальный синусит», «пневмония», «туберкулёз лёгких», и неэффективность антибиотиков в таких ситуациях рассматривается как один из важных клинических аргументов в пользу системного васкулита. В случае диагностики на ранней стадии «ревматоидного» или «реактивного» артрита необходимо обращать внимание на малую эффективность лечения НПВП и низкими дозами глюкокортикоидов, не предотвращающими, как правило, прогрессирования локальных и системных проявлений болезни.
Слайд 19 Диагностика
2. Лабораторные исследования
Клинический анализ крови важен для оценки

воспалительной активности (СОЭ, лейкоцитоз). С этой же целью определяют значения фибриногена и CРБ, также фактора Виллебранда, эндотелина-1 и других маркёров эндотелиальной дисфункции.
Из иммунологических исследований ключевая роль принадлежит определению антител к цитоплазме нейтрофилов. Известны две главные разновидности этих антител: преобладающие по частоте среди больных гранулематозом Вегенера антитела к протеиназе-3 и реже выявляемые антитела к миелопероксидазе.
Большое значение имеет лабораторная оценка функции жизненно важных органов, в первую очередь почек: определение креатинина и электролитов сыворотки, расчёт СКФ, контроль показателей общего анализа мочи.
Слайд 20 Диагностика
3. Инструментальные исследования
Золотым стандартом для подтверждения диагноза васкулита

остаётся гистологическое исследование поражённой ткани (слизистой оболочки носа, ткани лёгкого, кожи или почки, грануляционной ткани орбиты глаза), получаемой в ходе оперативных вмешательств или путём биопсии, с обнаружением фибриноидного некроза и воспаления стенки сосудов в сочетании с периваскулярными и экстравазальными гранулёмами.
Для диагностики анатомических изменений во внутренних органах (особенно лёгких), в орбите, придаточных пазухах носа и в гортани, а также для обнаружения активного воспалительного процесса широко используются методы лучевой и радиоизотопной диагностики: рентгенография, КТ, МРТ, сцинтиграфия с галлием-67 и позитрон-эмиссионная томография с 18-фтордеоксиглюкозой.
Слайд 21 Лечение
Эффективно назначение комбинированной терапии: кортикостероиды, иммунодепрессанты. Начальная доза кортикостероидов — до

1 мг/кг преднизолона в сутки. Из группы иммунодепрессантов применяются циклофосфан (наиболее эффективный), азатиоприн, 6-меркаптопурин, хлорамбуцил. Циклофосфан вводится внутривенно от 4 до 15 мг/кг с последующим назначением препарата внутрь в дозе 1—2 мг/кг в сутки. Курс лечения — от 6 до 30 мес (в среднем 18 мес). Контроль картины крови должен проводиться 2 раза в неделю.
В последние годы в лечении больных гранулематозом Вегенера применяется плазмаферез.
Тяжелое течение и неэффективность лечебных мероприятий являются показанием для проведения двусторонней нефрэктомии (и спленэктомии) с последующей трансплантацией почки.
При присоединении вторичной инфекции (бактериальной, микотической) — соответствующая антибактериальная или антимикотическая терапия.
В комплекс лечения включаются витамины; стимуляторы кроветворения; переливания крови, лейкоцитарной и тромбоцитарной массы; симптоматическое лечение.
Слайд 22
Прогноз
В настоящее время свыше 80% больных гранулематозом Вегенера живут более

5 лет. Тем не менее, несмотря на увеличение долгосрочной выживаемости, ремиссия с полным исчезновением проявлений болезни достижима лишь у небольшой части больных, и у многих пациентов отмечаются рецидивы — 1 и более. Отдалённые осложнения могут возникать из-за необратимого рубцевания в местах повреждения тканей (например, почечная недостаточность или подсвязочный стеноз гортани). Как правило, рецидивы протекают легче, чем первоначальные проявления заболевания, и представляют меньшую угрозу для жизненно важных органов. Тем не менее, возможны и такие рецидивы, при которых в процесс вовлекаются важные органы и происходит дальнейшее повреждение тканей.




















 Упражнения на пресс
Упражнения на пресс Анамнестические и функционально-диагностические особенности детей первых месяцев жизни, родившихся доношенными и недоношенными
Анамнестические и функционально-диагностические особенности детей первых месяцев жизни, родившихся доношенными и недоношенными Меню полезного питания
Меню полезного питания Бруццелез. Фото
Бруццелез. Фото Osnovy_laparoskopicheskikh_vmeshatelstv
Osnovy_laparoskopicheskikh_vmeshatelstv Гистоморфология эндокринной системы
Гистоморфология эндокринной системы Профилактика нарушений зрения у детей
Профилактика нарушений зрения у детей Метропластика по Матье-Дюпарк
Метропластика по Матье-Дюпарк Сюита для флейты и фортепьяно
Сюита для флейты и фортепьяно Эписклеральное секторальное пломбирование
Эписклеральное секторальное пломбирование Клинический случай. Закрытый перелом средней трети правой ключицы
Клинический случай. Закрытый перелом средней трети правой ключицы Анестезия в акушерстве
Анестезия в акушерстве Неотложные состояния в пульмонологии
Неотложные состояния в пульмонологии Рекомендации по профилактике новой коронавирусной инфекции (COVID-19) в предприятиях торговли
Рекомендации по профилактике новой коронавирусной инфекции (COVID-19) в предприятиях торговли ЭКГ диагностика
ЭКГ диагностика Всё что я знаю о своём заболевании. Атопический дерматит
Всё что я знаю о своём заболевании. Атопический дерматит Хронический панкреатит
Хронический панкреатит Антисептические и дезинфицирующие средства
Антисептические и дезинфицирующие средства Гепатит и полиомиелит
Гепатит и полиомиелит Эндокринные расстройства на стоматологическом приеме
Эндокринные расстройства на стоматологическом приеме ЭКГ при инфаркте миокарда
ЭКГ при инфаркте миокарда Բժշկական էթիկա եվ դեոնտոլոգիա
Բժշկական էթիկա եվ դեոնտոլոգիա Алгоритм сердечно-легочной реанимации
Алгоритм сердечно-легочной реанимации Профилактика коронавирусной инфекции в случае изоляции больного на дому. Памятка
Профилактика коронавирусной инфекции в случае изоляции больного на дому. Памятка Основы патологии. Приспособительные реакции
Основы патологии. Приспособительные реакции Дипломдық жобаның тақырыбы: Fluke 719 электр калибраторы
Дипломдық жобаның тақырыбы: Fluke 719 электр калибраторы CAR-T клетки
CAR-T клетки Беременные с экстрагенитальной патологией
Беременные с экстрагенитальной патологией