Содержание
- 2. ОПРЕДЕЛЕНИЕ. Хронический панкреатит – прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее внешне- и внутрисекреторной
- 3. ЭТИОЛОГИЯ. ПАТОГЕНЕЗ. 1. Алкоголь. 2. Заболевания желчного пузыря и желчевыводящих путей. 3. Заболевания желудочно-кишечного тракта, особенно
- 4. ЖАЛОБЫ. Больные хроническим панкреатитом жалуются на боли приступообразного или постоянного характера. Чаще они возникают в верхней
- 5. При осмотре иногда наблюдается желтушная окраска кожных покровов и склер, которая обусловлена сдавлением общего желчного протока
- 6. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ. При исследовании крови в тяжелых случаях заболевания наблюдаются нейтрофильный лейкоцитоз и повышенная СОЭ.
- 7. ОСЛОЖНЕНИЯ. • Некрозы поджелудочной железы. • Желудочно-кишечные кровотечения. • Желтуха. • Панкреатогенные язвы и эрозии в
- 9. Скачать презентацию
Слайд 2ОПРЕДЕЛЕНИЕ.
Хронический панкреатит – прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее
ОПРЕДЕЛЕНИЕ.
Хронический панкреатит – прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее
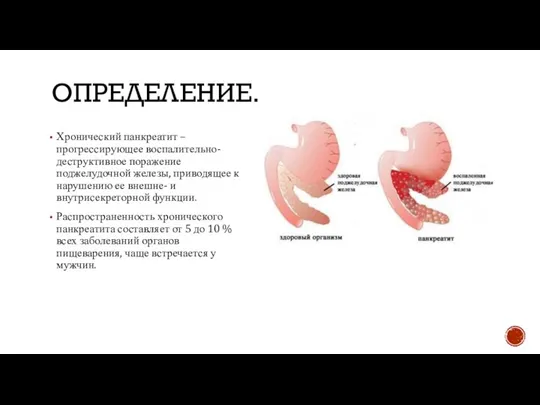
Распространенность хронического панкреатита составляет от 5 до 10 % всех заболеваний органов пищеварения, чаще встречается у мужчин.
Слайд 3ЭТИОЛОГИЯ. ПАТОГЕНЕЗ.
1. Алкоголь.
2. Заболевания желчного пузыря и желчевыводящих путей.
3. Заболевания желудочно-кишечного тракта,
ЭТИОЛОГИЯ. ПАТОГЕНЕЗ.
1. Алкоголь.
2. Заболевания желчного пузыря и желчевыводящих путей.
3. Заболевания желудочно-кишечного тракта,

4. Травмы поджелудочной железы.
5. Одностороннее питание углеводной и жирной пищей.
6. Эндокринопатии и нарушения обмена веществ
7. Аллергические факторы.
8. Наследственность.
9. Пороки развития панкреобилиодуоденапьной зоны.
10. Лекарственные препараты: стероидные гормоны, эстрогены, сульфаниламиды, метилдофа, тетрациклин, сульфасалазин, метронидазол, ряд нестероидных противовоспалительных средств, иммунодепрессанты, антикоагулянты, ингибиторы холинэстеразы и другие.
11. Неспецифический язвенный колит, болезнь Крона, гемохроматоэ и ряд других заболеваний, сопровождающихся склеротическими изменениями в ПЖ без клинической манифестации.
12. Инфекционные и паразитарные болезни.
В развитии хронического панкреатита основную роль играют 2 механизма:
1) чрезмерная активация собственных ферментов поджелудочной железы (трипсиногена, химотрипсиногена, проэластазы, липазы)
2) повышение внутрипротокового давления и затруднение оттока поджелудочного сока с ферментами из железы
В результате наступает аутолиз (самопереваривание) ткани поджелудочной железы; участки некроза постепенно замещается фиброзной тканью.
Алкоголь является как хорошим стимулятором секреции соляной кислоты (а она уже активируют панкреатические ферменты), так и приводит к дуоденостазу, повышая внутрипротоковое давление.
Слайд 4ЖАЛОБЫ.
Больные хроническим панкреатитом жалуются на боли приступообразного или постоянного характера. Чаще они
ЖАЛОБЫ.
Больные хроническим панкреатитом жалуются на боли приступообразного или постоянного характера. Чаще они

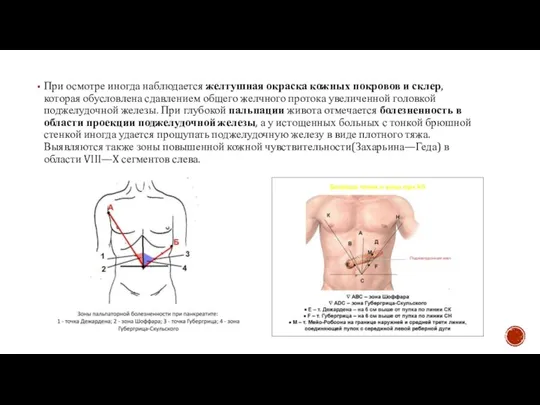
Слайд 5При осмотре иногда наблюдается желтушная окраска кожных покровов и склер, которая обусловлена
При осмотре иногда наблюдается желтушная окраска кожных покровов и склер, которая обусловлена
Слайд 6ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ.
При исследовании крови в тяжелых случаях заболевания наблюдаются нейтрофильный лейкоцитоз
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ.
При исследовании крови в тяжелых случаях заболевания наблюдаются нейтрофильный лейкоцитоз

Диагноз подтверждает ультразвуковое исследование, позволяющее определить размеры и расположение поджелудочной железы, выявить уплотнение паренхимы (склерозирование), кисты, обызвествления ткани и другие изменения.
При рентгенологическом исследовании двенадцатиперстной кишки в условиях искусственной гипотонии (дуоденография) видны расширение и деформация ее петли, обусловленные увеличением головки поджелудочной железы.
Слайд 7ОСЛОЖНЕНИЯ.
• Некрозы поджелудочной железы.
• Желудочно-кишечные кровотечения.
• Желтуха.
• Панкреатогенные язвы и эрозии в
ОСЛОЖНЕНИЯ.
• Некрозы поджелудочной железы.
• Желудочно-кишечные кровотечения.
• Желтуха.
• Панкреатогенные язвы и эрозии в

• Инфекционные: абсцессы, в первую очередь, в поджелудочной железе, гнойные холангиты, перитониты, септические состояния.
• Псевдокисты.
• Расширение главного панкреатического протока.
• Секреторная недостаточность с синдромом мальабсорбции.
• Сужение общего желчного протока.
• Сужение двенадцатиперстной кишки.
• Тромбоз селезеночной вены.
• Выпот в плевральную, перикардиальную, брюшную полости.
• Сепсис.
• ДВС-синдром.
• Гиповолемический шок.
 Выделение нуклеиновых кислот из различного клинического материала. ПЦР и электрофорез в медицинской генетике
Выделение нуклеиновых кислот из различного клинического материала. ПЦР и электрофорез в медицинской генетике Актуальные вопросы заикания. Тест
Актуальные вопросы заикания. Тест Виды медицинских публикаций 25.07
Виды медицинских публикаций 25.07 аааааааааааааааааааааааааааааааааааааааа
аааааааааааааааааааааааааааааааааааааааа Химический состав и пищевая ценность плодов и овощей
Химический состав и пищевая ценность плодов и овощей Питание лиц пожилого и старческого возраста
Питание лиц пожилого и старческого возраста Первая помощь при отравлении
Первая помощь при отравлении Мультидисциплинарный подход к лечению острого и хронического панкреатита-Ч1
Мультидисциплинарный подход к лечению острого и хронического панкреатита-Ч1 Травмы
Травмы Рефлюкс-эзофагит
Рефлюкс-эзофагит Преимущества фитотерапии перед химическими препаратами
Преимущества фитотерапии перед химическими препаратами Отечественное прессование в современной стоматологии
Отечественное прессование в современной стоматологии Наращивание костной ткани в стоматологии. Синус-лифтинг
Наращивание костной ткани в стоматологии. Синус-лифтинг Врачевание в древней Греции
Врачевание в древней Греции Цитологическая диагностика в гинекологии. Кольпоцитология
Цитологическая диагностика в гинекологии. Кольпоцитология Акушерские кровотечения
Акушерские кровотечения Vaccins, Consentement libre et éclairé de la personne
Vaccins, Consentement libre et éclairé de la personne Сауықтырудың дәстірлі емес тәсілдері. Цигун емі
Сауықтырудың дәстірлі емес тәсілдері. Цигун емі Нарушения опорно-двигательной системы. Травматизм
Нарушения опорно-двигательной системы. Травматизм Рассеянный склероз
Рассеянный склероз Этиология и патогенез злокачественных новообразований и предраковых состояний
Этиология и патогенез злокачественных новообразований и предраковых состояний Школа инсульта. Основные принципы ухода за тяжелыми пациентами с инсультом
Школа инсульта. Основные принципы ухода за тяжелыми пациентами с инсультом Холера
Холера Осторожно: клещи
Осторожно: клещи Poziom tkanki tłuszczowej u studentów aWF a płeć
Poziom tkanki tłuszczowej u studentów aWF a płeć Врачебная тактика при острой лихорадке неясного происхождения
Врачебная тактика при острой лихорадке неясного происхождения Шина Ванкевича, Шинирование по методу А.П. Вихрова и М.А. Слепченко
Шина Ванкевича, Шинирование по методу А.П. Вихрова и М.А. Слепченко Метеорологические условия труда
Метеорологические условия труда