Слайд 2Этапное ведение больных с ОНМК
Диагностика инсульта на догоспитальном этапе
Максимально ранняя госпитализация всех

больных с ОНМК
Диагностика характера инсульта
Уточнение патогенетического подтипа ОНМК
Выбор оптимальной лечебной тактики
Реабилитация и вторичная профилактика инсульта
Слайд 3Клиническая картина
Очаговая симптоматика: двигательные, чувствительные, речевые, зрительные и др. нарушения
Общемозговая симптоматика: изменение

сознания, головная боль, рвота
Менингеальная симптоматика: симптомы «ригидности затылочных мышц», Кернига, Брудзинского и др.
Слайд 4План обследования пациента старше 18 лет
КТ в течение 20 минут (исключение кровоизлияния)
Общий

анализ крови
Биохимический анализ крови
Коагулограмма + исследование протеинов С и S
ЭКГ, холтер-ЭКГ (выявление нарушений ритма)
ЭХОКГ (ООО, аневризма межпредсердной перегородки, исключение ИЭ как источника эмболов)
СМАД
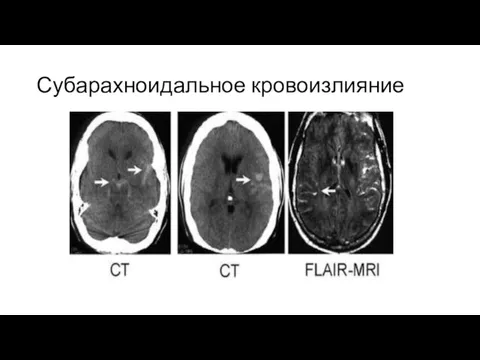
Люмбальная пункция
УЗИ (УЗИ МАГ, ТКДГ, Эхо-ЭГ)
Контрастная ангиография или МР-ангиография
Консультация гематолога
Консультация генетика
Слайд 5План обследования пациента до 18 лет
Общий анализ крови
Биохимический анализ крови
аФЛ, волчаночный антикоагулянт,

антитела к в2-гликопротеину, антитела к миелопероксидазе и протеиназе, гомоцистеин, ЛДГ, лактат (маркеры митохондриальных заболеваний)
Коагулограмма
ЭКГ
ЭХОКГ (ООО, аневризма межпредсердной перегородки)
КТ/МРТ головы
Люмбальная пункция
УЗИ (УЗИ МАГ, ТКДГ, Эхо-ЭГ)
Контрастная ангиография или МР-ангиография
Консультация гематолога
Консультация генетика
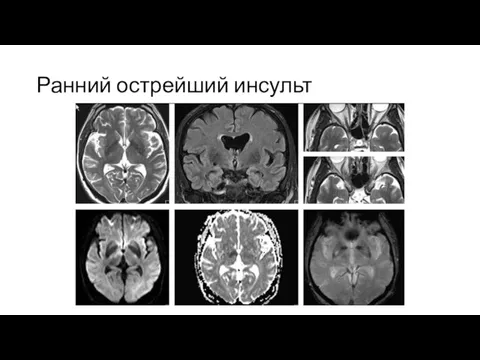
Слайд 6КТ-признаки ишемического инсульта
Ранние признаки ишемического инсульта:
Точечное повышение плотности СМА;
Признак гиперденсивной средней мозговой

артерии;
Снижение дифференцировки коры островка.
Поздние признаки ишемического инсульта (через несколько часов):
Зона гиподенсивной плотности паренхимы головного мозга.
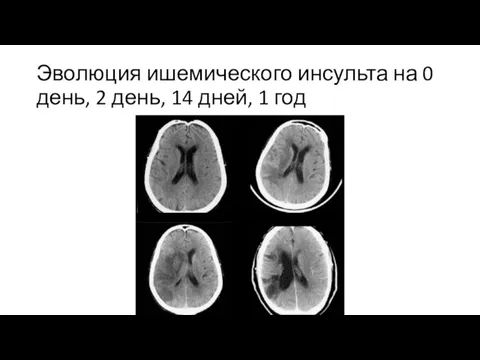
Слайд 7Эволюция ишемического инсульта на 0 день, 2 день, 14 дней, 1 год
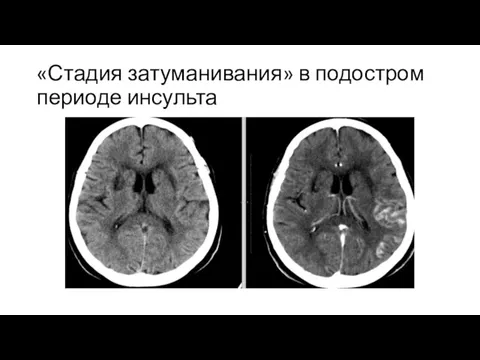
Слайд 8«Стадия затуманивания» в подостром периоде инсульта
Слайд 9МРТ-признаки ишемического инсульта
Т1: низкая интенсивность сигнала (появляется примерно через 16 часов после

начала), может быть гиперинтенсивность при кортикальном некрозе (через 3-5 дней).
Т1 с парамагнетиками: в первые 2 часа может встречаться артериальное накопление КВ, кортикальное усиление в незавершенном инсульте, менингеальный паттерн накопления, в случае завершенного инсульта паренхиматозный паттерн – на 5-7 день.
Слайд 10МРТ-признаки ишемического инсульта
Т2: в острейшем периоде изоинтенсивный сигнал, может возникать феномен «пустоты

потока» в ипсилатеральной ВСА в первые 2 часа в случае обширного инсульта; высокая интенсивность сигнала – примерно через 8 часов после начала; «затемнение» может наблюдаться на 2-3 неделе.
FLAIR: высокая интенсивность сигнала с острейшего периода, после 3 недели характерна низкая интенсивность в случае глиоза или кистозной энцефаломаляции.
DVI: высокая интенсивность в острейшем и остром периоде (до 10-14 дня), затем характерна гипо- или изоинтенсивность.
SWI: при появлении геморрагической трансформации
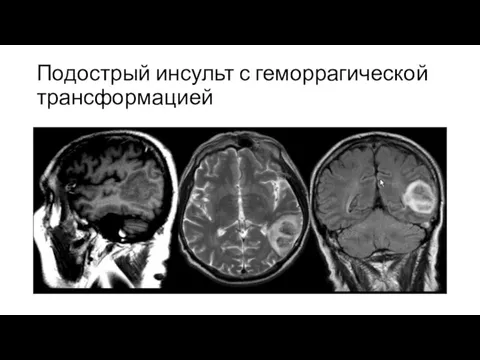
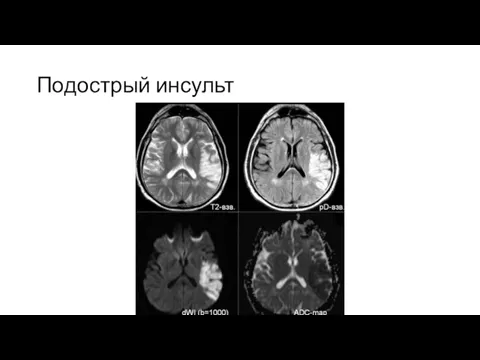
Слайд 13Подострый инсульт с геморрагической трансформацией
Слайд 14КТ-признаки геморрагического инсульта
В острейшей и острой стадии – гиперденсивное объёмное образование, плотность

в течение нескольких часов увеличивается (формирование и ретракция тромба), «симптом водоворота» (внемозговое скопление крови в виде гиперденсного тромба, зона гиподенсной области в виде водоворота)
Подострая стадия – снижение плотности, пик выраженности отёка на 5 день, изоденсивность в течение 1-4 недель
Хроническая стадия – гиподенсивные участки (37%), отсутствие видимых изменений (27%), щелевидный дефект мозгового вещества (25%), кальцификация (10%)
Слайд 15МРТ-признаки геморрагического инсульта
Т1-ВИ: в острейшей стадии (< 24 часов):
Изоинтенсивный центр (оксигенированный

Hb)
Изоинтенсивная периферия (деоксигенированный Hb, граница раздела между сгустком крови и мозговой тканью)
Гипоинтенсивный ободок (вазогенный отек)
• Т2-ВИ:
Острейшая стадия (< 24 часов):
Гиперинтенсивный, гетерогенный сигнал от центральных отделов
Возможно наличие тонкого гипоинтенсивного ободка по периферии
Гиперинтенсивный отек по периферии
• Т2* GRE:
- Гипоинтенсивный сигнал
- Мультифокальные гипоинтенсивные очаги («черные точки»):
Локализация в области базальных ганглиев (БГ) и таламусов предполагает АГ
Локализация в области подкоркового БВ предлагает амилоидную ангиопатию
• ДВИ:
- Часто отмечается Т2 «просвечивание»; возможна визуализация «ограничения диффузии» в центральных отделах гематомы
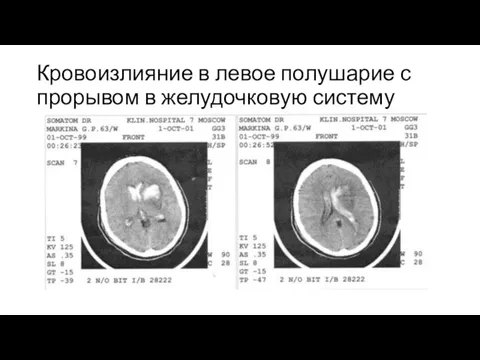
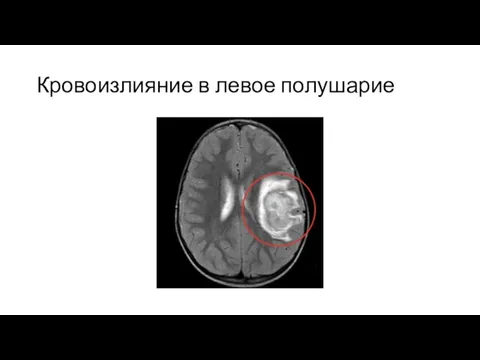
Слайд 16Кровоизлияние в левое полушарие с прорывом в желудочковую систему
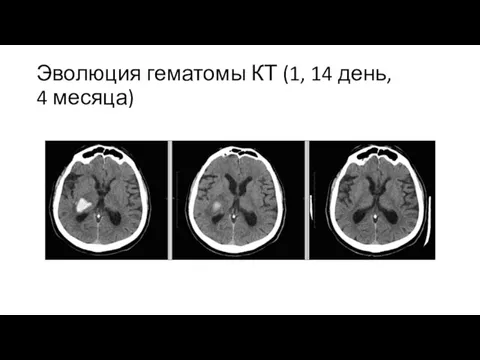
Слайд 18Эволюция гематомы КТ (1, 14 день,
4 месяца)
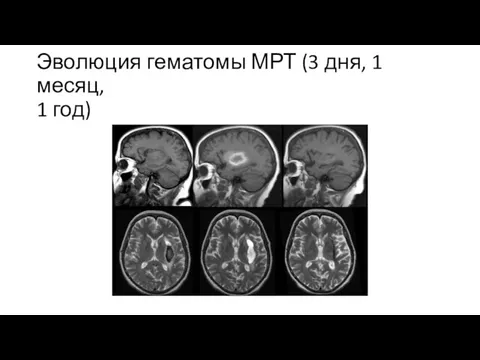
Слайд 19Эволюция гематомы МРТ (3 дня, 1 месяц,
1 год)
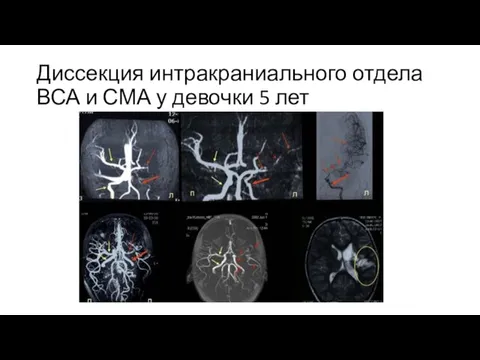
Слайд 20Диссекция интракраниального отдела ВСА и СМА у девочки 5 лет
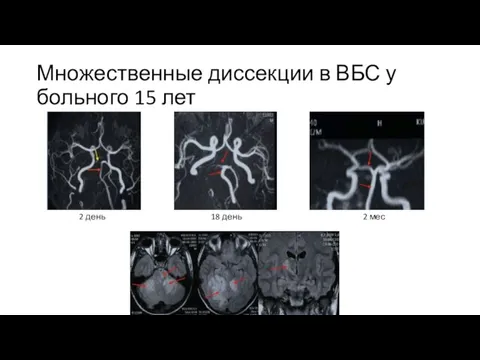
Слайд 21Множественные диссекции в ВБС у больного 15 лет
2 день
18 день
2 мес
Слайд 23Лечение
Базисная (недифференцированная) терапия
Дифференцированная (патогенетическая) терапия

Слайд 24Базисная терапия
Адекватность оксигенации
Поддержание стабильности системной гемодинамики (поддержание оптимального уровня системного АД, коррекция

нарушений ритма сердца)
Купирование судорожного синдрома
Контроль и регуляция гомеостаза (глюкоза, мочевина, креатинин, водно-электролитный баланс, кислотно-щелочное состояние)
Нейропротекция
Противоотёчная терапия
Профилактика и лечение соматических осложнений
Симптоматическая терапия
Слайд 25Общие мероприятия
Постоянный контроль глотания (профилактика бронхопневмонии, обеспечение адекватного питания)
Контроль за функциями мочеиспускания

и дефекации
Уход за кожными покровами (с первых часов – пассивная гимнастика, массаж рук и ног, повороты с боку на бок, туалет рото- и носоглотки)
Слайд 26Поддержание оптимального уровня системного АД
Воздержаться от экстренного парентерального введения антигипертензивных препаратов при

САД<200 мм Hg, ДАД<120 мм Hg
Снижение АД не более, чем на 15-20% от исходного уровня и не более, чем на 20 мм Hg от «рабочих цифр» АД
Предпочтительные группы препаратов – бета-адреноблокаторы, альфа,бета-адреноблокаторы, ингибиторы АПФ
При артериальной гипотензии – вазопрессоры (альфа-адреномиметики), препараты, улучшающие сократимость миокарда (препараты наперстянки), инфузионная терапия
Слайд 27Нейропротекция – актовегин + цераксон
Увеличение утилизации кислорода и глюкозы
Стимуляция аэробного метаболизма
Улучшение тканевого

дыхания
Нейротрофическое действие (активация синтеза ацетилхолина)
Ингибирование глутамат-индуцированного апоптоза
Активация биосинтеза фосфатидилхолина, кардиолипина, сфингомиелина
Слайд 28Патогенетическая терапия ИИ
Цели:
1) восстановление кровотока в зоне ишемии:
Медикаментозный тромболизис (алтеплаза, тенектеплаза)
Гемангиокоррекция

– нормализация реологических свойств крови и функции сосудистой стенки (антиагреганты, антикоагулянты, вазоактивные средства)
Хирургические методы рециркуляции
2) поддержание метаболизма мозговой ткани и защита её от структурных повреждений (нейропротекция)
Слайд 29Кардиоэмболический инсульт, прогрессирующее течение атеротромботического инсульта
В острейшем периоде – антикоагулянты прямого действия:
Гепарин

в течение первых 2-5 дней до 10-15 тыс. ЕД п/к (в 4-6 введений)
Фраксипарин – 0,3 мл п/к 2 раза в сутки в течение 14 дней
Далее – переход на длительную поддерживающую терапию непрямыми антикоагулянтами (варфарин)
Слайд 30Варфарин
Начальная доза – 6 мг/сут после еды в фиксированное время
МНО определяют ежедневно

утром, пока не менее чем 2 дня подряд будут получены стабильные результаты в рамках целевого диапазона (2,0-3,0)
Как правило, терапевтическая доза достигается за 5-7 дней
После достижения целевого уровня МНО проверяют каждую неделю в течение первого месяца, потом – ежемесячно
У перенесших инсульт в ВББ эффективность варфарина и АСК значительно меньше (у 40% больных развивается повторный инсульт в течение 27 мес)
Не доказано, что комбинация антикоагулянтов и антиагрегантов более эффективно снижает риск инсульта, чем только антикоагулянты
Слайд 31Некардиоэмболический инсульт – антитромбоцитарная терапия
АСК – 75-150 мг/сут
Клопидогрел – 75 мг/сут
Дипиридамол

в средних дозах – по 75 мг 3 раза/сут
Комбинация «дипиридамол+АСК» 400+50 мг/сут
Дипиридамол в малых дозах – 25 мг 3 раза/сут (при приёме ингибиторов АПФ)
Слайд 32Патогенетическая терапия ГИ
СЗП/тромбоцитарная масса при нарушении свёртывания
Отмена антагонистов витамина К при высоком

МНО
Маннитол – коррекция повышенного ВЧД и отёка мозга
Пневмокомпрессия – профилактика тромбоза глубоких вен нижних конечностей (эластическая компрессия не уменьшает количество тромбозов и тромбоэмболических осложнений); постановка кава-фильтра и пликация нижней полой вены – по соотношению риск-польза
При неэффективности консервативного лечения – экстренное нейрохирургическое вмешательство (миниинвазивное или открытое удаление гематом, дренирование боковых желудочков)



























 Плоскостопие
Плоскостопие Вечерние беседы о прекрасном. ЗППП, часть1
Вечерние беседы о прекрасном. ЗППП, часть1 Клінічна задача. Команда “A priory” ЛНМУ
Клінічна задача. Команда “A priory” ЛНМУ Экссудативный плеврит у детей
Экссудативный плеврит у детей Психопрофилактика и реабилитация
Психопрофилактика и реабилитация Ғылыми ақпараттық-талдамалық журнал, денсаулық сақтау басқармасы органдарының қызметкерлеріне, оның ішінде фармация
Ғылыми ақпараттық-талдамалық журнал, денсаулық сақтау басқармасы органдарының қызметкерлеріне, оның ішінде фармация Патогенные и условно-патогенные микобактерии. Актиномицеты
Патогенные и условно-патогенные микобактерии. Актиномицеты Мерез кезінде ішкі ағзалардың,көру ағзаларының және жүйке жүйесінің зақымдалуы
Мерез кезінде ішкі ағзалардың,көру ағзаларының және жүйке жүйесінің зақымдалуы Какой шоколад полезнее?
Какой шоколад полезнее? Клеточная трансплантология
Клеточная трансплантология Мы живем в мире, где есть СПИД
Мы живем в мире, где есть СПИД Перманентный макияж
Перманентный макияж Пороки сердца
Пороки сердца Таргетная терапия при муковисцидозе
Таргетная терапия при муковисцидозе Функционал озиқ-овқат маҳсулотларини. Ишлаб чиқариш технологиясини ишлаб чиқиш
Функционал озиқ-овқат маҳсулотларини. Ишлаб чиқариш технологиясини ишлаб чиқиш Гастродуоденит. Классификация, диагностика, лечение
Гастродуоденит. Классификация, диагностика, лечение Лімфатична система
Лімфатична система Презентация!!!!!!!!!!!!!!
Презентация!!!!!!!!!!!!!! Бинтовые повязки. Краткосрочные курсы
Бинтовые повязки. Краткосрочные курсы Нарушение белкового обмена при патологии печени
Нарушение белкового обмена при патологии печени Желтухи при полицитемиях у новорожденных
Желтухи при полицитемиях у новорожденных Десквамативті гингивит
Десквамативті гингивит Введение в нозологию
Введение в нозологию Контрастные вещества в рентгенологии
Контрастные вещества в рентгенологии Виды перевязок
Виды перевязок Клостридии. Возбудители столбняка, ботулизма и газовой гангрены
Клостридии. Возбудители столбняка, ботулизма и газовой гангрены Внутрибольничная инфекция (ВБИ)1
Внутрибольничная инфекция (ВБИ)1 Чума. Определение
Чума. Определение