Слайд 2Құрсақ қуысының алдыңғы қабырғасының туа біткен ақауларыбалалар хирургиясының кеңінен оқытылған бөлімдерінің бірі

болып табылады. Танымал аномалиялардың ішінде жедел хирургиялық емді қажет ететіндіктен негізгі көңілді бөлуді қажет етеді. Оларға гастрошизис, омфалоцеле немесе кіндік бауының жарығы жатады.
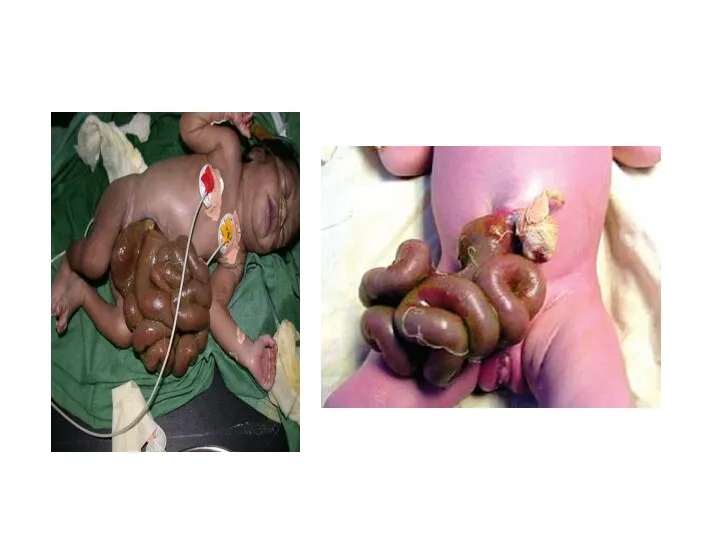
Слайд 3Гастрошизис (грек тілінен: gastros - іш, schisis - ыдырау) құрсақ қуысының ағзаларының

эвентрациясы қалыпты дамыған кіндіктің көбінесе оң жағында орналасатын, жатыр ішілік даму барысындағы алдыңғы құрсақ қабырғасының дефектісінен көрінетін ақау болып табылады.
Слайд 5Гастрошизисті омфацеледен ажырататын маңызды дифференциалды-диагностикалық белігері төменде көрсетілген:
Құрсақ алдыңғы қабырғасының дефекті кіндік

сақинасынан тыс орналасады;
Кіндік бауы толығымен жетілген;
Жарық қабы немесе оның қалдықтары мүлдем болмайды;
Слайд 6Гастрошизис этиологиясы белгісіз, қазіргі уақытқа дейін оны тудыратын бір де бір фактор

әлі анықталмаған. Ал патогенезіне келсек, бірнеше көзқарастар бар, бірақ олардың ішінен ең шынайысы гастрошизис қан тамырлық теориясы, жатыр ішілік кіндік венасы немесе омфаломезентериалды артерияның тармағының зақымдалуынан (тромбоз, аплазия, ерте инволюция) пайда болуымен түсіндіріледі.
Слайд 7Гастрошизис классификациясы. Жүктілікті, босануды және ақаудың хирургиялық коррекциясының оптималды жолын таңдауға мүмкіндік

беретін гастрошизистің классификациясы.
Гастрошизис - жай формасы (шектелген ақау) – висцероабдоминалды диспропорциясыз (70% тай науқас) немесе висцероабдоминалды диспропорциямен (15 % науқас).
Гастрошизис - асқынған формасы (қосарланған ақаулар, асқазан-ішек жолдары жағынан босануға дейінгі асқынулары 15 %) – висцероабдоминалды диспропорциясыз (7% науқас) немесе висцероабдоминалды диспропорциямен (8 % науқас).
Сонымен науқастарың (85 %) гастрошизис жай формасы басым. Әлемнің алға ұстар ауруханаларында леталдылық кездеспейді. 15 % жағдайда гастрошизистің ауыр формасымен кездесеміз. Ұл науқастар этапты хирургиялық емді қажет етеді, нәтижелері жақсы нәтижені күттіреді (40% леталдылық).
Слайд 8Осыған сәйкес гастрошизис хирургиялық емінің барлық түрін 2 топқа бөлеміз:
Алдыңғы құрсақ

қабырғасының біріншілік радикалды пластикасы:
Дәстүрлік;
Эвентрацияланған ағзаларды наркозсыз құрсақ қуысына енгізу.
Алдыңғы құрсақ қуысының шегерілген радикалды пластикасы:
Силопластика алдыңғы құрсақ қабырғасының радикалды пластикасы.
Силопластика + энтеро – колостомия алдыңғы құрсақ қабырғасының радикалды пластикасы + стоманы жабу.
Слайд 9Асқынулары
Операциядан кейінгі кезеңдегі асқынуларды 3 топқа бөлуге болады:
шажырқай қан тамырларының тромбозы,

құрсақ қуысының қысымының шамадан тыс жоғарылауына байланысты ішектердің некрозы;
Жабысқақты ішек өтімсіздігі, асқазан-ішек жолдары функциясының қалпына келмеуі;
екіншілік инфекцияның қосылуы, некрозды энтероколит, сепсис.
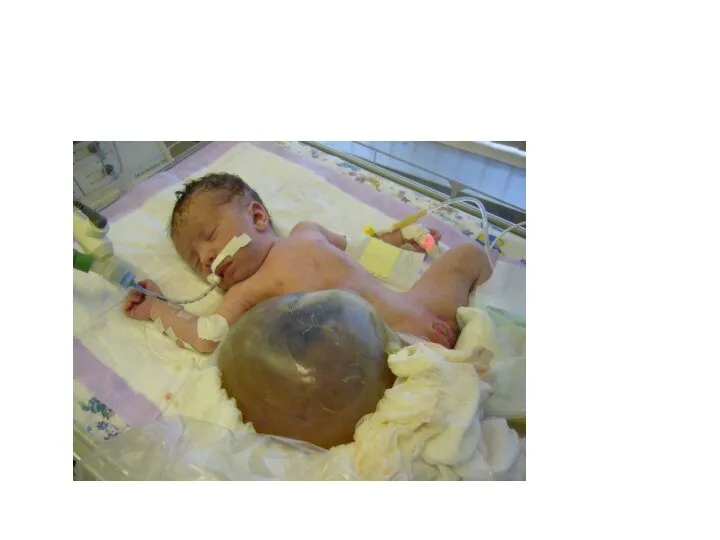
Слайд 11Омфалоцеле немесе кіндік қабының жарығы– даму аномалиясы, бұл кезде ерте органогенезі кезінде

құрсақ қуысы ағзалары әр түрлі дәрежеде эмбрионның құрсақ қуысынан тыс жетіле бастайды, нәтижесінда ағза дұрыс жетілмейді де, құрсақ қуысының және кеуде қуысының дефектісіне әкеледі. Кіндік қабының жарығы алғаш Амбруаву Паре – француз әскери хирургі XVI ғасырда зерттеген. Кіндікқабының жарығы кезінде алдыңғы құрсақ қабырғасында ақау болады, ортасында орналасады, осы арқылы кіндік астарына ішкі ағзалар шығады. Жарық томпағы терімен қапталмаған, кіндік жарығындай емес, ал мембранамен (жарық қабымен) қапталған, сыртқы беті амнионна, ішкі беті – іш астардан, мезенхима арасында орналасады.
Слайд 13Классификация
С учетом времени остановки эмбриогенеза пуповинная грыжа подразделяются на:
1. Эмбриональные пуповинная грыжа

(возможно сращивание печени с оболочками пуповины).
2. Фетальные пуповинная грыжа.
3. С учетом размера грыж: малые (до 5 см), средние (до 10 см), большие (более 10 см).
По состоянию грыжевых оболочек: Неосложненные.
Усложнены:
a) разрыв оболочек);
b) гнойное расплавление оболочек;
c) наличие кишечных свищей.
Слайд 14Диагностикасы.Кіндік қабының жарығы ақауы жүктіліктің 14 аптасында УДЗ кезінде анықтау керек. Есте

сақтайтын жағдай, 8-13 аптада жүктіліктің ұрықтың ішектері құрсақ қуысынан шығып жатады, бірақ 14 аптасында толық құрсақ қуысында орналасуы керек, сондықтан дәл осы уақытта кіндік қабының жарығын анықтау керек.
Слайд 15Егер кесар тілігін жүргізуге басқа көрсеткіш болмаса, кіші және орташа омфалоцелесі (кіндік

бауының жарығы) бар балалардың тууы табиғи жолмен жүреді. Үлкен мөлшерлі кіндік бауының жарығы кезінде босандыру әдісі әр жағдайда жеке адмның тұлғалық ерекшелігіне байланысты таңдалады. Жарықтың жұқа қабыршағының жарылу қаупі жоғары болғандықтан, кесар тілігін жасаған дұрыс.
Слайд 16Омфалоцелесі бар нәрестелерге хирургиялық бөлімге түспес бұрын жүргізілетін тактика:
Нәрестенің дене температурасын

сақтау барысында 37° темературадағы 100% ылғалдылықтағы кувезде жатқызылады.
Жарықтың шығып турған бөлігіне құрғақ асептикалық таңғыш салынады.
Асқазаннын декомпрессиясының алдын алу мақсатында асқазанға зонд қойылады.
Қажеттілік туындауына байланысты нәрестеге интубация жасалынып,жасанды тыныстандыруға көшіру керек.
Жасына сай наркотикалық емес заттармен жансыздандыруды,жасына сай дозада(аналгин,баралгин,трамал)енгізеді.
Венозды кіру.Венозды кіру жоғарғы бөліктерде жүргізіледі.
Слайд 17Омфалоцеле кезінде жедел хирургиялық көмек қажет.
Операция алды дайындық:
Кеуде және құрсақ қуысының тура

және бүйірлік проекциясындағы ренгенографиясы.
УДЗ : жүрек және ми.
Антибактериялды терапия.
Иммундық нығайту.
Зертханалық зерттеулер:ЖҚА,биохимиялық зерттеу,ҚСТ.
Нәрестені 100% ылғалдылықтағы 37°С температурадағы кювезге жатқызу.
Қажеттілікке байланысты нәрестеге интубация жүргізіп,ИВЛ ға ауыстыру.
Барлық нәрестелерге кардиомонитор мен пульсоксиметр қояды.














 Auscultația plămânilor ( zgomotele respiratorii principale și supraadăugate)
Auscultația plămânilor ( zgomotele respiratorii principale și supraadăugate) Паллиативная терапия
Паллиативная терапия Введение в гистологию. Гистологическая техника. Классификация тканей организма
Введение в гистологию. Гистологическая техника. Классификация тканей организма Пародонтологияда бағытталған регенерация әдісін қолдану
Пародонтологияда бағытталған регенерация әдісін қолдану Вакансии. Псковская станция скорой медицинской помощи
Вакансии. Псковская станция скорой медицинской помощи Медицинское обеспечение ночных и трансмеридианных полетов
Медицинское обеспечение ночных и трансмеридианных полетов CeraVe — зволожуючий крем
CeraVe — зволожуючий крем Тромбоэмболия лёгочной артерии
Тромбоэмболия лёгочной артерии Возбудители бруцеллеза, сибирской язвы, чумы и туляремии
Возбудители бруцеллеза, сибирской язвы, чумы и туляремии Эпидуральная анестезия
Эпидуральная анестезия Врожденные и наследственные патологии. Генетика
Врожденные и наследственные патологии. Генетика Патофизиология системы выделения
Патофизиология системы выделения Анестезия при эндоскопических операциях
Анестезия при эндоскопических операциях Профилактика вторичного и рецидивного кариеса
Профилактика вторичного и рецидивного кариеса Лазерная абляция гигром крупных суставов
Лазерная абляция гигром крупных суставов Безопасные применение антигипертензивных препаратов
Безопасные применение антигипертензивных препаратов Контроль вирусных вакцин на биофабрике
Контроль вирусных вакцин на биофабрике Нарушение осанки у детей и подростков
Нарушение осанки у детей и подростков Работа младшей медицинской сестры в лечебном отделении. Пролежни. Лекция 9
Работа младшей медицинской сестры в лечебном отделении. Пролежни. Лекция 9 Швы хирургические
Швы хирургические Дыхательная гимнастика детей дошкольного возраста
Дыхательная гимнастика детей дошкольного возраста Техника безопасности, охрана труда и окружающей среды при работе с аэрозолями
Техника безопасности, охрана труда и окружающей среды при работе с аэрозолями Трансмиссивные болезни
Трансмиссивные болезни Слабительные препараты
Слабительные препараты Идентификация личности пациента
Идентификация личности пациента Обструктивный шок
Обструктивный шок Черепно-мозговая травма
Черепно-мозговая травма Методы исследования желудочно-кишечноно тракта у детей
Методы исследования желудочно-кишечноно тракта у детей