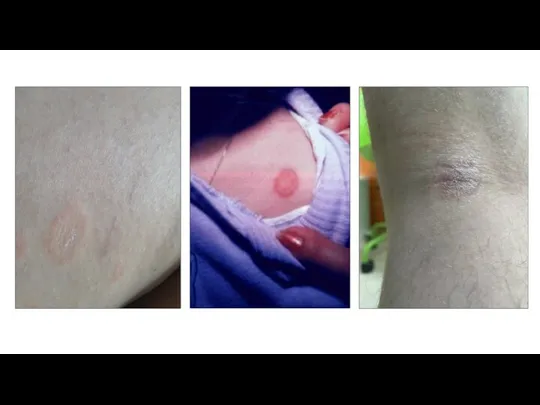
иммунные нарушения, не связан с лимфомой кожи. Но при этом длительно протекающий крупнобляшечный парапсориаз способен приводить к развитию онкологического заболевания. Причина малигнизации в лимфоцитарной инфильтрации дермы и эпидермиса в очагах поражения, где могут создаться условия для пролиферации дефектных клонов лимфоцитов с потенциалом к неограниченному размножению.
Любой бляшечный парапсориаз - начальная стадия злокачественной лимфомы кожи. В доказательство теории приводят данные иммунологических и цитогенетических исследований, свидетельствующих о том, что в лимфоцитарном инфильтрате кожи в очагах поражения большинство Т-лимфоцитов имеют CD4-рецепторы, принадлежат одному клону и зачастую проявляют тенденцию к атипичному росту. В частности, И.М. Разнатовский на основании данных электронной микроскопии и иммуногистохимического анализа кожи с помощью моноклональных антител показал, что крупнобляшечный парапсориаз является лимфомой кожи.
Вместе с тем, учитывая позднее начало заболевания, можно предположить, что не все пациенты доживают до манифестации злокачественного новообразования.
Существуют и другие теории по поводу этиологии и патогенеза крупнобляшечного парапсориаза. В частности, имеются указания на влияние вирусных и бактериальных инфекций, хронических поражений кожи, метаболических нарушений, расстройств иммунитета, тяжелых аллергий и эндокринных заболеваний.
!NB У большинства больных выявляются заболевания желудочно-кишечного тракта (ЖКТ) и мочеполовой системы, причем отмечается даже положительная динамика со стороны кожного процесса после лечения заболеваний этих органов.
С учетом множества существующих теорий на сегодняшний день наиболее распространенным является мнение о полиэтиологичности данной патологии.
ЭТИОЛОГИЯ:






 Антисептики, дезинфицирующие средства, антибиотики. Лекция 22
Антисептики, дезинфицирующие средства, антибиотики. Лекция 22 ГУЗ Липецкая ГБ № 4 Липецк-Мед
ГУЗ Липецкая ГБ № 4 Липецк-Мед Общие понятия о здоровье как основной ценности человека
Общие понятия о здоровье как основной ценности человека Классификация переломов
Классификация переломов Организация акушерско-гинекологической помощи в Республике Беларусь
Организация акушерско-гинекологической помощи в Республике Беларусь Ми – жұлын сұйықтығының құрамы мен диагностикалық маңызы
Ми – жұлын сұйықтығының құрамы мен диагностикалық маңызы Психопатологическая семиотика
Психопатологическая семиотика Гигиена зрения ребенка
Гигиена зрения ребенка Первичная артериальная гипертензия
Первичная артериальная гипертензия Гигиена ухода за животными. Санитарно-гигиеническое значение ухода за кожей
Гигиена ухода за животными. Санитарно-гигиеническое значение ухода за кожей Особенности лечебной тактики при экстрагенитальном эндометриозе
Особенности лечебной тактики при экстрагенитальном эндометриозе Острые респираторные заболевания и грипп
Острые респираторные заболевания и грипп Основы инфектологии
Основы инфектологии Противомикробные средства
Противомикробные средства Бронхиальды астма терапиясының фармакоэкономикасы
Бронхиальды астма терапиясының фармакоэкономикасы Нарушения речи, связанные с затруднениями в реализации моторной программы
Нарушения речи, связанные с затруднениями в реализации моторной программы Қарттар үйі
Қарттар үйі Сохранение здоровья ребенка до 1 года
Сохранение здоровья ребенка до 1 года Ресинхронизирующая терапия (устройства)
Ресинхронизирующая терапия (устройства) Тератомалар
Тератомалар Причины отклонений в развитии
Причины отклонений в развитии Гемопоэз и группы крови
Гемопоэз и группы крови Физиологические барьеры организма и их роль во врожденном иммунитете
Физиологические барьеры организма и их роль во врожденном иммунитете Aortic diseases
Aortic diseases Хронический насморк
Хронический насморк Здоровое питание
Здоровое питание Деменция - приобретённое слабоумие
Деменция - приобретённое слабоумие Нарушения сознания
Нарушения сознания