Содержание
- 2. ВОЗ: сахарный диабет (СД) – этиологически неоднородная группа метаболических заболеваний, которые характеризуются хронической гипергликемией, возникающей вследствие
- 3. Статистика 422 млн. Сегодня 422 миллиона человек во всем мире страдают от диабета. 1,6 млн В
- 4. Статистика Уровень заболеваемости за последние 10-20 лет увеличился, в ряде европейских стран – в 2 раза.
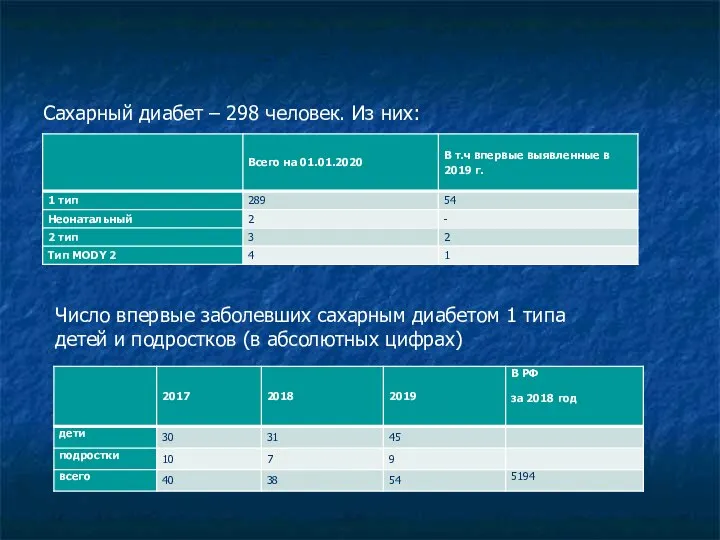
- 5. Статистика (Забайкальский край) Сахарный диабет – 298 человек. Из них: Число впервые заболевших сахарным диабетом 1
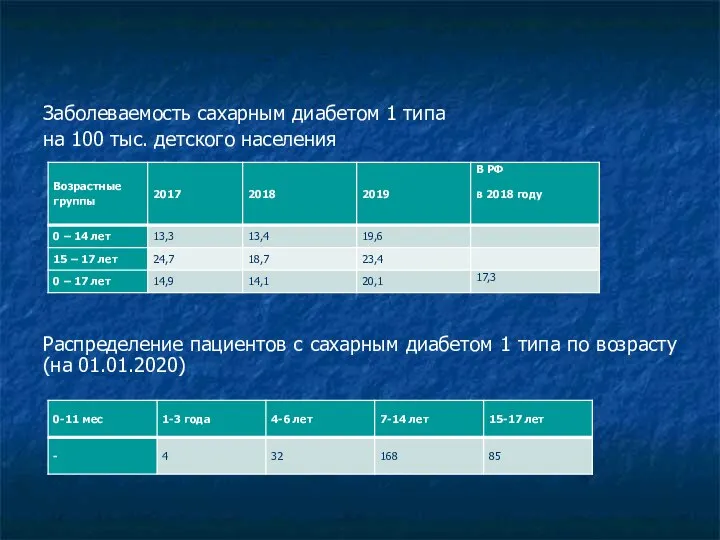
- 6. Статистика (Забайкальский край) Заболеваемость сахарным диабетом 1 типа на 100 тыс. детского населения Распределение пациентов с
- 7. Этиологическая классификация нарушений углеводного обмена (ISPAD, 2009) 1.Сахарный диабет типа 1 (СД 1) может манифестировать в
- 8. Этиологическая классификация нарушений углеводного обмена (ISPAD, 2009) 2. Сахарный диабет типа 2 (СД 2) – наиболее
- 9. Этиологическая классификация нарушений углеводного обмена (ISPAD, 2009) 3.Другие специфические типы диабета. В этот раздел включают ряд
- 10. Этиологическая классификация нарушений углеводного обмена (ISPAD, 2009) 4. Гестационный сахарный диабет (сахарный диабет беременных) – любые
- 11. Сахарный диабет 1 типа Аутоиммунное заболевание у генетически предрасположенных лиц, при котором длительно текущий хронический лимфоцитарный
- 12. Патогенез СД 1 типа
- 13. СД 1 типа Инициирующие факторы: вирусная инфекция, ряд химических веществ Аутоантитела: антиинсулиновые (IAA), островковоклеточные (ICA), к
- 14. СД 1 типа Может развиться у ребенка в любом возрасте: риск увеличивается после 9 мес., достоверно
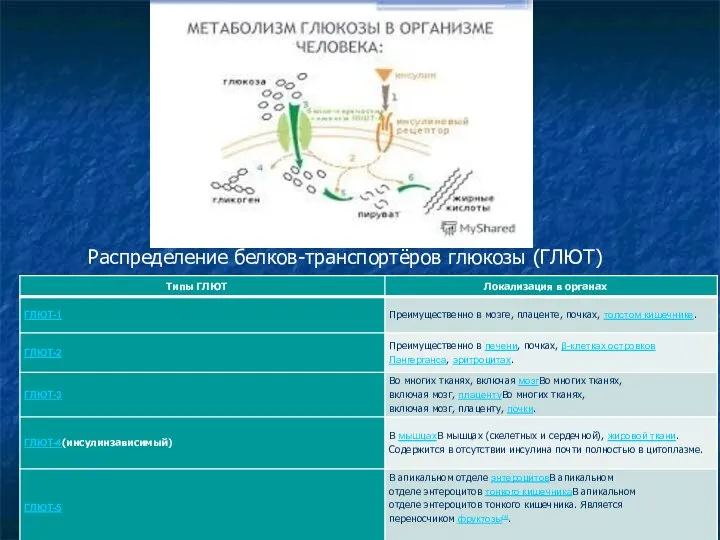
- 15. Распределение белков-транспортёров глюкозы (ГЛЮТ)
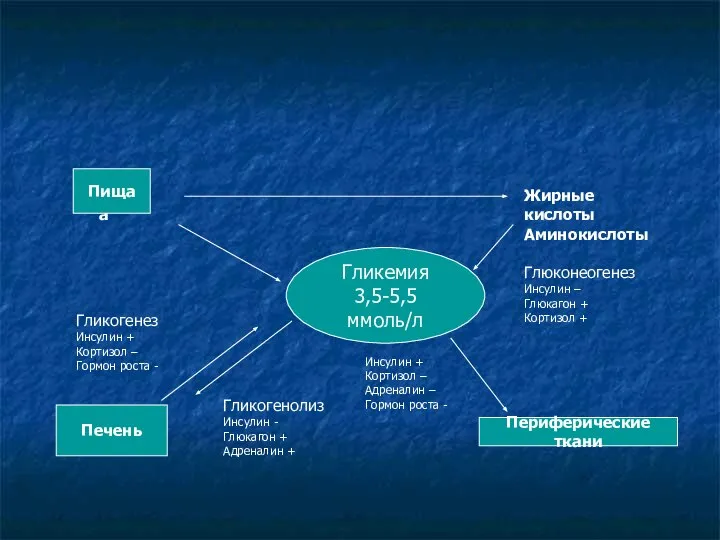
- 16. Механизмы поддержания нормогликемии Гликемия 3,5-5,5 ммоль/л Гликогенез Инсулин + Кортизол – Гормон роста - Пища Пища
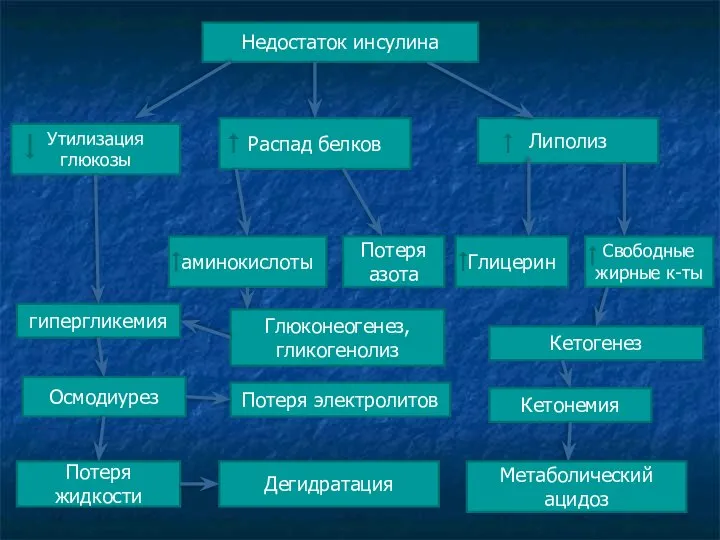
- 17. Недостаток инсулина Утилизация глюкозы Распад белков Липолиз гипергликемия Осмодиурез Потеря жидкости аминокислоты Потеря азота Глюконеогенез, гликогенолиз
- 18. Клинические проявления СД 1 Полидипсия Полиурия Полифагия Потеря массы тела - ночная полидипсия - энурез -
- 19. Клинические проявления СД 1 В раннем возрасте 2 варианта дебюта: 1) по типу токсико-септического состояния (резкое
- 20. Клинические проявления СД 1 У детей первых 5 лет жизни СД также характеризуется: более острой и
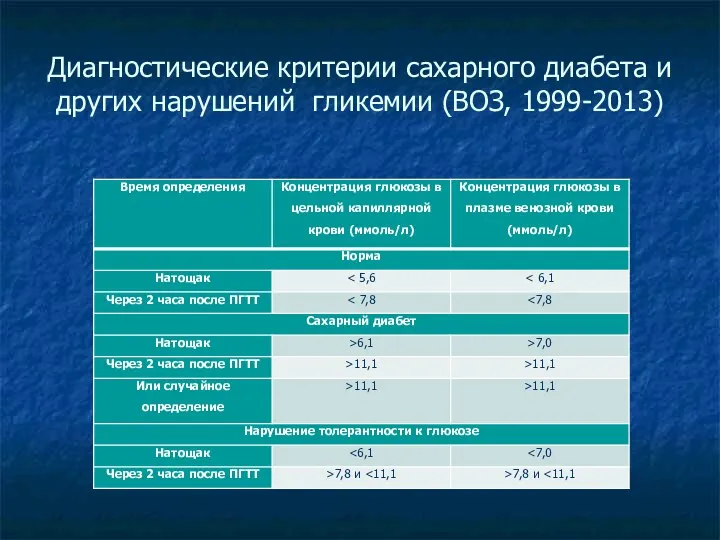
- 22. Диагностические критерии сахарного диабета и других нарушений гликемии (ВОЗ, 1999-2013)
- 23. Лабораторная диагностика СД 1 Уровень глюкозы в плазме натощак > 7 ммоль/л Уровень глюкозы плазмы при
- 24. Клинический случай Даша Н., 4года. Направительный диагноз: Острый пиелонефрит. Жалобы: частые мочеиспускания, энурез. Anamnesis morbi: заболела
- 25. Клинический случай Дополнительные методы обследования: ОАК – умеренный лейкоцитоз, СОЭ 18 мм/час ОАМ – лейкоцитурия (500
- 26. Лечение СД 1 типа Диета Инсулинотерапия Физические нагрузки Обучение самоконтролю и проведение его в домашних условиях
- 27. Принципы диетотерапии СД 1 типа Удовлетворение физиологических потребностей ребенка Исключение легкоусвояемых углеводов Частота приемов пищи зависит
- 28. Расчет питания для детей и подростков: Расчет диеты по основным ингредиентам для детей до 13 лет:
- 29. На сгорание 1 грамма углевода и белка требуется 4 ккал, жира 9 ккал Соотношение белков, жиров
- 35. Инсулинотерапия СД 1 типа Цели: Максимально возможная имитация физиологического профиля инсулиновой секреции Достижение близких к норме
- 36. История открытия инсулина Фредерик Грант Бантинг (1891- 1941) – канадский физиолог, совместно с Чарльзом Бестом выделил
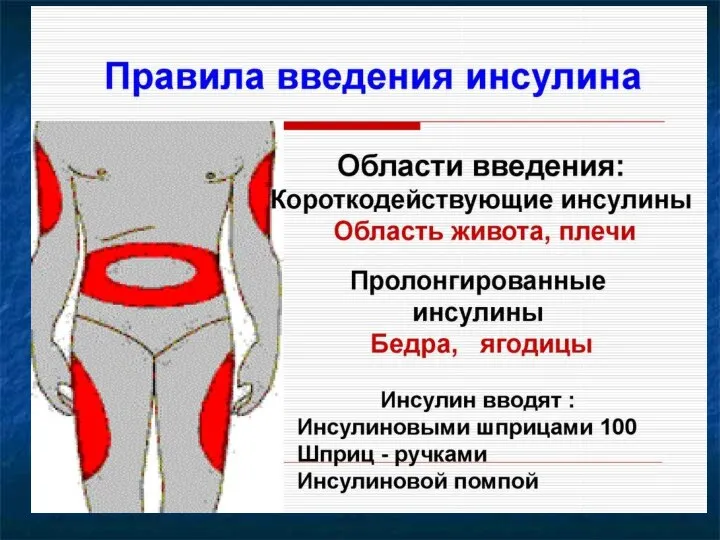
- 40. Средства для введения инсулина Инсулиновые шприц-ручки с заполненными инсулином катриджами, позволяющие изменять дозу инсулина с шагом
- 41. Средства для введения инсулина
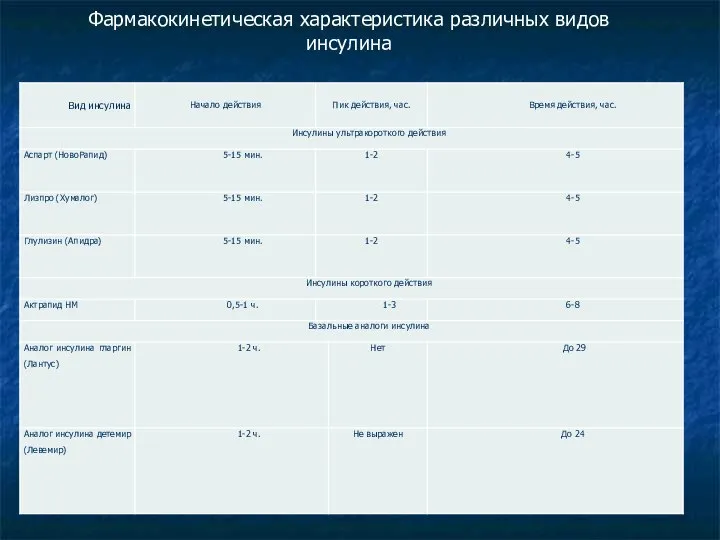
- 42. Фармакокинетическая характеристика различных видов инсулина
- 44. Потребность в инсулине Факторы определяющие суточную потребность в инсулине: - стаж заболевания - возраст ребёнка -
- 45. При острой манифестации сахарного диабета с кетозом и кетоацидозом суточная доза инсулина у детей и подростков
- 46. В разные возрастные периоды организм ребёнка имеет большую или меньшую чувствительность к инсулину. Малыши и подростки
- 47. С появлением признаков полового созревания усиливается контринсулиновое действие гормона роста и половых гормонов и соответственно повышается
- 48. Режимы инсулинотерапии - В настоящее время для лечения СД 1 типа у детей и подростков в
- 49. Коррекция дозы болюсного инсулина Если у ребенка сахар крови перед едой 5,5 – 7 ммоль/л, следует
- 50. В настоящее время с целью лечения используют инсулиновые помпы или дозаторы, представляющие из себя портативные (карманные)
- 53. Целевые значения показателей углеводного обмена у детей (ISPAD, 2009)
- 54. Индивидуализированные по возрасту целевые уровни показателей углеводного обмена у детей и подростков (ADA, 2009)
- 62. Медаль центра Джослина за 50 лет жизни с диабетом В 1948 году по инициативе Джослина была
- 63. Осложнения сахарного диабета
- 64. Долговременные осложнения СД Ретинопатия Нефропатия Нейропатия Макроангиопатия
- 65. Патогенез осложнений Генетические факторы (полиморфизм генов) Метаболические факторы (неферментативное гликирование белков, прямая глюкозотоксичность активация ПОЛ оксидатный
- 66. Ретинопатия Непролиферативная стадия (микроаневризмы) Препролиферативная (обструкция сосудов, инфаркты в нервные волокна сетчатки) Пролиферативная (неоваскуляризация диска зрительного
- 67. Диагностика ретинопатии Прямая офтальмоскопия с широким зрачком Непрямая офтальмоскопия Фотографии с использованием фундус – камеры Флюоресцентная
- 68. Лечение ретинопатии Компенсация СД (целевые уровни HbA1c Лазерная терапия
- 69. Диабетическая нефропатия Специфическое поражение сосудов почек при СД, сопровождающееся формированием узелкового или диффузного гломерулосклероза, терминальная стадия
- 70. Диабетическая нефропатия МАУ: экскреция альбумина 20-200 мкг/мин (в утренней моче) или 30-300 мг/сут. (в суточной моче),
- 71. Диабетическая нефропати Лечение: Компенсация СД, поддерживать уровень HbA1c Прием ингибиторов АПФ в течение десятилетий. Контроль АД.
- 72. Диабетическая полинейропатия Диабетическая сенсомоторная полинейропатия (ДПНП): нарушение чувствительности, двигательных функций в дистальных отделах конечностей ( в
- 73. Диабетическая нейропатия Диагностика: Оценка жалоб (боли, парестезии) Оценка всех видов чувствительности (вибрационной, тактильной) и рефлексов. Данные
- 74. Диабетическая полинейропатия Лечение: Компенсация углеводного обмена Назначение жирорастворимых форм витаминов группы В, биодоступность и эффективность которых
- 76. Скачать презентацию

































































 Типы кожи. Тест по косметологии
Типы кожи. Тест по косметологии Онкогенез, этапы канцерогенеза. Антиканцерогенные механизмы
Онкогенез, этапы канцерогенеза. Антиканцерогенные механизмы В ГБУЗ Ставропольская ЦРБ проводится вакцинация от COVID-19, г. Тольятти
В ГБУЗ Ставропольская ЦРБ проводится вакцинация от COVID-19, г. Тольятти Нормальная рентгенанатомия легких
Нормальная рентгенанатомия легких Желчекаменная болезнь
Желчекаменная болезнь Заболевания органов зрения
Заболевания органов зрения Гомеостаз. Состав, свойства и функции крови. Группы крови, резус-фактор
Гомеостаз. Состав, свойства и функции крови. Группы крови, резус-фактор Студенческое научное общество Будущий Московский хирург
Студенческое научное общество Будущий Московский хирург Фитотерапия
Фитотерапия Терапевтическая практика в Медицинском университете Харбина
Терапевтическая практика в Медицинском университете Харбина Современное представление о физиологии лимфотока и методы его изучения
Современное представление о физиологии лимфотока и методы его изучения Что делать в условиях пандемии коронавируса?
Что делать в условиях пандемии коронавируса? Физическая реабилитация при посттравматическом артрите у спортсменов пауэрлифтеров
Физическая реабилитация при посттравматическом артрите у спортсменов пауэрлифтеров Gynekologinen irtosolututkimus
Gynekologinen irtosolututkimus Экспертиза временной нетрудоспособности при заболеваниях внутренних органов
Экспертиза временной нетрудоспособности при заболеваниях внутренних органов Понятие об эпидемическом процессе Часть 1
Понятие об эпидемическом процессе Часть 1 Медициналық қызметтерді көрсету, дәрілік заттар, медициналық мақсаттағы бұйымдар
Медициналық қызметтерді көрсету, дәрілік заттар, медициналық мақсаттағы бұйымдар Синдром повреждения и беременность
Синдром повреждения и беременность топ аан нижней конечности
топ аан нижней конечности Микробиологическая-диагностика эшерихиозов
Микробиологическая-диагностика эшерихиозов Коронавирус – пандемия сегодняшнего дня
Коронавирус – пандемия сегодняшнего дня Опухоли пищевода
Опухоли пищевода Психопатия. Диагностические критерии
Психопатия. Диагностические критерии Таз с анатомической и акушерской точек зрения
Таз с анатомической и акушерской точек зрения Из чего сделаны наши девчонки?! Женщина-загадка
Из чего сделаны наши девчонки?! Женщина-загадка Потокзависимая вазодилатация
Потокзависимая вазодилатация Омаров
Омаров Санаторий Сосны в Республике Беларусь
Санаторий Сосны в Республике Беларусь