Содержание
- 2. Мукополисахаридозы (мукополисахариды + -ōsis) группа наследственных болезней соединительной ткани, обусловленных нарушением обмена гликозаминогликанов (кислых мукополисахаридов) в
- 3. Мукополисахаридоз типа I-Н (синдром Гурлер). Впервые описан немецким педиатром Гурлер (G. Hurler) в 1919 г. Часто
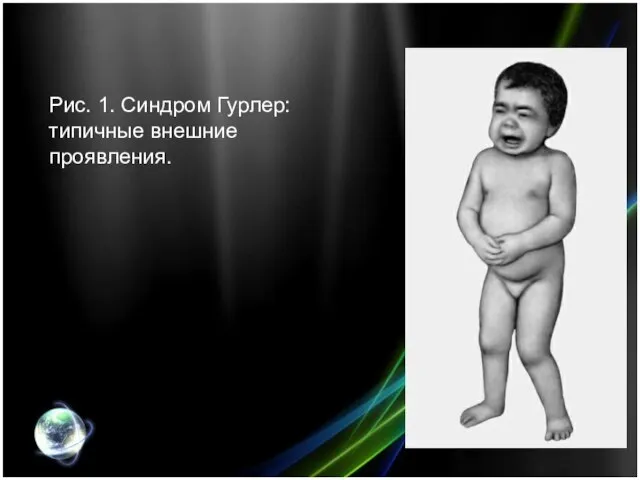
- 4. Рис. 1. Синдром Гурлер: типичные внешние проявления.
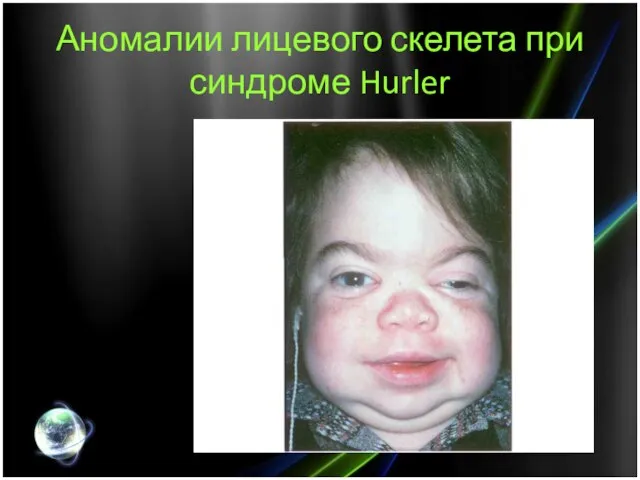
- 5. Аномалии лицевого скелета при синдроме Hurler
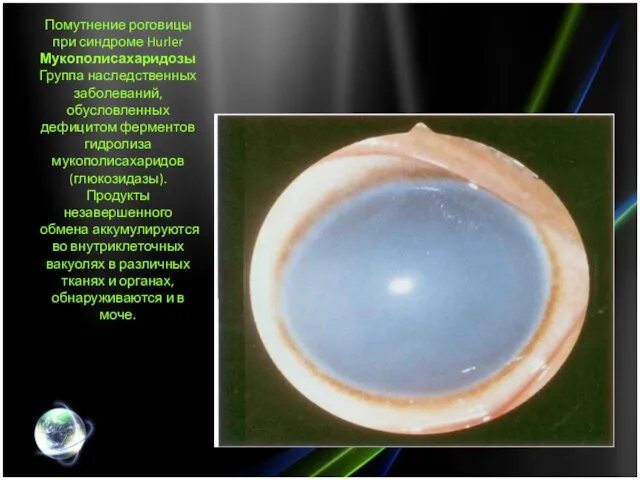
- 6. Помутнение роговицы при синдроме Hurler Мукополисахаридозы Группа наследственных заболеваний, обусловленных дефицитом ферментов гидролиза мукополисахаридов (глюкозидазы). Продукты
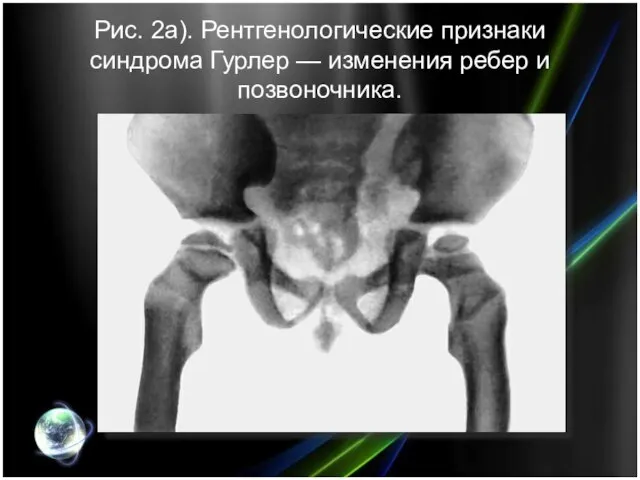
- 7. При рентгенологическом исследовании (рис. 2) выявляются характерные изменения позвонков и позвоночного столба (тела позвонков кубовидные с
- 8. Рис. 2а). Рентгенологические признаки синдрома Гурлер — изменения ребер и позвоночника.
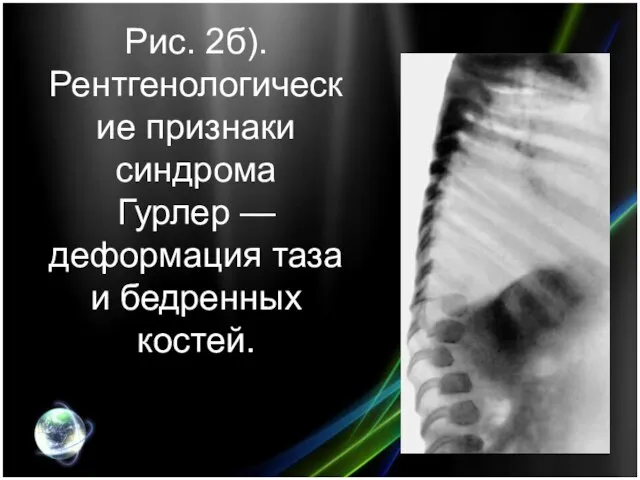
- 9. Рис. 2б). Рентгенологические признаки синдрома Гурлер — деформация таза и бедренных костей.
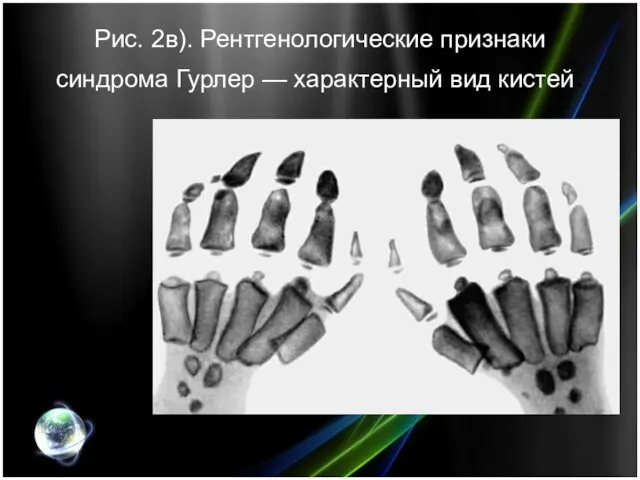
- 10. Рис. 2в). Рентгенологические признаки синдрома Гурлер — характерный вид кистей.
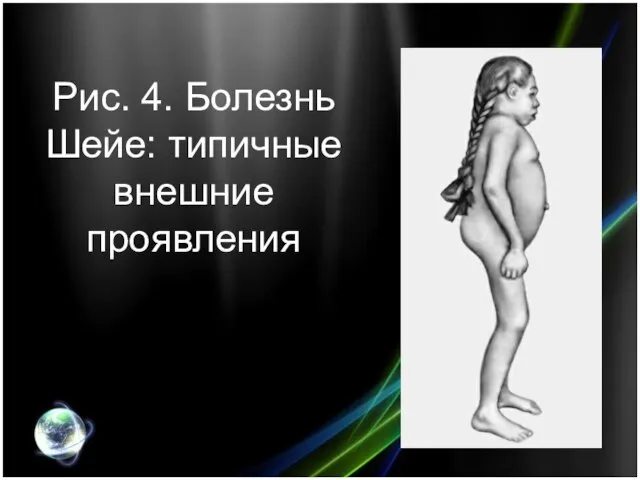
- 11. Мукополисахаридоз типа I-S (болезнь Шейе; поздний синдром Гурлер). Впервые описан американским офтальмологом Шейе (Н.G. Scheie) в
- 12. Рис. 4. Болезнь Шейе: типичные внешние проявления
- 13. Мукополисахаридоз типа II (синдром Гунтера). Клинические симптомы появляются позднее, чем при синдроме Гурлер (у детей старше
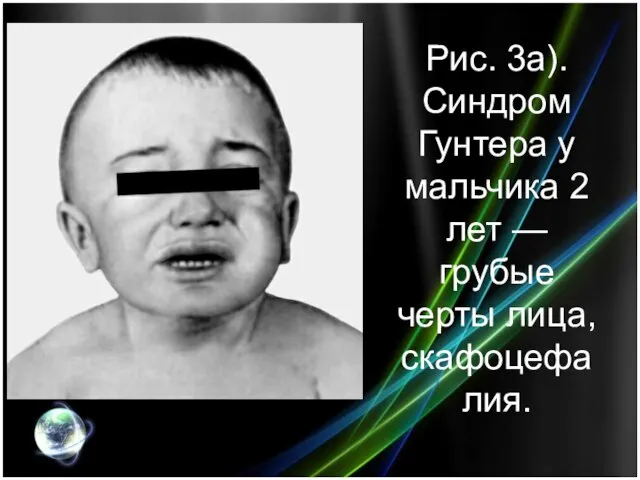
- 14. Рис. 3а). Синдром Гунтера у мальчика 2 лет — грубые черты лица, скафоцефалия.
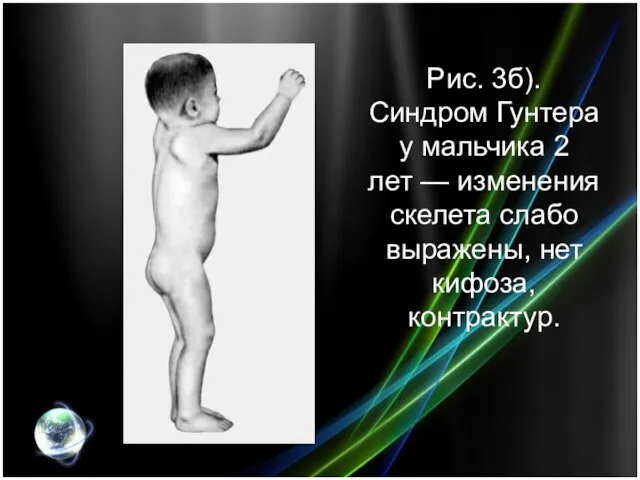
- 15. Рис. 3б). Синдром Гунтера у мальчика 2 лет — изменения скелета слабо выражены, нет кифоза, контрактур.
- 16. Мукополисахаридоз типа III (синдром Санфилиппо, болезнь Санфилиппо). Описан американским педиатром Санфилиппо (S.J. Sanfilippo) в 1963 г.
- 17. Мукополисахаридоз типа IV (снидром Моркио, болезнь Моркио). Заболевание в 1929 г. независимо друг от друга впервые
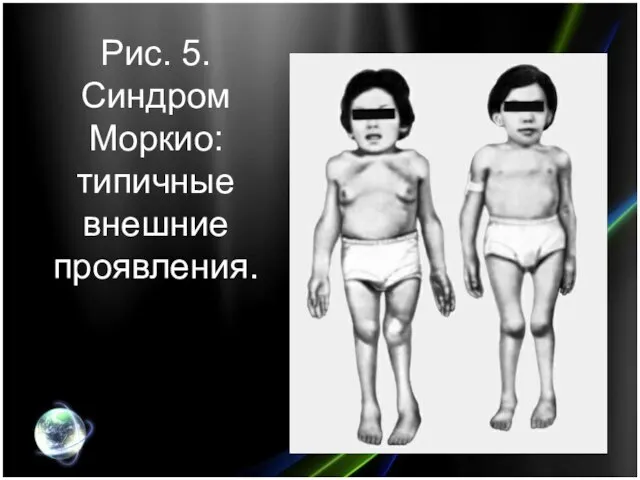
- 18. Рис. 5. Синдром Моркио: типичные внешние проявления.
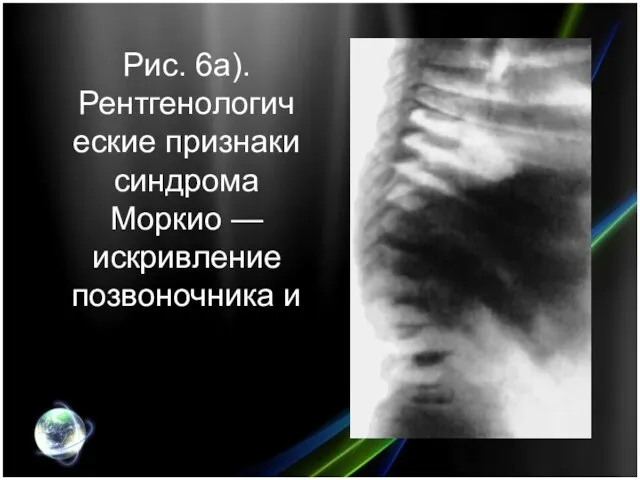
- 19. Рис. 6а). Рентгенологические признаки синдрома Моркио — искривление позвоночника и платиспондилия.
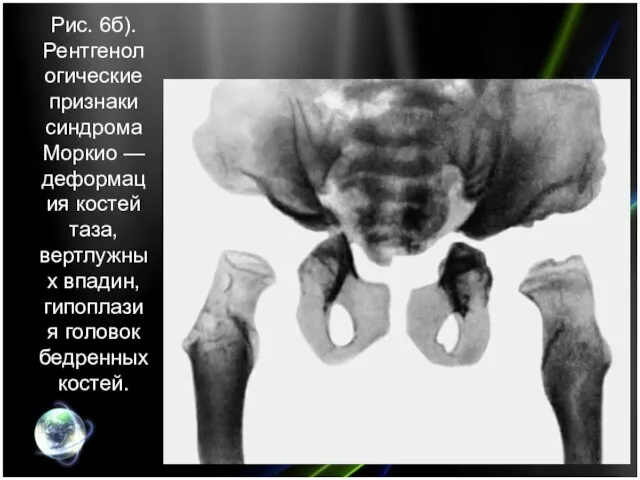
- 20. Рис. 6б). Рентгенологические признаки синдрома Моркио — деформация костей таза, вертлужных впадин, гипоплазия головок бедренных костей.
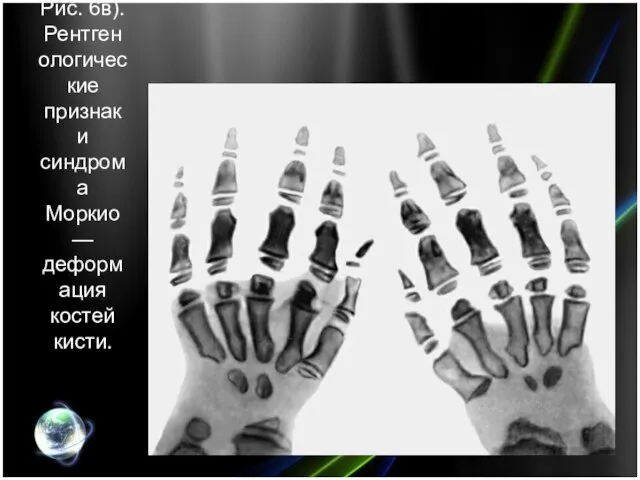
- 21. Рис. 6в). Рентгенологические признаки синдрома Моркио — деформация костей кисти.
- 22. Мукополисахаридоз типа VI (синдром Марото — Лами, болезнь Марото — Лами) в 1960 г. впервые описан
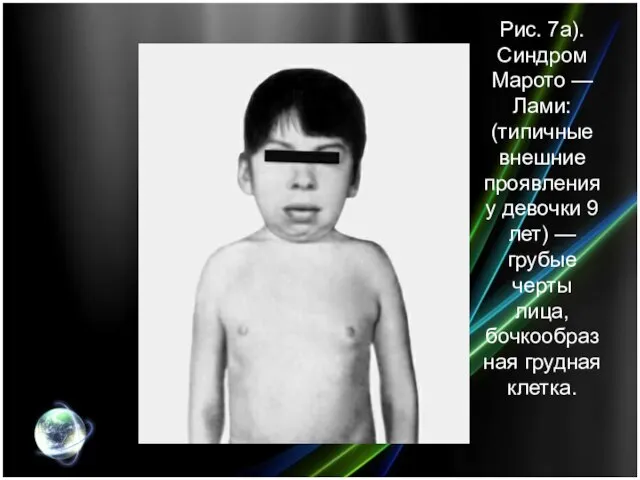
- 23. Рис. 7а). Синдром Марото — Лами: (типичные внешние проявления у девочки 9 лет) — грубые черты
- 24. Рис. 7б). Синдром Марото — Лами: (типичные внешние проявления у девочки 9 лет) — контрактуры верхних
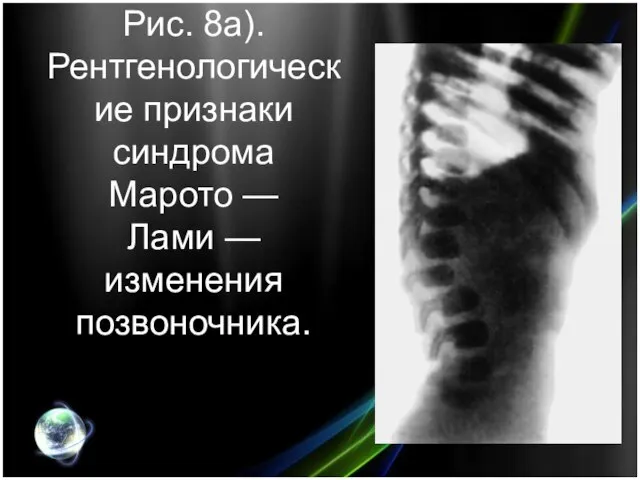
- 25. Рис. 8а). Рентгенологические признаки синдрома Марото — Лами — изменения позвоночника.
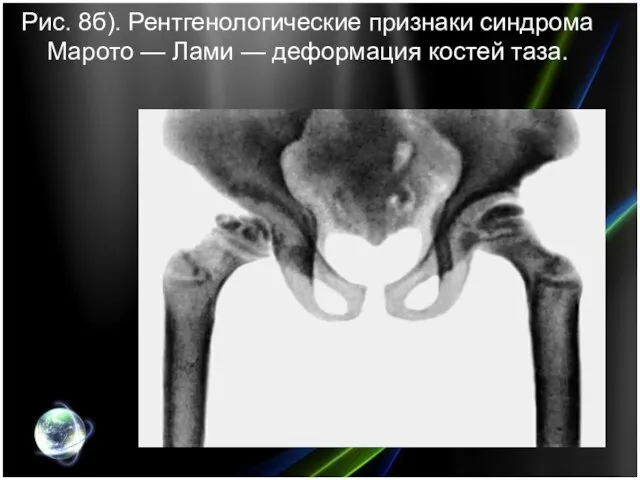
- 26. Рис. 8б). Рентгенологические признаки синдрома Марото — Лами — деформация костей таза.
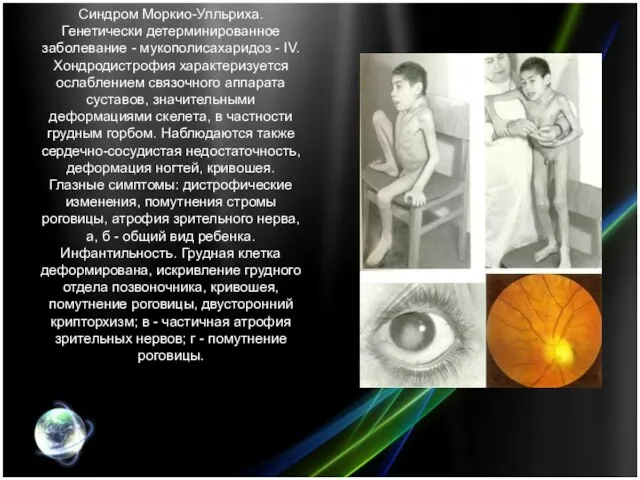
- 27. Синдром Моркио-Улльриха. Генетически детерминированное заболевание - мукополисахаридоз - IV. Хондродистрофия характеризуется ослаблением связочного аппарата суставов, значительными
- 28. Редко встречаемые типы мукополисахаридозов Мукополисахаридоз типа VII (синдром Слая). Описан Слаем (W.S. Sly) в 1973 г.
- 29. Диагноз основывается на клинических проявлениях, данных рентгенологического исследования, определении экскреции с мочой гликозаминогликанов, исследовании активности специфических
- 31. Скачать презентацию











 Этиология и патогенез
Этиология и патогенез 1663560298206863
1663560298206863 Гипоксия. Общая характеристика, типы, классификация
Гипоксия. Общая характеристика, типы, классификация Методика регистрации ЭКГ. План расшифровки ЭКГ
Методика регистрации ЭКГ. План расшифровки ЭКГ Заболевания эндокринная система. Киста щитовидной железы
Заболевания эндокринная система. Киста щитовидной железы Синдром удлиненного интервала QT
Синдром удлиненного интервала QT Массаж. Что вы знаете о развитии массажа в нашей стране?
Массаж. Что вы знаете о развитии массажа в нашей стране? Методы фиксации и стабилизации съемных пластиночных протезов
Методы фиксации и стабилизации съемных пластиночных протезов Вступительная
Вступительная Поняття санаторно-курортних закладів та їх послуги
Поняття санаторно-курортних закладів та їх послуги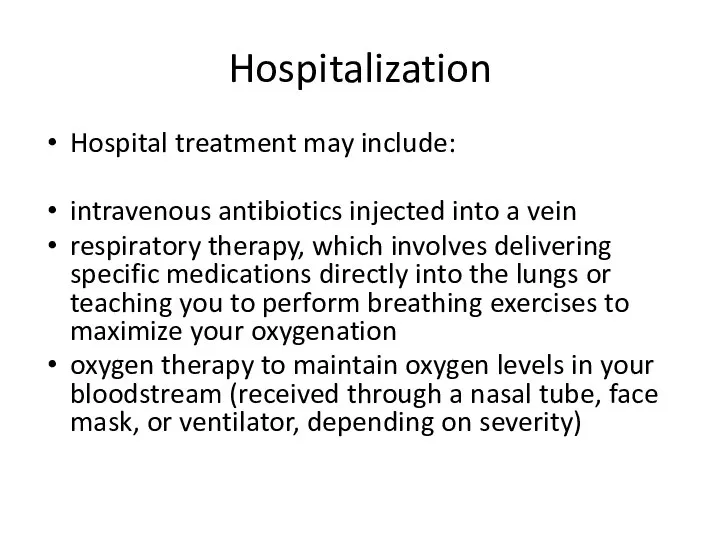 Hospitalization. Госпитализация
Hospitalization. Госпитализация Социально-профессиональный статус анестезиолога-реаниматолога детских и взрослых отделений
Социально-профессиональный статус анестезиолога-реаниматолога детских и взрослых отделений Диагностика и лечение острых и хронических заболеваний периферических вен верхних и нижних конечностей
Диагностика и лечение острых и хронических заболеваний периферических вен верхних и нижних конечностей Синдром Ди Джорджи
Синдром Ди Джорджи Критические периоды развития речи от 1 до 6 лет
Критические периоды развития речи от 1 до 6 лет Патофизиология наследственных заболеваний. Основы медицинской генетики
Патофизиология наследственных заболеваний. Основы медицинской генетики антиангинальные
антиангинальные Анаприлин. Атенолол. Тимолол. Флуоксетин
Анаприлин. Атенолол. Тимолол. Флуоксетин Клинико-лабораторная характеристика острых кишечных инфекций, сопровождающихся гемоколитом
Клинико-лабораторная характеристика острых кишечных инфекций, сопровождающихся гемоколитом Бронхиальная астма
Бронхиальная астма SARS-CoV-2 ПТР-де мұрын-жұтқыншақ пен ауызжұтқыншақтан жағынды алу техникасы
SARS-CoV-2 ПТР-де мұрын-жұтқыншақ пен ауызжұтқыншақтан жағынды алу техникасы Лечение периодонтитов постоянных зубов у детей
Лечение периодонтитов постоянных зубов у детей Шизофрения
Шизофрения Тест по медицине
Тест по медицине Ашық тұқымдылар. Қарағайдың өмірлік циклі
Ашық тұқымдылар. Қарағайдың өмірлік циклі Секреты здорового питания
Секреты здорового питания Пневмония дегенiзм
Пневмония дегенiзм Временное руководство ISTH по распознаванию и лечению коагулопатии при COVID-19
Временное руководство ISTH по распознаванию и лечению коагулопатии при COVID-19