Содержание
- 2. Оптиконевромиелит (ОНМ, МКБ-10, G36.0) — оптикомиелит Девика, синдром или болезнь Девика — идиопатическое тяжелое воспалительное демиелинизирующее
- 3. Sir Thomas Clifford Allbutt 1870г.: описание случая сочетания оптического неврита и острого миелита Thomas Clifford Allbutt
- 4. Эпидемиология Преобладает среди представителей неевропеоидной расы Европа: 1-5 % от всех демиелинизирующих заболеваний 0,3-4,4 на 100
- 5. Особенности патогенеза В 2004 г. впервые выявлены специфические для ОНМ антитела NMO-IgG, что подтвердило аутоиммунные механизмы
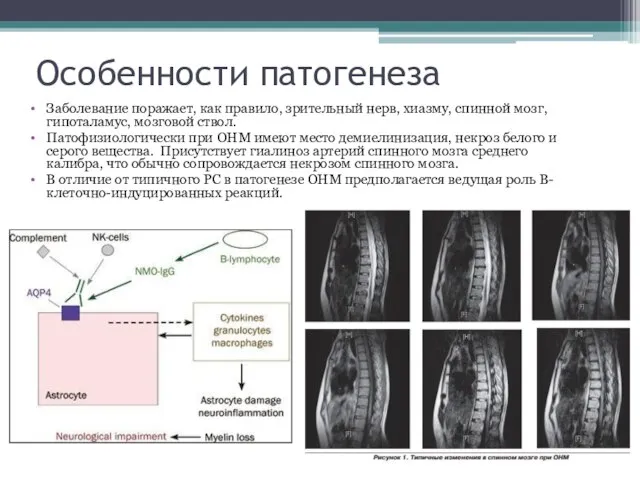
- 6. Особенности патогенеза Заболевание поражает, как правило, зрительный нерв, хиазму, спинной мозг, гипоталамус, мозговой ствол. Патофизиологически при
- 7. Течение и прогноз ОМ Течение ОМ: Монофазное(10-20% случаев) Ремиттирующее(80-90%). Предикторы неблагоприятного прогноза: ремиттирующее течение ОМ высокая
- 8. Клиника Оптический неврит Потеря зрения: полная или частичная; односторонняя или двусторонняя. Болевой синдром в области орбит.
- 9. Клиника Миелит Пара- и тетрапарезы, потеря чувствительности, практически симметрично с двух сторон и нарушение тазовых функций,
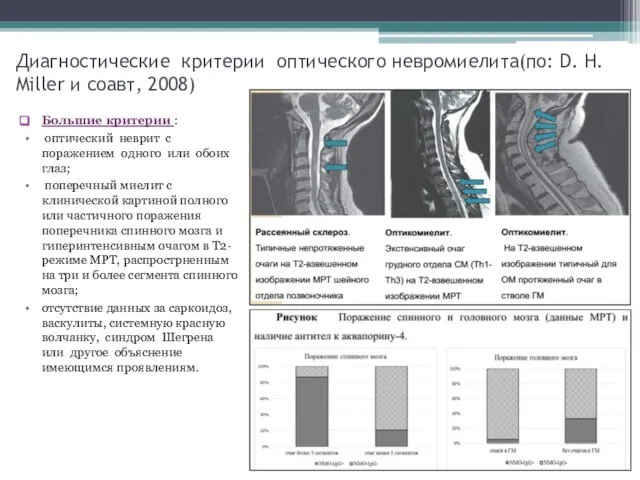
- 10. Диагностические критерии оптического невромиелита(по: D. H. Miller и соавт, 2008) Большие критерии : оптический неврит с
- 11. Малые критерии(по крайней мере один должен иметь соответствие): МРТ головного мозга в норме или с изменениями,
- 12. Дифференциальная диагностика
- 13. Лечение Иммуносупрессивная терапия Глюкокортикостероиды Цитостатики Препараты антител (ритуксимаб) Плазмаферез Терапией выбора считают комбинацию преднизолона и азатиоприна
- 14. КЛИНИЧЕСКИЙ СЛУЧАЙ Больная Н., 1992 г. р. Поступила в неврологическое отделение 16.08.15 с жалобами на пульсирующую
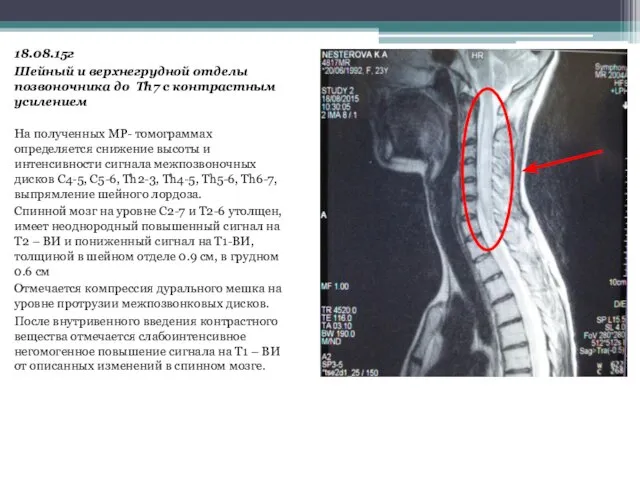
- 15. шейного лордоза 18.08.15г Шейный и верхнегрудной отделы позвоночника до Th7 с контрастным усилением На полученных МР-
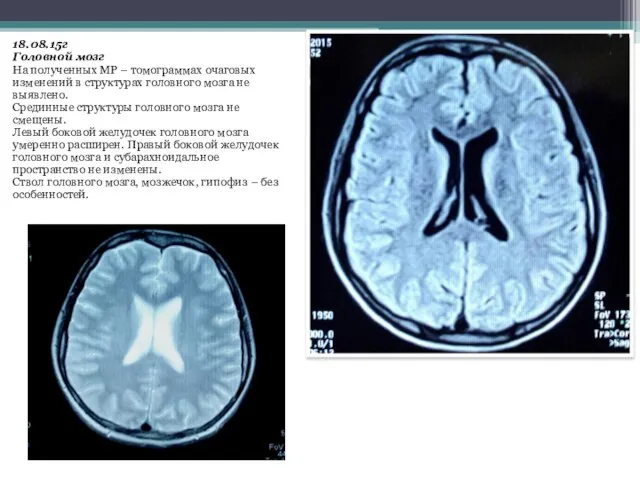
- 16. 18.08.15г Головной мозг На полученных МР – томограммах очаговых изменений в структурах головного мозга не выявлено.
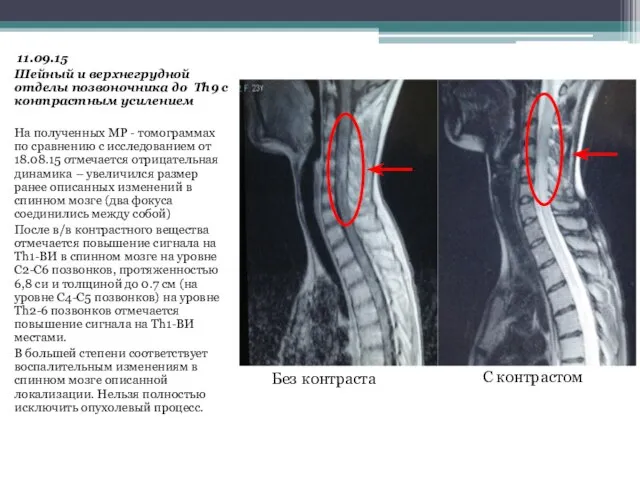
- 17. 11.09.15 Шейный и верхнегрудной отделы позвоночника до Th9 с контрастным усилением На полученных МР - томограммах
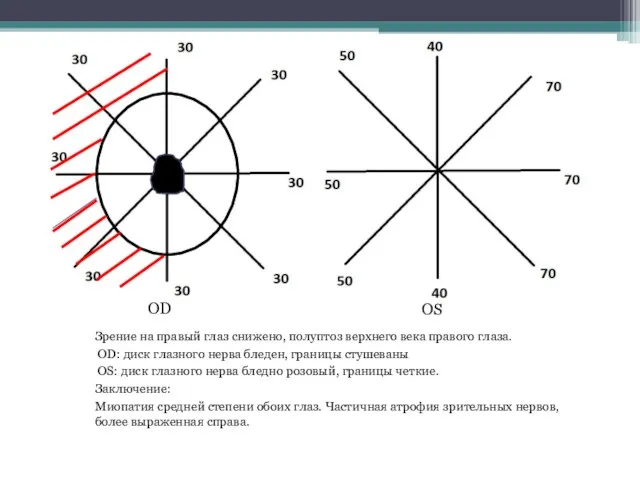
- 18. Зрение на правый глаз снижено, полуптоз верхнего века правого глаза. OD: диск глазного нерва бледен, границы
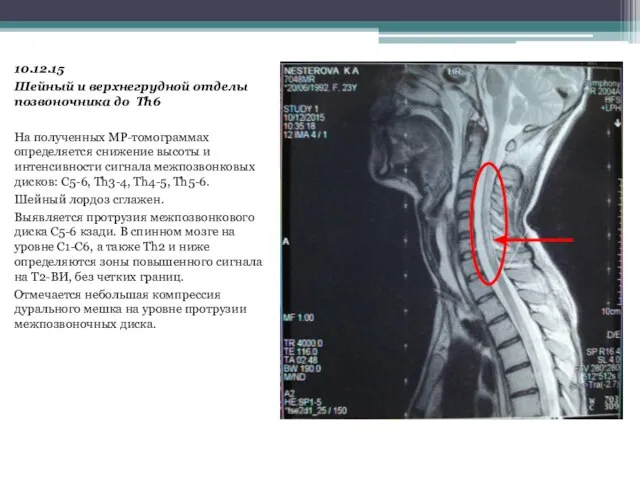
- 19. 10.12.15 Шейный и верхнегрудной отделы позвоночника до Th6 На полученных МР-томограммах определяется снижение высоты и интенсивности
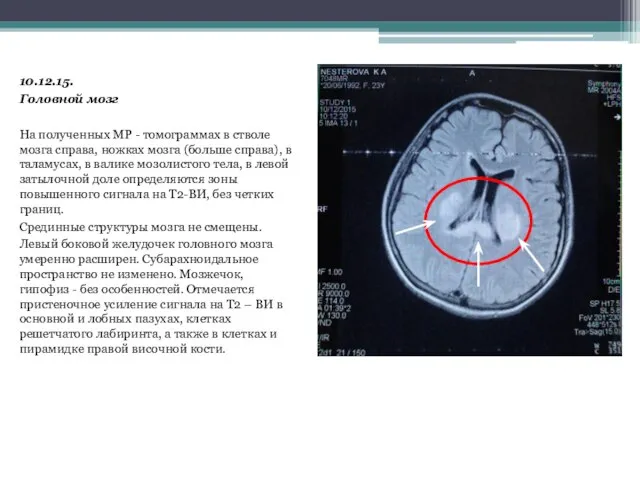
- 20. 10.12.15. Головной мозг На полученных МР - томограммах в стволе мозга справа, ножках мозга (больше справа),
- 21. Антитела к аквапорину 4
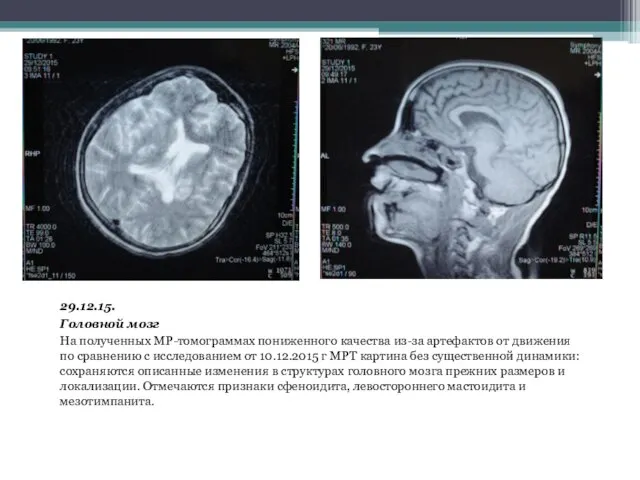
- 22. 29.12.15. Головной мозг На полученных МР-томограммах пониженного качества из-за артефактов от движения по сравнению с исследованием
- 24. Скачать презентацию











 Здоровое питание дошкольников
Здоровое питание дошкольников Нарушения ритма и проводимости
Нарушения ритма и проводимости Расчет курсового проекта по дисциплине Производственная санитария
Расчет курсового проекта по дисциплине Производственная санитария Современные_технологии_обезораживания_воздуха_МО
Современные_технологии_обезораживания_воздуха_МО Первая помощь при кровотечениях
Первая помощь при кровотечениях Епізоотична ситуація щодо АЧС на території України та країнах Європи. Характерстика хвороби
Епізоотична ситуація щодо АЧС на території України та країнах Європи. Характерстика хвороби Дифференциальная диагностика отечного синдрома
Дифференциальная диагностика отечного синдрома Чума
Чума Гигиена сердечнососудистой системы
Гигиена сердечнососудистой системы Медициналық деонтология
Медициналық деонтология Коклюш. Семинар. Методические рекомендации по организации профилактических и противоэпидемических мероприятий по коклюшу
Коклюш. Семинар. Методические рекомендации по организации профилактических и противоэпидемических мероприятий по коклюшу Нефротический синдром
Нефротический синдром Здоровое питание
Здоровое питание Миология
Миология Сахарный диабет. Проявления в челюстно-лицевой области
Сахарный диабет. Проявления в челюстно-лицевой области Эфирные масла при Сovid-19
Эфирные масла при Сovid-19 Закаливание в серебряном возрасте
Закаливание в серебряном возрасте Магнитно-резонансная томография при патологиях печени
Магнитно-резонансная томография при патологиях печени Неинъекционные методы обезболивания
Неинъекционные методы обезболивания Порядок отпуска лекарственных препаратов
Порядок отпуска лекарственных препаратов Классы медицинских отходов
Классы медицинских отходов Химический состав антибиотиков и альтернативных средств против мастита крупного рогатого скота
Химический состав антибиотиков и альтернативных средств против мастита крупного рогатого скота Ротавірусна інфекція (хвороба брудних рук)
Ротавірусна інфекція (хвороба брудних рук) Калицивирустар қоздыратын аурулардың диагносткасы
Калицивирустар қоздыратын аурулардың диагносткасы Приобретенные пороки сердца. Аортальные пороки
Приобретенные пороки сердца. Аортальные пороки Кумбс пен Джелл бойынша жоғары сезімталдық механизмдері
Кумбс пен Джелл бойынша жоғары сезімталдық механизмдері Абдоминальная хирургия
Абдоминальная хирургия Функции крови
Функции крови