Содержание
- 2. Илеус (греч - "Эйлес") — поворачивание, скручивание, заворот. Термин «илеус» объединяет многочисленные заболевания с различной этиологией
- 3. Острая кишечная непроходимость впервые описана Гиппократом. Первые попытки оперативного лечения острой кишечной непроходимость относятся к XVII
- 4. Летальность в России при этом заболевании варьирует от 6,4% до 27,6%. В стационарах Санкт-Петербурга, согласно сводным
- 5. Морфофункциональная классификация острой кишечной непроходимости Динамическая кишечная непроходимость (2,0 %): а) паралитическая б) спастическая ( эксклюзивные
- 6. Классификация острой кишечной непроходимости по происхождению Врождённая (пороки развития кишечника: атрезия тонкой и толстой кишки; атрезия
- 7. Классификация острой кишечной непроходимости по уровню обструкции Тонкокишечная непроходимость (60 – 62%): а) высокая б) низкая
- 8. Спаечная кишечная непроходимость Обтурационная кишечная непроходимость Заворот Узлообразование Инвагинация Причины острой кишечной непроходимости
- 9. Динамическая кишечная непроходимость В основе функциональных расстройств, ведущим к динамической непроходимости, лежат чаще всего острые воспалительные
- 10. Механическая кишечная непроходимость В основе механической кишечной непроходимости, лежит нарушение пассажа кишечного содержимого в результате возникновения
- 11. Стадии развития острой кишечной непроходимости I - стадия острого нарушения пассажа кишечного содержимого (преобладает болевой синдром
- 12. Врожденные: Различные пороки или аномалии развития кишки; Общая брыжейка слепой и подвздошной кишки; Долихосигма; Мальротация; Дефекты
- 13. Приобретенные: Спайки; Рубцовые тяжи; Приобретенные наружные и внутренние грыжи живота; Воспалительные инфильтраты; Гематомы; Злокачественные или доброкачественные
- 14. Непосредственные причины: Резкое усиление сократительной активности кишечника, обусловленное повышенной пищевой нагрузкой (особенно после периода голодания), острым
- 15. Основные звенья патогенеза острой кишечной непроходимости Механический фактор, приводящий к прекращению пассажа кишечного содержимого. Нарушение внутриорганного
- 16. Деструктивные изменения слизистой оболочки кишки в результате ишемии (преимущественно проксимальнее уровня препятствия). Повреждение аппарата пристеночного пищеварения
- 17. Клинические проявления острой кишечной непроходимости можно разделить на две группы. Первую группу – составляют признаки неблагополучия
- 18. Местные признаки острой кишечной непроходимости являются основой для постановки своевременного и правильного диагноза. Характер и выраженность
- 19. Клинические симптомы и синдромы Боль в животе у 99,6% больных - отчетливо выраженный схваткообразный характер (46,4%)
- 20. Данные физикального обследования Общее состояние тяжёлое. Больные беспокойны, часто принимают вынужденное положение. Температура тела в начале
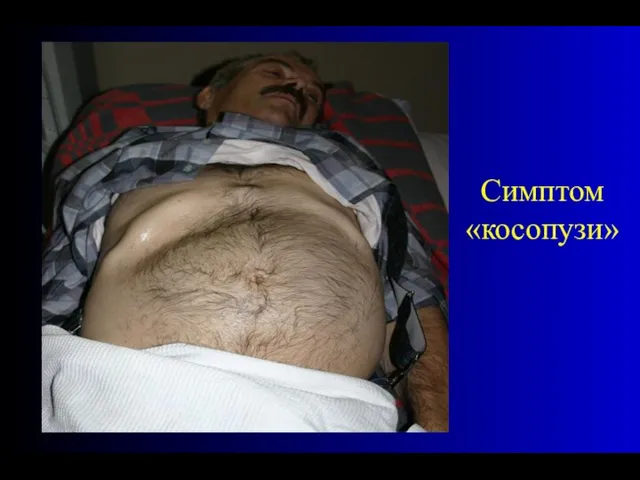
- 21. Данные физикального обследования Вздутие живота. Нередко наличие ассиметрии, при толстокишечной непроходимости. Живот может принимать "перекошенный" вид
- 22. Симптом «косопузи»
- 23. Симптомы при острой кишечной непроходимости: Вздутая петля кишки определяемая пальпаторно, с высоким тимпанитом над ней (симптом
- 24. Диагностика острой кишечной непроходимости √ Лабораторные исследования - общеклинический анализ крови: лейкоциты, гематокрит, лейкоцитарный индекс интоксикации;
- 25. Уменьшение ОЦК; Гемоконцентрация; Лейкоцитоз, сдвиг лейкоцитарной формулы влево; Увеличение СОЭ; Гипопротеинемия; Повышение трансаминаз; Повышение билирубина; Повышение
- 26. Обследование с целью обоснования окончательного диагноза предусматривает выполнение обзорной рентгенографии живота, которая является диагностическим стандартом при
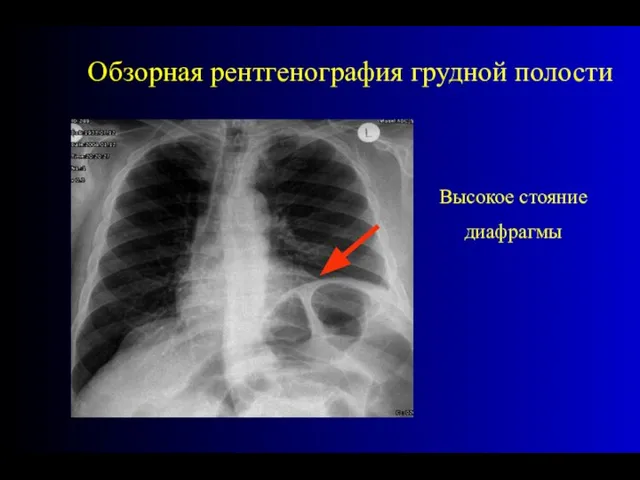
- 27. Рентгеновское исследование необходимо начинать с обзорной рентгеноскопии груди. Высокое стояние диафрагмы в сочетании с ограничением ее
- 28. Высокое стояние диафрагмы Обзорная рентгенография грудной полости
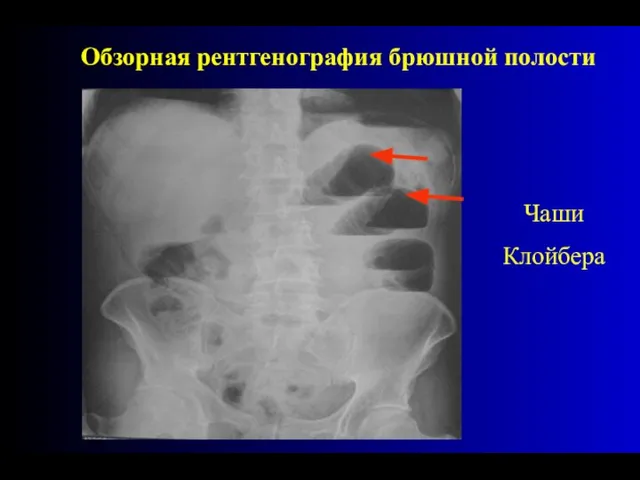
- 29. Важнейшими рентгенологическими симптомами острой кишечной непроходимости являются арки и чаши Клойбера (скопление газа над уровнями жидкости)
- 30. При тонкокишечной непроходимости чаши Клойбера располагаются преимущественно в центральных отделах живота. Ширина уровня жидкости обычно превышает
- 31. Чаши Клойбера Обзорная рентгенография брюшной полости
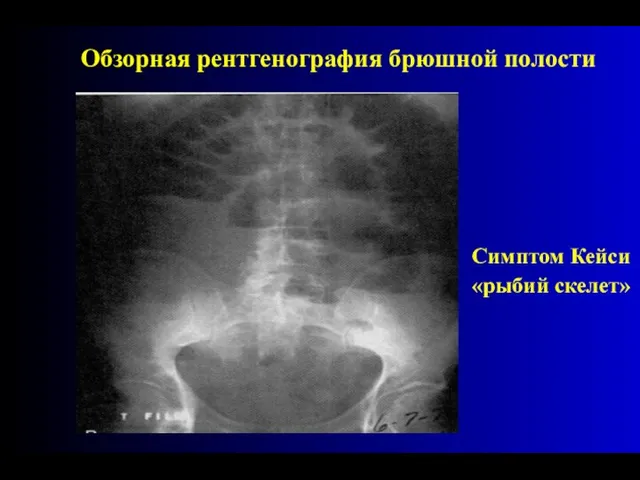
- 32. Другой характерный рентгенологический признак тонкокишечной непроходимости - симптом Кейси - возникает в результате отека складок слизистой,
- 33. Симптом Кейси «рыбий скелет» Обзорная рентгенография брюшной полости
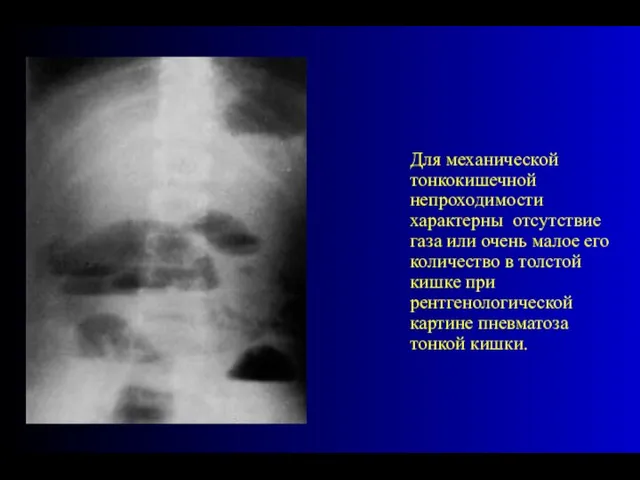
- 34. Для механической тонкокишечной непроходимости характерны отсутствие газа или очень малое его количество в толстой кишке при
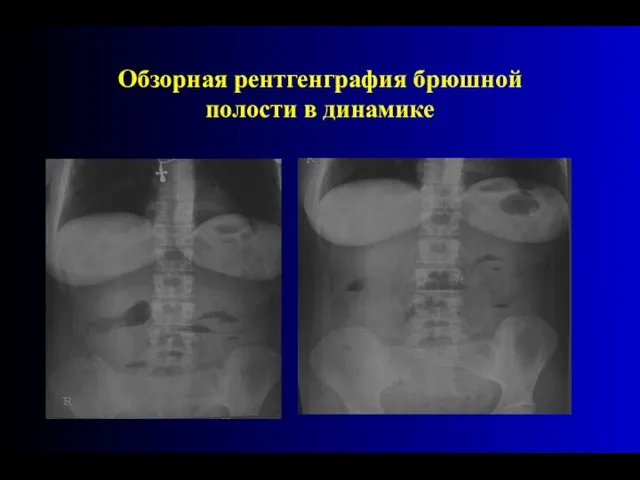
- 35. Рентгеновское обследование живота в процессе наблюдения за больными с подозрением на острую кишечную непроходимость должно повторяться
- 36. Обзорная рентгенграфия брюшной полости в динамике
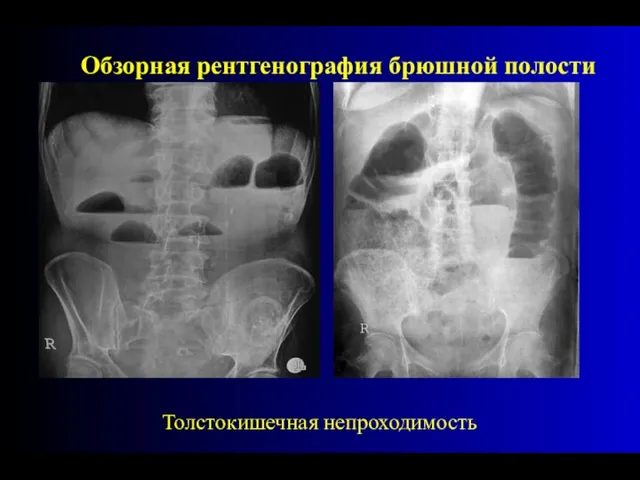
- 37. Толстокишечная непроходимость Обзорная рентгенография брюшной полости
- 38. Основная цель рентгенконтрастного исследования – проследить в динамике пассаж бариевой взвеси по тонкой кишке и тем
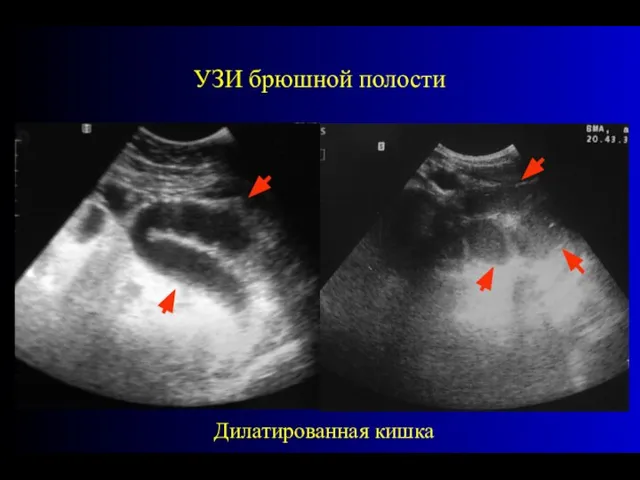
- 39. В настоящее время для диагностики острой кишечной непроходимости применяется УЗИ брюшной полости, с помощью которого можно
- 40. УЗИ брюшной полости Дилатированная кишка
- 41. При непроходимости толстой кишки ирригоскопия позволяет установить уровень и причину непроходимости. На рентгенограммах можно обнаружить сужения
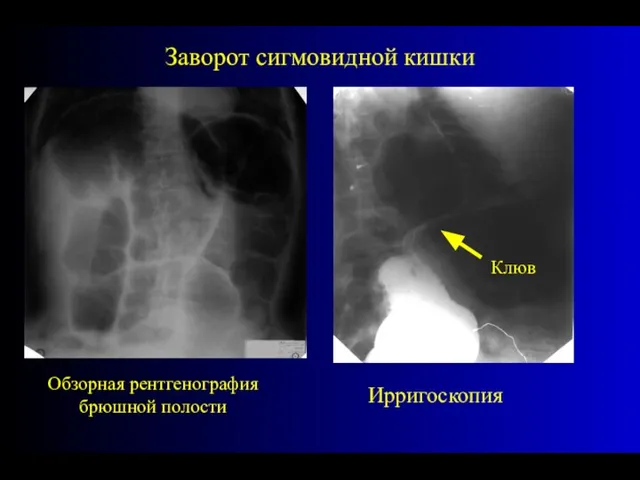
- 42. Заворот сигмовидной кишки Обзорная рентгенография брюшной полости Ирригоскопия Клюв
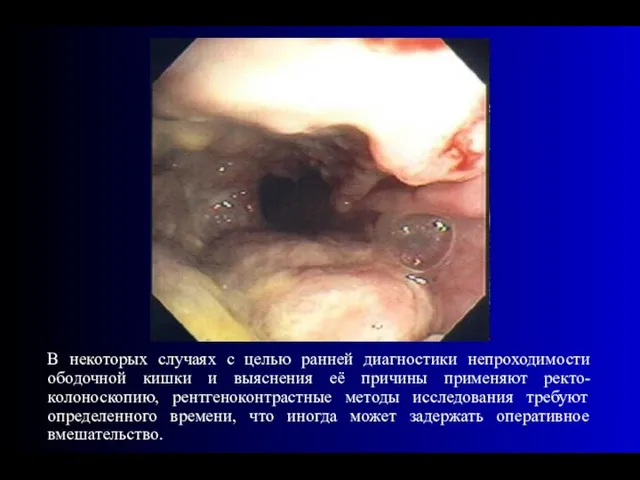
- 43. В некоторых случаях с целью ранней диагностики непроходимости ободочной кишки и выяснения её причины применяют ректо-
- 44. Лечение острой кишечной непроходимости должно быть патогенетическим и проводиться комплексно. Результаты его находятся в прямой зависимости
- 45. При странгуляционной непроходимости, завороте или инвагинации консервативное лечение возможно лишь с целью предоперационной подготовки из-за опасности
- 46. Проводится при сомнениях в диагностике острой кишечной непроходимости, а также если кишечная непроходимость развивается на фоне
- 47. Опорожнение желудка зондом (постоянная аспирация желудочного содержимого); Очистительная или сифонная клизма до определившегося эффекта; Катетеризация мочевого
- 48. Устранение причины кишечной непроходимости (рассечение спаек, удаление инородного тела, резекция кишки и т.п.). Борьба с перитонитом
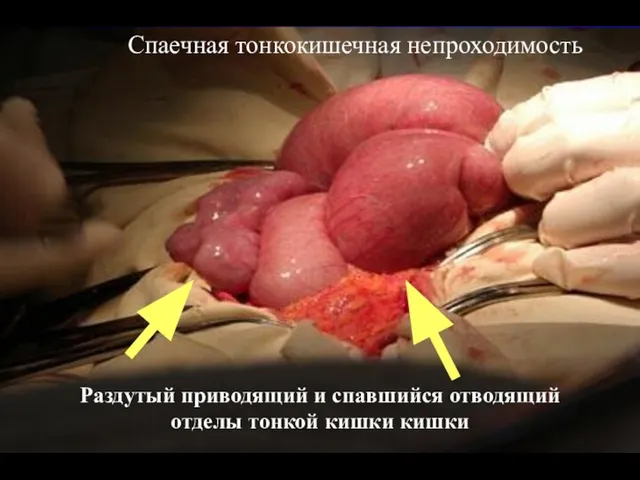
- 49. Раздутый приводящий и спавшийся отводящий отделы тонкой кишки кишки Спаечная тонкокишечная непроходимость
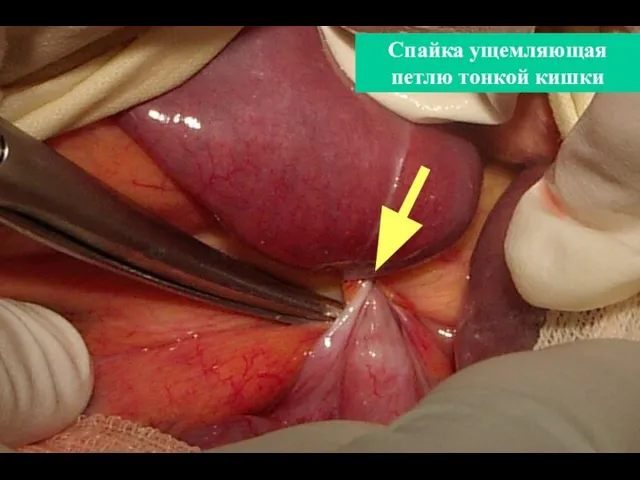
- 50. Спайка ущемляющая петлю тонкой кишки
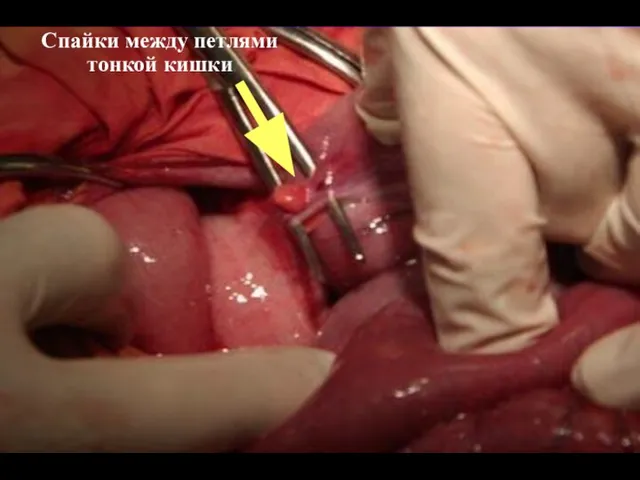
- 51. Спайки между петлями тонкой кишки
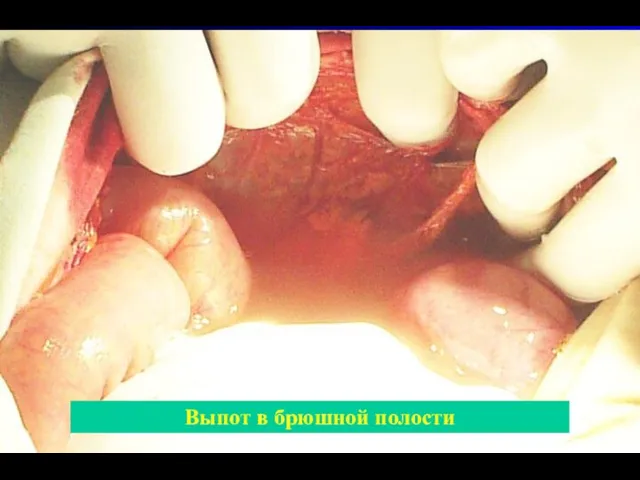
- 52. Выпот в брюшной полости
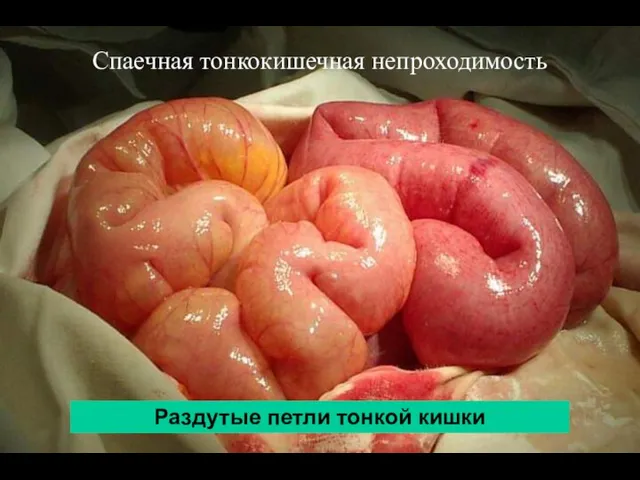
- 53. Раздутые петли тонкой кишки Спаечная тонкокишечная непроходимость
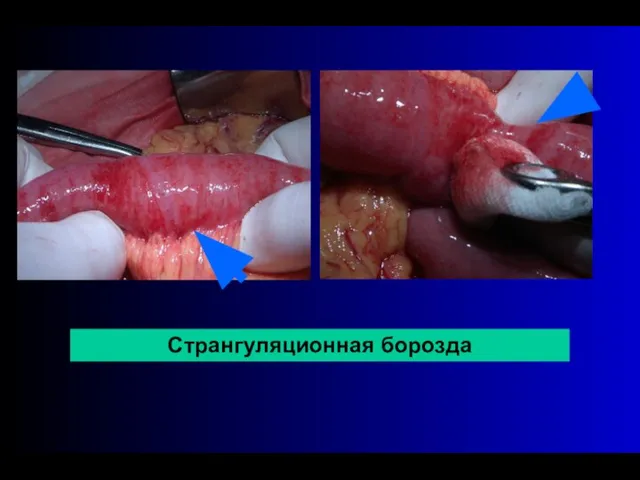
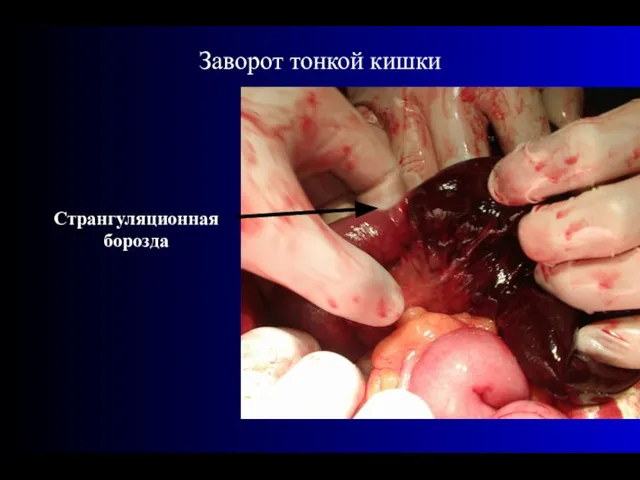
- 54. Странгуляционная борозда
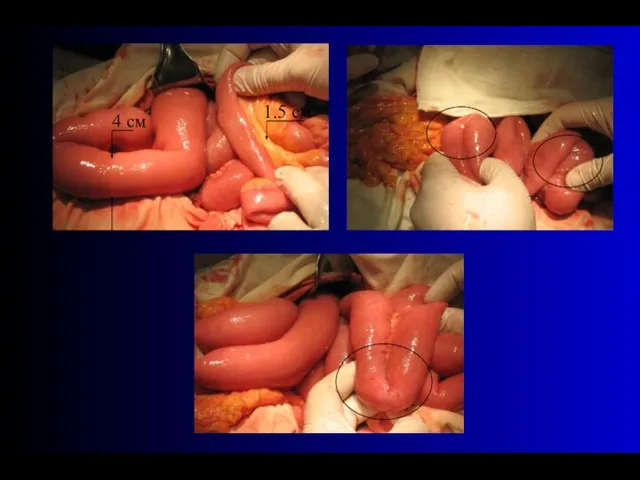
- 55. 4 см 1.5 см
- 56. Странгуляционная борозда Заворот тонкой кишки
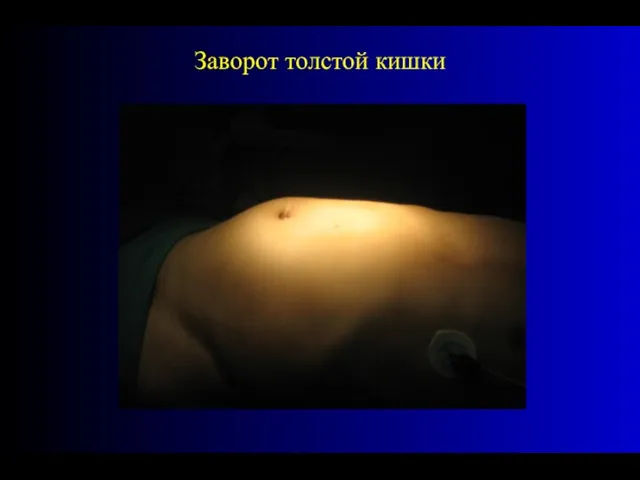
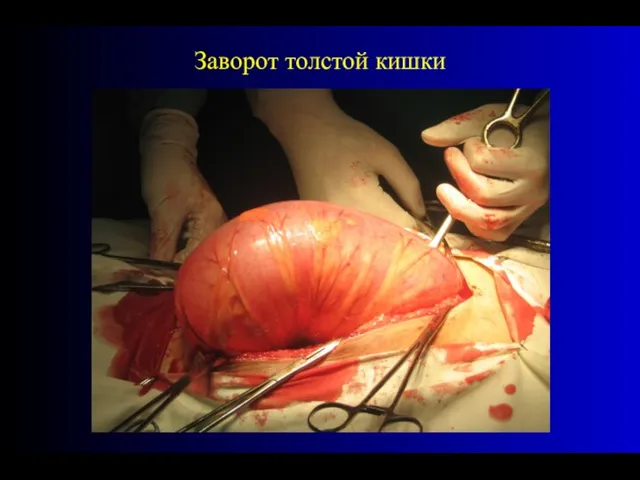
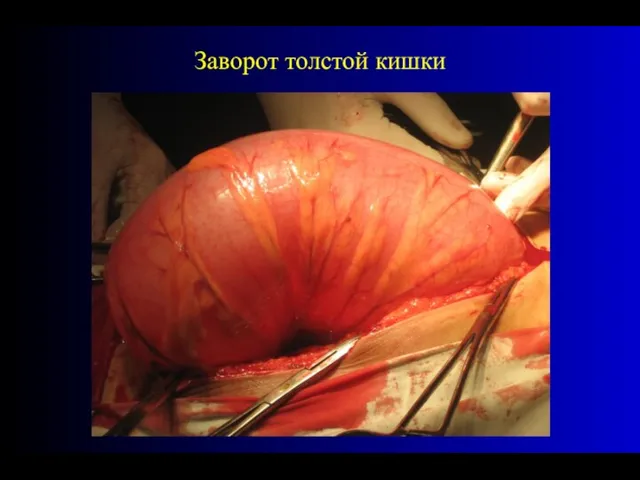
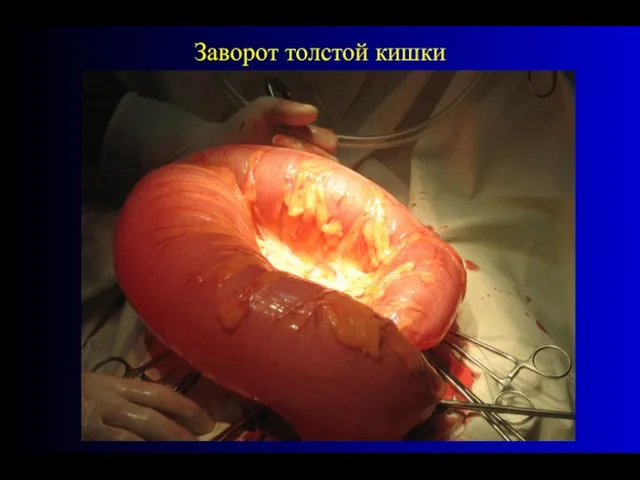
- 57. Заворот толстой кишки
- 58. Заворот толстой кишки
- 59. Заворот толстой кишки
- 60. Заворот толстой кишки
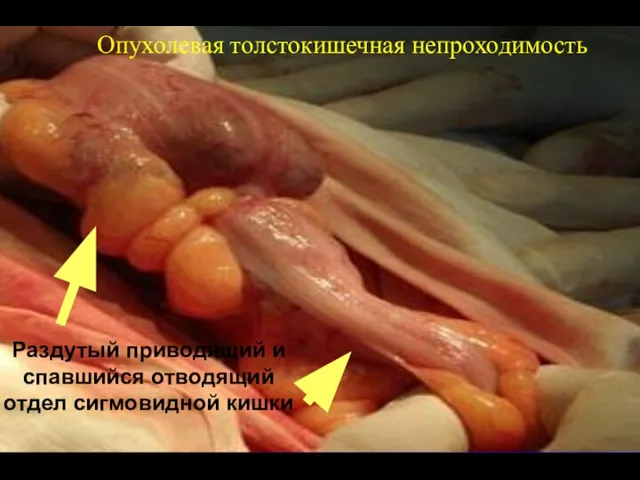
- 61. Раздутый приводящий и спавшийся отводящий отдел сигмовидной кишки Опухолевая толстокишечная непроходимость
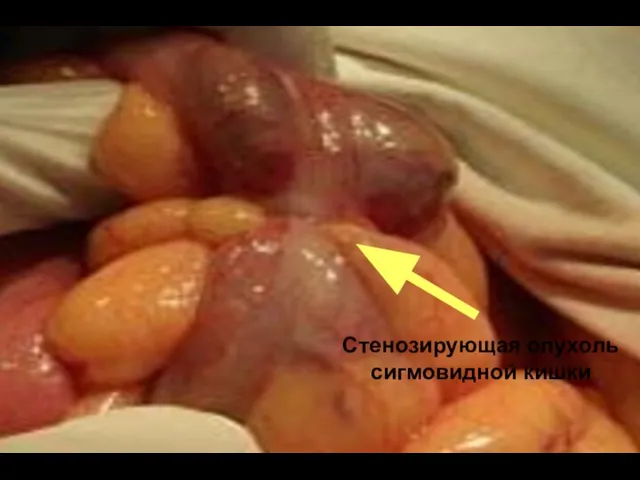
- 62. Стенозирующая опухоль сигмовидной кишки
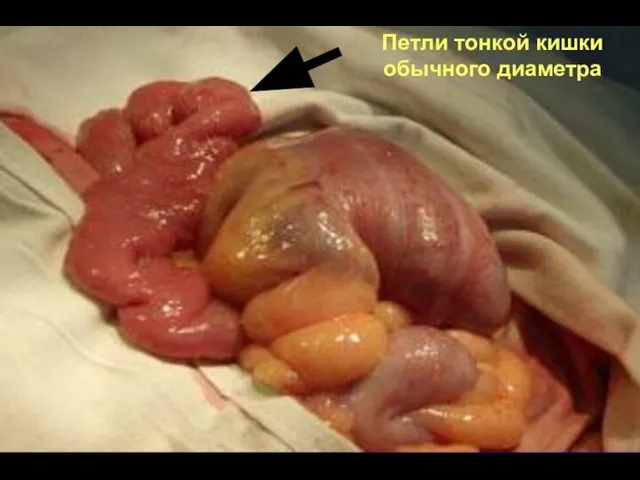
- 63. Петли тонкой кишки обычного диаметра
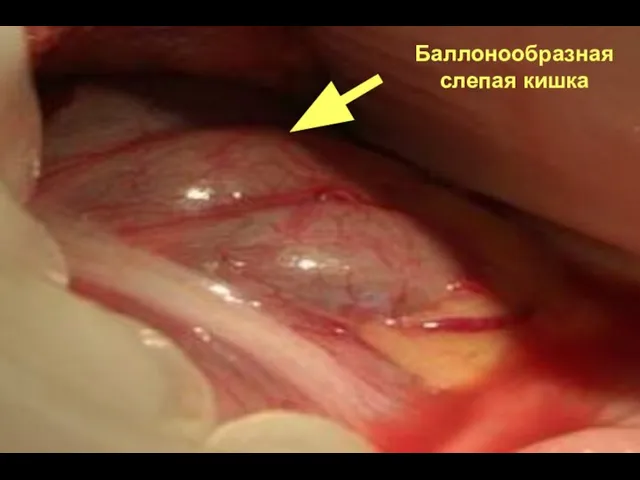
- 64. Баллонообразная слепая кишка
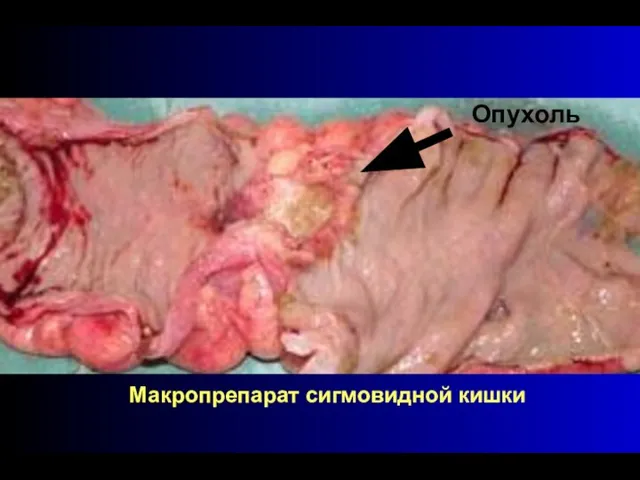
- 65. Макропрепарат сигмовидной кишки Опухоль
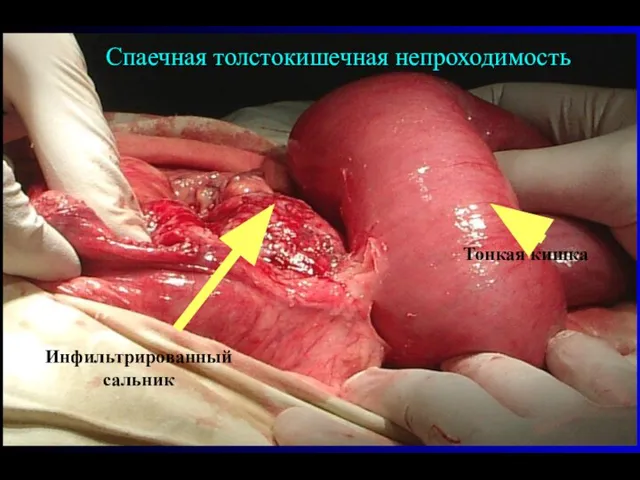
- 66. Инфильтрированный сальник Тонкая кишка Спаечная толстокишечная непроходимость
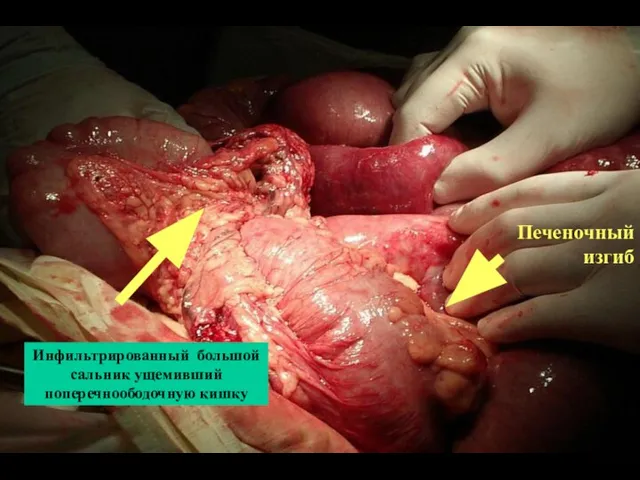
- 67. Инфильтрированный большой сальник ущемивший поперечноободочную кишку Печеночный изгиб
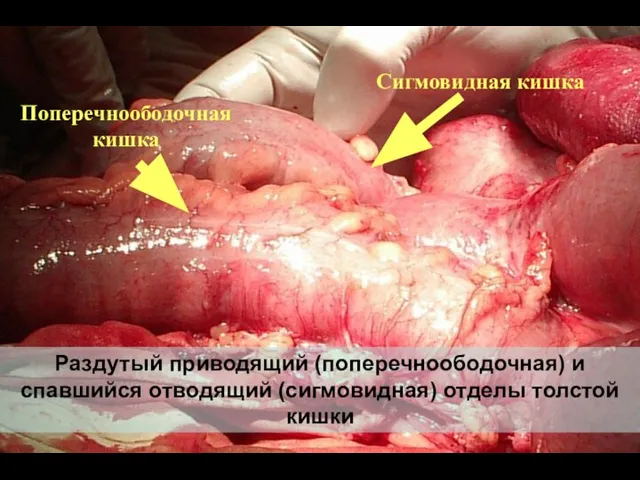
- 68. Раздутый приводящий (поперечноободочная) и спавшийся отводящий (сигмовидная) отделы толстой кишки Сигмовидная кишка Поперечноободочная кишка
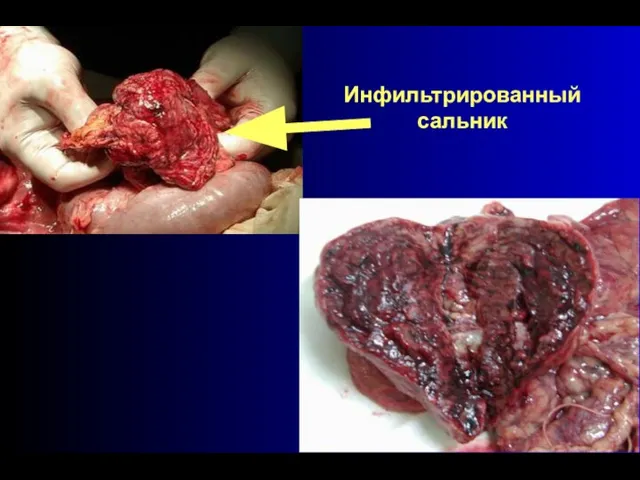
- 69. Инфильтрированный сальник
- 70. Длительное дренирование желудка и тонкой кишки относится к важнейшим лечебным мероприятиям. Оно обеспечивает декомпрессию кишечника, создает
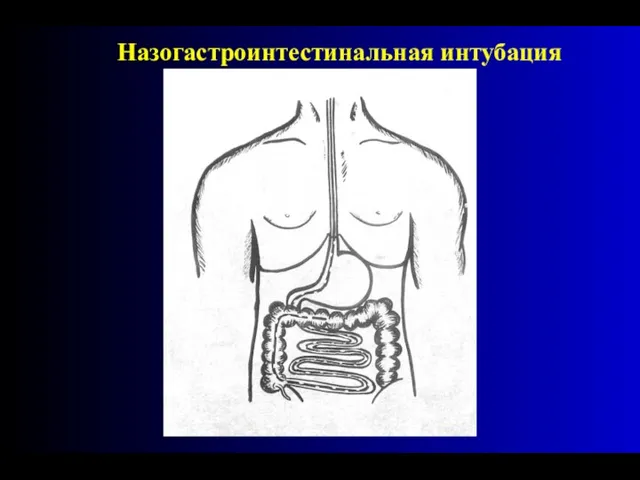
- 71. Назогастроинтестинальная интубация
- 72. Показания к декомпрессии кишки Разлитой перитонит. Микроциркуляторные изменения в стенке кишки, но при сохраненной её жизнеспособности.
- 73. В основе программы послеоперационного интенсивного лечения лежит инфузионная терапия. Ее задачами являются восполнение объема циркулирующей жидкости,
- 74. Детоксикация (гемосорбция, лимфосорбция, энтеросорбция). Восстановление двигательной функции кишечника (дренирование и промывание кишечника; эпидуральная анестезия; прозерин; электростимуляцию
- 75. 1. Операция должна выполняться под общим обезболиванием трехврачебной бригадой. 2. На этапе лапаротомии, ревизии органов брюшной
- 76. 4. Операции предусматривают последовательное решение следующих задач: - установление причины кишечной непроходимости; - устранение морфологического субстрата
- 77. 7. Жизнеспособность кишки оценивается по: - цвету, наличию или отсутствию отека и распространенных кровоизлияний в кишечной
- 78. 8. Стандарты резекции кишки: 35-40 см в сторону приводящего отдела от видимых границ нарушения кровоснабжения кишечной
- 79. 10. При толстокишечной опухолевой непроходимости выполняются одноэтапные или двухэтапные операции в зависимости от стадии опухолевого процесса
- 80. Характер диспансерного наблюдения за больными зависит от диагноза основного заболевания, осложнением которого явилась острая кишечная непроходимость.
- 81. Ранняя госпитализация и раннее хирургическое вмешательство во многом влияют на исход заболевания. Так, по данным многих
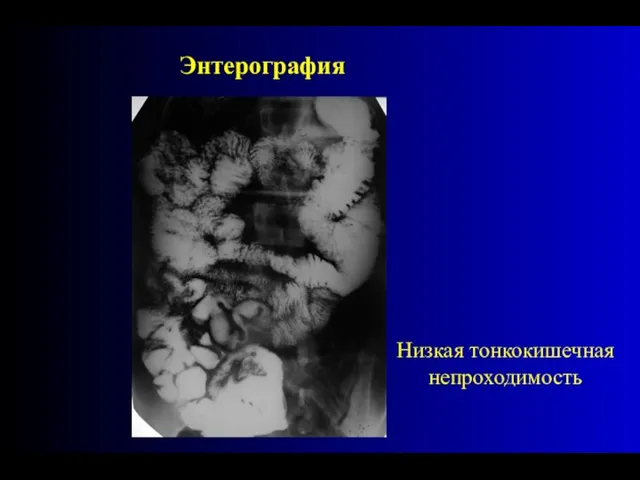
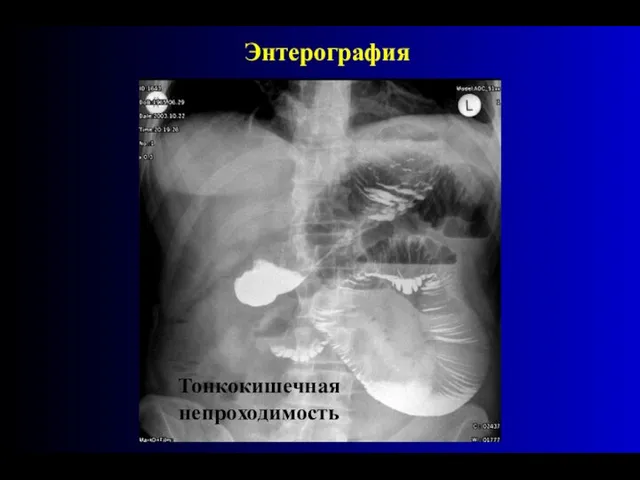
- 82. Низкая тонкокишечная непроходимость Энтерография
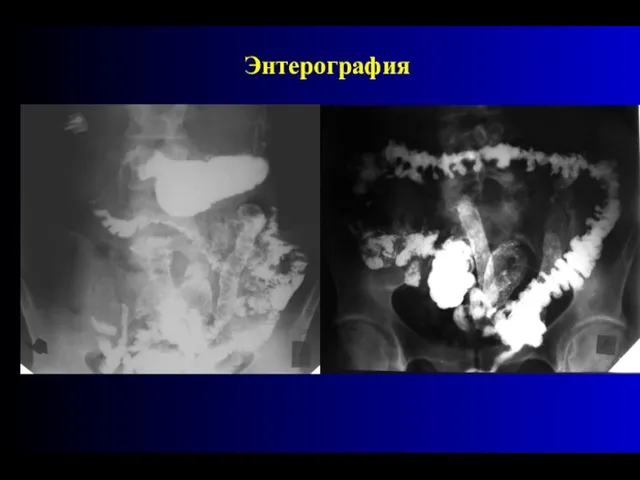
- 83. Энтерография
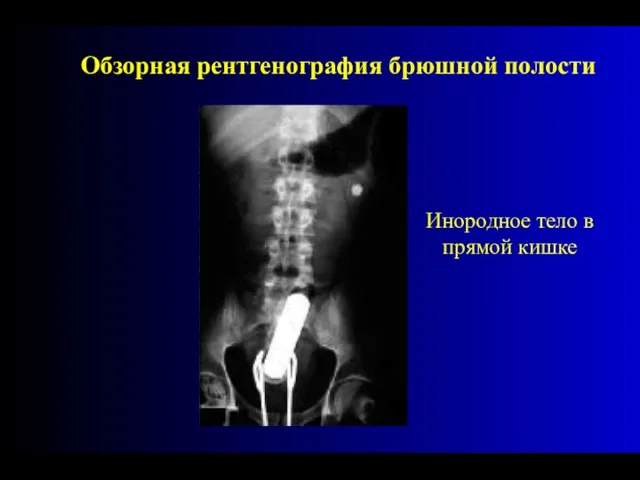
- 84. Инородное тело в прямой кишке Обзорная рентгенография брюшной полости
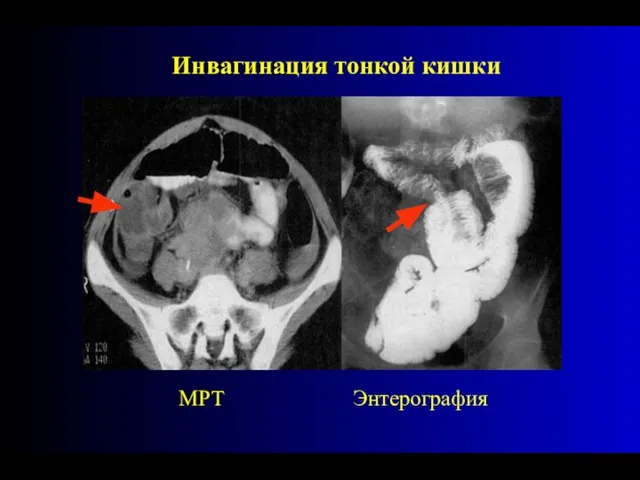
- 85. МРТ Инвагинация тонкой кишки Энтерография
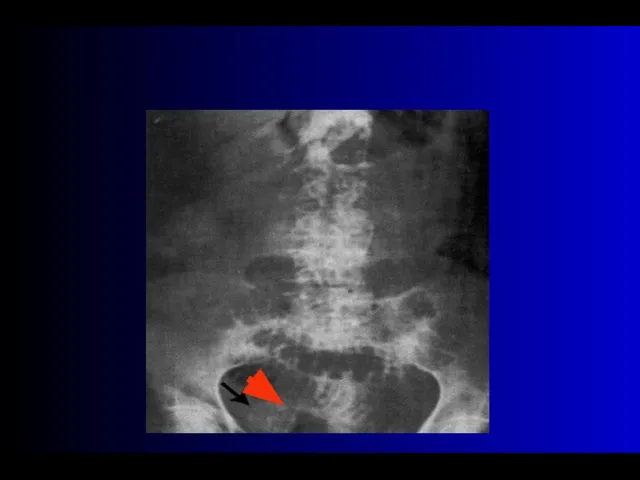
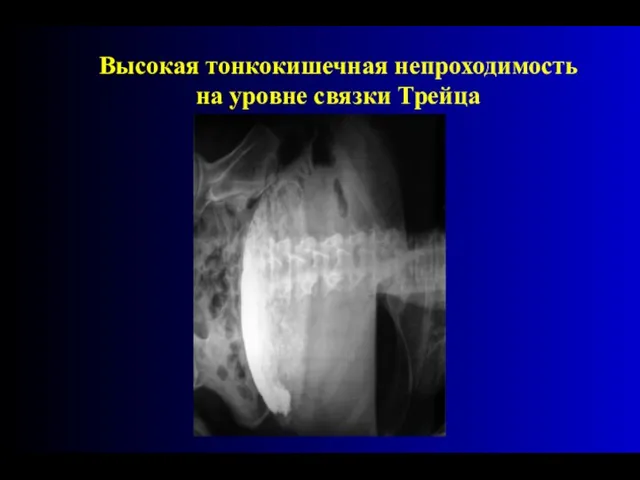
- 87. Высокая тонкокишечная непроходимость на уровне связки Трейца
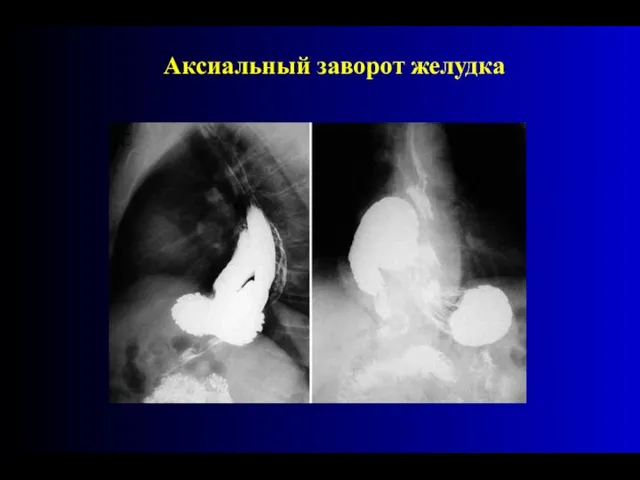
- 88. Аксиальный заворот желудка
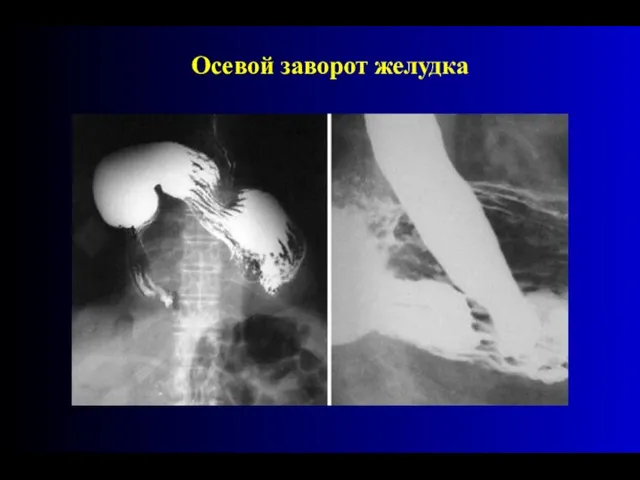
- 89. Осевой заворот желудка
- 90. Энтерография Тонкокишечная непроходимость
- 92. Скачать презентацию
















































 Применение физиотерапии при лечении гинекологических заболеваний
Применение физиотерапии при лечении гинекологических заболеваний Криотерапия при истинной и псевдоаллергической риносинусопатии
Криотерапия при истинной и псевдоаллергической риносинусопатии Обсессивно-компульсивное расстройство (ОКР). Механизмы возникновения
Обсессивно-компульсивное расстройство (ОКР). Механизмы возникновения Профилактика гриппа
Профилактика гриппа Детское здравоохранение
Детское здравоохранение Гидроцефалия
Гидроцефалия Профессиональные заболевания кожи
Профессиональные заболевания кожи В гепатитінің емі
В гепатитінің емі HFSA 2010 Подробные руководящие принципы по сердечной недостаточности
HFSA 2010 Подробные руководящие принципы по сердечной недостаточности Дыхание в высокогорных условиях
Дыхание в высокогорных условиях Shigelly_M
Shigelly_M Пошаговая реставрация фронтального отдела верхнего зубного ряда с помощью силиконового ключа
Пошаговая реставрация фронтального отдела верхнего зубного ряда с помощью силиконового ключа Трансплантация почки
Трансплантация почки Ветряная оспа
Ветряная оспа Рекомендации по факторам риска: повышенное артериальное давление/артериальная гипертония
Рекомендации по факторам риска: повышенное артериальное давление/артериальная гипертония Зубные пасты с травами и ферментами. Индивидуальные гигиенические программы для пациентов с заболеваниями пародонта
Зубные пасты с травами и ферментами. Индивидуальные гигиенические программы для пациентов с заболеваниями пародонта Щитовидная железа
Щитовидная железа Medical terminology
Medical terminology Если хочешь долго жить - брось курить. Табак тебе враг
Если хочешь долго жить - брось курить. Табак тебе враг Лабораторная диагностика ВИЧ и генитального герпеса
Лабораторная диагностика ВИЧ и генитального герпеса Влияние диеты Н1+Н2 на состав тела, артериальное давление и показатели крови людей, страдающих ожирением
Влияние диеты Н1+Н2 на состав тела, артериальное давление и показатели крови людей, страдающих ожирением Что такое рак
Что такое рак Менингит
Менингит Мегалобластные и аутоиммунная гемоллитическая анемия
Мегалобластные и аутоиммунная гемоллитическая анемия Регулирующая терапия в эпидемический сезон
Регулирующая терапия в эпидемический сезон Туберкулема легких
Туберкулема легких Thrombosis. Embolism. Infarction
Thrombosis. Embolism. Infarction Возможности фиксации ИОЛ при отсутствии капсулярной поддержки
Возможности фиксации ИОЛ при отсутствии капсулярной поддержки