Содержание
- 2. Определение Острая почечная недостаточность (ОПН) – синдром, который развивается вследствие быстрого (часы-дни) снижения скорости клубочковой фильтрации,
- 3. Анатомо-физиологические особенности почек Для нормального функционирования почек необходим интен-сивный кровоток в них. Масса почек равна 1/200
- 4. Фильтрационная функция почек Основным звеном в патогенезе ОПН выступает ишемия почки (тубулорексис) или нефротоксикоз. Для сосудов
- 5. Поражение канальцевого эпителия вызывает нарушение канальцевого транспорта, в 1-ю очередь, натрия. Повышение концентрации натрия в жидкости,
- 6. Реабсорбционная функция почек В каждой почке по 1 млн нефронов, общая длина канальцев – 70-100 км.
- 7. Нарушения водно-электролитного баланса При ОПН чаще развивается внеклеточная дегидратация, обусловленная ↑ проницаемости сосудов, потерей жидкости при
- 8. Водные сектора Вес = 70 кг Общая вода (вес х 0,6) = 42 л Внутриклеточная Внеклеточная
- 9. Классификация ОПН Преренальная (ишемическая), обусловленная острым нарушением почечного кровотока (около 55% случаев). Ренальная (паренхиматозная), возникшая вследствие
- 10. Преренальная острая почечная недостаточность (причины) Системная вазодилатация (ИТШ при инфекционных заболеваниях, сепсисе, анафилаксия, применении вазодилататоров). Обезвоживание
- 11. Патогенез преренальной острой почечной недостаточности Гипоперфузия почечной ткани в зависимости от выраженности и продолжительности вызывает обратимые
- 12. Ренальные факторы развития ОПН Постишемическая ОПН развивается в ситуациях, перечисленных в этиологии преренальной ОПН; является неблагоприятным
- 13. Патогенез ренальной ОПН Повреждающее влияние на почки вируса, цитокинов к ↑ проницаемости сосудов, плазморее, интерстициаль.отеку, сдавлению
- 14. Постренальная острая почечная недостаточность Внепочечная обструкция: окклюзия мочеиспус-кательного канала; опухоли мочевого пузыря, предстательной железы, органов таза;
- 15. Патофизиологическая характеристика ОПН Состояние уремической интоксикации вследствие нарушения азотовыделительной функции почек Нарушение водного баланса: общая гипергидратация,
- 16. Стадии ОПН лихорадочный (начальный) - 1-4 дня; олигоанурический - 5-10-12 дни болезни; полиурический период – 11-13
- 17. Креатинин как критерий ОПП Креатинин экскретируется только почками путем фильтрации, не подвергаясь реабсорбции, тем самым указывает
- 18. Критерий диагностики и стратификации тяжести ОПП - диурез Величина объема мочи (диурез) - интегральная, но малоспецифичная
- 19. Лихорадка постепенно снижается (при ГЛПС), однако интоксикация нарастает: усиливается головная боль, сухость во рту, жажда, рвота,
- 20. Период олигоурии ОПН 2 Быстро нарастающая гипонатриемия с тошнотой, судорогами с головной болью и дезориентацией является
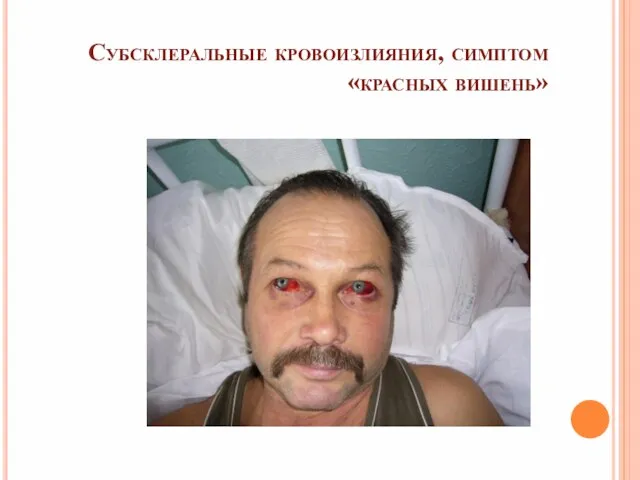
- 21. Период олигоурии 3 Профузное желудочно-кишечное кровотечение (у 10-30% больных, вызвано ишемией слизистой оболочки, эрозивным гастритом, энтероколитом
- 22. Субсклеральные кровоизлияния, симптом «красных вишень»
- 23. Клиника олигоанурии ЦНС: головная боль, тяжесть, заторможенность, энцефалопатия, сонливость, отек мозга от гипергидратации, нейропатия, застойные соски
- 24. ОАК - Нейтрофильный лейкоцитоз, сдвиг влево, плазматические клетки ДВС - Тромбоцитопения, удлинение ВСК, АЧТВ, маркеры ДВС-синдрома
- 25. Инструментальные исследования ЭКГ: нарушения ритма и сердечной проводимости. Рентгенография органов грудной клетки: скопление жидкости в плевральных
- 26. Появляется полиурия (5-10 л в/с), никтурия. Прекращается рвота, исчезают боли в пояснице и животе. Нарастает сухость
- 27. Клиника периода ранней реконвалесценции Наступление периода раннего выздоровления (с 22 дня болезни, при легкой форме– раньше),
- 28. Программа интенсивной терапии в начальной стадии ОПН Коррекция гиповолемии, выведение из шока: инфузионно-трансфузионная терапия под контролем
- 29. Проводится комплексная терапия с учетом периода ОПН и выраженности основных патогенетических синдромов – интоксикации, ОПН, ДВС
- 30. Общее количество вводимой жидкости до 5-6 д/б может превышать объем выводимой на 750 мл, на фоне
- 31. Коррекция уремической интоксикации Инфузионная терапия: 10-20 % раствор глюкозы с инсулином, физ. раствор с эуфиллином, дисоль,
- 32. Коррекция водно-электролитного баланса и КЩС в олигурический период Объем вводимой жидкости не должен превышать объем потерь
- 33. Показания на гемодиализ (8-12 д/б) Клинические: олигоанурия до 2-4 дней, анурия в течение суток, токсическая энцефалопатия
- 34. Терапия в полиурическом периоде ОПН Коррекция водно-электролитного баланса –инфузионная (трисоль, дисоль, хлосоль, если потери более 5%
- 35. Коррекция гиперкалиемии 1.На принципе физиологического антагонизма: Глюконат кальция 10%-50 мл (в/в медленно). В 10 мл =93
- 36. Общеукрепляющая терапия (поливитамины, метаболические средства, ноотропы Ангиопротекторы (аскорутин, дицинон, отвар плодов шиповника, клюквы) Микроциркулянты (курантил, трентал).
- 37. Астенический синдром ( 75%) Сердечно-сосудистый синдром (25%) Почечный синдром у 30-40% реконвалесцентов (боли, гипостенурия, пиелонефрит, тубулоинтерсти-циальный
- 39. Скачать презентацию



































 Регуляция обмена воды. Органы мишени. Эффект действия. Гипофункция. Гиперфункция
Регуляция обмена воды. Органы мишени. Эффект действия. Гипофункция. Гиперфункция Көз алмасын қозғалтатын бұлшық еттер анатомиясы. IV жұп нервтер
Көз алмасын қозғалтатын бұлшық еттер анатомиясы. IV жұп нервтер Профилактика сердечно-сосудистых заболеваний
Профилактика сердечно-сосудистых заболеваний Кеуде органдарының рентгент суреттері интерпретациялау
Кеуде органдарының рентгент суреттері интерпретациялау Оказание первой помощи
Оказание первой помощи Документы ПМПК
Документы ПМПК Развитие концепции формы и функции в клинической ортодонтии
Развитие концепции формы и функции в клинической ортодонтии Комбинированные и альтернативные противотуберкулёзные ЛС
Комбинированные и альтернативные противотуберкулёзные ЛС Теории иммунитета
Теории иммунитета Сестринский процесс при мочекаменной болезни
Сестринский процесс при мочекаменной болезни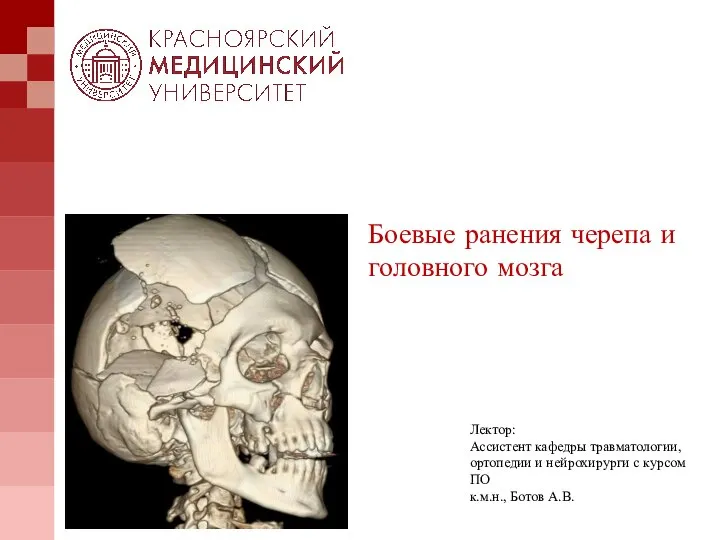 Боевая ЧМТ
Боевая ЧМТ От субклинического атеросклероза к острым коронарным событиям
От субклинического атеросклероза к острым коронарным событиям Организация работы эндоскопического подразделения медицинской организации
Организация работы эндоскопического подразделения медицинской организации Пренатальная диагностика
Пренатальная диагностика Неотложная неврология: Опиоидные анальгетики
Неотложная неврология: Опиоидные анальгетики Биомеханика внешнего дыхания и его протезирования
Биомеханика внешнего дыхания и его протезирования Дополнительные методы исследования при патологии органов дыхания, подготовка пациентов
Дополнительные методы исследования при патологии органов дыхания, подготовка пациентов Патологические состояния
Патологические состояния Суреттегі тірі ағзалардан қоректік тізбек құр
Суреттегі тірі ағзалардан қоректік тізбек құр Воспаление. Классификация воспаления
Воспаление. Классификация воспаления Кровотечение. Классификация по локализации излившейся крови, по характеру поврежденных сосудов, по скорости истечения
Кровотечение. Классификация по локализации излившейся крови, по характеру поврежденных сосудов, по скорости истечения Сифилис
Сифилис Вирустар. Коронавирус ерекшеліктері. Құрылымы және жіктелуі. Вирустардың көбеюі. Бактериофагтар
Вирустар. Коронавирус ерекшеліктері. Құрылымы және жіктелуі. Вирустардың көбеюі. Бактериофагтар Onconetix. Таргетная панель для подбора эффективной терапии с учетом генетических особенностей опухоли
Onconetix. Таргетная панель для подбора эффективной терапии с учетом генетических особенностей опухоли Ход операции - одноэтапная лапароскопическая орхипексия
Ход операции - одноэтапная лапароскопическая орхипексия Хирургическая инфекция. Виды инфекций
Хирургическая инфекция. Виды инфекций Сексуальная функция и менопауза
Сексуальная функция и менопауза 230921_201532_palypaciya-perkussii-auskulytaciya
230921_201532_palypaciya-perkussii-auskulytaciya