Содержание
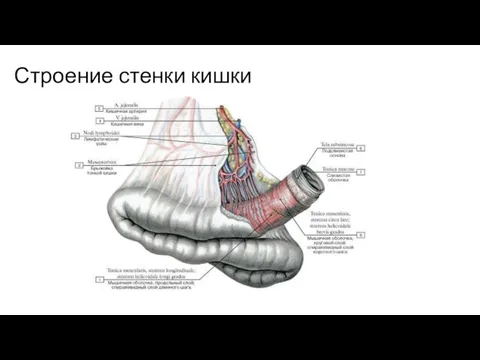
- 2. Строение стенки кишки
- 3. 1.Шов должен обеспечивать полную герметичность; 2. При наложении шва просвет сшиваемого отдела пищеварительного тракта должен уменьшаться
- 4. Виды кишечных швов А) стерильные (асептические) или непроникающие швы, при которых нить не проникает в просвет
- 5. По методике наложения: отельные узловые швы; непрерывные швы. По количеству рядов: однорядные швы; двухрядные швы; трехрядные
- 6. Отдельные виды швов Шов Ламбера (серозно-мышечный) – вкол и выкол делают через брюшинные покровы стенок, захватывая
- 7. Шов Шмидена
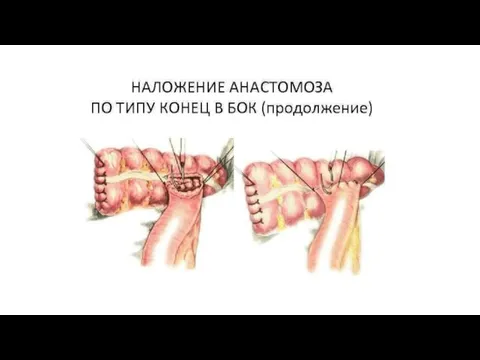
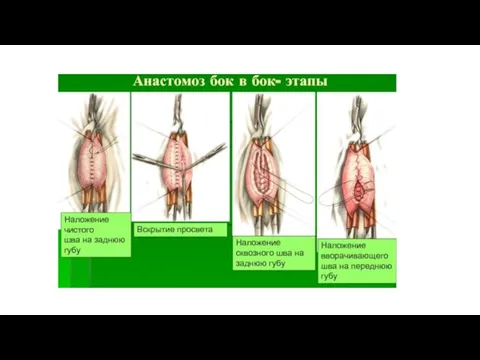
- 8. Межкишечные соустья
- 11. Резекция желудка по Бильроту
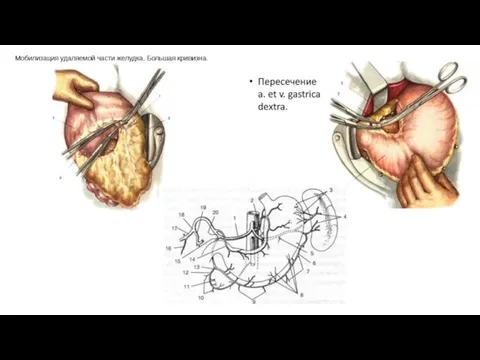
- 12. Мобилизация желудка Мобилизация желудка по большой кривизне осуществляется путём рассечения желудочно-ободочной связки. Начинают со средней трети
- 14. Резекция желудка по типу Бильрот-1 После мобилизации желудка определяют дистальную границу отсечения желудка. Она во всех
- 15. Преимущества и недостатки. В функциональном отношении операция наиболее полноценна. Большим преимуществом операции по типу Бильрот-1 является
- 16. Резекция желудка по типу Бильрот-2 Различия между резекцией по типу Бильрот-1 и Бильрот-2 заключаются: в методике
- 17. Классический способ резекции желудка по Бильрот-2 заключается в последующем наложении после резекции желудка гастроэнтероанастомоза по типу
- 19. 1. Способ Дуайена — накладывают раздавливающий зажим, кишку пере-вязывают толстым кетгутом, перерезают. Культя погружается в кисетный
- 21. Скачать презентацию
Слайд 31.Шов должен обеспечивать полную герметичность;
2. При наложении шва просвет сшиваемого отдела
1.Шов должен обеспечивать полную герметичность;
2. При наложении шва просвет сшиваемого отдела

3. Шов должен сближать однородные ткани и абсолютно свободные поверхности;
4. Сопоставляемые края сшиваемых объектов должны быть одинаковой длины;
5. Расстояние между швами должно быть 3-3,5 мм, т.к. большее расстояние не будет обеспечивать полную физиологическую и биологическую герметичность, а меньшее ведет к нарушению кровоснабжения стенки полого органа;
Требования к кишечному шву
Слайд 4Виды кишечных швов
А) стерильные (асептические) или непроникающие швы, при которых нить не
Виды кишечных швов
А) стерильные (асептические) или непроникающие швы, при которых нить не

серозные швы
серозно-мышечные швы
серозно-мышечно-подслизистые
Б) инфицированные или проникающие швы, при которых лигатура проходит через слизистую оболочку и находится в просвете кишки.
сквозной шов
мышечно-подслизисто-слизистый
шов слизистой оболочки.
Слайд 5По методике наложения:
отельные узловые швы;
непрерывные швы.
По количеству рядов:
однорядные
По методике наложения:
отельные узловые швы;
непрерывные швы.
По количеству рядов:
однорядные
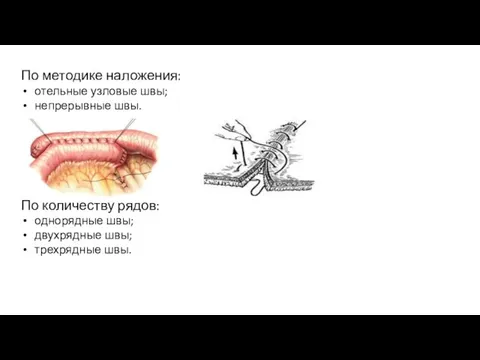
двухрядные швы;
трехрядные швы.
Слайд 6Отдельные виды швов
Шов Ламбера (серозно-мышечный) – вкол и выкол делают через брюшинные покровы
Отдельные виды швов
Шов Ламбера (серозно-мышечный) – вкол и выкол делают через брюшинные покровы

Шов Шмидена (скорняжный): Непрерывный обвивной вворачивающий шов. Длинную нить проводят через все слои кишки в одном направлении. Укол иглой на одной, и на другой стенке органа производят со стороны слизистой оболочки. После прошивания обоих краев нить затягивают с наружней стороны. При этом происходит вворачивание сшиваемых стенок в просвет органа и соприкосновение серозных оболочек. Шов гемостатичен, однако выворачивание слизистой способствует инфицированию линии шва, в связи с чем его применяют редко.
Шов Матешука (краевой серозно-мышечно-подслизистый с внутренним расположением узелков): Иглу вкалывают со стороны края раны в подслизистый слой и через мышечную и серозную оболочки нить выводят наружу одной стороны. На противоположной стороне нить проводят через серозно – мышечную оболочку и подслизистый слой. Узлы завязывают со стороны просвета кишки.
Шов Пирогова-Черни - сочетание краевого серозно-мышечно-подслизистого шва Пирогова с герметизирующим швом Ламбера.( Шов Пирогова - захватывают серозную и мышечную оболочки, а также подслизистый слой. Иглу вкалывают со стороны серозной оболочки и выкалывают между подслизистым слоем и слизистой оболочкой. На другом краю раны иглу проводят между слизистой оболочкой и подслизистым слоем и выкалывают на серозной поверхности. Шов обеспечивает надежный гемостаз)
Шов Альберта: двурядный шов, объединяющий сквозной инвертированный шов и отдельный серозно – мышечный шов Ламбера. Шов обеспечивает надежный гемостаз и герметичность. Однако проведение нити через все слои кишки сопровождается риском развития воспалительной реакции по линии шва, замедления регенерации тканей и развития спаечного процесса.
Слайд 7Шов Шмидена
Шов Шмидена
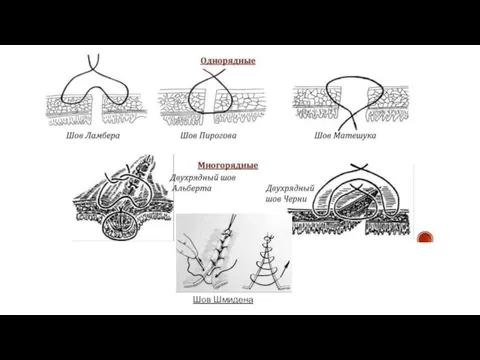
Слайд 8Межкишечные соустья
Межкишечные соустья
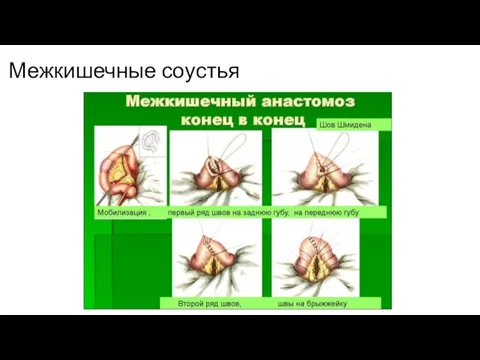
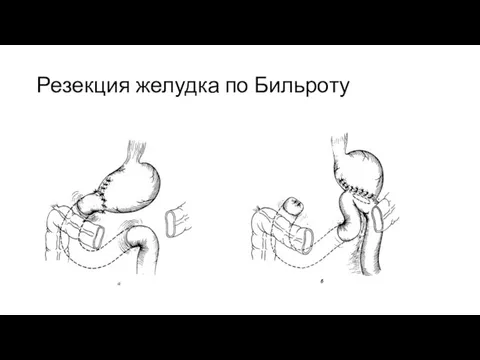
Слайд 11Резекция желудка по Бильроту
Резекция желудка по Бильроту
Слайд 12Мобилизация желудка
Мобилизация желудка по большой кривизне осуществляется путём рассечения желудочно-ободочной связки. Начинают
Мобилизация желудка
Мобилизация желудка по большой кривизне осуществляется путём рассечения желудочно-ободочной связки. Начинают

У привратника отдельно перевязывают правые желудочно-сальниковые артерии и вену.
Изогнутым зажимом, проведенным позади желудка, делают отверстие в бессосудистом месте малого сальника, а затем, захватывая отдельными участками малый сальник, рассекают его вверх и влево.
Основным моментом данного этапа считается перевязка левой желудочной артерии в желудочно-поджелудочной связке. После этого желудок приобретает значительную подвижность, оставаясь фиксированным только правой частью малого сальника с проходящими в ней ветвями правой желудочной артерии. Затем продолжают мобилизацию малой кривизны в области привратника, где перевязывают и пересекают правые желудочные артерии и вену.
Мобилизация 12-перстной кишки (при резекции по Бильроту1)
Для этого рассекают передний и задний листки желудочно-ободочной связки и, оттянув пилорический отдел желудка вверх, обнажают ветви правой желудочно-сальниковой артерии и вены, идущие к начальной части 12-перстной кишки. Их пересекают между зажимами и перевязывают. Пересечение желудочно-ободочной связки производят обычно ниже желудочно-сальниковых артерий с перевязкой сальниковых ветвей этих артерий. Поперечную ободочную кишку вместе с большим сальником опускают в брюшную полость и, оттянув желудок вверх, перевязывают несколько мелких ветвей у задней стенки 12-перстной кишки, идущих от желудочно-дуоденальной артерии.
Слайд 14Резекция желудка по типу Бильрот-1
После мобилизации желудка определяют дистальную границу отсечения желудка.
Резекция желудка по типу Бильрот-1
После мобилизации желудка определяют дистальную границу отсечения желудка.

Слайд 15Преимущества и недостатки. В функциональном отношении операция наиболее полноценна. Большим преимуществом операции

Резекция желудка по Бильрот-1 в модификации Габерера
После резекции желудка просвет его культи суживают рядом гофрирующих швов до окружности 12-перстной кишки, с культей которой и накладывают соустье по типу конец в конец.
Слайд 16Резекция желудка по типу Бильрот-2
Различия между резекцией по типу Бильрот-1 и Бильрот-2
Резекция желудка по типу Бильрот-2
Различия между резекцией по типу Бильрот-1 и Бильрот-2

в методике закрытия культи желудка;
в подшивании петли тощей кишки к желудку (передняя или задняя гастроэнтеростомии);
в способе расположения ее по отношению к поперечной ободочной кишке (впередиободочный или позадиободочный гастроэнтероанастомозы).
Слайд 17Классический способ резекции желудка по Бильрот-2 заключается в последующем наложении после резекции
Классический способ резекции желудка по Бильрот-2 заключается в последующем наложении после резекции

Способ Гофмейстера-Финстерера — один из наиболее распространенных методов операции. Суть операции заключается в резекции 2/3–3/4 желудка, ушивании просвета культи желудка по малой кривизне с погружением ее в виде киля в просвет культи и наложением позадиободочного га-строэнтероанастомоза между короткой петлей приводящего отдела тощей кишки на расстоянии 4–6 см от связки Трейтца по типу конец в бок с оставшимся просветом желудка. При этом приводящую петлю фиксируют выше анастомоза на протяжении 2,5–3 см к вновь созданной малой кривизне. Сформированная таким образом «шпора» препятствует забрасыванию желудочного содержимого в приводящую петлю.
Способ Райхель-Полиа применяют во избежание стенозирования выхода из культи желудка. Суть операции заключается в наложении позадио-бодочного гастроэнтероанастомоза между всем просветом культи желудка и короткой петлей тощей кишки (по типу конец в бок) на расстоянии 15 см от связки Трейтца.
Слайд 191. Способ Дуайена — накладывают раздавливающий зажим, кишку пере-вязывают толстым кетгутом, перерезают.
1. Способ Дуайена — накладывают раздавливающий зажим, кишку пере-вязывают толстым кетгутом, перерезают.

2. Способ Шмидена — накладывается вворачивающий шов Шмидена, поверх — шов Ламбера.
3. Шов Мойнигена-Мушкатина — сквозной обвивной шов поверх зажимов, который погружается в серозно-мышечный кисетный шов.
Способы закрытия культи ДПК

 Болезни, связанные с нехваткой химических элементов
Болезни, связанные с нехваткой химических элементов Мемристорный протез функционального отдела спинного мозга. Исследовательский проект
Мемристорный протез функционального отдела спинного мозга. Исследовательский проект Квест – игра, посвящённая всемирному дню борьбы со спидом Предупреждён - вооружён
Квест – игра, посвящённая всемирному дню борьбы со спидом Предупреждён - вооружён Оценка эффективности применения шелка по сравнению с викрилом для закрытия срединных брюшных разрезов
Оценка эффективности применения шелка по сравнению с викрилом для закрытия срединных брюшных разрезов ІХС: Інфаркт міокарда
ІХС: Інфаркт міокарда Доврачебная помощь при клинической смерти
Доврачебная помощь при клинической смерти Medical concern of a shoulder pain
Medical concern of a shoulder pain Гнойный бурсит
Гнойный бурсит Школа здоровья для беременных. Что произошло в моём организме? Лекция 2
Школа здоровья для беременных. Что произошло в моём организме? Лекция 2 Известные дерматологические школы мира и их вклад в развитие дисциплины
Известные дерматологические школы мира и их вклад в развитие дисциплины Высокомощностная брахитерапия в комплексном лечении раннего рака молочной железы
Высокомощностная брахитерапия в комплексном лечении раннего рака молочной железы Хирургическая обработка гнойного очага при оказании специализированной помощи в условиях мирного времени
Хирургическая обработка гнойного очага при оказании специализированной помощи в условиях мирного времени Мифы о здоровом образе жизни
Мифы о здоровом образе жизни Язва желудка. Язва двенадцатиперстной кишки
Язва желудка. Язва двенадцатиперстной кишки Лучевые поражения животных
Лучевые поражения животных Аллергические заболевания и их профилактика
Аллергические заболевания и их профилактика Сахарный диабет
Сахарный диабет Корь. Эпидемиология
Корь. Эпидемиология Перемещение больного
Перемещение больного Хвороби кролів
Хвороби кролів Методы исследования восприятия
Методы исследования восприятия Профилактика коронавируса
Профилактика коронавируса Умей предупреждать болезни
Умей предупреждать болезни Стоматологический препарат Сафорайд. Занятие 2
Стоматологический препарат Сафорайд. Занятие 2 ЗОЖ. Проблема здоровья дошкольников
ЗОЖ. Проблема здоровья дошкольников Проект памяти врачей-героев, погибших от коронавируса
Проект памяти врачей-героев, погибших от коронавируса Анатомия и физиология сердца (лекция 4)
Анатомия и физиология сердца (лекция 4) Организация обучения курсу БЖД на время карантина
Организация обучения курсу БЖД на время карантина