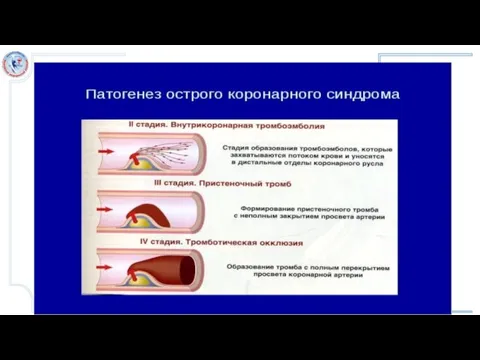
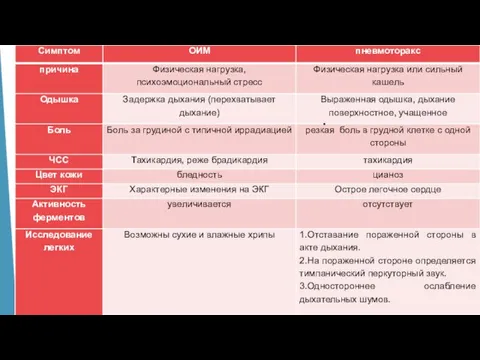
Слайд 2Острый коронарный синдром (ОКС)
= обострение ишемической болезни сердца, при котором еще

больше затрудняется приток артериальной крови к сердечной мышце и создается угроза гибели кардиомиоцитов
= это один из вариантов предварительного диагноза, который используется в тех случаях, когда нет возможности точно определить характер заболевания (поставить окончательный диагноз).
Слайд 3Термин ОКС
обычно используется в отношении трех основных патологий, которые имеют

общий механизм развития и общую причину:
нестабильная стенокардия;
Острый инфаркт миокарда без подъема сегмента ST
Острый инфаркт миокарда с подъемом сегмента ST.
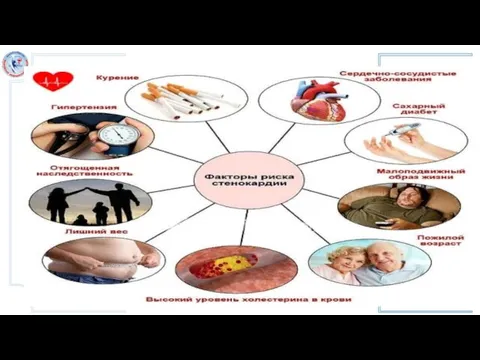
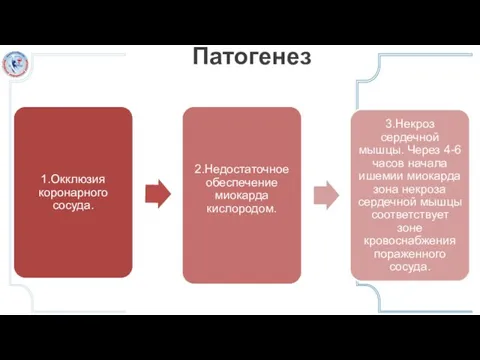
Слайд 4Причины коронарного синдрома
уменьшение поступления крови к миокарду может быть вызвано следующими

патологическими изменениями:
Сужение просвета сосуда:
Образование бляшки.
Воспаление стенки сосуда.
Спазм сосуда.
Закупорка сосуда тромбом.
Повышенная потребность в кислороде.
Недостаток кислорода в крови
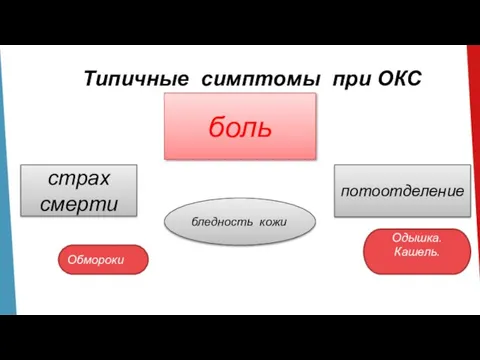
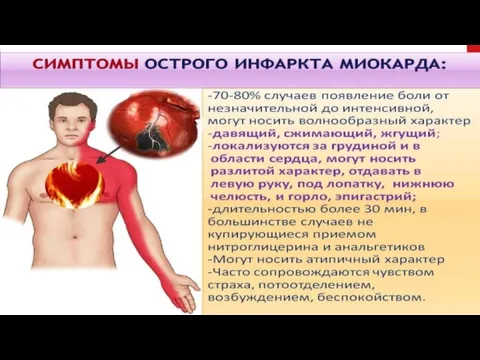
Слайд 8Типичные симптомы при ОКС
боль
страх смерти
бледность кожи
потоотделение
Обмороки
Одышка.
Кашель.
Слайд 9Стенокардия – клинический синдром, проявляющийся характерной болью в области сердца и связанный

с острой преходящей кратковременной ишемией миокарда.
Слайд 10I20.0 Нестабильная стенокардия
Впервые возникшая стенокардия диагностируется в случае, если характерные

боли появились не более чем месяц назад.
Нарастающая стенокардия (прогрессирующая):
- приступы боли повторяются все чаще, увеличивается их интенсивность.
- все тяжелее выполнять привычную физическую нагрузку, так как она провоцирует новый приступ стенокардии.
- для снятия приступа требуется все большая доза лекарств.
Ранняя постинфарктная стенокардия – в пределах 2-х нед от развития ИМ.
Спонтанная стенокардия - тяжелые приступы в покое, длящиеся более 15-20 минут и сопровождающиеся нарушением ритма, проводимости, снижение АД, чувством нехватки воздуха.
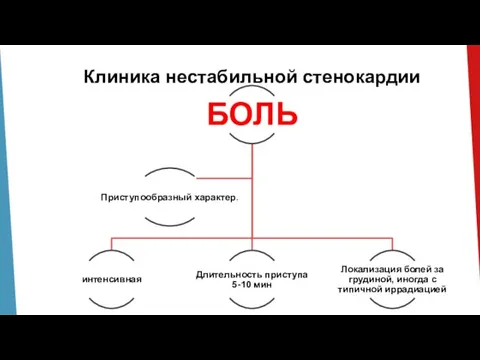
Слайд 11Клиника нестабильной стенокардии
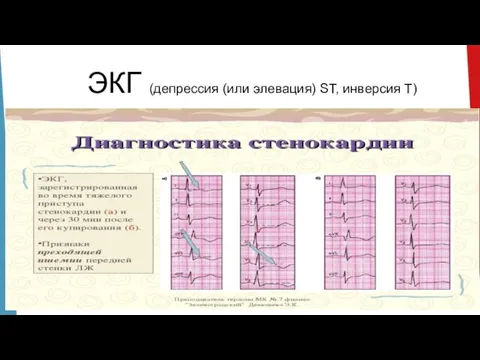
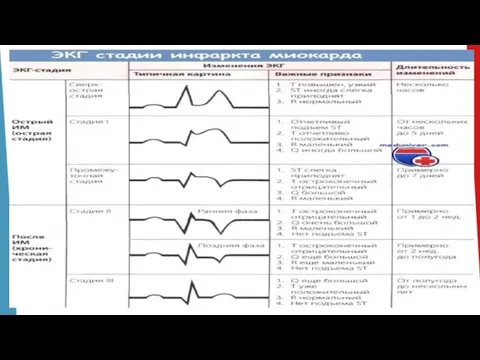
Слайд 14ЭКГ (депрессия (или элевация) ST, инверсия T)
Слайд 15Диагностическими критериями нестабильной стенокардии являются:
Локализация боли за грудиной
Характер боли сжимающий, давящий.

Иррадиация боли в левое плечо, руку, шею, нижнюю челюсть.
Продолжительность боли 5-20 минут.
Эффект от нитроглицерина.
На высоте боли возможно смещение интервала ST.
Наличие факторов риска.
Исчезновение признаков кислородного голодания сердца на ЭКГ одновременно с исчезновением болей.
Отсутствие в анализах пациента признаков резорбционно- некротического синдрома.
Слайд 17Формы инфаркта миокарда (В МКБ 10)
Крупноочаговый инфаркт.
Инфаркт миокарда с

подъемом сегмента ST с появлением патологического зубца Q
I 21.0 Острый трансмуральный инфаркт передней стенки миокарда
I21.1 Острый трансмуральный инфаркт нижней стенки миокарда
I21.2 Острый трансмуральный инфаркт миокарда других уточненных локализаций
I21.3 Острый трансмуральный инфаркт миокарда неуточненной локализации
Мелкоочаговый инфаркт:
Инфаркт миокарда без подъема сегмента ST
I21.4 Острый субэндокардиальный инфаркт миокарда
I21.9 Острый инфаркт миокарда неуточненный
Слайд 18По наличию осложнений:
1.Неосложненный
2.Осложненный

Слайд 23Трансмуральный инфаркт
Нетрансмуральный инфаркт (крупноочаговый)

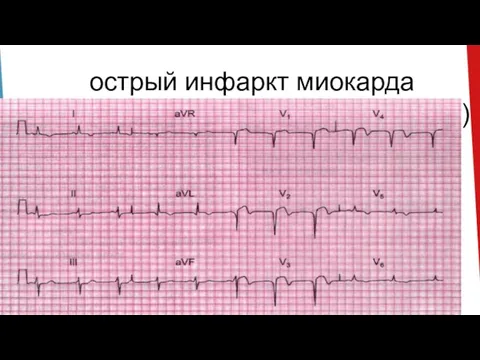
Слайд 25острый инфаркт миокарда передней стенки (трансмуральный)
Слайд 26Пульсоксиметрия с помощью специального датчика на пальце пациента регистрирует концентрацию оксигемоглобина в

крови.
Если данный показатель падает ниже 95%, то это может отразиться на общем состоянии пациента. Низкий уровень содержания кислорода является показанием для назначения кислорода.
Слайд 27Определение биомаркеров некроза
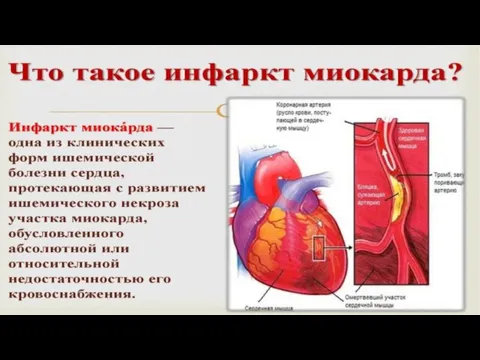
В период острого инфаркта миокарда происходит гибель (некроз) мышечных клеток.

Так как кардиомиоциты являются уникальными клетками, внутри них имеются определенные ферменты и вещества, которые не характерны (или характерны в меньшей степени) для других тканей тела. В норме эти вещества практически не определяются в крови во время анализа. Однако в разгар гибели клеток и непосредственно после инфаркта эти вещества попадают в кровь и некоторое время циркулируют до выведения из организма.
Слайд 30расшифровка экспресс-анализа на тропонин:
одна полоска – тест отрицательный, тропонин не обнаружен
две полоски

– тест положителен, тропонин есть.
ни одной полоски нет – тест не пригоден
Слайд 31Из перечисленных диагностических процедур обязательными при подозрении на ОКС являются:
общее обследование больного,

ЭКГ
определение маркеров некроза миокарда.
Все остальные исследования назначаются по необходимости, в зависимости от особенностей течения болезни у конкретного пациента.
Слайд 32Диагностические критерии острого инфаркта миокарда
1.Типичный болевой синдром:
1.1 локализация боли за грудиной или

в предсердной области;
1.2 иррадиация боли в плечо, челюсть, шею:
1.3 продолжительность более 30 минут;
1.4 характер боли жгучий, давящий, сжимающий;
1.5 отсутствие эффекта от нитроглицерина;
1.6 боль сопровождается бледностью, потливостью, часто аритмиями, гипотонией, страхом смерти.
2. ЭКГ признаки: патологический зубец Q или QS c подъемом интервала ST.
3.Увеличение активности ферментов (тропонин и миоглобин)
Слайд 35АЛГОРИТМ ДЕЙСТВИЙ ПРИ ОКС
1.Электрокардиографическая диагностика При подозрении на ОКС в течение 10

минут с момента первого контакта с пациентом следует зарегистрировать ЭКГ в 12-ти отведениях.
2. Антиагрегатная терапия
− Ацетилсалициловая кислота внутрь 150-300 мг
− Клопидогрел внутрь в нагрузочной дозе 300 мг (до 75 лет), 75 мг (старше 75 лет).
3. Нитраты при болях сублингвально: нитроглицерин 0,5-1 мг в таб. или аэрозоль подъязычный дозированный 0,4-0,8 мг.
4. При рецидивирующей стенокардии и сердечной недостаточности: нитроглицерин – 10 мл 0,1% раствора в 100 мл физиологического раствора внутривенно под контролем ЧСС и АД (не вводить при снижении САД < 90 мм рт. ст.). В начале скорость введения – 2-5 капель в минуту, затем скорость увеличивают до 30 капель в минуту.
Слайд 365.При некупирующемся болевом синдроме: Морфин 1% -1,0 мл (в одной ампуле 10мг/мл)

развести в 20 мл 0,9% р-ра натрия хлорида. При разведении в 1 мл раствора будет содержаться 0,5 мг морфина. Вводится в/в дробно 4-10 мл (2-5мг) каждые 5-15 минут до устранения болевого симптома и одышки или до появления побочных эффектов: гипотензия, угнетение дыхания, рвота). Максимальное введение морфина не должно превышать 20 мг
Препараты выбора фентанил (0,005% - 1,0 или 2,0 мл) + дроперидол (0,25%- 5,0) в соотношении 2+2 внутривенно медленно в течение 3 минут.
Таламонал во флаконах по 10 мл (1 мл - 2,5 мг дроперидола и 0,05 мг фентанила)) внутривенно 2,0 медленно.
6. Гепарин 60 ЕД/кг (но не более 4000 ЕД) в/в струйно или эноксапарин однократно в дозе 1 мг/кг подкожно.
Слайд 377. Для снижения потребности миокарда в кислороде, уменьшения площади инфаркта миокарда показано

применение b-адреноблокато-ров Назначение b-адреноблокаторов в первые часы и дальнейшее их применение снижает риск летального исхода.
Пропранолол (обзидан, анаприлин) – в/в струйно, медленно вводят 0.5-1 мг, возможно повторить ту же дозу через 3-5 минут до достижения ЧСС до 60 в минуту, под контролем АД (противопоказано при САД меньше 100мм.рт.мт., брадикардии менее 60 уд. В 1 минуту. Так же противопоказан при отеке легких, облитерирующем заболевании сосудов, бронхиальной астме, беременности).
Допустим пероральный прием 20 мг.
8. Ингаляции кислорода (2-4 л/мин) при SPO2 < 94% и других признаков сердечной недостаточности.
9. Мониторирование витальных функций.
Слайд 38Тромболизис.
Инфаркт миокарда с подъемом сегмента ST в двух и более отведениях или

с появившейся блокадой левой ножки пучка Гиса.
Подъем сегмента ST свидетельствует об острой окклюзии коронарной артерии и ишемии миокарда, поэтому восстановление кровотока за счет растворения тромба (тромболизис) позволяет предотвратить или уменьшить некроз участка сердечной мышцы, потерявшей кровоснабжение.
Методика тромболизиса: Тромболитические препараты вводятся только через периферические вены, попытки катетеризации центральных вен недопустимы. Исключить в/м введение.
В качестве тромболитического средства могут быть использованы препараты:
проурокиназа;6000000 МЕ алтеплаза; 100 мг тенектеплаза.40 мг.
Вводится в/в в течение 30-60 минут. Растворяют в 0,9% р-р натрия хлорид.
Гепарин не вводят, достаточно ацетилсалициловой кислоты.
Эффективность тромболитической терапии оценивается по снижении сегмента ST на 50% от исходного в течение 1,5 часов.
Слайд 40Противопоказания к тромболизису:
Систолическое АД выше 180 мм.рт.ст.
Диастолическое АД выше 110 мм.рт.ст.
Подозрение на

расслоение аорты (разница АД на обеих руках более 15 мм.рт.ст.)
Перенесенный инсульт или наличие внутричерепного новообразования.
Черепно-мозговая травма в течение предыдущих 6 месяцев.
Травма или хирургическое вмешательство в течение предыдущих 6 недель
Внутреннее кровотечение.
Обострение язвенной болезни.
Диабетическая ретинопатия или другое геморрагическое поражение глаз.
Беременность.
Осложнения тромболитической терапии:
Артериальная гипотензия во время инфузии – поднять ноги пациента, уменьшить скорость инфузии.
Аллергическая реакция – преднизолон 90-150 мг в/в.
Кровотечение из места пункции – прижмите место пункции на 10 минут.
Неконтролируемое кровотечение – прекратите введение тромболитиков, переливание жидкостей, допустимо применение аминокапровой кислоты 100 мл 5% р-ра в/в к-но в течение 60 минут.
Рецидив болевого синдрома – нитроглицерин в/в капельно.
Инсульт.
Слайд 41Часто встречающиеся ошибки:
Трехступенчатая схема обезболивания: при неэффективности сублингвального приема нитроглицерина к наркотическим

анальгетикам переходят только после безуспешной попытки купировать болевой синдром ненаркотическими анальгетиками с антигистаминными препаратами.
Введение лекарств в\м.
Применение спазмолитиков.
Применение атропина для профилактики вагомиметических эффектов морфина.
Профилактическое назначение лидокаина
Слайд 42Осложнения инфаркта миокарда:
1.кардиогенный шок.
2.Отек легких.
3.Нарушения сердечного ритма и проводимости.

Слайд 46Перикардит:
1.Боль в сердце не снимается нитроглицерином и зависит от изменения положения тела.
2.Шум

трения перикарда.
3.Предшествующее повышение температуры и изменения в крови (лейкоцитоз, СОЭ).
4.Признаки застоя в большом круге кровообращения.
5.Одышка, тахикардия.
6.ЭКГ: конкордантный подъем ST.
Слайд 47Межреберная невралгия.
1.Болезненность по ходу межреберья.
2.Усиление боли при кашле, повороте туловища, неудобной позе.
3.Боль

ноющего характера, длительная, сменяется прокалывающей острой болью. 4.Отсутствие изменений на ЭКГ, характерных для инфаркта миокарда.





































 Упражнения на пресс
Упражнения на пресс Анамнестические и функционально-диагностические особенности детей первых месяцев жизни, родившихся доношенными и недоношенными
Анамнестические и функционально-диагностические особенности детей первых месяцев жизни, родившихся доношенными и недоношенными Меню полезного питания
Меню полезного питания Бруццелез. Фото
Бруццелез. Фото Osnovy_laparoskopicheskikh_vmeshatelstv
Osnovy_laparoskopicheskikh_vmeshatelstv Гистоморфология эндокринной системы
Гистоморфология эндокринной системы Профилактика нарушений зрения у детей
Профилактика нарушений зрения у детей Метропластика по Матье-Дюпарк
Метропластика по Матье-Дюпарк Сюита для флейты и фортепьяно
Сюита для флейты и фортепьяно Эписклеральное секторальное пломбирование
Эписклеральное секторальное пломбирование Клинический случай. Закрытый перелом средней трети правой ключицы
Клинический случай. Закрытый перелом средней трети правой ключицы Анестезия в акушерстве
Анестезия в акушерстве Неотложные состояния в пульмонологии
Неотложные состояния в пульмонологии Рекомендации по профилактике новой коронавирусной инфекции (COVID-19) в предприятиях торговли
Рекомендации по профилактике новой коронавирусной инфекции (COVID-19) в предприятиях торговли ЭКГ диагностика
ЭКГ диагностика Всё что я знаю о своём заболевании. Атопический дерматит
Всё что я знаю о своём заболевании. Атопический дерматит Хронический панкреатит
Хронический панкреатит Антисептические и дезинфицирующие средства
Антисептические и дезинфицирующие средства Гепатит и полиомиелит
Гепатит и полиомиелит Эндокринные расстройства на стоматологическом приеме
Эндокринные расстройства на стоматологическом приеме ЭКГ при инфаркте миокарда
ЭКГ при инфаркте миокарда Բժշկական էթիկա եվ դեոնտոլոգիա
Բժշկական էթիկա եվ դեոնտոլոգիա Алгоритм сердечно-легочной реанимации
Алгоритм сердечно-легочной реанимации Профилактика коронавирусной инфекции в случае изоляции больного на дому. Памятка
Профилактика коронавирусной инфекции в случае изоляции больного на дому. Памятка Основы патологии. Приспособительные реакции
Основы патологии. Приспособительные реакции Дипломдық жобаның тақырыбы: Fluke 719 электр калибраторы
Дипломдық жобаның тақырыбы: Fluke 719 электр калибраторы CAR-T клетки
CAR-T клетки Беременные с экстрагенитальной патологией
Беременные с экстрагенитальной патологией